Альгодисменорея (дисменорея) – боли в области малого таза во время менструации.
В норме при менструации женщина не должна испытывать выраженные болевые ощущения. Менструальное кровотечение может сопровождаться неинтенсивной, легко переносимой тупой болью и/или чувством дискомфорта, ощущением «тяжести» внизу живота. Если болевой синдром выражен, вызывает снижение работоспособности и требует назначения обезболивающих препаратов — состояние является патологическим и называется альгодисменореей, или дисменореей.

Боли в области малого таз
Дисменорея занимает лидирующее место среди гинекологических заболеваний женщин репродуктивного возраста. Частота данной патологии варьирует от 43 до 90 % в зависимости от возраста . Показатели её распространённости часто занижены, что связано с восприятием женщинами болей во время менструации как варианта нормы.
В настоящее время дисменорею разделяют на первичную и вторичную в зависимости от причины её возникновения. К причинам первичной альгодисменореи относят:
- гиперпростагландинемию (выброс гормоноподобных веществ — простагландинов, которые участвуют в сокращениях матки);
- гиперэстрогенемию (повышение уровня эстрогенов);
- недостаточность лютеиновой фазы (периода менструального цикла от овуляции до менструального кровотечения);
- нейропсихогенные факторы;
- лабильность нервной системы со снижением порога чувствительности;
- дефицит магния;
- синдром системной дисплазии соединительной ткани (аномалия развития соединительной ткани, которая характеризуется дефектами её основного вещества и волокон коллагена).
Важными факторами риска развития первичной дисменореи считаются:
- ранний возраст начала менструаций (ранее 11 лет);
- большая продолжительность менструального цикла (более 45 дней у подростков и более 38 дней у женщин репродуктивного возраста);
- наследственность;
- курение.
Первичная дисменорея чаще развивается через 1,5-2 года после первого менструального кровотечения, что совпадает со временем установления овуляторных циклов.
Вторичную альгодисменорею можно рассматривать как симптом, возникающий при наличии таких патологических состояний:
- эндометриоз (разрастание внутренней слизистой оболочки матки за пределы этой оболочки);
- пороки развития половых органов: двурогая или седловидная матка, внутриматочная перегородка, удвоение полового аппарата и т. п.;
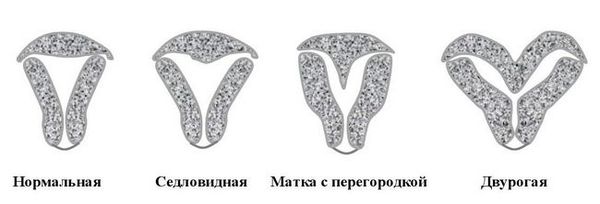
Пороки развития матки
- воспалительные заболевания органов малого таза;
- спаечный процесс в малом тазу;
- опухоли половых органов (например подслизистая миома матки);
- внутриматочная контрацепция;
- варикозное расширение вен малого таза;
- синдром Аллена — Мастерса (заболевание, вызванное разрывом маточных связок, сопровождается венозным застоем и варикозом).
Вторичная дисменорея чаще характерна для женщин старше 30 лет.
Существенную роль в развитии дисменореи играют психические факторы, которые связаны с восприимчивостью к боли . Интенсивность и характер болевого ощущения зависят от ряда факторов: типа вегетативной нервной деятельности, психологического настроя, эмоционального фона, обстановки.
К факторам риска также относят: дефицит массы тела, отсутствие рационального питания, тяжёлый физический труд, профессиональный спорт, переохлаждение, инфекционные заболевания, травмы, хронический стресс, оперативные вмешательства на половых органах. Отмечается наследственная предрасположенность к развитию дисменореи.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы альгодисменореи
Как правило, боль носит схваткообразный характер, может быть ноющей и/или распирающей, распространяться на внутреннюю поверхность бедра, прямую кишку и спину.
Боли появляются непосредственно в момент начала менструации (реже за два дня до её начала) и продолжаются не более двух дней или прекращаются в ближайшие часы. Однако характер тазовой боли при дисменорее, её интенсивность и продолжительность могут быть различными. С течением времени возможно усиление болей, увеличение их продолжительности, снижение или отсутствие реакции на препараты разных фармакологических групп, принимаемые уже систематически.
Кроме болевых ощущений при альгодисменорее могут появиться и другие симптомы: общая слабость, тошнота, рвота, головная боль, головокружение, отсутствие аппетита, сухость во рту, вздутие живота, ощущение «ватных» ног, обмороки и другие эмоциональные и вегетативные расстройства. Дисменорея нарушает сон, а накапливающаяся усталость способна усилить негативное влияние боли на жизнедеятельность в дневное время Таким образом, дисменорею определяют как симптомокомплекс, включающий, кроме болей в области малого таза, широкий спектр нейровегетативных, обменно-эндокринных, психоэмоциональных нарушений в организме во время менструации.
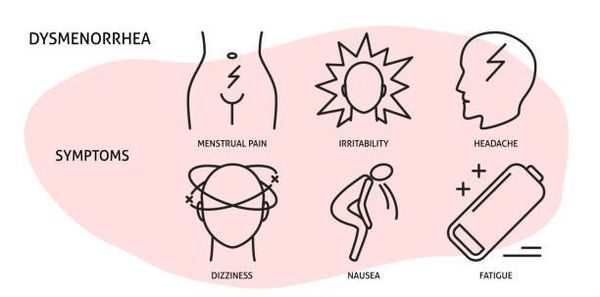
Симптомы альгодисменореи
По типу нарушений нейровегетативного статуса при дисменорее выделяют два варианта.
Первый — преобладание симпатического вегетативного тонуса. При данном варианте болезненные менструации сопровождаются сильной головной болью по типу мигрени, тошнотой, повышением температуры тела с ознобом или внутренней дрожью, ощущением жара, потливостью и появлением красных пятен на шее в виде сосудистого ожерелья. Возможны боли в области сердца и учащение сердцебиения, общая слабость, головокружение, кишечные колики или запор, учащённое мочеиспускание. Иногда отмечается бледность кожи и акроцианоз (синюшный цвет кожных покровов), расширение зрачков, нередко нарушение сна, вплоть до бессонницы, изменение настроения (внутренняя напряжённость и тревога, неуверенность, навязчивые страхи, депрессия).
Второй вариант — преобладание парасимпатического вегетативного тонуса: в дополнение к тазовой боли возникает рвота, повышается слюноотделение, пульс становится реже, кожа бледнеет и появляются приступы удушья. Возможны судороги и обмороки, особенно в душных помещениях. Часто отмечают заметную прибавку массы тела накануне менструации, отёки лица и конечностей, появление кожного зуда, вздутие живота и диарею, сонливость, сужение зрачков, понижение температуры тела и гипотонию (снижение артериального давления).
Дисменорея нередко сочетается с заболеваниями других органов и систем, например:
- нейроциркуляторная дистония (заболевание, проявляющееся сердечно-сосудистыми, дыхательными расстройствами, плохой переносимостью стрессов и физических нагрузок);
- пролапс митрального клапана (провисание одной или обеих створок митрального клапана сердца);
- дискинезия желчевыводящих путей (нарушение моторики желчного пузыря);
- миопия;
- сколиоз;
- плоскостопие .
Патогенез альгодисменореи
Механизм возникновения боли при дисменорее, связан с раздражением нервных окончаний вследствие локальной ишемии (уменьшения кровоснабжения) под действием выраженной сократительной активности матки и спазма сосудов .
Причины первичной альгодисменореи недостаточно изучены, существует несколько теорий её развития. Общепризнанной теорией является связь дисменореи с простагландинами, которые образуются из фосфолипидов мембран отмерших клеток менструирующего эндометрия. Простагландины — группа липидных физиологически активных веществ, которые способствуют сокращению матки и повышают болевой синдром, а также усиливают менструальное кровотечение за счёт разрушения тромбоцитов и расширения сосудов. Повышенная концентрация простагландинов в крови и, как следствие, накопление солей калия и кальция в органах и тканях может вызвать ишемию, которая приводит к появлению таких симптомов, как головная боль, рвота, диарея, потливость, тахикардия и др.
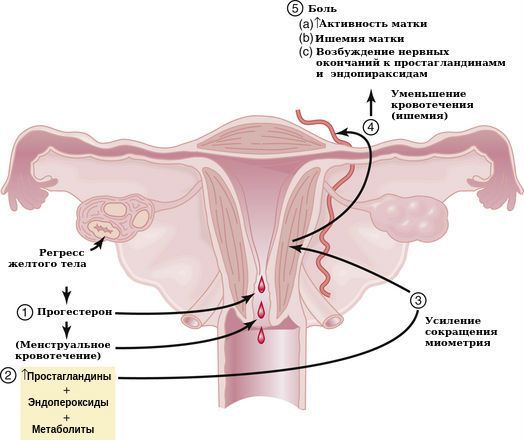
Патогенез альгодисменореи
Согласно гормональной теории, дисменорея объясняется чрезмерным действием эстрогенов при недостаточном количестве прогестерона . Эстрогены — женские половые гормоны, вырабатываемые в яичниках. Они способны стимулировать синтез и/или высвобождение простагландинов и вазопрессина (гормона, регулирующего баланс жидкости в организме).
Одним из возможных механизмов развития альгодисменореи также является нарушение в системе перекисного окисления липидов и антиоксидантной защиты.
Ежемесячно повторяющийся болевой синдром, учитывая выраженность боли и сопутствующие ей вегето-эмоциональные расстройства, позволяет определять дисменорею как эмоционально-болевой стресс. Таким образом, на сегодняшний день альгодисменорея рассматривается как дезадаптационный синдром, в основе которого лежит порочный круг: стрессоры нарушают функцию различных отделов нервной системы и ведут к расстройствам вегетативной регуляции; как следствие, изменяется содержание в организме биологически активных веществ, которые, с одной стороны, усиливают маточные сокращения, с другой — раздражают болевые рецепторы. Кроме того, болезненные ощущения тоже действуют как стрессогенный фактор и усугубляют функциональные нарушения.
Вторичная дисменорея имеет те же патофизиологические механизмы, что и первичная, однако инициация патологического процесса связана с органической причиной.
Классификация и стадии развития альгодисменореи
По этиологическому фактору, согласно современной классификации, выделяют три формы дисменореи:
- первичная — характеризуется отсутствием патологических органических и анатомических изменений в половых органах;
- вторичная — обязательно связана с органической патологией и/или анатомическими изменениями органов полового аппарата;
- неуточнённая .
Существует также классификация дисменореи по степени тяжести. Степень тяжести определяют по критериям, разработанным в 1996 году греческими учёными Э. Делигеороглу и Д.И. Арвантиносом .
Первая степень тяжести дисменореи характеризуется менструациями с умеренной болезненностью без системных симптомов, при этом работоспособность не нарушена и применение анальгетиков требуется редко.
Вторая степень — менструации с выраженной болезненностью, сопровождающиеся отдельными обменно-эндокринными и нейровегетативными симптомами, нарушением работоспособности и необходимостью приёма анальгетиков.
Третья степень — сильная боль во время менструаций, комплекс обменно-эндокринных и нейровегетативных симптомов с утратой трудоспособности, при этом отмечается неэффективность приёма одних анальгетиков.
Таблица 1. Критерии тяжести дисменореи
| Степень тяжести | Работоспособность пациентки | Системные симптомы | Эффективность анальгетиков |
|---|---|---|---|
| 0 степень — менструации безболезненные | Не снижена | Отсутствуют | Анальгетики не требуются |
| I степень — слабовыраженные боли при менструации | Снижена редко | Отсутствуют | Анальгетики требуются редко |
| II степень — менструации с выраженной болезненностью | Умеренно снижена | Единичные | Приём анальгетиков необходим и даёт хороший эффект |
| III степень — сильная боль во время менструаций, наблюдаются вегетативные симптомы (головная боль, быстрая утомляемость, тошнота, диарея и т. д.) | Резко снижена | Возникают часто | Анальгетики малоэффективны |
По степени компенсации выделяют дисменорею компенсированную и декомпенсированную. В случаях отсутствия прогрессирования симптомов заболевания с течением времени дисменорея считается компенсированной. При утяжелении симптомов и/или нарастании степени тяжести — декомпенсированной.
Осложнения альгодисменореи
Интенсивная периодическая тазовая боль, выраженные системные симптомы существенно ухудшают качество жизни и приводят к стойкой утрате трудоспособности. На фоне истощения нервной системы развивается астенический синдром, повышенная утомляемость, нарушаются когнитивные функции, ухудшается память. Возможна социальная дезадаптация, формирование невротических состояний, психопатических расстройств и депрессий.
Вторичная дисменорея может прогрессировать в хроническую тазовую боль, то есть носить уже не периодический, а постоянный характер. Появляется болезненность во время полового акта (диспареуния), что влечёт за собой снижение либидо, вплоть до отказа от сексуальных отношений, что усиливает состояние депрессии.
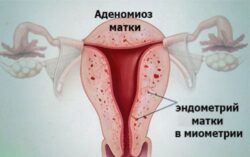
С течением времени у пациенток с длительно текущей первичной дисменореей чаще возникают гиперпластические процессы органов репродуктивной системы (связанные с разрастанием структурных элементов ткани): гиперплазия эндометрия, миома матки, генитальный эндометриоз.
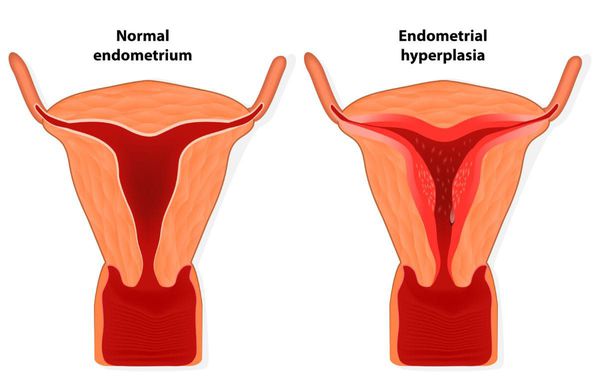
Гиперплазия эндометрия
При отсутствии диагностики и лечения основного заболевания при вторичной дисменорее возможно развитие таких осложнений как хроническая железодефицитная анемия, бесплодие, злокачественные новообразования органов малого таза. Наиболее коварным заболеванием, проявляющимся вторичной дисменореей, является эндометриоз, он характеризуется разрастанием эндометрия за пределы внутренней оболочки матки. Эндометриоз – доброкачественное заболевание, однако отсутствие терапии влечёт крайне неблагоприятные последствия и нередко требует хирургического лечения.
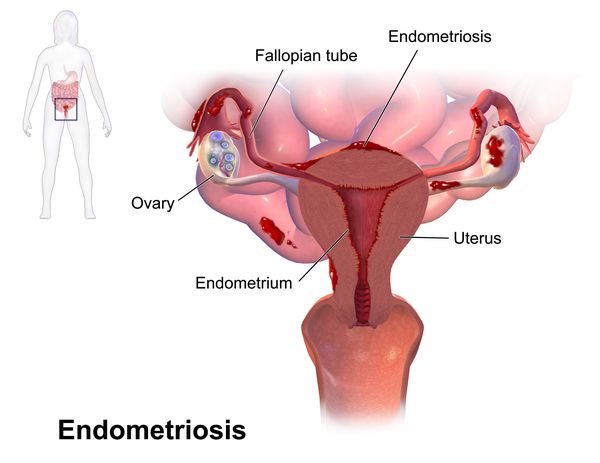
Эндометриоз
Обострение хронических воспалительных заболеваний органов малого таза может осложниться тубоовариальным абсцессом (острым гнойным инфекционно-воспалительным заболеванием, при котором происходит расплавление яичника и маточной трубы с формированием одной полости, заполненной гнойным содержимым) и пельвиоперитонитом (воспалением брюшины малого таза), что является показанием к экстренному оперативному лечению вплоть до удаления матки и придатков.
Спаечный процесс в малом тазу и брюшной полости, кроме высокой частоты бесплодия, опасен развитием спаечной кишечной непроходимости .
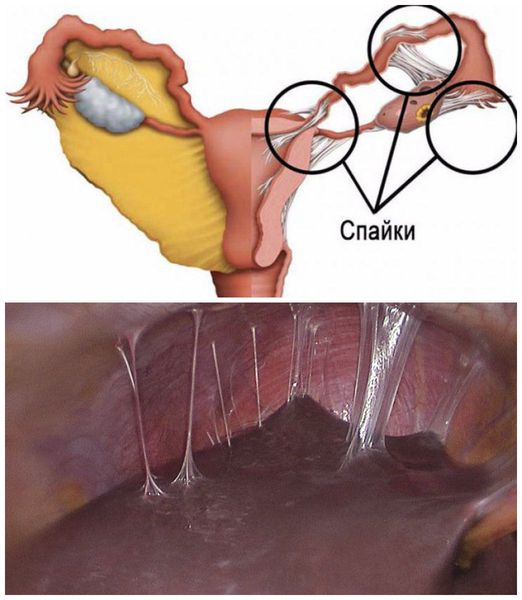
Спаечный процесс в малом тазу
Диагностика альгодисменореи
Диагностика заболевания основывается на клинических симптомах (жалобах пациента), данных анамнеза (истории заболевания и жизни) и лабораторно-инструментальных методах исследования.
Для объективизации боли, ввиду субъективной оценки восприятия, используется шкала ВАШ (Визуальная Аналоговая Шкала, VAS – visual analogue scale). ВАШ — это чувствительный метод для количественной оценки боли, представляющий градацию боли от 0 (нет боли) до 10 (нестерпимая боль) баллов и для оценки многогранности боли с учётом не только её интенсивности .
Для оценки сенсорной и эмоциональной составляющей альгодисменореи применяется болевой опросник Мак-Гилла. При осмотре пациента обращают внимание на выраженность оволосения, наличие акне, стрий (полос растяжения кожи), признаки дисплазии соединительной ткани. В обязательном порядке проводится исследование молочных желёз, проверка наличия выделений из сосков.
У девочек-подростков необходима оценка полового развития по Таннеру. Определяют индекс массы тела, окружность талии. Обязательно выполняют влагалищно-абдоминальное исследование.
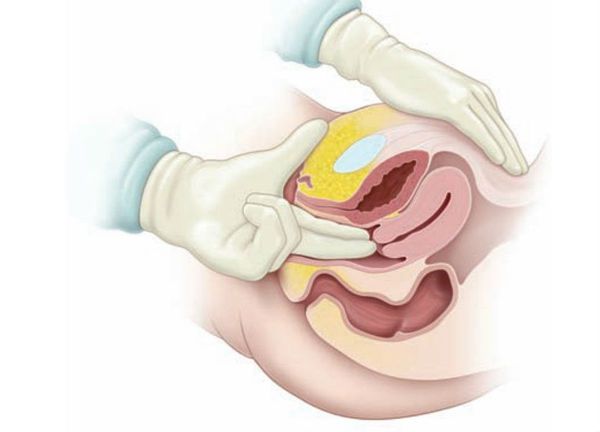
Влагалищно-абдоминальное исследование
В некоторых случаях проводят бимануальное ректоабдоминальное исследование, например при подозрении на ретро-цервикальный эндометриоз — разрастание эктопических очагов эндометрия в области ректо-вагинального пространства, которое сопровождается выраженным болевым синдромом во время менструации (при отсутствии лечения может перейти в хроническую тазовую боль).
Лабораторные методы исследования включают:
- микроскопическое исследование мазка из влагалища и шеечного канала;
- цитологическое исследование мазка с экзо- и эндоцервикса (мазок на атипичные клетки с наружной поверхности шейки матки и шеечного канала);
- анализ крови на гормоны (эстрадиол и прогестерон за 3-5 дней до ожидаемой менструации);
- исследование сыворотки крови на содержание микроэлементов: кальций (Са), железо (Fe), магний (Mg);
- определение содержания в крови СА-125 (белка-онкомаркера, который также используется в диагностике эндометриоза).
При подозрении на вторичную дисменорею, связанную с воспалительными болезнями репродуктивных органов, обследуют на инфекции, передающиеся половым путём (папилломавирус, гонококки, трихомонады, хламидии, микоплазмы, цитомегаловирус, вирус простого герпеса 1 и 2 типов), также требуется общий анализ крови и определение уровня С-реактивного белка плазмы крови.
Из инструментальных методов исследования может быть рекомендовано ультразвуковое исследование органов малого таза и молочных желёз. При наличии показаний также проводится магнитно-резонансное исследование органов малого таза (для подтверждения наличия эндометриоидных кист яичников, исключения пороков развития полового аппарата). В некоторых случаях может быть рекомендована лечебно-диагностическая лапароскопия, например при тяжёлой генерализованной тазовой боли, наличии объёмных образований в области яичников. Могут быть рекомендованы консультации врачей-специалистов: терапевта (педиатра), невролога, психотерапевта, физиотерапевта, хирурга.
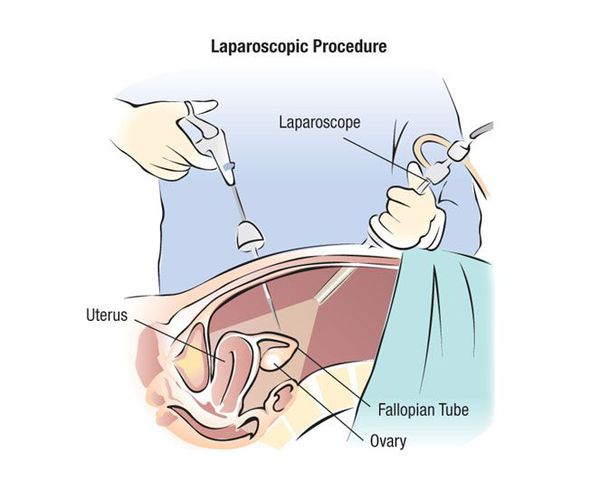
Лапароскопия
Для дифференциальной диагностики первичной и вторичной дисменореи применяется диагностическая проба с нестероидными противовоспалительными препаратами (НПВП). Если при приёме НПВП во время болезненной менструации наблюдается быстрое снижение выраженности болевого синдрома и сопутствующих симптомов в первые три часа, то причиной боли, вероятнее всего, является первичная альгодисменорея. Сохранение или усиление болей на второй-третий день менструации с последующим ослаблением их интенсивности к пятому дню пробы свидетельствует о вторичной дисменорее. В данном случае необходимо исключить такое заболевание, как эндометриоз.
К факторам, позволяющим заподозрить эндометриоз при наличии дисменореи также относятся:
- повышенная аллергическая готовность организма и гиперчувствительность к лекарственным препаратам, пищевым продуктам, косметике (астма, диатез, нейродермит);
- высокий инфекционный индекс;
- дизурические симптомы (учащённое, болезненное мочеиспускание), совпадающие с менструацией, имеющие циклический характер;
- генетическая предрасположенность (у девочек, матери которых страдали эндометриозом, риск его выявления увеличен в 2,2 раза).
Отсутствие обезболивающего эффекта при проведении диагностической пробы с НПВП может наблюдаться при пороках развития половых органов и психопатических особенностях личности.
Уменьшение болевого синдрома на два-три дня, а с четвёртого дня возобновление болей может говорить о наличии воспалительных заболеваний органов малого таза. Вторичная дисменорея может быть заподозрена у пациенток, не отвечающих на терапию НПВП и комбинированными оральными контрацептивами.
Лечение альгодисменореи
Подходы к лечению первичной и вторичной дисменореи принципиально отличаются.
В терапии первичной альгодисменореи средствами первой линии являются нестероидные противовоспалительные препараты, гестагены (синтезированные производные прогестерона) и комбинированные оральные контрацептивы (КОК) . Базисное использование НПВП для лечения первичной дисменореи основано на механизме их действия, который состоит в способности подавлять фермент — циклооксигеназу, участвующую в синтезе простагландинов из арахидоновой кислоты. Применение препаратов антипростагландинового действия приводит к уменьшению болевого синдрома почти у 80 % женщин с дисменореей . Основные препараты и схемы применения НПВП для стартовой терапии первичной дисменореи:
- индометацин: внутрь по 25 мг 3 раза в день в течение 5-7 дней;
- диклофенак («Вольтарен»): внутрь по 50 мг 1-3 раза в день в течение 5-7 дней;
- диклофенак: внутрь по 75 мг 1-2 раза в сутки или ректально по 50 мг 2 раза в день в течение 5-7 дней;
- целекоксиб («Целебрекс»): внутрь по 200 мг 2-3 раза в сутки в течение 5-7 дней;
- нимесулид: внутрь по 100 мг 2 раза в день в течение 5-7 дней;
- ацетилсалициловая кислота: внутрь по 500 мг 1 раз в день в течение 5 дней;
- кетопрофен: внутрь по 100 мг или внутримышечно 5 % — 2,0 мл 1 раз в день в течение 3-5 дней;
- мелоксикам: внутрь по 15 мг 1 раз в день в течение 5-7 дней.
При проведении лечения НПВП наблюдение акушером-гинекологом должно осуществляться в течение трёх менструальных циклов с обязательной оценкой эффективности после каждой менструации с коррекцией дозировки при недостаточном эффекте. В случае положительного ответа на терапию НПВС — плановый осмотр через шесть месяцев. Если эффекта нет, осуществляется переход на гормонотерапию с контролем эффективности лечения каждые три месяца в течение года.
Гестагены — синтетические аналоги женского полового гормона прогестерона, который вырабатывается в яичниках во вторую фазу менструального цикла — применяются при нетяжёлых формах первичной дисменореи, в особенности у девочек-подростков или молодых женщин, планирующих беременность. Назначают гестагены во вторую фазу менструального цикла с 16 по 25 день.
Пациенткам репродуктивного возраста, которым необходима контрацепция, могут быть рекомендованы комбинированные оральные контрацептивы с диеногестом или дроспиреноном. Приём КОК назначается до момента планирования беременности, а если у пациентки нет репродуктивных планов — на неопределённо длительный период, вплоть до наступления менопаузы с возможным переходом на менопаузальную гормональную терапию. В некоторых случаях вариантом терапии может быть внутриматочная гормональная спираль. После отмены проводимой гормональной терапии эффект может быть достаточно продолжительным или сохраняться некоторое время с последующим возвращением симптомов дисменореи.
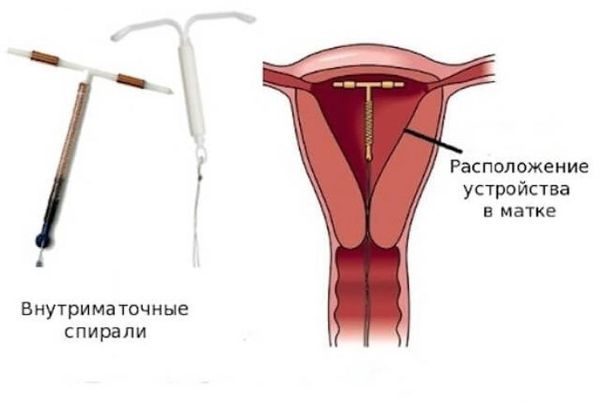
Внутриматочная спираль
В дополнение к базисной терапии используют вспомогательные средства: витамин Е, витамин Д, препараты магния, иглорефлексотерапию, физио- и фитотерапию, массаж, йогу, психотерпию .
По строгим показаниям возможно применение селективных ингибиторов обратного захвата серотонина, ноотропных и седативных препаратов, транквилизаторов, средств, улучшающих периферическое кровообращение. При гиперпролактинемии назначают дофаминергические препараты.
Терапия вторичной дисменореи зависит от основного заболевания. Например, при диагностике эндометриоза используют гестагены и агонисты гонадотропин-рилизинг-гормона. При воспалительных процессах в органах малого таза показано назначение антибиотиков с учётом чувствительности микрофлоры. Пороки развития половых органов нередко требуют хирургического лечения.
Прогноз. Профилактика
Чаще всего прогноз при альгодисменорее благоприятный и зависит от её варианта и степени тяжести.
Своевременная диагностика причины дисменореи и адекватная тактика лечения позволяют в большинстве случаев полностью избавить женщину от менструальной боли или существенно её уменьшить. У 80,5 % пациенток с первичной дисменореей, принимающих НПВП, состояние нормализуется за три-четыре месяца. Эффективность гормональной терапии, согласно данным литературы, достигает 90 % .
Учитывая, что все известные варианты терапии дисменореи – патогенетические (т. е. направлены только на определённые звенья цепи развития заболевания), рецидив дисменореи возможен и требует индивидуального комплексного лечения и длительного наблюдения у гинеколога.
Пациенткам, имеющим факторы риска дисменореи (наследственность, раннее первое менструальное кровотечение) рекомендовано:
- регулярное наблюдение у гинеколога детского и подросткового возраста;
- регулярные ежегодные профилактические осмотры с 14 лет;
- соблюдение режима труда и отдыха;
- исключение чрезмерных физических и умственных нагрузок;
- отказ от курения;
- рациональное питание, включающее достаточное количество белков, витаминов, полиненасыщенных жирных кислот;
- коррекция массы тела.
Профилактика вторичной дисменореи заключается в предупреждении развития, своевременном выявлении и лечении структурной патологии органов репродуктивной системы. К мерам профилактики также относится планирование беременности и использование эффективных методов контрацепции, ограничение количества половых партнёров и минимализация риска заражения инфекциями, передающими половым путём. В случаях незапланированной беременности рекомендованы щадящие методы прерывания беременности, такие как медикаментозный. Проведение выскабливаний должно проводиться только по строгим медицинским показаниям, так как внутриматочные вмешательства непосредственно сопряжены с развитием синехий (спаек) полости матки, патологическим сужением канала шейки матки, хроническим воспалением. Рекомендовано удаление полипов и миом на ранних стадиях, когда площадь поражения минимальна.
Прохождение плановых медицинских осмотров, раннее обращение за медицинской помощью, своевременная диагностика заболевания и соблюдение врачебных рекомендаций позволяют избежать осложнений и повысить качество жизни пациенток с дисменореей.
Список литературы
- Джобава Э.М. Дисменорея. Этопатогенез, дифференциальная диагностика и терапия в практике современного акушера-гинеколога / Э.М. Джобава, Ж.А. Мандрыкина, К.Б. Логинова, Ю.Э. Доброхотова // Русский медицинский журнал. — 2012. — № 1. — С. 28-35.
- Allen L.M., Lam A. C. Premenstrual syndrome and dysmenorrheainadoles cents // Adolesc. Med. State Art. Rev. — 2012. — № 23 (1). — Р. 139-63.
- Michala L., Creighton S. Adolescent gynaecology // Obstetrics, Gynaecology and Reproductive Medicine. — 2011. — Vol. 21, № 5. — P. 123-128.
- Гинекология: национальное руководство / под ред. Г.М. Савельевой, Г.Т. Сухих, И.Б. Манухина. — М.: ГОЭТАР-Медиа, 2017. — С. 186-193.
- Прилепская В.В., Межевитинова Е.А., Назарова Н.М., Контрацептивные и лечебные аспекты современных методов контрацепции (клинические лекции) — М.: МЕДпресс-информ, 2006. —128 с.
- Кротин П.Н., Кириленко О.В. Возможности лечения дисменореи // Гинекология. — 2015. — №6. — С. 37-40.
- Гинекология: национальное руководство / под ред. В.И. Кулакова, И.Б. Манухина, Г.М. Савельевой. — М.: ГОЭТАР-Медиа, 2009. — С. 432-441.
- Ожогина Е.В., Мозес В.Г. Первичная дисменорея в практике врача акушера-гинеколога // Мать и дитя в Кузбассе. — 2015. — № 1. — С. 4-10.
- Насырова С.Ф., Бадретдинова Ф.Л., Хайруллина Ф.Л. Комплексное лечение дисменории у девушек – подростков // Вестник Башкирского государственного медицинского университета. — 2014. — № 2. — С. 34-38.
- Alfonsin M.M., Chapon R., de Souza CAB, Genro V.K., Mattia MMC, Cunha-Filho J.S. Correlations among algometry, the visual analogue scale, and the numeric rating scale to assess chronic pelvic pain in women // Eur J Obstet Gynecol Reprod Biol X. — 2019; 2; 3: 100037.ссылка
- Daniels S., Paredes-Diaz A., An R., Centofanti R., Tajaddini A. Significant, long-lasting pain relief in primary dysmenorrhea with low-dose naproxen sodium compared with acetaminophen: a double-blind, randomized, single-dose, crossover study // Curr Med Res Opin. — 2019; 9: 1.ссылка
- Uysal G., Akkaya H., Cagli F., Tutus S., Tayyar A.T. A comparison of two different oral contraceptives in patients with severe primary dysmenorrhoea // J Obstet Gynaecol. — 2018; 38(6): 828-832.ссылка
- Libarle M., Simon P., Bogne V., Pintiaux A., Furet E. Management of dysmenorrhea // Rev Med Brux. — 2018; 39(4): 264-272.ссылка
- Дубровина Н.В., Твердикова М.А. Проблема первичной дисменореи: возможности терапии НПВП // Российский медицинский журнал. — 2014. — Т. 22, № 1. — С. 63-65.
- Сасунова P.A., Межевитинова Е.А. Современный взгляд на терапию первичной дисменореи // Гинекология. — 2009. — № 1. — С. 60-62.
- Современный подход к комплексной терапии первичной аменореи / Н.Т. Ушакова [и др.] // Вестник новых медицинских технологий. — 2012. — Т. 19, № 1. — С. 137-138.
- Kim S.D. Yoga for menstrual pain in primary dysmenorrhea: A meta-analysis of randomized controlled trials // Complement Ther Clin Pract. — 2019; 36: 94-99.ссылка
- Bishop K.C., Ford A.C., Kuller J.A., Dotters-Katz S. Acupuncture in Obstetrics and Gynecology // Obstet Gynecol Surv. — 2019; 74(4): 241-251. ссылка