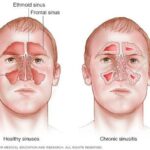
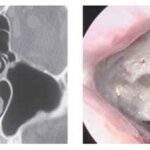
Острый синусит (Acute sinusitis) — это внезапное воспаление пазухи носа, которое длится не менее четырёх недель. Также используется синоним «риносинусит». Согласно нему, воспаление — это процесс, затрагивающий не только слизистую пазух, но и полости носа .
Острый синусит
Основные причины острого синусита — вирусы или бактерии. Поэтому выделяют вирусную и бактериальную форму заболевания. Реже возбудителем острого воспаления в околоносовых пазухах становятся анаэробы и внутриклеточные микроорганизмы.
Вирусный синусит чаще протекает как обычное простудное заболевание и имеет сезонный характер. Им, как правило, болеют осенью, зимой, весной и, реже, в тёплое время года.
К вирусам, вызывающим воспаление верхних дыхательных путей, относятся: риновирусы, вирусы гриппа и парагриппа, респираторно-синцитиальные вирусы, аденовирусы и коронавирусы.
Обычно вирусный синусит не нуждается в специальном лечении и проходит самостоятельно. Но иногда выздоровление не наступает. Это обусловлено размножением бактериальной флоры, заселяющей пазухи носа. Чаще всего при остром синусе обнаруживают Streptococcus pneumoniae и Haemophilus influenzae — они встречаются в 70–75 % от всех случаев .
Предрасполагающие факторы бактериального синусита:
- искривление носовой перегородки;
- полипы;
- хронический ринит;
- аденоиды у детей;
- особенности строения остиомеатального комплекса: крючковидного отростка, средней носовой раковины и большого пузырька решётчатой кости.
Остиомеатальный комплекс
Анаэробная инфекция может привести к острому синуситу при патологии зубочелюстной системы или осложнённом хроническом синусите. В таком случае трудно определить, это острая форма или обострение хронической.
Аллергический процесс и грибковая флора также могут стать причинами синусита — остро возникнув, заболевание перейдёт в хроническую форму.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы острого синусита
Основные симптомы острого синусита:
- затруднённое носовое дыхание;
- головная боль;
- выделения из носа;
- кашель у детей.
Снижение обоняния, заложенность ушей, повышение температуры тела и общее недомогание также могут возникать при остром синусите, но не во всех случаях .
Затруднённым дыханием сопровождается большинство заболеваний носа, поэтому только этот симптом не подтверждает острый риносинусит. Для постановки диагноза необходимо, чтобы присутствовали не менее двух признаков.
Головная боль при синусите носит тупой, ноющий характер и часто усиливается при наклоне головы вниз. Может уменьшаться после использования сосудосуживающих капель.
При воспалении в верхнечелюстной и лобной пазухах боль возникает в области лица, переносья, надбровья и височно-теменной области. При верхнечелюстном синусите проявляется разлитой зубной болью на стороне поражения. Для воспаления слизистой оболочки клиновидной пазухи (сфеноидита) характерны боли в центре головы и в затылке.
Выделения из носа при остром синусите бывают не всегда. Слизистые выделения характерны для вирусного воспаления, гнойные возникают, если присоединилась бактериальная флора. Хорошая дренажная функции пазухи и открытое соустье у детей проявляется в том, что при сморкании и откашливании отходят выделения. При поражении клиновидной пазухи носа и задних отделов решётчатого лабиринта выделения, как правило, стекают по задней стенке глотки, вызывая приступы кашля.
Для нетяжёлой формы острого синусита характерны:
- затруднённое носовое дыхание;
- слизистые или слизисто-гнойные выделения из носа;
- нарушение обоняния;
- нерезкие лицевые боли без выраженных симптомов интоксикации — температура остаётся нормальной или незначительно повышается.
При тяжёлой форме температура поднимается до 38 ºС и выше, головная боль становится интенсивной, может развиться реактивный отёк век и мягких тканей лица.
Патогенез острого синусита
При синусите вирус попадает на слизистую оболочку полости носа, повреждает клетки реснитчатого эпителия и внедряется в организм человека. При этом слизистая оболочка отекает, усиливается выделение слизи в полости носа, что ещё сильнее блокирует работу ресничек мерцательного эпителия. В норме их движение защищает организм от чужеродных агентов.
Реснички клеток слизистой
В это время у пациента появляется насморк, першение в горле, кашель, повышается температура и возникает слабость. Симптомы сохраняются в среднем семь дней, постепенно уменьшаясь.
При отёке слизистой оболочки выводное соустье пазухи с полостью носа закрывается. В результате блокируется дренажная функция, застаивается секрет и нарушается всасывание кислорода из полости пазухи в кровеносные сосуды. Так в пазухе создаются оптимальные условия для развития бактериальной инфекции . Это проявляется возвращением жалоб после явного улучшения.
Другой вариант развития событий: признаки простуды не стихают к концу недели, как должно быть, а, наоборот, усиливаются. Приём обезболивающих препаратов не улучшает состояние. В таком случае следует немедленно обратиться к врачу.
Классификация и стадии развития острого синусита
По форме:
1. Экссудативные (с образованием жидкости в пазухе):
- серозный — прозрачное отделяемое негнойного характера;
- катаральный — утолщение слизистой оболочки из-за отёка с минимальным отделяемым;
- гнойный.
2. Продуктивные (с утолщением слизистой оболочки):
- пристеночно-гиперпластический — утолщение слизистой оболочки из-за увеличения числа клеток эпителия или стромы;
- полипозные.
По причине:
- Травматические.
- Вирусные.
- Бактериальные.
- Грибковые — зачастую вызваны Aspergillus и Mucorales, которые распространились в полость черепа. Для пациентов с ослабленным иммунитетом, например при ВИЧ-инфекции, характерно молниеносное течение, как правило, с летальным исходом.
- Одонтогенные — обычно односторонние верхнечелюстные синуситы, инфекция распространяется в области корней зубов и прилежащих тканей. К их развитию могут привести кариес, пульпит, периостит и остеомиелит.
- Аллергические.
- Смешанные.
- Септические и асептические.
По локализации:
- гайморит — воспаление слизистой оболочки верхнечелюстной пазухи;
- фронтит — воспаление слизистой оболочки лобной пазухи;
- этмоидит — воспаление слизистой оболочки ячеек решётчатого лабиринта;
- сфеноидит — воспаление слизистой оболочки клиновидной пазухи;
- полисинусит — одновременное поражение нескольких пазух;
- пансинусит — одновременное двустороннее поражение всех пазух носа;
- гемисинусит — поражение всех пазух носа с одной стороны.
Виды синусита по локализации
У детей воспаление в пазухах носа зависит от формирования воздухоносной полости (пневматизации) и связано с возрастом. С рождения клинически значимыми являются воздухоносные полости решётчатого лабиринта и верхнечелюстной пазухи. Лобные и клиновидные пазухи достигают достаточного размера в среднем к 8-ми годам . Но эти возрастные периоды вариабельны.
По характеру течения:
- острый — болезнь длится не более четырёх недель, после выздоровления симптомы полностью исчезают;
- рецидивирующий острый — до четырёх эпизодов синусита в год, периоды между обострениями продолжаются не менее восьми недель .
По тяжести течения:
- лёгкая форма;
- среднетяжёлая;
- тяжёлая.
| Степень тяжести | Симптомы |
|---|---|
| Лёгкая | • температура в норме; • умеренно выраженные симптомы риносинусита (кашель, заложенность носа и выделения из него), которые не влияют на сон и дневную активность пациента; • головных болей в проекции околоносовых пазух нет; • отсутствие осложнений |
| Среднетяжёлая | • температура не выше 38,0 °С; • выраженные симптомы риносинусита умеренно или значительно влияют на сон и дневную активность пациента; • при движении или наклоне головы возникает ощущение тяжести в проекции околоносовых пазух; • осложнения со стороны среднего уха — острый средний отит; • внутричерепных или орбитальных осложнений нет |
| Тяжёлая | • температура выше 38,0 °С; • выраженные или мучительные симптомы риносинусита значительно влияют на сон и дневную активность пациента; • периодическая или постоянная боль в проекции околоносовых пазух, которая усиливается при движении или наклоне головы и простукивании в проекции околоносовой пазухи; • внутричерепные или орбитальные осложнения |
Осложнения острого синусита
В большинстве случаев острый синусит протекает в лёгкой форме и проходит самостоятельно.
Осложнения могут возникнуть:
- без адекватного лечения;
- при агрессивности, то есть повышенной вирулентности возбудителя;
- из-за сниженного иммунитета и хронических заболеваний.
Выделяют орбитальные и внутричерепные осложнения.
У различных групп пациентов частота внутричерепных риногенных осложнений составляет 0,4–10 %. Самым распространённым из них является менингит — воспаление оболочек головного и спинного мозга. На его долю приходится около 40 % от всех внутричерепных осложнений .
Орбитальные осложнения:
1. Негнойные:
- реактивный отёк клетчатки орбиты и век;
- диффузное негнойное воспаление клетчатки орбиты и век;
- остеопериостит орбиты — воспаление надкостницы и костных стенок глазницы.
2. Гнойные:
- поднадкостничный абсцесс;
- абсцесс задних отделов клетчатки глазницы;
- абсцесс века;
- флегмона орбиты;
- тромбоз вен клетчатки орбиты и кавернозного синуса.
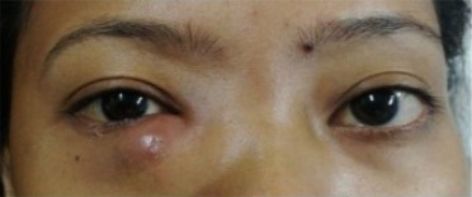
Абсцесс века [17]
Внутричерепные осложнения:
- арахноидит (лептоменингит) — серозное воспаление паутинной оболочки головного мозга;
- экстрадуральный абсцесс — скопление гноя между твёрдой мозговой оболочкой и костями черепа;
- субдуральный абсцесс — скопление гноя между твёрдой и паутинной мозговыми оболочками;
- абсцесс мозга — окружённый капсулой гнойный очаг в веществе головного мозга;
- серозный и гнойный менингит — воспаление мозговых оболочек;
- тромбоз синусов твёрдой мозговой оболочки .
Абсцессы мозга
Как видно из таблицы ниже, несмотря на разнообразие клинических форм осложнений, их проявления схожи. Это затрудняет диагностику и выбор правильной тактики лечения.
Осложнения острого синусита
| Осложнение | Клинические проявления |
|---|---|
| Реактивный отёк клетчатки орбиты и век | Бледные безболезненные полупрозрачные отёчные веки, чаще верхние, чем нижние. Возможно выпячивание глазного яблока из орбиты (экзофтальм) |
| Диффузное негнойное воспаление клетчатки орбиты и век | Отёк и покраснение век из-за переполнения кровью сосудов (гиперемия). Экзофтальм и интоксикация |
| Остеопериостит орбиты | Отёк и гиперемия век, экзофтальм и ограничение подвижности глазного яблока |
| Абсцесс века | Отёк и покраснение век, колебания жидкости при надавливании на глазное яблоко, интоксикация |
| Субпериостальный абсцесс | Отёк, гиперемия кожи век и конъюнктивы, боль при ощупывании, смещение глазного яблока |
| Ретробульбарный абсцесс и флегмона орбиты | Отёк и гиперемия век и конъюнктивы, выраженный экзофтальм, ограничение подвижности глазного яблока и боль при ощупывании |
| Тромбоз вен клетчатки орбиты и кавернозного синуса | Отёк и гиперемия век и конъюнктивы обоих глаз, выраженный экзофтальм, снижение остроты зрения, интоксикация |
| Арахноидит (лептоменингит) | Воспаление сосудистой оболочки головного мозга. Головная боль, тошнота, головокружение и слабость |
| Экстрадуральный абсцесс | Головная боль, тошнота и интоксикация |
| Субдуральный абсцесс | Головная боль, тошнота и интоксикация |
| Серозный и гнойный менингит | Головная боль, тошнота, светобоязнь, вынужденное положение тела с запрокинутой назад головой и появление менингеальных рефлексов |
| Абсцесс мозга | Головная боль, тошнота, менингеальные симптомы. Очаговые симптомы многообразны, связаны с локализацией абсцесса |
| Тромбоз синусов твёрдой мозговой оболочки | Лихорадка, приступы подъёма температуры и её падения с ознобом, обильным потоотделением и слабостью |
Диагностика острого синусита
Может включать:
- переднюю риноскопию;
- рентгенографию пазух носа;
- ультразвуковое исследование;
- диагностическую пункцию;
- лабораторные исследования;
- микробиологическое исследование;
- диафаноскопию.
Передняя риноскопия
Основной метод объективной диагностики острого синусита . Проводится врачом-оториноларингологом с помощью носового зеркала. Перед его введением слизистая оболочка носа смазывается раствором сосудосуживающего препарата (анемизация). Это делается для того, чтобы уменьшить отёк слизистой.

Передняя риноскопия
Врач оценивает состояние слизистой оболочки носовых раковин и ходов, отсутствие или наличие отделяемого. Признаки синусита — это наличие гнойного или слизисто-гнойного отделяемого в области выводных отверстий поражённых пазух. Оно сопровождается покраснением и отёком слизистой оболочки полости носа.
Патологический секрет может быть виден на задней стенке ротоглотки и в носоглотке при их осмотре с помощью шпателя и носоглоточного зеркала (задней риноскопии) и осмотре зева (фарингоскопии).
Эндоскопическое исследование полости носа
Позволяет детально осмотреть носовые ходы и раковины до носоглотки, выявить мельчайшие анатомические изменения. Зачастую проводится видеоэндоскопия с фиксацией результата, что в дальнейшем помогает оценить, как протекает заболевание.
Назальная эндоскопия
Рентгенография пазух носа
Применяют только при длительном насморке и головной боли около 7–10 дней . При проведении процедуры голову фиксируют в определённом положении — в носоподбородочной, носолобной и боковой проекциях. Положение головы задаёт рентгенолог. При синусите утолщается слизистая оболочка, выявляется горизонтальный уровень жидкости и значительно уменьшается пневматизация пазухи.
Рентгенография пазух носа
Компьютерную томографию (КТ) применяют при хронической патологии околоносовых пазух, орбитальных и внутричерепных осложнениях. Использовать её для диагностики острого синусита не целесообразно. Ни рентген, ни КТ не могут дифференцировать вирусный и бактериальный синуситы.
Ультразвуковое исследование (УЗИ)
Неинвазивный скрининговый метод. Позволяет выявить выпот в просвете лобных и верхнечелюстных пазух и оценить эффективность проводимой терапии . Активно применяется при обследовании детей и беременных.
Действие УЗИ основано на отражении ультразвукового сигнала на границе двух субстанций с разными акустическими свойствами (кость — воздух, воздух — экссудат и т. д.) в линейном и двухмерном режиме. В первом случае применяют УЗИ-сканеры для околоносовых пазух («Синускоп», «Синускан»), во втором — стандартные аппараты для УЗИ.
УЗ-сканер «Синускан»
Диагностическая пункция
Пункция пазухи (с лат. «прокол») не относится к рутинным методам диагностики из-за высокого риска осложнений. Применяется, если есть противопоказания к проведению рентгенографии, например при беременности.
Лабораторная диагностика
Включает общий анализ крови и определение С-реактивного белка (СРБ).
Позволяет:
- отличить вирусный синусит от бактериального, а значит, определить, нужно ли принимать антибиотики;
- оценить тяжесть и динамику заболевания.
Микробиологическое исследование
Проводится при затяжных формах синусита и неэффективности антибиотикотерапии. Для исследования потребуется отделяемое полости носа либо материал поражённой пазухи, извлечённый с помощью пункции.
Достоверность метода относительна, а информативность мала. Во-первых, микрофлора полости носа и пазухи изначально различна. Взятие мазка, даже при соблюдении всех условий, не гарантирует, что культивируемая на средах бактерия является причиной воспаления в пазухе, а не случайным «попутчиком» при выведении ватного зонда из носа.
У детей информативность микробиологического исследования ещё ниже. Это связано с негативной реакцией ребёнка на манипуляцию и невозможностью правильно провести процедуру .
Во-вторых, на достоверность может повлиять несоблюдение условий хранения и транспортировки биоматериала . Поэтому оценка результатов микробиологического исследования сложна и неоднозначна.
Диафаноскопия
Устаревший неинвазивный метод диагностики синусита верхнечелюстной пазухи. Проводится с помощью специальной лампы. Если полость воздушна, то пазуха будет подсвечиваться красным цветом. . Если в пазухе содержится гной, то свечение становится чёрным.
Лечение острого синусита
Выбор тактики лечения зависит от формы и тяжести острого синусита. Экссудативные синуситы лёгкой и среднетяжёлой степени зачастую лечатся консервативно или методами инвазивного дренирования пазухи.
Консервативное лечение
Цели лечения острого синусита — восстановить проходимость соустья воспалённой пазухи и предупредить орбитальные и внутричерепные осложнения. Для этого в первые дни простуды, но не более семи дней, применяют сосудосуживающие средства, а также увлажняют и орошают слизистую оболочку полости носа физиологическим раствором (хлоридом натрия 0,9 %).
Такие мероприятия препятствуют блокаде соустья и способствуют движению слизи на поверхности реснитчатого эпителия, а значит не дают бактериям размножаться.
Интраназальные глюкокортикостероиды (ИнГКС) уменьшают отёк слизистой и образование слизи и гноя (экссудата). За счёт этого улучшается носовое дыхание и восстанавливается отток экссудата из пазух . Могут применяться как монотерапия при лёгких формах и в комплексе с другими препаратами в более тяжёлых случаях.
Применять антибиотики в первые семь дней нецелесообразно. Показанием для антибиотикотерапии является только бактериальный синусит. Этот диагноз ставится врачом на основании жалоб, анамнеза, данных объективного, дополнительных методов обследования и дифференциальной диагностики.
Дренирование пазухи
К инвазивным методам дренирования пазухи относятся:
- пункция;
- использование синус-катетера «ЯМИК»;
- баллонная синусотомия — расширение естественного соустья.
Пункция верхнечелюстной пазухи проводится через нижний носовой ход иглой Куликовского.
Пункция верхнечелюстной пазухи иглой Куликовского.
Затем содержимое пазухи удаляют, промывая её шприцом с физиологическим или антисептическим раствором.
Лобную пазуху чаще прокалывают тонкой иглой через глазничную стенку, реже производят трепанопункцию — отверстие создаётся через переднюю стенку бормашиной или инструментами для сверления кости (трепанами).
Курс лечения состоит из нескольких пункций, поэтому катетер вводят в пазуху в среднем на 10 дней.
Пункция околоносовой пазухи — это инвазивный метод, связанный с риском серьёзных осложнений. Его альтернативой является применение синус-катетера «ЯМИК». Устройство изобретено российским оториноларингологом В.С. Козловым.
Катетер вводится в полость носа до носоглотки. Заполненные воздухом камеры создают отрицательное давление, которое способствует дренированию пазух носа.
Промывание ЯМИК-катетером
Все инвазивные процедуры проводятся после аппликационной анестезии и анемизации полости носа.
Пункция верхнечелюстной пазухи связана с риском проникновения иглы в мягкие ткани щеки, глазницу и крылонёбную ямку. Также при процедуре может повредиться устье носослёзного канала, возникнуть кровотечение, а при попытке продувания пазухи в кровеносные сосуды может проникнуть воздух.
Трепанопункция лобной пазухи может осложниться повреждением её задней стенки и развитием внутричерепных осложнений .
К неинвазивным методам дренирования относится промывание носа по Проетцу («кукушка»). При процедуре антисептический раствор нагнетают шприцом в одну ноздрю и удаляют электроотсосом из другой. Часто применяют при лечении синусита у детей .
Промывание носа по Проетцу («кукушка»)
Хирургическое лечение
Показано при орбитальных или внутричерепных осложнениях, а также при продуктивной форме острого синусита, чаще возникающей при одонтогенном синусите.
Хирургическое лечение острого синусита включает:
- Вскрытие пазухи через переднюю стенку.
- Удаление патологического содержимого.
- Создание искусственного отверстия в костной стенке пазухи или расширение естественного соустья для дренирования .
Реабилитационный период длится около 14 дней.
Прогноз. Профилактика
Прогноз неосложнённой формы острого синусита благоприятный. Если пациент несвоевременно обратился к доктору, не соблюдал принципы антибиотикотерапии или подвергался постоянному переохлаждению, то острый синусит может перейти в хронический.
Профилактика:
- лечить основное заболевание — острый насморк, поражения зубов, грипп, корь, скарлатину и другие инфекционные болезни;
- устранять предрасполагающие факторы, например искривление носовой перегородки ;
- вакцинироваться против Streptococcus pneumoniae.
С 2014 года антипневмококковая вакцина стала обязательной в Российском национальном календаре прививок. Со временем это уменьшит заболеваемость, поскольку S. pneumoniae — один из основных возбудителей бактериального синусита .
Вакцинация от пневмококка
Список литературы
- Fokkens W., Lund V., Mullol J. European Position Paper on Rhinosinusitis and Nasal Polyps group. European Position Paper on Rhinosinusitis and Nasal Polyps // Rhinol. Suppl. — 2007. — № 20. — P. 1–136.ссылка
- Страчунский Л. С., Тарасов А. А., Крюков А. И. и др. Возбудители острого бактериального риносинусита. Результаты многоцентрового микробиологического исследования SSSR // Клин. микробиол. антимикроб. химиотер. — 2005. — № 7 (4). — С. 337–349.
- Склафани Э. П., Дилески Р. А., Питман М. Дж., Шанц С. П. и др. Общая оториноларингология — хирургия головы и шеи: в 2-т./ пер. с англ. под общей редакцией Ю. К. Янова. — М.: Издательство Панфилова, 2017. — Т. 1. — 736 с.
- Пробст Р., Греверс Г., Иро Г. Оториноларингология в клинической практике / пер. с англ. под ред. А. С. Лопатина. — М.: Практическая медицина, 2012. — 384 с.
- Руководство по оториноларингологии: 2-е изд., перераб. и доп. / под ред. И. Б. Солдатова. — М.: Медицина, 1997. — 608 с.
- Национальная медицинская ассоциация оториноларингологов. Острый синусит: клинические рекомендации. — М., 2016. — 30 с.
- Оториноларингология. Национальное руководство / под ред. В. П. Пальчуна. — М.: ГЭОТАР-Медиа, 2008. — 960 с.
- Fokkens W. J., Lund V. J., Mullol J. European Position Paper on Rhinosinusitis and Nasal Polyps 2012 // Rhinol Suppl. — 2012. — № 1. — P. 1–12.ссылка
- Chow A.W., Benninger M. S., Brook I. et al. IDSA clinical practice guideline for acute bacterial rhinosinusitis in children and adults // Clin Infect Dis. — 2012. — № 8. — P. e72–e112. ссылка
- Руководство по ринологии / под ред. Г. З. Пискунова, С. З. Пискунова. — М.: Литтерра, 2011. — 960 с.
- Gordts F., Abu Nasser I., Clement P. A. et al. Bacteriology of the middle meatus in children // Int J Pediatr Otorhinolaryngol. — 1999. — № 2. — P. 163–167. ссылка
- Российское общество ринологов. Острый риносинусит: клинические рекомендации / под ред. А. С. Лопатина. — М., 2017. — 36 с.
- Козлов Р. С., Сивая О. В., Кречикова О. И. и др. Динамика резистентности Streptococcus pneumoniae к антибиотикам в России за период 1999–2009 гг. (Результаты многоцентрового проспективного исследования ПеГАС) // Клин. микробиол. антимикроб. химиотер. — 2010. — № 4. — С. 329–341.
- Воронкин В. Ф., Сергеев М. М. Интракраниальные осложнения в оториноларингологии. — Краснодар, 2000. — 176 с.
- Orlandi R. R., Kingdom T. T., Hwang P. H. et al. International Consensus Statement on Allergy and Rhinology: Rhinosinusitis // Int Forum Allergy Rhinol. — 2016. — № 6. — P. S22–S209. ссылка
- Янов Ю. К. Практические рекомендации по антибактериальной терапии синусита: пособие для врачей. — СПб., 2002. — 23 с.
- Chee Yik Chang. Periorbital cellulitis and eyelid abscess as ocular manifestations of melioidosis: A report of three cases in Sarawak, Malaysian Borneo // IDCases. — 2019.ссылка