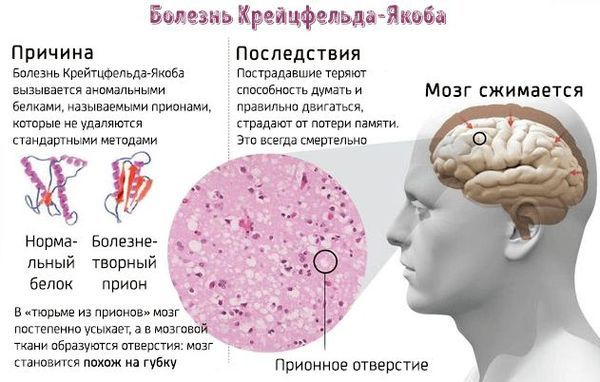
Болезнь Крейтцфельдта – Якоба — редкое и смертельное дистрофическое заболевание коры и подкорковых центров головного и спинного мозга. Вызывается болезнетворным белком прионом с аномальной третичной структурой (с особым не свойственным для человека вариантом последовательности аминокислот, из которых состоит белок). Возникает под воздействием внешних и наследственных факторов, не исследованных в полной мере.
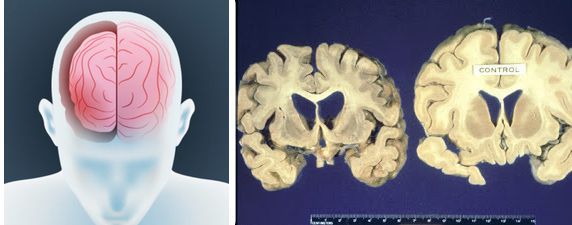
Заболевание приводит к развитию атрофии мозга и формированию губчатой энцефалопатии (коровьего бешенства), проявляется прогрессирующим снижением интеллекта, двигательной активности и другими многочисленными неврологическими симптомами, не являющимися строго специфичными только для этого заболевания. Поэтому по симптомам поставить этот диагноз нельзя .

Болезнь Крейсфельдта – Якоба
Термин болезнь Крейтцфельдта – Якоба был введен в 1922 году после докладов немецких врачей Ханса Герхарда Крейсфельдта (1920 год) и Альфонса Марии Якоба (1921 год). В докладах сообщалось о шести случаях нового нейродегенеративного заболевания .
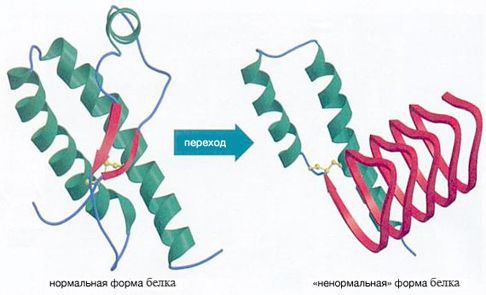
Причиной всех форм заболевания является белок прион, который не имеет в своем составе ДНК или РНК, поэтому не является микроорганизмом и классическим инфекционным агентом (вирусом, бактерией, простейшим или грибком). Прион — это протеин (сокращенно — PrP), который в норме входит в состав нервных клеток, и его функция до конца не известна. Заболевание начинается при появлении в организме измененной формы данного протеина (сокращенно — PrPres), который из-за своего особого пространственного строения становится невосприимчивым к ферментам и может сворачиваться с формированием «палочек». В таком виде он способствует разрушению клетки и накапливается в организме, вызывая каскад болезненных реакций. При этом иммунная система его игнорирует .
Среди причин появления в организме болезнетворного прионного белка выделяют:
- Спонтанную трансформацию собственного белка PrP человека в патологический PrPres у людей с генетической предрасположенностью под влиянием не полностью исследованных инициирующих факторов.
- Попадание болезнетворного инфекта экзогенно (из внешней среды):
- через пищеварительный тракт при поедании пищи животного происхождения — как свежих, так и консервированных. Особенно велико содержание инфекционного агента в мясе, мозге, крови и селезёнке забитых коров. Кроме коровьего мяса возможны экзотичные случаи заражения при ритуальном каннибализме;
- при трансплантации органов: сердца, печени, почек, костного мозга, роговицы глаза, при переливании цельной крови или её компонентов: плазмы, эритроцитарной и лейкоцитарной массы;
- при использование лекарственных препаратов из животной ткани, в том числе сыворотки крови крупного рогатого скота (коров), либо же изготовленных на основе гипофиза животных;
- возможна передача заболевания медицинскому персоналу и родственникам больного через биологические жидкости больного человека (кровь и плазму) при условии нарушения целостности кожных покровов или попадании инфекционного белка в желудочно-кишечный тракт. Поэтому при уходе за больным необходимо соблюдение санитарно-эпидемиологических правил. Установлено, что заболевание не передается воздушно-капельным путем и через прикосновения. Возможна передача через мокроту, кал, мочу, однако исследований об этом мало.
- Наследственная передача заболевания.
Причины болезни Крейсфельдта – Якоба
Наиболее часто заболевание проявляется в возрасте 60-65 лет. Отличается быстрым течением, большинство больных умирает в течении первого года заболевания. В редких случаях возникают формы с быстрым (несколько недель) развитием акинетического мутизма — отсутствия речи и двигательной активности. В данном случае смерть чаще наступает в течении первых двух месяцев болезни. Бывают формы с медленным течением (около двух и более лет) .
Случаев выздоровления у пациентов с диагносцированной болезнью Крейтцфельдта – Якоба не зарегистрировано, смертность составляет 100%.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы болезни Крейтцфельдта — Якоба
Выделяют три стадии болезни Крейтцфельдта – Якоба:
- продромальная;
- развернутых клинических проявлений;
- терминальная (финальная) стадия.
В продромальной стадии отсутствует какая либо специфическая клиническая картина. Выделяют вегетативные и астенические нарушения: слабость, быструю утомляемость, проблемы со сном и нарушение аппетита, снижение веса, сексуальную дисфункцию и болевые ощущения без чёткой локализации. Могут отмечаться лёгкие нарушения высшей нервной деятельности: снижение памяти и внимания, ухудшение мышления. Однако эти изменения чаще расцениваются как проявления астении. Возможно появление психических нарушений: безучастности, апатии, бредовых идей (вплоть до психоза), стартл-реакций — непроизвольных реакций испуга и вздрагивания на внешние раздражители.
Чаще всего начальными проявлениями заболевания являются различные нарушения зрения: отсутствие чёткости и двоение в глазах, сужение полей зрения, нарушение узнавания зрительных образов (лиц, предметов), затруднение пространственной ориентации.
По некоторым данным 35 % случаев начинается с депрессивных нарушений и проблем с памятью, в 34 % страдает координация движений и зрение, в 21 % отмечается сочетание симптомов .
К основным симптома в развернутой стадии болезни Крейтцфельдта – Якоба относят: быстро прогрессирующее слабоумие (деменцию) и подёргивания одиночных или нескольких мышц конечностей и туловища. Эпилептические припадки встречаются редко.
На финальной стадии заболевания отмечается выраженное слабоумие. Больной не разговаривает и не способен к целенаправленным движениям, наблюдаются параличи или некоординированные насильственные движения. Также движения затруднены из-за значительного повышения мышечного тонуса, до степени ригидности. Распространены мышечные сокращения, прогрессируют нарушения со стороны сердечно-сосудистой и дыхательной системы. Чаще всего смерть наступает от дыхательной недостаточности .
Патогенез болезни Крейтцфельдта — Якоба
Выделяют два этапа патогенеза болезни Крейтцфельдта – Якоба: экстрацеребральный (не относящийся к мозгу, находящийся за его пределами) и церебральный . При этом недостаточно хорошо исследован патогенез наследственной и спорадической формы болезни.
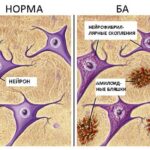
Нормальный белок и прионный
Экстрацеребральный этап патогенеза. Болезнетворный прионный белок попадает в организм и не поступает сразу в нервную ткань, а попадает в органы лимфатической системы, используя в качестве переносчиков клетки, обеспечивающие иммунные реакции организма: лимфоциты, макрофаги и дендритные клетки. В лимфатических узлах и селезёнке белок самовоспроизводится, преобразуя нормальные для организма человека белковые молекулы в себе подобные. Естественного иммунного ответа на патологический агент не происходит, так как прионный белок, обладая структурным сходством с физиологичным для человека, не воспринимается как чужеродный. Сам прион не оказывает какого-либо повреждающего действия на лимфатические узлы, миндалины и селезёнку, не вызывает их увеличения, воспалительных или других специфических структурных изменений.
Считается, что за дальнейший перенос болезнетворного белка в спинной и головной мозг ответственна вегетативная нервная система, так как её симпатические волокна в основном и иннервируют (пронизывают нервными окончаниями) лимфоидные органы. Также допускается проникновение прионного белка через гематоэнцефалический барьер, минуя лимфатическую систему. При передаче прионного белка при нейрохирургических или офтальмологичесих операциях заражение происходит минуя желудочно-кишечный тракт: инфекционный агент попадает непосредственно в нервную ткань.
Мозг при болезни Крейцфельдта – Якоба
Церебральный этап патогенеза. После попадания в нервные клетки прионные молекулы приобретают патогенные свойства. За счёт особого пространственного строения болезнетворные белки не включены в естественный метаболизм клетки и поэтому не разрушаются ферментами, а накапливаются в жидком содержимом клетки (цитозоле) и нервных окончаниях (синапсах). Из-за присутствие патогенного белка уменьшается содержание физиологичного прионного белка (PrP), который обеспечивает нормальные процессы питания нервной клетки.
В результате патологического процесса прогрессирует атрофия и утрата нервных клеток, скопление прионного белка отмечается не только в гибнущих клетках, но и в межклеточном пространстве. Изменяется структура мозга за счёт очагов дегенерации, происходит его губчатая трансформация, формируется спонгиформная (губчатая) энцефалопатия .
Классификация и стадии развития болезни Крейтцфельдта — Якоба
В первое время после открытия из-за разнообразия симптомов и вариантов течения врачи сомневались, что болезнь Крейтцфельдта – Якоба — это самостоятельное заболевание . Сейчас в зависимости от возникновения белка в организме выделяют четыре формы болезни (куру так же причисляется некоторыми авторами к форме болезни Крейтсфельдта – Якоба):
- Спорадический (спонтанный, классический) — соматическая мутация PRNP или спонтанная конверсия РгР в PrPSс без видимой внешней причины. Частая встречаемость данной формы возможно связана с сложностями сбора анамнеза и установления ретроспективной связи с другими причинами ;
- Приобретенный (инфекционный ятрогенный) — заражение путем инокуляции (прививки), то есть непосредственное заражение человека через введение болезнетворного приона при переливании цельной крови или ее компонентов, трансплантации органов и тканей, использование зараженного медицинского инструментария во время оперативных вмешательств или медицинских манипуляций ;
- Приобретенный (инфекционный) — новый вариант заболевания, болезнь бешенства коров, также её называют «вариантным подтипом». Предполагает алиментарный путь заражение при употреблении мяса больных животных;
- Приобретенный (инфекционный, куру) — алиментарный путь заражения, в основном в племенах Папуа Новой-Гвинеи, где был распространен ритуальный каннибализм. В связи с запретом ритуального каннибализма сейчас практически не встречается ;
- Наследственный (семейный) — передаваемая наследственным путём мутация PRNP.
По преобладающему расположению спонгиформных очагов различают редкие подтипы, которые, по сути, являются вариантами спорадической формы :
| № | Подтип заболевания | Преимущественная локализация очагов | Клиника |
|---|---|---|---|
| 1 | Миоклонический или диффузный церебральный | Относительно равномерное распределение возбудителя в центральной нервной системе | Преобладают миоклонические подергивания (резкие, в течении 1-2 секунд, внезапные, непроизвольные, повторяющиеся сокращения отдельных мышечных групп, по типу вздрагивания), и нарушения высшей нервной деятельности |
| 2 | Подтип Хейденхайна (Heidenhain) | В коре затылочных догей головного мозга | Слепота и нарушение узнавания зрительных образов, связанные с поражением корковых зон зрительного анализатора |
| 3 | Дискенетический подтип (гиперкенетический — связанный с развитием насильственных, повторяющихся движений) с мышечной атрофией или без | В подкорковых ганглиях, спинном мозге, корешках спинного мозга, периферических нервах | Развитие гиперкинезов (непроизвольных движений), мышечной дистонии, в некоторых случаях ранних параличей с атрофическими изменениями конечностей |
| 4 | Таламический подтип | Поражение таламических ядер | Нарушение сознания и внимания, психические нарушения, параличи, нарушения чувствительности |
| 5 | Подтип Броунелла-Оппенгейма (атактический — то есть, связанный с нарушением координационно двигательной функции) | С наибольшим поражением мозжечка | Выраженные головокружения, нарушение равновесия при сравнительно лёгком поражении функции высшей нервной деятельности: памяти, мышления, психики |
| 6 | Панэнцефалитический (японский) подтип | Обширное поражение с дегенерацией белого вещества, вакуолизацией (дистрофическим процессом, сопровождающимся возникновением в клетке пузырьков с жидкостью — вакуолей) и губчатой трансформацией серого вещества | Относительно более длительная форма течения. Характерны акинетический мутизм, стартл-реакции, эпиприпадки, стоны |
В развитии болезнь Крейтцфельдта – Якоба проходит пять стадий:
- Продромальная стадия.
- Стадия первых симптомов.
- Развернутая стадия.
- Финальная стадия.
- Стадия продлённой жизни в условиях реанимационного отделения.
По течению различают три варианта развития заболевания:
- Относительно медленно развивающиеся в развернутой стадии заболевания.
- Нарушения интеллекта и поведения, которые в последующем быстро прогрессируют.
- Ступенеобразное или персистирующее, неуклонное прогрессирование заболевания без периодов стабилизации.
- Быстрое ухудшение симптоматики в течение нескольких месяцев с последующим относительно более медленным развитием заболевания в терминальной стадии.
Осложнения болезни Крейтцфельдта — Якоба
Осложнения определяются выраженностью и прогрессированием ведущих симптомов заболевания, которые возникают из-за нарушения центральной нервной регуляции внутренних органов:
- Эпилептический статус чаще по бессудорожному типу, развивающийся в развернутой стадии болезни
- Острые психозы, требующие профильного лечения.
- Инфекционные осложнения (например, застойная пневмония), связанные с обездвиженностью больных.
- Трофические осложнения: атрофии, пролежни, развивающиеся как следствие денервации кожи и мышечной ткани.
- Сердечная и дыхательная недостаточность, возникающая чаще в финальной стадии заболевания.
Диагностика болезни Крейтцфельдта — Якоба
Ранняя диагностика заболевания затруднена. В основном предварительный диагноз ставится клинически или на основании полученных данных о уже выявленных семейных случаях. При подозрении на болезнь Крейтцфельдта – Якоба возможно проведение генетического анализа.
В целом постановка диагноза остается сложной проблемой, так у болезни отсутствуют какие-либо специфические изменения в картине общего и биохимического анализа крови. Иногда отмечается повышение печёночных трансаминаз (ферментов, которые дают наиболее корректные данные для лабораторной диагностики проблем печени) и щелочной фосфатазы (фермента для лабораторной диагностики заболеваний костей, печени и сердца), что тоже не специфично только для болезни Крейтцфельдта – Якоба. Отсутствуют и специфические иммунологические маркеры.
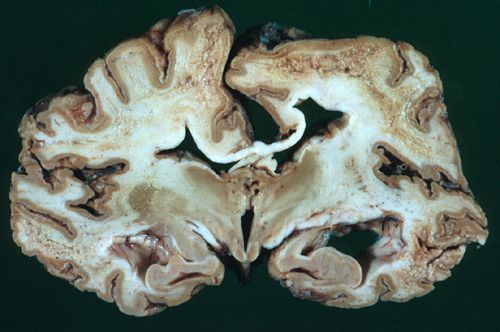
Мог при болезни Крейцфельдта – Якоба
Окончательный диагноз ставится на основании биопсии или аутопсии. Ранее достоверным считалось исследование только тканей мозга, однако сейчас описывают варианты исследований биоптата нёбных миндалин. Также используют биологические методы — здоровая нервная ткань лабораторных животных заражается исследуемой тканью больного, с последующим выяснением наличия заражения у животного .
В комплексе с клиническими данными и историей болезни при постановке диагноза помогает электроэнцефалография. Уже на ранних этапах болезни замедляется биоэлектрическая активность мозга. По мере прогрессирования заболевания отмечается появление периодических двух или трёхфазных острых волн с частотой около 2Гц. Но эти изменения не характерны только для прионных болезней и могут встречаться при различных заболеваниях мозга, возникающих при нарушении обмена веществ. При некоторых генетических вариантах болезни Крейтцфельдта – Якоба изменения электроэнцефалограммы вовсе отсутствуют.
При провединии МРТ или позиционно эмиссионной томографии можно обнаружить дегенеративные изменения головного мозга. Данные изменения так же не являются определяющими и встречаются при других патологиях нервной системы .
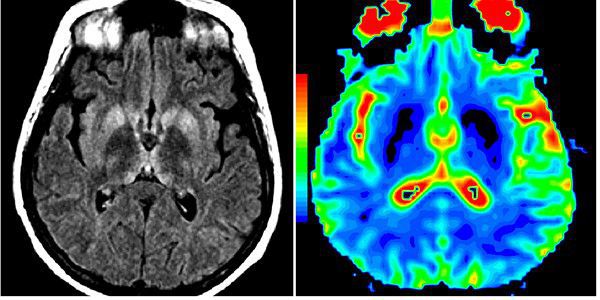
МРТ при болезни Крейцфельдта – Якоба
Состав спинномозговой жидкости довольно длительное время при заболевании может оставаться нормальным. После выделяется специфичный белок, который проявляется именно при болезни Крейтцфельдта – Якоба, но он встречается и при нарушениях мозгового кровообращения и воспалительных заболеваниях нервной системы. Однако если других симптомов воспаления нет, можно предположить именно болезнь Крейтцфельдта – Якоба. На поздних стадиях в спинномозговой жидкости обнаруживается нейрональная енолаза — активное вещество, участвующее в обмене углеводов, которое встречается при распаде нервных клеток. Присутствие нейрональной енолазы также не является специфичной только для прионных болезней, её повышение отмечается при опухолях коры головного мозга и новообразованиях щитовидной железы.
Таким образом, несмотря на развитие генетической и иммунохимической диагностики, прижизненная диагностика болезни Крейтцфельдта – Якоба остаётся проблемой — из-за многообразия форм развития, клинических проявлений и вариантов течения.
Лечение болезни Крейтцфельдта — Якоба
Эффективное лечение причины прионных заболеваний не разработано . Не существует вариантов лекарственного воздействия на этапы развития болезни Крейтцфельдта – Якоба, приводящих к значимому замедлению и стабилизации процесса. Известные иммунокорегирующие (противовирусные, гормональные, противоопухолевые) средства не показали значимого влияния на прогноз.
Небольшое влияние на динамику развития заболевания имеют следующие препараты:
- брефельдин А — разрушает аппарат Гольджи (структуру внутри клетки, которая отвечает за завершение синтеза и выведение органических веществ, продуцируемых в клетке), замедляя образование прионного белка в зараженной культуре клеток;
- кетамин, фенциклидин и другие блокаторы кальциевых каналов (особенно NMDA-рецепторов) способствуют большей выживаемости нервных клеток;
- тилорон — искусственно синтезированное вещество относящееся к группе иммунокорректоров, при длительном использовании способствует накоплению гликозаминогликанов в клетках, снижает скорость накопления прионных белков. Одновременно тилорон нарушает обмен фосфолипидов и ухудшает стабильность клеточных мембран, что может привести к нарушению клеточного обмена и гибели клетки.
Вышеуказанные препараты так и не нашли клинического подтверждения своей эффективности в связи с частотой возникновения побочных эффектов, несопоставимых с возможной пользой от длительного использования.
Ведутся исследования следующих направлений в лечении :
- методы, способствующие медикаментозному обратному преобразованию болезнетворного прионного белка в нормальный человеческий;
- медикаменты, предотвращающие пространственную трансформацию здоровых белков человека в патологические, что останавливало бы дальнейшее развитие заболевания;
- фильтры для удаления патологического прионного белка из крови.
Симптоматическое лечение пациентов с болезнью Крейтцфельдта – Якоба направлено на повышение уровня жизни и облегчение симптомов заболевания:
- Антиконвульсанты — группа препаратов, используемых для предотвращения или уменьшения проявления эпилептических пароксизмов;
- Антидепрессанты и другие психокорректоры для лечения эмоциональных и поведенческих нарушений, корректоры сна;
- Антибактериальные препараты при развитии вторичных инфекционных заболеваний у обездвиженных пациентов;
- Лечебные мероприятия, направленные на продление жизни в условиях реанимационного отделения: оксигенотерапия, искусственная вентиляция лёгких, препараты для стимуляции дыхательной и сердечно-сосудистой системы.
Прогноз. Профилактика
Прогноз для жизни неблагоприятный. В зависимости от формы и варианта течения смерть от заболевания наступает в период от двух месяцев до полутора лет.
Профилактика болезни Крейтцфельдта – Якоба имеет ряд сложностей медикосоциального и юридического характера. Например, человек с наследственной формой болезни несмотря на высокий риск передачи заболевания может сохранять желание иметь собственных детей. Ухудшают ситуацию недостаточная разработка профилактических мероприятий из-за многообразия форм заболевания и отсутствия единого научного подхода к профилактике. Если носительство мутагенного гена выявлено, на данном этапе развития науки нет возможности уменьшить вероятность заболеть. Нет юридических механизмов, позволяющих отслеживать пациентов с возможной ранней стадией заболевания для профилактики возможной передачи заболевания от человека к человеку, например при его участии в донорстве крови или иных органов.
Государственная профилактика распространения приобретенных прионных заболеваний на территории России предполагает :
- Поставку мяса в РФ только после официальных запросов об отсутствии в странах поставщиках спонгиформной энцефалопатии.
- Изучение санитарно эпидемической обстановки на территории России для своевременного выявления случаев спонгиформной энцефалопатии.
- Запрет регистрации, перерегистрации, а также исключение из «Государственного реестра лекарственных средств» препаратов, производимых из гипофиза человека. Их заменяют синтетическими аналогами.
- Взаимодействие с Всемирной Организацией Здравоохранения по вопросу мониторинга и предупреждения прионных заболеваний.
Профилактика непосредственной передачи прионных заболеваний «от человека к человеку»:
- Инструменты после проведения любых манипуляций подлежат уничтожению, если это невозможно, проводится длительная санитарная обработка.
- Лечебные, диагностические и патологоанатомические манипуляции с пациентами, у которых подозревается или установлено прионное заболевание, проводятся в кольчужных перчатках, масках и очках. Особенно это важно при аутопсии и любых манипуляциях с трупами, так как после смерти пациента прионный белок остается заразным много лет.
Постоянно идет разработка и поиск новых методов профилактики и предотвращения заражения прионными инфекциями, включая выведение новых мясных пород сельскохозяйственных животных, неспособных к передаче прионного белка .
Список литературы
- Хронические нейроинфекции . Под редакцией И.А. Завалишина, Н.Н. Спирина, А.Н. Бойко. — М. ; ГЭОТАР-Медиа, 2011. — 560 с.
- Прионы и прионные болезни / В.И. Покровский, О.И. Киселев, Б.Л. Черкасский ; Рос. акад. мед. наук. — М. : Изд-во РАМН, 2004. — 381 с. : ил., портр., табл.; 24 см.; ISBN 5-7901-0038-4
- Инфекции нервной системы с прогредиентным течением / В. И. Покровский [и др.]. — Санкт-Петербург : Фолиант, 2007. — 262, [1] с. : ил., табл.; 24 см
- Прионные инфекции (эпидемиология, клиника и диагностика) : учебно-методическое пособие / Р. Р. Ахмерова [и др.] ; Астраханская гос. медицинская академия Федерального агентства по здравоохранению и социальному развитию. — Астрахань : АГМА, 2009. — 99 с. : ил., табл.; 20 см.
- Н. А. Шнайдер. Болезнь Крейтцфельдта—Якоба: новый взгляд на старую проблему (клиника, диагностика, прогноз, лечение), Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого Минздрава России, Красноярск
- Creutzfeldt—Jakob disease: a new view on an old problem (clinics, diagnosis, prognosis, treatment) N.A. SCHNAYDER Voyno-Yasenetsky Krasnoyarsk State Medical University, Krasnoyarsk
- В. А. Карлов. Определение и классификация эпилептического статуса (комментарии к докладу Комиссии Международной противоэпилептической лиги)) ФГБУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова», Москва, РоссияЖурнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2016;116(9): 32-36.
- Шитикова, Ирина Евгеньевна. Прионные болезни: клиника, диагностика и патологическая анатомия. Шитикова, Ирина Евгеньевна. : автореферат диссертации кандидата медицинских наук : 14.00.13. — Москва, 1999. — 32 c. : ил.
- Pierluigi Gambetti, Qingzhong Kong, Wenquan Zou, Piero Parchi, Shu G Chen .Sporadic and familial CJD: classification and characterisation. British Medical Bulletin, Volume 66, Issue 1, June 2003, Pages 213–239ссылка
- Robert G Will. Acquired prion disease: iatrogenic CJD, variant CJD, kuru.. British Medical Bulletin, Volume 66, Issue 1, June 2003, Pages 255–265ссылка
- Herbert Budka. Neuropathology of prion diseases. British Medical Bulletin, Volume 66, Issue 1, June 2003
- Approaches to prophylaxis and therapy: An investigation into prion disease diversity. Dominique Dormont British Medical Bulletin, Volume 66, Issue 1, June 2003, Pages 281–292
- Yasushi Iwasaki, Aichi Medical University, Shinsui Tatsumi, Maya Mimuro, Tetsuyuki Kitamoto. Comparison of the clinical course of Japanese MM1-type sporadic Creutzfeldt-Jakob disease between subacute spongiform encephalopathy and panencephalopathic-type Clinical neurology and neurosurgery 121:59-63 · June 2014ссылка
- Foutz A, Appleby BS, Hamlin C Liu X, Yang S. Diagnostic and prognostic value of human prion detection in cerebrospinal fluid. Ann Neurol. — 2017 Jan;81(1):79-92ссылка
- Постановление от 15 декабря 2000 года N 15 ‘’О мерах по предупреждению распространения болезни Крейтцфельдта-Якоба на территории Российской Федерации»