Абузусная головная боль (Medication overuse headaches) — это хроническая головная боль, обычно возникающая как осложнение мигрени или головной боли напряжения при частом приёме обезболивающих. Как правило, она развивается, если использовать препараты чаще 15 дней в месяц в течение более трёх месяцев. Головная боль при этом возникает ежедневно или почти ежедневно.
Синонимы: лекарственно-индуцированная головная боль, головная боль, связанная с избыточным употреблением лекарственных веществ, рикошетная головная боль, головная боль от обезболивающих.

Абузусная головная боль
Не все знают, что обезболивающие таблетки могут вызывать головную боль. Если голова болит часто, то регулярное использование анальгетиков опасно: приступы будут возникать ещё чаще и протекать тяжелее.
Распространённость
Абузусная головная боль (от англ. «abuse» — злоупотребление) — это частая причина, с которой люди приходят к врачу общей практики или неврологу. Такой болью страдают 1–4 % населения, женщины в 3–5 раз чаще мужчин. Заболевание составляет 60–70 % от всех случаев хронической ежедневной головной боли.
Абузусная боль в 65 % случаев развивается у пациентов с мигренью, в 27 % — с головной болью напряжения, в 8 % — другими формами головной боли. Средний возраст начала лекарственной головной боли — 40–60 лет, чаще всего страдают женщины в возрасте около 50 лет .
Причины абузусной головной боли
Медикаментозная головная боль может развиться из-за чрезмерного употребления обезболивающих препаратов:
- простых или комбинированных анальгетиков (когда в составе одно или несколько веществ) — наиболее частый вариант;
- нестероидных противовоспалительных препаратов;
- препаратов, содержащих эрготамин;
- лекарств с кодеином и других опиоидных анальгетиков;
- триптанов;
- Аспирина и др.
К злоупотреблению обезболивающими приводит то, что некоторые люди очень боятся боли. Любая, даже незначительная боль вынуждает человека принять анальгетик. Кроме того, большинство обезболивающих можно купить в аптеке без рецепта. Также не всегда есть возможность попасть на приём к цефалгологу — врачу, который занимается диагностикой и терапией головных болей. Всё это приводит к самолечению и избыточному приёму обезболивающих.
К факторам риска развития абузусной головной боли относят депрессию и тревогу, которые способствуют развитию психологической зависимости от лекарств .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы абузусной головной боли
Пациенты отмечают практически ежедневные головные боли, описывают их как умеренные, терпимые. Такие боли тупые, двусторонние, распространённые по всей голове. Характеристики первичной головной боли при этом стираются.
Обезболивающий эффект от приёма лекарств при абузусной боли недостаточный. Часто люди отмечают, что принимают таблетки больше по привычке, в надежде на помощь. При этом боли резко обостряются при попытке отменить «виновный» препарат.
Обычно боль возникает сразу после пробуждения, максимальна в утренние часы, волнообразно меняет интенсивность в течение дня, значительно усиливаясь при физической и интеллектуальной нагрузке.
Хроническая головная боль сильно ухудшает качество жизни, затрудняет повседневную активность, вызывает сильный стресс . Состоянию сопутствует общая слабость, тревожность, раздражительность, нарушение концентрации внимания и забывчивость .
Патогенез абузусной головной боли
Парадокс заключается в том, что головная боль возникает в результате её же лечения. К развитию заболевания могут привести как специфические лекарства от мигрени — триптаны и алкалоиды спорыньи, так и неспецифические, такие как НПВП, Парацетамол, комбинированные анальгетики, опиоиды и барбитураты.
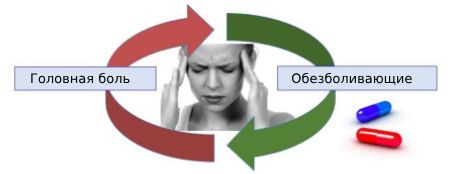
Развитие абузусной головной боли
Как правило, абузусный фактор формируется постепенно: вначале пациент принимает лекарство при первых признаках головной боли или для профилактики, затем хронический приём препаратов становится стилем жизни. Обезболивающий эффект при этом постепенно снижается, что приводит к увеличению дозы и комбинированию различных анальгетиков. Из-за такого использования препаратов изменяется характер головной боли — она становится хронической и провоцирует ещё большее злоупотребление лекарствами.
Абузусная головная боль развивается у восприимчивых пациентов, также предполагается влияние наследственной предрасположенности: риск выше, если родственники тоже страдают такими болями или злоупотребляют другими психоактивными веществами.
Доказано, что пациенты с мигренью более подвержены развитию абузусной головной боли, соответственно у этих заболеваний есть общие механизмы. У людей, часто принимающих анальгетики при других, не головных, болях, риск развития лекарственных головных болей повышается только в том случае, если у них есть мигрень или головная боль напряжения .
Хроническое воздействие анальгетиков вызывает активацию болевых систем центральной нервной системы. Как и при мигрени, абузусная боль сопровождается повышенной возбудимостью тройничного нерва.
Тройничный нерв
С учащением эпизодов головной боли повышается чувствительность болевых систем мозга и периферических и центральных рецепторов боли в системе тройничного нерва — усиливается восприимчивость к стимулам, которые раньше не вызывали боль, а также увеличивается её передача. Из-за этого приступы возникают чаще и протекают тяжелее .
Классификация и стадии развития абузусной головной боли
Лекарственно-индуцированные головные боли относятся ко вторичным головным болям, т. е. развиваются как осложнение первичного заболевания, чаще мигрени или головной боли напряжения.
Согласно Международной классификации головных болей, выделяют подтипы абузусной головной боли в зависимости от провоцирующего вещества:
- боль, вызванная приёмом лекарств, содержащих эрготамин;
- боль при приёме триптанов;
- неопиоидных анальгетиков;
- Парацетамола (Ацетаминофена);
- нестероидных противовоспалительных препаратов (НПВП);
- опиоидов;
- комбинации анальгетиков .
Осложнения абузусной головной боли
У пациентов с абузусной головной болью чаще возникают депрессивные расстройства и развивается склонность к злоупотреблению алкоголем и наркотиками . Также для них характерна повышенная физическая и умственная утомляемость, нарушение сна, снижение памяти и внимания.
Пациенты с трудом отказываются от лекарств из-за страха перед возможным более интенсивным приступом головной боли. Помимо усиления болевого синдрома, при отказе от анальгетиков часто появляется тошнота и рвота, усиливается тревожность и депрессия, нарушается сон, развивается артериальная гипертензия и тахикардия.
Диагностика абузусной головной боли
Если головные боли учащаются и анальгетики приходится принимать чаще двух-трёх дней в неделю, а эффект от них минимален, то необходимо обратиться к врачу — цефалгологу или неврологу.
Диагностика лекарственно-индуцированных головных болей основана на изучении анамнеза (истории болезни), сборе жалоб и тщательном осмотре. Как правило, инструментальные обследования не требуются, так как не позволяют подтвердить диагноз. Более того, МРТ часто уводит поиск в другую сторону, и правильное лечение не назначается.
Врач может заподозрить это заболевание, если пациент рассказывает о ежедневных головных болях и неэффективности анальгетиков. Основной вопрос, который стоит перед доктором, — насколько головная боль связана с приёмом лекарств. Во многих случаях диагноз становится очевидным только после того, как пациент перестал принимать препарат и головная боль уменьшилась. Если же этого не произошло в течение двух месяцев после прекращения приёма препарата, диагноз можно считать сомнительным. В таком случае необходимо искать другие причины хронической головной боли, в первую очередь эмоциональные нарушения.
Согласно Международной классификации головных болей, выделяют следующие критерии абузусной головной боли:
- Головная боль беспокоит ≥ 15 дней в месяц.
- Пациент в течение трёх и более месяцев злоупотребляет одним или несколькими препаратами:
- эрготамином, триптанами, опиоидами или комбинированными анальгетиками ≥ 10 дней в месяц;
- простыми анальгетиками ≥ 15 дней в месяц.
- Головная боль развилась или заметно усилилась при чрезмерном употреблении лекарств .
Огромную помощь в постановке диагноза и контроле эффективности лечения оказывают дневники головной боли — бумажные и электронные (например, Migrebot в Телеграм) .
Лечение абузусной головной боли
Лечение лекарственно-индуцированной головной боли — непростая задача. В первую очередь рекомендуется отказаться от обезболивающих веществ.
Отмена препарата
В большинстве случаев лучше сразу и полностью отменить препарат. Также существует методика постепенной, ступенчатой отмены: абузусное лекарство меняют на другой анальгетик, например Напроксен, который принимают в течение трёх недель, постепенно снижая дозу. Но эффект, как правило, неустойчивый и не всегда удовлетворяет пациентов.
В амбулаторных условиях отмена возможна при использовании триптанов, неопиоидных анальгетиков и нестероидных противовоспалительных средств. В таком случае можно резко отказаться от препарата.
Иногда лекарство необходимо отменять в стационарных условиях, например при зависимости, вызванной транквилизаторами, барбитуратами и опиоидными анальгетиками, а также при тревоге и депрессии. Таким пациентам сложно отказаться от лекарств из-за зависимости, а также страха, что возникнет приступ сильной головной боли. При отказе от анальгетиков действительно часто развивается тяжёлый болевой синдром, появляется тошнота и рвота, усиливается тревожность и депрессия, нарушается сон, повышается артериальное давление и учащается сердцебиение.
Дезинтоксикационная терапия
Если при отказе от анальгетиков появляются тяжёлые симптомы, то потребуется фармакологическая дезинтоксикационная инфузионная терапия. Утром внутривенно вводят глюкокортикоиды, вечером — Амитриптилин, при тошноте и рвоте — противорвотные, параллельно для восстановления водно-солевого обмена — солевые растворы. Тактика дальнейшего ведения таких пациентов определяется типом первичной головной боли и свойствами анальгетиков, на фоне приёма которых развились головные боли. Одной отмены «виновного» препарата бывает недостаточно, и часто необходимо одновременно проводить профилактическую терапию.
Лечение антидепрессантами
При любом виде первичной головной боли, как головной боли напряжения, так и мигрени, обосновано применение антидепрессантов (трициклических и селективных ингибиторов обратного захвата серотонина) и коррекция эмоционально-психологического состояния. Лечение трициклическими антидепрессантами позволяет разорвать порочный круг, лежащий в основе возникновения абузусной головной боли у 72 % пациентов . У части больных положительный эффект оказывают антидепрессанты из группы селективных ингибиторов обратного захвата серотонина, а также захвата норадреналина.
Лечение другими препаратами
Если абузусная боль сочетается с хронической мигренью, препаратами выбора являются антиконвульсанты, т. е на время лечения анальгетики отменяют, а пациент принимает антиконвульсанты.
Также при лечении абузусной боли применяют моноклональные антитела. На фоне такой терапии можно постепенно уменьшать приём анальгетиков.
Немедикаментозное лечение
Параллельно используют немедикаментозные техники: когнитивно-поведенческую терапию, методики релаксации и биологической обратной связи. Во время сеанса БОС человек через специальный датчик получает информацию об изменениях какого-либо своего физиологического показателя (например, мышечного напряжения) и старается повлиять на него, что позволяет приобрести и развить навыки саморегуляции.

БОС
Нормализация состояния в среднем может занять до 12 месяцев, при этом самый тяжёлый период — первые две недели отмены препарата, когда резко усиливается и обостряется боль.
Редкие ситуации, когда терапия абузусной головной боли бывает неэффективна:
- человек злоупотребляет обезболивающими пять лет и больше;
- пациент продолжает принимать анальгетик, вызвавший зависимость, в том числе для уменьшения боли при другом заболевании, например остеоартрите;
- есть другие зависимости (например, злоупотребление алкоголем или наркотиками) .
Прогноз. Профилактика
В течение двух месяцев после отмены препарата у большинства пациентов головная боль значительно уменьшается или возвращается к своему прежнему эпизодическому характеру. Но даже после успешного лечения пациенты часто снова начинают злоупотреблять обезболивающими, порой уже через несколько месяцев. Частота рецидивов спустя четыре года после отмены составляет 45 %, причём у 94 % этих пациентов рецидив случился уже в первый год .
Причины «срыва» бывают разными. Например:
- отказ от дальнейшего лечения депрессии или другой основной болезни;
- несоблюдение рекомендации по здоровому образу жизни;
- появление каких-либо новых проблем.
Из-за этого головная боль возникает снова и человек возвращается к привычным способам борьбы с ней. Поэтому большинству больных требуется длительное наблюдение: даже после успешной отмены анальгетика важно не терять связь с врачом и обращаться к нему для поддержки и контроля состояния.
Также важно помнить о немедикаментозных методах купирования боли и максимально отсрочить возврат к приёму абузусного препарата. При необходимости его можно с осторожностью начать принимать через два месяца, но не чаще двух раз в неделю (не более 10 доз в месяц). При учащении приёма нужно немедленно обратиться к врачу .
Профилактика абузусной головной боли
Пациентам с мигренью и головной болью напряжения нужно стараться применять препараты только по необходимости и не чаще двух раз в неделю. При более частом использовании рекомендуется посетить цефалголога. Доктор назначит профилактическую терапию, направленную на урежение и облегчение приступов головной боли.
Также важно правильно принимать обезболивающие. Часто люди торопятся с приёмом анальгетиков или терпят до последнего и принимают их на стадии сильной боли, когда появляется тошнота. Анальгетик в таких ситуациях уже не работает из-за задержки пищи и жидкости в желудке.
Если боль только началась, и пациент не знает, как она себя поведёт дальше, то можно подышать, расслабиться, попить воду, чай или кофе, сделать самомассаж шеи. Если проходит 15–20 минут и приступ не прекращается, а при мигрени даже нарастает, тогда уже нужно принять лекарство. Иначе велик риск пропустить период эффективности анальгетика.
При мигрени рекомендуется запивать простые обезболивающие чаем или кофе — они усиливают эффект анальгетиков. Однако важно не начать злоупотреблять кофеином. Рекомендуется пить не больше двух чашек кофе в день, так как кофеин тоже может провоцировать головную боль.
Список литературы
- Maksimova M. Y., Сhochlova T. Y., Mota L. A. Medication overuse headache // Zh Nevrol Psikhiatr Im S S Korsakova. — 2017. — № 9. — Р. 99–102. ссылка
- Allena M., Katsarava Z., Nappi G. et al. From drug-induced headache to medication overuse headache. A short epidemiological review, with a focus on Latin American countries // J Headache Pain. — 2009. — № 2. — Р. 71–76.ссылка
- Каргнин С., Виана М., Сансес Г. и др. Систематический обзор и критическая оценка исследований ассоциации полиморфизма генов при головной боли, связанной с чрезмерным использованием лекарств // Цефалгия. — 2018. — № 7. — С. 1361–1373.
- Meng I. D., Dodick D., Ossipov M. H., Рorreca F. Pathophysiology of medication overuse headache: Insights and hypotheses from preclinical studies // Cephalalgia. — 2011. — № 7. — Р. 851–860. ссылка
- Felice M. D., Porreca F. Opiate-Induced Persistent Pronociceptive Trigeminal Neural Adaptations: Potential Relevance to Opiate-Induced Medication Overuse Headache // Cephalalgia. — 2009. — № 12. — Р. 1277–1284. ссылка
- Dodick D., Silberstein S. How Clinicians can Detect, Prevent and Treat Medication Overuse Headache // Cephalalgia. — 2008. — № 11. — Р. 1207–1217.ссылка
- The International Classification of Headache Disorders, 3rd edition. [Электронный ресурс]. Дата обращения: 29.06.2023.
- Всероссийское общество неврологов. Мигрень у взрослых: клинические рекомендации. — М., 2016.
- Максимова М. Ю., Хохлова Т. Ю., Мота Л. А. Абузусная головная боль // Журнал неврологии и психиатрии им. С. С. Корсакова. — 2017. — № 9. — С. 99–102.
- Кацарава З., Мюссиг М., Дзагнидзе А. и др. Головная боль от чрезмерного употребления лекарств: частота и предикторы рецидива в 4-летнем проспективном исследовании // Цефалгия. — 2005. — № 1. — С. 12–15.
- Sances G., Ghiotto N., Galli F. et al. Risk factors in medication-overuse headache: A 1-year follow-up study (care II protocol) // Cephalalgia. — 2010. — № 3. — Р. 329–336.ссылка
- Шнайдер Н. А. Проблема абузусной головной боли в практике невролога // Вестник клинической больницы № 51. — С. 79.