Эрозивный гастрит (Erosive gastritis) — это воспаление и повреждение слизистой оболочки желудка. Заболевание чаще всего протекает без симптомов, обычно его выявляют случайно при гастроскопии, назначенной перед операцией или по другим показаниям.
Возможные симптомы эрозивного гастрита: тяжесть и дискомфорт во время или сразу после еды, отрыжка воздухом и/или пищей, изжога, неприятный привкус во рту, тошнота, рвота, мелена (чёрный кал). Но эти симптомы неспецифичные, т. е. могут проявляться при различных заболеваниях, например других видах гастрита и язвенной болезни.
Эрозивный гастрит
При обследовании признаками эрозивного гастрита может быть снижение гемоглобина в общем анализе крови и скрытая кровь в кале.
Эрозии желудка и двенадцатиперстной кишки опасны тем, что могут привести к кровотечению из верхних отделов желудочно-кишечного тракта: на них приходится 16–20 % таких кровотечений. При этом осложнении погибает 10 % пациентов .
Чем гастрит отличается от язвы
Эрозии — это поверхностные дефекты слизистой оболочки желудка, не достигающее подслизистого слоя желудка. Язвы же это дефекты более глубокие, затрагивающие подслизистый и мышечный слои.
Эрозия и язва желудка
Распространённость
Эрозии желудка и двенадцатиперстной кишки встречаются достаточно часто, причём у мужчин примерно в 2–4 раза чаще, чем у женщин . Среди пациентов, которые обратились с жалобами на расстройства пищеварения, такие эрозии при гастроскопии выявляют в 2–15 % случаев . Среди больных с желудочно-кишечными кровотечениями, которым проводят эндоскопические исследования в отделении реанимации и интенсивной терапии, примерно у 75 % выявляют эрозивные повреждения желудка .
Причины эрозивного гастрита
К самым частым причинам эрозивного гастрита относятся:
- инфекция Helicobacter pylori;
- длительный или частый приём нестероидных противовоспалительных препаратов (НПВП), например многие люди годами бесконтрольно принимают Аспирин;
- курение и злоупотребление алкоголем;
- физический и психологический стресс, особенно при обширных ожогах и травмах.
Реже к эрозивному гастриту приводят:
- радиоактивное облучение;
- инфекции — цитомегаловирус, стафилококки, сальмонеллы и др.;
- травмы желудка — при эндоскопии, введении назогастрального зонда;
- болезнь Крона — хроническое воспалительное заболевание органов желудочно-кишечного тракта .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы эрозии желудка
Эрозивный гастрит чаще всего никак не проявляется. К неспецифическим признакам относятся:
- Чёрный стул (мелена).
- Тошнота и рвота «кофейной гущей».
- Низкий уровень гемоглобина в общем анализе крови, что может указывать на желудочно-кишечное кровотечение. Гемоглобин может быть снижен и при истощении из-за плохого аппетита. Исключить эрозивный гастрит поможет только ЭГДС.
- Снижение артериального давления без выявленных причин.
- Диспепсия — тяжесть, дискомфорт и чувство переполнения в подложечной области, возникающие или усиливающиеся во время или сразу после приёма пищи. К диспепсическим симптомам также относится отрыжка воздухом и/или пищей, срыгивание, тошнота, неприятный кислый или горький привкус во рту. Иногда может возникать изжога, которая вызвана проблемами с прохождением пищи в желудок и забросом её обратно в пищевод.
- При эрозивном гастрите, связанном с H. pylori, появляются кишечные симптомы — диарея, запор, метеоризм и урчание в животе.
Если пациент принимает или планирует длительно принимать НПВП, например при заболеваниях суставов, травмах, частых головных болях или болезнях сердца, при которых назначается Аспирин, следует обследоваться: сделать гастродуоденоскопию для выявления H. pylori и при необходимости провести эрадикацию — уничтожение этих бактерий .
Патогенез эрозии желудка
В норме существуют факторы агрессии и защиты слизистой оболочки гастродуоденальной зоны, так называемые весы Шея.
Весы Шея
К факторам защиты относят:
- слизисто-бикарбонатный слой (нерастворимый защитный гель на слизистой желудка);
- защитный эпителиальный слой и его быстрое восстановление;
- выработка бикарбонатов на поверхности желудка, которые нейтрализуют соляную кислоту;
- выработка простагландинов, которые делают клетки слизистой более устойчивыми к воздействию вредных факторов;
- микроциркуляторное русло крови, снабжающее эпителиальные клетки желудка кислородом, водой и питательными веществами, что способствует нормальной работе желудочных желёз;
- местный иммунитет желудка, который борется с негативными факторами, в том числе с H. pylori.
Факторы агрессии:
- соляная кислота, жёлчь, липаза (слизистая желудка повреждается при частых забросах жёлчи в выводящий отдел желудка);
- H. pylori;
- НПВП и другие ульцерогенные препараты, т. е. вызывающие повреждение слизистой оболочки желудочно-кишечного тракта: кортикостероиды, антибиотики (Тетрациклин, Полимиксин), Резерпин, Диазолин, Дигоксин, Теофиллин, препараты калия и железа, цитостатики (Метотрексат);
- этанол и никотин;
- снижение кровотока (ишемия) в слизистой желудка и двенадцатиперстной кишки;
- стресс;
- замедленное переваривание и продвижение пищи.
Механизм развития эрозивного гастрита:
- Усиливаются факторы агрессии: повышается кислотность желудка, происходит заражение H. pylori, что приводит к локальным очагам ишемии в подслизистом слое желудка. При этом из желудочного содержимого в слизистую желудка проникает много ионов водорода. В ответ на это из тучных клеток выделяется гистамин и другие вещества, что вызывает значительные повреждения слизистой. Ещё больше повышается кислотность, истощаются защитные системы, гибнут и плохо восстанавливаются клетки эпителия.
- Снижается скорость прохождения пищевого комка, ослабляется перистальтика, усиливается дуоденогастральный рефлюкс (заброс содержимого двенадцатиперстной кишки в желудок), что поддерживает воспаление и замедляет восстановление слизистой .
Классификация и стадии развития эрозии желудка
Тип гастритов:
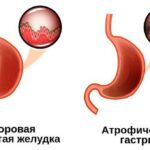
- Неатрофический (поверхностный) — заболевание, при котором повышается кислотность и воспаляется слизистая желудка.
- Атрофический — хронический гастрит, при котором снижается количество париетальных (обкладочных) клеток желудка, из-за чего выделяется меньше кислоты и истончается слизистая оболочка.
- Особые формы гастритов:
- реактивный, или химический, — гастрит, который вызван приёмом алкоголя, некоторых лекарств и химических веществ;
- радиационный — развивается после лучевой терапии;
- лимфоцитарный — возникает по неизвестной причине, при этом типе гастрита в пространство между эпителиальными клетками слизистой желудка мигрируют лимфоциты;
- гранулёматозный — развивается при саркоидозе, болезни Крона и туберкулёзе;
- эозинофильный, или аллергический, — возникает при накоплении эозинофилов в желудке в ответ на пищевой или лекарственный аллерген;
- гигантский гипертрофический (болезнь Менетрие, или аденопапилломатоз) — возникает по неизвестной причине, встречается достаточно редко, для него характерно развитие множества кист и аденом.
Все перечисленные гастриты могут протекать как с эрозиями, так и без них.
По эндоскопической картине:
- поверхностный — воспаление слизистой желудка;
- эрозивный — воспаление и дефект (эрозия) слизистой желудка;
- атрофический — истончение слизистой желудка и уменьшение количества париетальных клеток;
- геморрагический — воспаление слизистой желудка с развитием точечных кровоизлияний;
- гиперплазия слизистой оболочки желудка — утолщение слизистой желудка, может привести к развитию рака;.
- дуоденогастральный рефлюкс — заброс содержимого двенадцатиперстной кишки в желудок.
По локализации:
- гастрит антрального (выводного) отдела желудка;
- гастрит тела желудка.
Гастрит тела желудка и антрального отдела
Осложнения эрозии желудка
Основное осложнение эрозивного гастрита — это желудочно-кишечное кровотечение. Также заболевание может привести к язве желудка и двенадцатиперстной кишки, раку желудка.
При длительном течении эрозивного гастрита может развиться авитаминоз, снизиться вес и содержание железа .
Диагностика эрозии желудка
Диагностика эрозивного гастрита включает сбор анамнеза (истории болезни), осмотр, общий анализ крови, гастроскопию, анализ на Н. рylori и другие обследования.
Сбор анамнеза
При сборе анамнеза врач может спросить:
- страдают ли близкие родственники онкологическими заболеваниями, эрозивной или язвенной болезнью желудка или двенадцатиперстной кишки;
- выявлена ли H. pylori и проведено ли лечение;
- испытывал ли пациент недавно стресс;
- принимает ли длительно НПВП или другие препараты, повреждающие слизистую желудка;
- какого цвета кал (чёрный кал говорит о желудочно-кишечном кровотечении); кал может быть чёрным один раз, а затем стать обычного цвета, но но рассказать о таком эпизоде врачу всё равно нужно: эндоскопия и экстренное лечение по этому поводу могут спасти жизнь.
Осмотр
Врач обратит внимание на бледность кожи, болезненность при ощупывании в эпигастральной области.
Боль в эпигастрии
Обязательные исследования
Исследования при диагностике эрозии желудка можно разделить на обязательные и дополнительные.
К обязательным относятся:
1. Общий анализ крови (определение уровня гемоглобина и гематокрита), чтобы исключить анемию.
2. Анализ кала на скрытую кровь, чтобы исключить скрытые кровотечения.
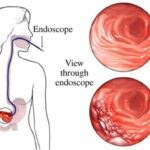
3. Гастроскопия (эзофагодуоденоскопия, гастродуоденоскопия) — это оптимальный метод для диагностики заболеваний пищевода, желудка и двенадцатиперстной кишки. Гастроскопия позволяет выявить эрозивный дефект, уточнить его расположение, форму и размер. Но определить, требуется ли это обследование, и выявить противопоказания может только врач. Например, боль в эпигастральной области может указывать на инфаркт миокарда, а гастроскопия при нём противопоказана. Её не проводят и при других сердечно-сосудистых патологиях, в том числе при остром инсульте, а также при стенозе пищевода, увеличении щитовидной железы, недавних операциях, тяжёлых заболеваниях нервной системы. При гастроскопии нужно провести биопсию — кусочек ткани отщипывают и отправляют в лабораторию на исследование. Биопсия не проводится при лихорадке, нарушениях свёртываемости крови, эпилепсии, аневризме аорты и некоторых других заболеваниях.
Гастроскопия
4. Анализ на Н. рylori. Есть четыре метода исследования:
- 13С-уреазный дыхательный тест (13С-мочевинный дыхательный тест);
- определение антигена H. pylori в кале;
- быстрый уреазный тест во время гастроскопии;
- кровь из вены на антитела к Н. pylori (lgG) (применяется только для первичной диагностики, если больной ранее не лечил хеликобактериоз).
13С-уреазный дыхательный тест
Дополнительные исследования
К дополнительным методам диагностики относятся:
- Рентгеноскопия желудка — помогает обнаружить эрозивные или язвенные дефекты, если невозможно выполнить гастроскопию.
- Анализ на гастрин-17 в сыворотке крови — позволяет исключить синдром Золингера — Эллисона. Гастрин-17 входит в обследование «Гастропанель» — комплексный анализ крови, с помощью которого выявляют H. pylori, оценивают состояние слизистой желудка и характер изменений (наличие или отсутствие атрофического гастрита).
- УЗИ органов брюшной полости — помогает исключить сопутствующую патологию, например желчнокаменную болезнь, острый или хронический панкреатит .
Дифференциальная диагностика
Эрозию желудка следует отличать от следующих заболеваний:
- Язвенная болезнь желудка и двенадцатиперстной кишки (пептическая язва).
- Рак желудка и двенадцатиперстной кишки.
- Хронический гастрит (может быть эрозивным и неэрозивным).
- Синдром Золлингера — Эллисона (гастринома) — опухоль поджелудочной железы, которая вырабатывает гастрин. Под действием этого гормона желудок вырабатывает много соляной кислоты, что приводит к появлению эрозий и язв двенадцатиперстной кишки и желудка, не поддающихся лечению.
- Функциональная диспепсия — это комплекс симптомов: боль и жжение в эпигастрии, раннее насыщение и чувство переполнения желудка после еды. Симптомы должны присутствовать в течение последних трёх месяцев, при общей продолжительности хотя бы полгода. При этом не должно быть признаков органических заболеваний или других факторов, способных вызвать такие симптомы (например, приём лекарств) .
Лечение эрозии желудка
При эрозивном гастрите важно соблюдать диету, бросить курить, не злоупотреблять алкоголем, нормализовать режим труда и отдыха. Также следует отказаться от препаратов, повреждающих слизистую желудка. При приёме лекарств от других заболеваний нужно уточнить у лечащего врача, как они влияют на слизистую оболочку желудка, и по возможности заменить их.
В период ремиссии будет полезно санаторно-курортное лечение, но его можно проходить не раньше, чем через месяц после прекращения обострения. Физиотерапевтическое лечение противопоказано при острой фазе заболевания, так как может ухудшить течение болезни. Также физиотерапию не проводят при полипах желудка и подозрении на опухоль.
Диета при эрозивном гастрите
При эрозивном гастрите нужно есть 5–6 раз в день, пища должна быть механически, термически и химически обработанной.
Следует исключить продукты, которые раздражают слизистую желудка и усиливают секрецию соляной кислоты: рыбные и мясные бульоны, жареную, копчёную, перчёную и слишком солёную пищу, консервы, блюда с обилием приправ и специй (в том числе лука, чеснока и горчицы), сладкие газированные напитки, алкоголь (пиво, белое сухое вино, игристые вина брют, шампанское), кофе, цитрусовые.
Рекомендуется есть больше продуктов, которые связывают и нейтрализуют соляную кислоту: отварные и приготовленные на пару блюда из нежирных сортов мяса и рыбы, яйца, молочные продукты, за исключением кефира, т. к. он повышает кислотность желудочного сока.
Также можно есть макароны, сухарики из белого хлеба, сухой бисквит и печенье, молочные и вегетарианские супы, тушёные или запечённые в духовке овощи (картофель, морковь, кабачки, цветную капусту), каши, кисели из сладких сортов ягод, муссы, желе, печёные яблоки, какао с молоком, некрепкий чёрный чай.
Есть нужно в спокойной обстановке, не спешить и тщательно пережёвывать пищу.
Медикаментозное лечение
Индивидуальную схему лечения может подобрать только врач.
Обычно назначают:
- Ингибиторы протонной помпы (Омепразол, Пантопразол, Лансопразол, Эзомепразол, Рабепразол), антациды, Н2-блокаторы. Эти препараты снижают выработку желудочного сока и защищают слизистую желудка.
- Если выявлена H. pylori, назначают два антибиотика (согласно исследованиям, один антибиотик недостаточно эффективен).
- Гастропротекторы (Ребамипид), которые защищают слизистую желудка, улучшают кровоснабжение в стенке желудка, усиливают рост эпителиальных клеток, налаживают проницаемость слизистой оболочки желудка и поглощение кислородных радикалов, увеличивают выделение желудочной слизи, что, в свою очередь, уменьшает воспаление.
- Висмутсодержащие препараты — способствуют заживлению эрозий, язв желудка и двенадцатиперстной кишки, помогают уничтожить H. pylori .
Прогноз. Профилактика
При ранней диагностике, своевременном и правильном лечении прогноз благоприятный.
Для профилактики эрозий желудка и двенадцатиперстной кишки рекомендуется:
- Соблюдать режим дня и правильно питаться, желательно есть в одно и то же время. Следует исключить из рациона копчёности, острые, пряные, солёные, жареные блюда и газированные напитки.
- Бросить курить и не злоупотреблять алкоголем.
- По возможности отказаться или заменить препараты, влияющие на слизистую оболочку желудка, не заниматься самолечением и не принимать лекарства без контроля врача.
- Выполнять умеренные физические нагрузки.
- Для профилактики хеликобактерной инфекции пользоваться индивидуальной посудой и зубной щёткой.
- Проходить санаторно-курортное лечение (но не раньше, чем через месяц после прекращения обострения).
- По возможности избегать стрессов, прорабатывать сложные ситуации и страхи с психологом .
Список литературы
- Лапина Т. Л. Лечение эрозивно-язвенных поражений желудка и двенадцатиперстной кишки // РМЖ. — 2001. — № 13. — С. 602.
- Рудая Н. С., Жерлов Г. К. Хронические эрозии желудка: новые возможности патогенетического лечения // Экспериментальная и клиническая гастроэнтерология. — 2009. — № 6. — С. 127–131.
- Sapozhnikov A. N., Burmistrova V. G., Galyavich A. S. at al. The erosive and ulcerative gastropathies risk factors in patients with acute coronary syndrome // Fundamental research. — 2013. — № 9. — Р. 1134–1138.
- Гриневич В. Б., Успенский Ю. П. Эрозивные состояния гастродуоденальной области // РМЖ. — 1998. — № 3. — С. 149–153.
- Колобов С. В., Селезнева М. Г., Шевченко В. П. и др. Острые эрозивно-язвенные гастродуоденальные поражения у больных сердечно-сосудистыми заболеваниями // Интернист: Общественная система усовершенствования врачей. — 2011.
- Передерий В. Г., Ткач С. М. Основы внутренней медицины. Том 1. — Винница: Нова Книга, 2009. — С. 251–277.
- Рапопорт С. И. Гастриты: пособие для врачей. — М.: Медпрактика-М, 2010. — 20 с.
- Ивашкин В. Т., Маев И. В., Царьков П. В и др. Диагностика и лечение язвенной болезни у взрослых: клинические рекомендации // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2020. — № 1. — С. 49–70.
- Ивашкин В. Т., Маев И. В., Лапина Т. Л. и др. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению инфекции Helicobacter pylori у взрослых // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2018. — № 1. — С. 55–70.
- Лапина Л. Т. Фармакотерапия эрозивно-язвенных поражений желудка и двенадцатиперстной кишки // РМЖ. Болезни органов пищеварения. — 2003. — № 2. — С. 86.
- Ассоциация онкологов России. Рак желудка: клинические рекомендации. — М., 2020. — 58 с.
- Маев И. В., Андреев Д. Н., Кучерявый Ю. А. и др. Синдром Золлингера — Эллисона: пособие для врачей. — М., 2016. — 48 с.
- Ивашкин В. Т., Маев И. В., Лапина Т. Л. и др. Клинические рекомендации Российской гастроэнтерологической ассоциации и ассоциации «Эндоскопическое общество РЭНДО» по диагностике и лечению гастрита, дуоденита // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2021. — № 4. — С. 70–99.
- Ивашкин В. Т., Маев И. В., Шептулин А. А. и др. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению функциональной диспепсии // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2017. — № 1. — С. 50–61.