Острый гастрит — это резкое, впервые возникшее воспаление слизистой оболочки желудка, вызванное воздействием на неё внешних факторов агрессии в качестве сильных раздражителей (алкоголь, стресс, нарушение диеты). Сопровождается нарушением функции желудка, расстройством выше- и нижележащих органов пищеварительной системы. Без должного обследования и лечения может перерасти в хронический гастрит и язву желудка .
Воспаление слизистой оболочки желудка
Причины острого гастрита:
- отсутствие регулярного питания и нарушение диеты;
- злоупотребление жирной, острой, жареной, солёной и копчёной пищей, газированными напитками;
- вредные привычки: курение и чрезмерное употребление алкоголя;
- длительный и бесконтрольный приём лекарств (противовоспалительных препаратов, некоторых антибиотиков, обезболивающих и жаропонижающих средств);
- сильное эмоциональное перенапряжение (стресс) ;
- чрезмерное употребление горячих напитков на голодный желудок (например, кофе);
- аутоиммунное и аллергическое воспаление слизистой желудка вследствие ошибок иммунитета и факторов внешней среды.
Одной из главных причин развития острого гастрита (а также эрозии и язвы желудка) является бактерия Helicobacter pylori . Она способна вырабатывать различные токсины (VacA) и ферменты (например, уреазу, муциназу, протеазу, липазу), которые снижают защитные механизмы слизистой оболочки желудка. В результате под воздействием факторов внешней агрессии и желудочного сока слизистая воспаляется.
Helicobacter pylori можно заразиться при употреблении плохо термически обработанной еды и воды. Бактерия также может передаться от больного человека через поцелуи, предметы личной гигиены, плохо вымытую посуду, общие столовые приборы и зубные щётки. Однако заражение не всегда происходит при совместном проживании с заболевшим: оно возможно при определённых условиях времени и среды.
Причинами более тяжёлой (флегмонозной) формы острого гастрита могут стать тяжёлые инфекции, травмы, а также осложнения после язвы и рака желудка.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы острого гастрита
Признаки гастрита зависят от его формы и степени поражения слизистой. Первые симптомы общие для всех форм заболевания. К ним относятся:
- тяжесть и дискомфорт в верхней части живота (эпигастрии), чаще после приёма пищи;
- снижение или потеря аппетита;
- изжога;
- неприятный привкус во рту (кислый, металлический, горький);
- тошнота;
- отрыжка воздухом, пищей;
- рвота с кусочками съеденной пищи, примесью слизи и желчи;
- вздутие живота;
- расстройства стула;
- может повыситься температура до 37 °C.
Эти симптомы чаще проявляются сразу после еды или через 15-20 минут и могут сохраняться до 6-14 часов. Они возникают из-за диспепсии (нарушения пищеварения). В связи с нехваткой специальных ферментов, которые участвуют в переваривании пищи, процесс пищеварения замедляется.
При возникновении осложнений в виде язвы желудка или увеличении внутрижелудочного давления появляются боли.
Симптомы гастрита
Перечисленные расстройства пищеварения могут присутствовать и при других заболеваниях желудочно-кишечного тракта, такие как язва желудка, холецистит, панкреатит и др. Поэтому их следует чётко дифференцировать от гастрита . Сделать это может только врач.
Патогенез острого гастрита
Патогенез острого гастрита представляет собой процесс воспаления, вызванный провоцирующими факторами, о которых говорилось выше, в частности грамотрицательными бактериями Helicobacter pylori, несбалансированным питанием и вредными привычками.
Бактерии Helicobacter pylori благодаря своей форме и жгутикам обходят защитный барьер организма. Разрушая слизистый защитный слой желудка с помощью вырабатываемых экзотоксинов и ферментов, они продвигаются вглубь слизистой оболочки и прилипают к её клеткам.
После адгезии (прилипания) под действием фермента уреазы происходит расщепление мочевины, входящей в состав желудочного сока, с выделением аммиака и углекислого газа (CO2). С помощью аммиака Helicobacter pylori нейтрализуют соляную кислоту желудочного сока, при этом вызывая раздражение и воспаление слизистой, тем самым создавая благоприятные условия для своего существования .
Проникновение H. pylori в слизистую оболочку желудка
К основным факторам, повреждающим слизистую оболочку желудка, относят:
- непосредственное прилипание Helicobacter pylori к клеткам эпителия (поверхностного слоя слизистой);
- аммиак, возникающий под действием уреазы;
- токсины бактерий Helicobacter pylori, которые разрушают защитный слой слизи и нарушают целостность клеточных мембран;
- другие бактерии, участвующие в разрушении защитного клеточного барьера;
- проникновение соляной кислоты и её агрессивное воздействие на воспалённые и незащищённые участки слизистой;
- распространение местного и общего воспаления.
Однако патогенез острого гастрита — это не только разрушение слизистой оболочки желудка, но и работа иммунной системы по восстановлению её целостности.
При повреждении слизистой организм вырабатывает специальные вещества, которые активируют клетки иммунной системы, удаляющие патогенные вещества.
Классификация и стадии развития острого гастрита
В зависимости от глубины повреждения слизистой оболочки желудка, распространённости, причины и характера воспаления выделяют следующие формы острого гастрита.
1. По глубине воспаления:
- поверхностный (до шеек желёз);
- глубокий (весь слой слизистой).
Строение стенки желудка
2. По распространённости:
- очаговый (локальный);
- диффузный (распространённый).
3. По этиологии (причине):
- инфекционный (гастритическая форма острых кишечных инфекций, Helicobacter pylori);
- неинфекционный (аллергический, химический, аутоиммунный).
4. По характеру воспаления:
- Катаральный (простой) — наблюдается покраснение и отёк слизистой. Чаще всего возникает при неправильном питании. Наиболее характерно постепенное появление чувства тяжести и давления в эпигастрии, тошнота, отрыжка, изжога, неприятный привкус во рту. Через некоторое время к этим симптомам присоединяется боль острого или ноющего характера. На фоне боли возникает рвота.
- Фибринозный (дифтеритический) — довольно редкий вид острого гастрита. Его развитию способствуют тяжёлые инфекции и отравление кислотой. Симптомы перекликаются с признаками катарального гастрита. Отличается наличием серой или жёлто-коричневой плёнки на внутренних стенках желудка.
- Геморрагический — тяжёлая форма острого гастрита. Чаще связана с химическими поражениями слизистой оболочки желудка, например употреблением концентрированной кислоты, активной щёлочи или соли тяжёлых металлов. Симптомы возникают сразу после попадания этих веществ в желудок. У пациента возникает повторная рвота, не приносящая облегчения. В рвотных массах обнаруживается кровь и слизь. В ротовой полости и на губах могут проявиться следы химического ожога. На слизистой желудка наблюдаются признаки некроза (разрушения). Такая форма гастрита может наблюдаться при острой ишемии слизистой оболочки в результате тромбоза правой, левой желудочной артерии или стенозе чревного ствола.
- Флегмонозный (гнойный) — чаще является осложнением и терминальным течением острого гастрита. Происходит гнойное расплавление желудочной стенки и распространение гноя по подслизистой ткани. Связан с травмами, тяжёлыми инфекциями, осложнениями рака или язвы желудка. Развивается быстро, сопровождается ознобом, повышение температуры, резкой слабостью и рвотой, черты лица заостряются .
Формы острого гастрита [14][15][16][17]
Осложнения острого гастрита
Как правило, при ранней диагностике и вовремя начатом лечении острый гастрит хорошо поддаётся лечению. Осложнения чаще возникают вследствие несвоевременного обращения к врачу или несоблюдения рекомендаций. К осложнениям относятся:
- Эрозии слизистой желудка — небольшие дефекты, которые появляются при нарушении баланса между факторами защиты и факторами внешней агрессии, воздействующими на стенки желудка. Единичные, внезапно возникшие эрозии могут протекать бессимптомно. В некоторых случаях наблюдается дискомфорт и тяжесть в животе после приёма пищи. Выявить их только на основании клинической картины сложно, поэтому для постановки диагноза требуется выполнить ВЭГДС (видеоэзофагогастродуоденоскопию). Острые эрозии проходят в течение месяца, могут вызывать кровотечение. Без лечения они становятся хроническими: старые дефекты заживают, но при этом могут появляться новые. Если не лечиться, такое состояние может длиться от месяца до нескольких лет или перерастать в язву желудка.
- Язва желудка — более глубокое поражение слизистой оболочки желудка. Чаще вызывает острые боли в верхней части живота и проекции желудка. Может осложниться кровотечением и перфорацией желудка и потребовать оперативного лечения.
- Перфорация желудка (прободная язва) — сквозной дефект стенки желудка, при котором содержимое органа вытекает в брюшную полость. Требует срочного оперативного лечения.
- Пилоростеноз — сужение отверстия между пилорическим отделом желудка и начальным отделом двенадцатиперстной кишки, которое приводит к желудочно-кишечной непроходимости. Развивается редко, чаще при запущенных состояниях.
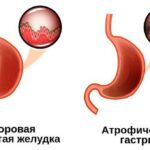
Запущенный острый гастрит приводит к хронической форме болезни с «сезонными» обострениями. В подслизистом слое стенки желудка формируется воспалительный инфильтрат. Его длительное существование запускает процесс перестройки структуры слизистой оболочки, приводя к нарушению регенерации с последующим переходом в дистрофию и развитие атрофии слизистой оболочки желудка. Все эти изменения нарушают нормальную работу желудка, снижают объём соляной кислоты в желудочном соке или приводят к полному её отсутствию, а также существенно повышают риск образования полипов и рака желудка .
Хронический гастрит нарушает равновесие между бактериями Helicobacter pylori и факторами естественной устойчивости к инфекции. Защитных факторов организма может быть недостаточно для уничтожения популяции этих бактерий.
Вся эта цепочка приводит к нарушению функции других органов пищеварения: может развиться воспаление двенадцатиперстной кишки (дуоденит и бульбит), желчного пузыря (холецистит), поджелудочной железы (панкреатит), а также язвенная болезнь двенадцатиперстной кишки.
Диагностика острого гастрита
Диагностика начинается с опроса и осмотра пациента. Во время беседы гастроэнтеролог уточняет, что ел пациент перед появлением признаков острого гастрита, какие препараты он принимает, есть ли у него сопутствующие заболевания (невралгии, болезни желчного пузыря, печени или сердца). Объективно обращает на себя внимание бледная и сухая кожа, налёт на языке, высыпания в области носогубного треугольника, горечь и неприятный запах изо рта. При пальпации (прощупывании) возникает болезненность в эпигастрии с иррадиацией в левое или правое подреберье.
Для подтверждения диагноза применяют различные лабораторные и инструментальные методы исследования.
К важным лабораторным анализам можно отнести:
- клинический анализ крови;
- 13С-уреазный дыхательный тест на антиген к Helicobacter pylori;
- биохимический анализ крови — позволяет выявить нарушения в работе поджелудочной железы, печени, желчного пузыря и его протоков.
13С-уреазный дыхательный тест
Из инструментальных методов диагностики чаще всего применяют:
- рентгенографию с контрастным веществом — позволяет рассмотреть рельеф слизистой оболочки желудка и степень напряжения его стенок;
- УЗИ желудка — даёт возможность изучить поражённые участки при детальном осмотре, но не позволяет выполнить забор материала для развёрнутого лабораторного исследования.
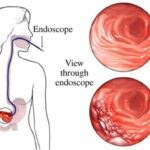
Отдельного внимания заслуживает ФГДС — введение тонкого эндоскопа в желудок через пищевод. Данная процедура является оптимальным методом диагностики при заболеваниях желудка . Её назначают вне зависимости от возраста пациента. Она позволяет определить участки и степень поражения слизистой, оценить риск внутренних кровотечений и своевременно обнаружить злокачественное новообразование.
Преимуществом ФГДС является возможность выполнения биопсии — отщипнуть небольшой участок ткани из разных отделов желудка. Данная процедура безболезненна, не способна вызвать кровотечение.
ФГДС
Правила подготовки к ФГДС довольно просты:
- за несколько дней до процедуры нужно отказаться от некоторых лекарств или согласовать их приём с врачом;
- за 12 часов до обследования отказаться от еды (если процедура назначена на утро, то последний приём пищи может быть в 18:00, но не позже).
Часто пациенты эмоционально напуганы из-за предстоящей ФГДС. Процедура неприятна, но терпима и практически безболезненна. Как правило, на неё отводится 15 минут, но при отсутствии патологий процесс занимает не больше 2-5 минут.
ФГДС может проходить под:
- общим наркозом;
- лёгкой седацией (обезболиванием);
- местным наркозом.
Чаще всего врачи используют местное обезболивание — орошение слизистой глотки и корня языка специальным анестетическим препаратом. Это надёжный, проверенный годами метод, который не даёт каких-либо осложнений, легко переносится пациентами любого возраста. Он позволяет снизить рвотный рефлекс и успокоить пациента, не даёт осложнений. Уже через 10-15 минут обследуемый чувствует себя так же, как и прежде.
Наркоз (медикаментозный сон) проводится при отсутствии противопоказаний, переносится легко, даёт возможность избежать негативных эмоций от процедуры, а также спокойно и качественно работать врачу-эндоскописту. Медикаментозный сон проводится во многих странах мира на регулярной основе при проведении стандартной эндоскопической процедуры (слип-эндоскопии). Местная анестезия чаще является исключением из правила и проводится при наличии противопоказаний к внутривенной седации, которых крайне мало.
Осложнения после ФГДС возникают редко. К ним относятся: сухость или першение во рту, головная боль из-за сильной нервозности пациента. При расправлении стенок желудка во время процедуры может появиться отрыжка воздухом.
Заразиться при ФГДС невозможно, если оборудование обрабатывается и стерилизуется не вручную, а в автоматических установках для мойки эндоскопов.
Лечение острого гастрита
Первостепенная задача в лечении острого гастрита — устранить причины болезни и не допустить развития осложнений. Тактика лечения подбирается доктором индивидуально, она зависит от причин и тяжести заболевания.
На начальном этапе для очищения желудка больному дают выпить 2-3 стакана тёплой воды, после чего нужно вызвать рвоту. Затем в первые 12, 24, 48 часов показаны холодные компрессы на верхнюю часть живота, голодание и покой с дальнейшим назначением щадящей диеты и постепенным расширением рациона. Переход на здоровое питание осуществляется приблизительно в течение 14 дней.
Диета — это 80 % лечения гастрита, поэтому результат зависит от ответственности пациента. Важно соблюдать основные правила диеты:
- показана парено-варёная пища, термически правильно обработанная;
- питание должно быть дробным — маленькими порциями по 5-6 раз в день;
- из рациона необходимо исключить жирную, жареную и острую пищу, а также алкоголь, кофе и сигареты;
- категорически запрещается переедание и хаотическое поглощение пищи;
- необходимо соблюдать режим питания и отдыха .
Второй этап — медикаментозная терапия. При лечении острого гастрита назначают:
- гастропротекторы — защищают повреждённую слизистую оболочку желудка от агрессивных факторов (например, Helicobacter pylori) и стимулируют её восстановление;
- H2-блокаторы (Фамотидин, Ранитидин и др.) и ингибиторы протонного наноса (Омепразол, Рабепразол, Эзомепразол, Пантопразол и их аналоги) — снижают выработку соляной кислоты;
- антациды и обволакивающие вещества (Алмагель, Фосфалюгель, Маалокс и др.);
- спазмолитики (Дротаверин, Платифиллин или Папаверин) — снимают болевой синдром;
- противорвотные средства (Метоклопрамид или Домперидон) — при необходимости;
- внутривенное введение солевых растворов — при выраженном обезвоживании.
Если гастрит был вызван бактериями Helicobacter pylori, показаны антибиотики. Чаще всего врачи назначают препараты на основе амоксициллина. Возможно комбинированное лечение двумя и более видами антибиотиков с обязательным применением пробиотиков.
Лечение острого флегмонозного гастрита выполняется хирургическим путём. Оно заключается в выполнении гастротомии (вскрытии желудка) и дренировании гнойного очага.
Многие пациенты придерживаются ошибочного мнения, что после приёма лекарств в течение нескольких дней они выздоравливают, так как воспаление слизистых стенок желудка уменьшилось. Но лечение гастрита невозможно без дальнейшего соблюдения диеты и отказа от раздражающих факторов — некоторых лекарств, курения и алкоголя.
Прогноз. Профилактика
Острый гастрит катарального типа при правильном и своевременно начатом лечении чаще всего завершается выздоровлением пациента через 5-7 дней.
Неблагоприятный прогноз имеют несколько видов гастрита:
- при остром геморрагическом гастрите может развиться прободная язва, перитонит, рубцовая деформация стенок желудка и стриктура пищевода;
- при остром флегмонозном гастрите может возникнуть перфорация стенки желудка, гнойный перитонит и абсцесс печени.
Острый гастрит у детей нередко развивается в 5-12 лет из-за торопливого употребления пищи, нетщательного пережевывания и несоблюдения режима питания и отдыха. При своевременном обращении к врачу болезнь удаётся устранить за 7 дней. Пациентам рекомендуется соблюдать постельный режим и лечебное голодание в течение 5-12 часов, нередко требуется промывание желудка или клизма .
Острый гастрит у беременных может «маскироваться» под ранний токсикоз. Основной механизм, который провоцирует развитие гастрита в этот период жизни, — это искажение гормонального фона, нехватка витаминов и сбой в работе эндокринной системы. Лечение вызывает трудности, так как приём многих препаратов беременным противопоказан, но прогноз заболевания благоприятный. Необходима консультация гинеколога и гастроэнтеролога для назначения строгой диеты и лекарств с обволакивающим эффектом, защищающих раздражённые стенки желудка .
Основные профилактические меры:
- постараться исключить стресс, так как он является одной из причин возникновения гастрита;
- нормализовать питание (оно должно быть качественным и регулярным — 5-6 раз в сутки), снизить употребление сладостей и продуктов, провоцирующих изжогу (крепкого чая, газировок, кофе, алкоголя, чеснока, жареной и жирной пищи), включить в рацион больше блюд, приготовленных на пару;
- соблюдать инструкцию или предписание специалистов при приёме лекарств, проконсультироваться с доктором перед их применением и не заниматься самолечением — многие препараты провоцируют воспаление стенок желудка;
- больше двигаться, чаще гулять на свежем воздухе;
- нормализовать режим сна и бодрствования;
- периодически проходить медосмотры — они позволяют своевременно выявить заболевания пищеварительного тракта .
Острый гастрит — это первая ступень перед переходом заболевания в хроническую форму, поэтому его нельзя игнорировать. Если вовремя диагностировать проблему и начать лечение, болезнь больше не повторится.
Список литературы
- Гастроэнтерология. Национальное руководство: краткое издание / Под ред. В. Т. Ивашкина, Т. Л. Лапиной. — М.: ГЭОТАР-Медиа, 2015. — 480 с.
- Каганов Б. С., Шарафетдинов Х. Х. Лечебные столы по М. И. Певзнеру // Вопросы диетологии. — 2015. — № 2. — С. 68-70.
- Куликов Ю. А., Щербаков В. М. Основные положения, понятия и методики в патологии. — 2011. — С 112.
- Леонов В. В., Донцов И. В., Мехтиханов З. С., Бойко Л. А. Руководство по эндоскопии пищевода, желудка и двенадцатиперстной кишки. — Харьков: Факт, 2004. — 136 с.
- Рапопорт С. И. Гастриты: пособие для врачей. — М.: Медпрактика, 2010. — 20 с.
- Руководство по внутренней медицине / Под ред. Г. П. Арутюнова, А. И. Мартынова, А. А. Спасского. — М.: ГЭОТАР-медиа, 2015. — 800 с.
- Федеральная служба государственной статистики. Здравоохранение в России. 2015: статический сборник. — М., 2015. — 174 с.
- Форбс А., Мисиевич Дж. Дж., Комптон К. К., Левин М. С. И др. Атлас клинической гастроэнтерологии / пер. с англ. — М.: Рид Элсивер, 2010. — 392 с.
- Циммерман Я. С. Гастроэнтерология: руководство. — 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2015. — 816 с.
- Чернеховская Н. Е., Андреев В. Г., Черепянцев Д. П., Поваляев А. В. Эндоскопическая диагностика заболеваний пищевода, желудка и тонкой кишки. — М.: МЕДпресс-информ, 2010. — 208 с.
- Azer S. A., Akhondi H. Gastritis // StatPearls Publishing. — 2020.ссылка
- Chun H. J., Yang SK., Choi MG. Therapeutic Gastrointestinal Endoscopy. — 2019.
- Megha R., Farooq U., Lopez P. P. Stress-Induced Gastritis // StatPearls Publishing. — 2020.ссылка
- Pogorelov K., Randel K. R., Griwodz C., de Lange T. KVASIR: A Multi-Class Image Dataset for Computer Aided Gastrointestinal Disease Detection // MMSys. — 2017. — № 20-23.
- Vakil N. Overview of Gastritis // MSD Manual. — 2023.
- Krzywon J. Endoscopy — Active Chronic Gastropathy // MEDtube. — 2009.
- Park Y.-M., Jang J.-Y., Ha H.-J., Kim Da R. Acute phlegmonous gastritis developing after endoscopic submucosal dissection that was successfully treated by antibiotics alone // Korean Journal of Medicine. — 2016. — № 2. — P. 127-131.