Субарахноидальное кровоизлияние (Subarachnoid hemorrhage) — это кровоизлияние в полость между паутинной и мягкой мозговыми оболочками. Наиболее часто проявляется резкой головной болью, тошнотой, рвотой и потерей сознания.
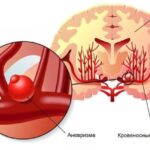
Субарахноидальное кровоизлияние при разрыве аневризмы
Субарахноидальные кровоизлияния (САК) составляют около 5–10 % от всех случаев геморрагических инсультов.
По статистике, субарахноидальное кровоизлияние развивается у 10–19 человек на 100 тыс. населения . Чаще оно возникает у женщин, в среднем в 55 лет .
Причины субарахноидального кровоизлияния
Различают травматические и нетравматические субарахноидальные кровоизлияния. К травматическому кровоизлиянию, как правило, приводит черепно-мозговая травма.
Нетравматические кровоизлияния в 70–80 % случаев вызваны разрывом артериальной аневризмы головного мозга .
К более редким причинам нетравматического кровоизлияния относятся:
- разрыв артериовенозной мальформации;
- васкулит и васкулопатия;
- кровоизлияние в опухоль;
- расслоение сосудов головного мозга;
- нарушение свёртывающей системы крови;
- тромбоз синусов твёрдой мозговой оболочки;
- приём кокаина;
- апоплексия гипофиза (кровотечение или нарушение кровоснабжения гипофиза, обычно вызванное опухолью) .
В 7 % случаев причину субарахноидального кровоизлияния выявить не удаётся .
Факторы риска
Аневризмы сосудов головного мозга могут сформироваться под влиянием врождённых и приобретённых факторов.
К предрасполагающим наследственным факторам относят изменения в генах, отвечающих за развитие сосудистой стенки. Поэтому аневризма головного мозга чаще встречается у пациентов с синдромом Элерса — Данлоса IV типа, синдромом Марфана, нейрофиброматозом I типа, аутосомно-доминантной поликистозной болезнью почек. Выделяют так называемые семейные аневризмы: у 7–20 % пациентов с разрывом аневризмы её выявляют и у родственников.
К приобретённым факторам риска относят гипертонию, атеросклероз, курение и тяжёлые формы алкоголизма .
Развитие аневризмы также может быть связано с черепно-мозговой травмой, инфекциями головного мозга и расширением артерий при артериовенозной мальформации .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы субарахноидального кровоизлияния
Клиническая картина обычно яркая и проявляется сразу после кровоизлияния. К первым симптомам относится резкая головная боль, тошнота, повторяющаяся рвота, светобоязнь, сильная боль в шее и потеря сознания.
Головная боль — это самый частый симптом субарахноидального кровоизлияния, возникающий в 97 % случаев . Как правило, боль очень сильная, появляется резко и напоминает «удар по голове» или «растекающийся кипяток».
В течение 6–24 часов после кровоизлияния возникает раздражение мозговых оболочек кровью, что приводит к развитию менингеального синдрома. Это состояние проявляется ригидностью шейных мышц и симптомами Кернига и Брудзинского. При симптоме Кернига не получается разогнуть ногу, согнутую в тазобедренном и коленном суставе. При симптоме Брудзинского ноги непроизвольно сгибаются и подтягиваются к животу, если врач наклонит голову пациента вперёд
Проверка симптомов Кернига и Брудзинского
В первые часы после кровоизлияния может возникать снижение уровня бодрствования — от оглушения до комы. Это может быть вызвано высоким внутричерепным давлением, повреждением мозговой ткани из-за образования гематом и эпилептическими приступами на фоне кровоизлияния .
Также в остром периоде субарахноидального кровоизлияния может повышаться артериальное давление и температура, учащаться сердцебиение, возникать психомоторное возбуждение в виде суетливости или неконтролируемых действий.
При определённом расположении аневризм могут повреждаться нервы или зоны вещества головного мозга, что проявляется выраженными очаговыми неврологическими симптомами.
При поражении III черепного нерва двоится в глазах, опускается веко, глаз смещается наружу и вниз. Эти симптомы указывают на расположение аневризмы в области супраклиноидного отдела внутренней сонной артерии. Если аневризма расположена вблизи глазной артерии, может снижаться острота и выпадать поля зрения .
При поражении каудальной группы нервов (например, третичного нерва), которое чаще возникает при разрыве аневризм позвоночной артерии, нарушается глотание, появляется гнусавость, может снизиться болевая, температурная и вибрационная чувствительность в ногах.
Разрыв аневризмы основной артерии может проявляться параличом мышц глаза или вертикальным ротаторным нистагмом — ритмичными подёргиваниями глазных яблок вверх-вниз и синхронными движениями по кругу. Также могут ослабевать мышцы на одной стороне тела, возникать паралич в руке и ноге, нарушаться болевая чувствительность и координация движений.
При аневризме в верхних отделах основной артерии могут сужаться поля зрения и нарушаться движение глаз. При массивном кровоизлиянии из аневризмы в нижних отделах основной и позвоночной артерии развивается кома и нарушается дыхание .
Развитие гематомы при разрыве аневризмы средней мозговой артерии может привести к слабости в противоположной руке и ноге, а при расположении в доминантном полушарии — к нарушениям речи.
При аневризмах передней соединительной артерии возникают психические нарушения, что проявляется эмоциональной неустойчивостью, изменениями личности, заторможенностью, снижением интеллектуальной активности и акинетическим мутизмом — состоянием, при котором больной не говорит и не двигается, хотя физически может это делать. Также может развиться синдром Корсакова, при котором пациент не запоминает то, что происходит в данный момент, и не понимает, где находится. Из-за близости к гипоталамусу могут возникать электролитные нарушения и несахарный диабет, при которых сильно повышается потребление и выделение жидкости .
Артерии головного мозга
У трети пациентов симптомы выражены слабо, поэтому в первые часы врач может не заподозрить субарахноидальное кровоизлияние. В таких случаях сначала исключают другие заболевания: серозный менингит, гипертонический криз и мигрень, а также пищевые токсикоинфекции — острые инфекции, которые вызваны употреблением пищи, содержащей токсины бактерий, например ботулизм .
Патогенез субарахноидального кровоизлияния
После разрыва аневризмы кровь попадает в субарахноидальное пространство, из-за чего повышается внутричерепное давление, возникает раздражение мозга и его оболочек. Затем происходят изменения в сосудах, которые приводят к спазму и сужению просвета. При выраженном сосудистом спазме кровь не поступает в достаточном объёме к мозговой ткани, что приводит ишемическим нарушениям.
В некоторых случаях, особенно при образовании внутричерепных гематом, может произойти смещение головного мозга, сдавление его ствола и других структур.
Классификация и стадии развития субарахноидального кровоизлияния
При оценке клинических проявлений обязательно учитывают, как давно произошло кровоизлияние, так как осложнения и их частота различны для каждого периода.
Выделяют три основных периода аневризматического субарахноидального кровоизлияния:
- Острый период — 14 дней с момента последнего кровоизлияния. На фоне отёка, спазма сосудов и ишемии головного мозга состояние пациентов чаще всего ухудшается. Выделяют острейший период (0–72 часа), когда ещё нет спазма сосудов и симптомы вызваны именно кровоизлиянием.
- Подострый период — 15–31 дней после кровоизлияния. В этот период состояние улучшается даже без лечения.
- Холодный период — месяц и больше после кровоизлияния. Могут наблюдаться различные остаточные симптомы, например психические нарушения .
Известно более 50 шкал, с помощью которых оценивают тяжесть состояния при субарахноидальном кровоизлиянии. Чаще всего врачи используют классификацию Ханта — Хесса , степень тяжести которой сопоставима с показателями шкалы комы Глазго (ШКГ).
Шкала Ханта —Хесса, совмещённая с ШКГ
| Степень тяжести в баллах | Симптомы | ШКГ |
|---|---|---|
| 1 | Бессимптомное течение, возможна выраженная головная боль или скованность мышц затылка | 15 баллов |
| 2 | Умеренная или сильная головная боль, выраженный менингеальный синдром. Очаговые неврологические симптомы отсутствуют, но может быть поражён глазодвигательный нерв | 13–14 баллов |
| 3 | Выраженный менингеальный синдром, состояние оглушённости, умеренные очаговые симптомы | 7–12 баллов |
| 4 | Выраженный менингеальный синдром и очаговая симптоматика, глубокое угнетение сознания (сопор), нарушено дыхание и кровообращение | |
| 5 | Кома и акинетический мутизм | 3–6 баллов |
Если заболевание протекает на фоне гипертонии, диабета, тяжёлого атеросклероза, хронического заболевания лёгких или сопровождается выраженным, подтверждённым при ангиографии спазмом артерий, тяжесть состояния оценивают на степень выше.
Оценка по шкале Ханта — Хесса и данные инструментальной диагностики позволяют прогнозировать течение заболевания, уточнить сроки и объём хирургического лечения. При I–II степени тяжести результаты операции удовлетворительные; при III–IV степени — зависят от динамики развития сосудистого спазма, объёма и расположения внутричерепных гематом; при V степени — из-за массивного поражения головного мозга прогноз неблагоприятный .
Осложнения субарахноидального кровоизлияния
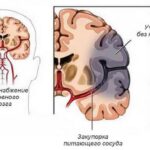
К наиболее тяжёлым осложнениям субарахноидального кровоизлияния относят сосудистый спазм и ишемические нарушения мозга.
Сосудистый спазм — это последовательные изменения стенок артерии, которые приводят к сужению её просвета. Такое изменение сосудов происходит из-за раздражения излившейся кровью и продуктами её распада. В результате возникает отёк сосудистой стенки, отслаивается эндотелий, сокращается гладкомышечная мускулатура с последующим некрозом и замещением соединительной тканью. Также разрушаются эластические мембраны, коллагеновые волокна и внешняя оболочка сосудистой стенки, из-за чего ухудшается упругость, эластичность артерии и образуются тромбы, которые могут привести к полному тромбозу сосуда.
Как правило, чем массивнее кровоизлияние, тем чаще возникает сосудистый спазм и тем сильнее выражены ишемические нарушения. Первые признаки ангиоспазма обычно проявляются на 2–3 сутки после кровоизлияния и могут сохраняться до 3-й недели. При сосудистом спазме снижается уровень бодрствования и возникают очаговые неврологические симптомы, т. е. характерные для той зоны, где нарушено кровоснабжение. Симптомы схожи с проявлениями ишемического инсульта. На КТ головного мозга могут быть видны ишемические очаги разной локализации и размеров: от мелких мозаичных, возникших из-за спазма и тромбоза мелких артерий, до крупных, когда поражена большая артерия и прекращено кровоснабжение всей зоны сосудистого бассейна.
Ишемические нарушения могут развиться как до операции, из-за чего иногда невозможно её провести, так и после успешного хирургического лечения, сильно осложняя состояние в послеоперационный период.
Повторное кровоизлияние возникает из-за растворения тромба, прикрывающего место разрыва аневризмы. Такое кровоизлияние встречается примерно у 20 % пациентов. Чаще всего оно происходит в первые сутки, но может возникнуть и в течение полугода. Повторные кровоизлияния протекают очень тяжело, многие пациенты погибают, поэтому в таких случаях особенно важно поскорее выключить аневризму из кровотока .
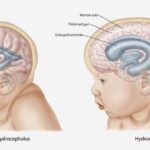
Гидроцефалия, или расширение желудочковой системы после кровоизлияния развивается примерно у каждого четвёртого пациента . Гидроцефалией называют скопление лишней спинномозговой жидкости в желудочках. В остром периоде к ней приводят сгустки крови, которые блокируют пути циркуляции ликвора и затрудняют его отток. В отдалённом периоде гидроцефалия возникает из-за нарушения всасывания ликвора. В некоторых случаях это может сопровождаться триадой Хакима — Адамса (апатией и безволием, нарушением ходьбы, недержанием мочи).
Диагностика субарахноидального кровоизлияния
При диагностике субарахноидального кровоизлияния могут применяться:
- компьютерная и магнитно-резонансная томография головного мозга (КТ и МРТ);
- поясничная пункция;
- церебральная ангиография (ЦАГ);
- компьютерная томографическая и магнитно-резонансная ангиография (КТ- и МР-ангиография).
Для диагностики субарахноидального кровоизлияния достаточно КТ головного мозга и любого доступного ангиографического метода.
КТ головного мозга
Компьютерная томография головного мозга — это ведущий метод диагностики субарахноидального кровоизлияния, особенно в первые сутки.
КТ позволяет:
- оценить объём и расположение крови в цистернах — участках расширения субарахноидального пространства;
- выявить наличие и объём внутримозговых гематом;
- обнаружить кровоизлияние в желудочки;
- определить размер желудочковой системы, тем самым исключить гидроцефалию;
- определить характер ишемических очагов;
- определить тип дислокационного синдрома (насколько смещены полушария мозга или мозжечка).
КТ наиболее информативна в первые сутки после кровоизлияния. В первые 12 часов выявляют до 95 % кровоизлияний, в течение первых двух суток — 80–87 %, на 3–5 сутки — 75 %, на 6–21 сутки — 29 % .
Тяжесть кровоизлияния чаще всего оценивают по шкале Фишера:
- I степень — КТ-признаки кровоизлияния не выявлены;
- II степень — диффузное кровоизлияние толщиной меньше 1 мм без сгустков крови (в межполушарной щели, островковой или обводной цистерне);
- III степень — локальные сгустки и/или слой крови толще 1 мм, возможна внутричерепная гематома или кровоизлияние в желудочки;
- IV степень — субарахноидальное кровоизлияние минимально или отсутствует, есть внутричерепная гематома или кровоизлияние в желудочки .
Результаты КТ и оценка по шкале Фишера позволяют косвенно оценить тяжесть состояния и прогноз заболевания. Степень тяжести кровоизлияния по Фишеру и риск возникновения сосудистого спазма взаимосвязаны: при I степени тяжести спазм не возникает, при II степени — развивается в 25 % случаев, при III — в 23–96 %, а при IV — не более чем в 40 % .
МРТ головного мозга
До сих нет однозначного мнения об эффективности МРТ при диагностике субарахноидального кровоизлияния в острый период. Информативность этого метода увеличивается c течением времени, поэтому его чаще применяют при подострых и хронических кровоизлияниях. Также с помощью МРТ можно выявить следы кровоизлияния, что особенно важно при множественных аневризмах.
Поясничная пункция
Субарахноидальное кровоизлияние можно подтвердить с помощью забора ликвора при поясничной пункции. Сейчас этот метод применяют редко — только в сомнительных случаях, чтобы уточнить диагноз. Поясничная пункция противопоказана при признаках гематомы и очага ишемии с отёком.
Церебральная ангиография
После подтверждения кровоизлияния необходимо выявить его источник, для этого проводят ангиографические исследования.
Церебральная ангиография — это один из самых чувствительных методов диагностики аневризм и артериовенозных мальформаций мозга. Перед проведением процедуры пациенту через бедренную или лучевую артерии вводят контраст. Целесообразно выполнять ангиографию всех артериальных бассейнов: каротидных с двух сторон и вертебро-базилярного. Диагностика аневризмы обязательна как минимум в двух стандартных проекциях, современные технологии позволяют выполнить ангиографию в 3D.
Аневризма выглядит как заполняющийся контрастом мешок, связанный с артерией. По форме аневризмы бывают мешотчатыми и веретенообразными; по величине — милиарными (≤ 3 мм), обычного размера (4–15 мм), большими (16–25 мм) и гигантскими (> 25 мм). В 85–95 % случаев аневризмы располагаются в переднем отделе виллизиевого круга — артериального круга, расположенного в основании головного мозга . В 20–30 % случаев встречаются множественные аневризмы .
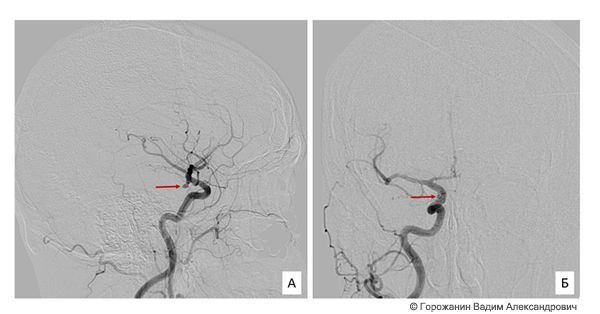
Церебральная ангиография правого каротидного бассейна. Аневризма отмечена красной стрелкой.
КТ-ангиография
КТ-ангиография позволяет точнее сопоставить расположение аневризмы с костными структурами. Инструменты 3D-визуализиации применяют при подготовке к операции, чтобы определить границы рассечения черепа, оценить расположение аневризмы относительно сосудов и подобрать оптимальный доступ, смоделировав точное положение головы.
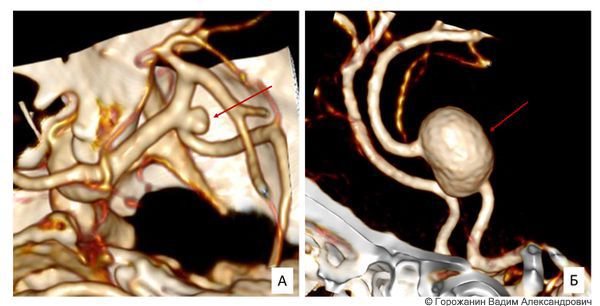
Спиральная компьютерная томография: мешотчатая (А) и веретенообразная (Б) аневризма
МР-ангиография
Введение контраста может быть противопоказано при болезни почек. В таком случае из всех ангиографических методов подходит только МР-ангиография. В большей степени это метод первичного скрининга, с помощью которого выявляют неразорвавшиеся аневризмы. Его чувствительность и специфичность ниже, чем у КТ-ангиографии и церебральной ангиографии. Однако МРТ и МР-ангиография очень информативны при частично или полностью тромбированных аневризмах. Также эти методы позволяют установить источник кровоизлияния при множественных аневризмах и тем самым определить дальнейшую тактику лечения.

МРТ (А) и МР-ангиография (Б). Кровоизлияние из аневризмы левой средней мозговой артерии (зелёная стрелка) с образованием гематомы (жёлтая стрелка), которая проявилась речевыми нарушениями
Лечение субарахноидального кровоизлияния
Если на ангиографии выявлено, что аневризма явилась источником кровоизлияния, то потребуется операция. Её главная цель — выключить аневризму из кровотока, предотвратив повторное кровоизлияние.
Хирургическое лечение рекомендовано проводить в первые 72 часа, потому что риск повторного разрыва аневризмы особенно высок в первые дни после кровоизлияния. Кроме того, уже с третьих суток начинает развиваться сосудистый спазм .
При запоздалой диагностике, сосудистом спазме и ишемических нарушениях иногда приходится откладывать операцию. Её можно будет провести, когда уменьшится выраженность спазма, расширится просвет сосуда и стабилизируется кровоснабжение мозга. Спазм регрессирует и без лечения, терапия способна лишь уменьшить его выраженность.
Аневризмы из кровотока могут быть выключены открытым и закрытыми способом. К открытому вмешательству относится микрохирургическое клипирование, к закрытому — эндоваскулярное лечение.
Микрохирургическое клипирование
Открытая операция проводится под общей анестезией с использованием микроскопа и специальных микроинструментов.
Основные этапы операции:
- Разрез кожи волосистой части головы.
- Создание отверстия в черепе (краниотомия).
- Вскрытие твёрдой мозговой оболочки.
- Доступ к магистральным, т. е. наиболее крупным, сосудам головного мозга под микроскопом.
- Рассечение паутинной оболочки и удаление сгустков.
- Доступ к аневризме вдоль сосудов по естественным щелям мозга.
- Выделение несущего сосуда и аневризмы.
- Выделение функциональных ветвей от аневризмы и наложение клипса на аневризму.
- При необходимости удаление сгустков крови и гематом.
- Ушивание твёрдой мозговой оболочки.
- Установка и фиксация костного лоскута в исходное положение.
- Ушивание мягких тканей.

Клипирование аневризмы средней мозговой артерии. А – аневризма выделена, отделена от прилежащих артерий. Б – аневризма выключена вдоль шейки титановым изогнутым клипсом
При открытом вмешательстве клипс накладывают на область шейки аневризмы — там, где она отходит от сосуда. В результате кровь перестаёт поступать в полость аневризмы. При этом важно не нарушить кровоток в прилежащих к аневризме сосудах. Чтобы оценить их проходимость, во время операции проводят флюорисцентную ангиографию и контактную допплерографию.
Чтобы исключить гидроцефалию, через месяц после операции нужно обратиться к нейрохирургу и сделать КТ головного мозга . Оценить выключение аневризмы и исключить развитие новых аневризм можно с помощью КТ-ангиографии.
Эндоваскулярное лечение
При эндоваскулярном, или внутрисосудистом, вмешательстве в полость аневризмы вводятся микроспирали, закрывающие её просвет. Также в сосуд может быть имплантирован стент, который не даёт спиралям мигрировать в сосуд или перенаправляет ток крови. В остром периоде эндоваскулярное выключение аневризмы чаще проводится микроспиралями, а выполняют такой тип операции по показаниям.
Аневризма, выключенная из кровотока микроспиралями
Эндоваскулярное лечение рекомендовано в следующих случаях:
- аневризмы труднодоступны для микрохирургического вмешательства;
- пациент старше 75 лет;
- кровоизлияние III—IV степени по шкале Ханта — Хесса;
- выявлены веретенообразные и расслаивающиеся аневризмы.
Применение внутрисосудистого метода может быть ограничено:
- при аневризмах диаметром меньше 2 мм;
- при крупных и гигантских аневризмах, за исключением случаев, когда планируется стационарная окклюзия несущей артерии;
- при аневризмах с диаметром шейки больше 4 мм, соотношением купол/шейка < 2;
- в остром периоде, когда необходима имплантация стента.
Если после внутрисосудистого вмешательства остаётся функционирующая часть аневризмы, которая участвует в кровотоке, лечение проводят повторно. При его невозможности или неудаче может потребоваться открытая операция .
Эндоваскулярное вмешательство устраняет риск последующего кровоизлияния, но не его последствия: в базальных цистернах и желудочках остаются сгустки крови, которые растворяются самостоятельно, что может ухудшить течение острого период кровоизлияния.
Лечение при кровоизлиянии, которое возникло не из-за аневризмы
К таким кровоизлияниям относится перимезенцефалическое субарахноидальное кровоизлияние, которое возникает спереди от среднего мозга в межножковой цистерне и протекает без патологии на ангиографии.
Вероятная причина развития таких кровоизлияний — разрыв перфорирующих артерий вертебрально-базилярного бассейна.
При выявлении источника кровоизлияния нужно устранить причину, например лечить сосудистую патологию или опухоль. Если на КТ- или МР-ангиографии источник обнаружить не удалось, показана церебральная ангиография. Если патология не выявлена, то обследование проводят повторно через 2–3 месяца .
Неаневризматические кровоизлияния, как правило, лечат консервативно в стационаре. Применяют симптоматическую терапию, контролируют давление и наблюдают в динамике за состоянием пациента и показателями крови. Прогноз в большинстве случаев благоприятнее, чем при кровоизлиянии, вызванном разрывом аневризмы.
Реабилитация
Реабилитация показана при симптомах сосудистого спазма, а также для лечения нарушения движений, психики, речи и памяти. На реабилитацию направляют пациентов с выключенным источником кровоизлияния, что позволяет в полном объёме выполнять физические упражнения. Такие упражнения помогают быстрее восстановить социальную активность и улучшить качество жизни.
Прогноз. Профилактика
Субарахноидальное кровоизлияние опасно для жизни, и даже при ранней диагностике и адекватном лечении пациент может погибнуть и остаться инвалидом.
Чтобы снизить риск разрыва аневризмы и субарахноидального кровоизлияния, нужно отказаться от курения и контролировать артериальное давление.
Универсальная программа скрининговых исследований в России пока не разработана. По зарубежным данным, чтобы исключить семейные формы аневризмы, родственникам пациентов рекомендуется после 30 лет пройти МР-ангиографию. Особенно это важно, если человек курит или болеет гипертонией.
Список литературы
- Хирургическое лечение аневризм головного мозга в остром периоде кровоизлияния / под ред. Ш. Ш. Элиава. — М.: Издательство «ИП Т. А. Алексеева», 2019. — 384 с.
- Хирургия аневризм головного мозга при массивном субарахноидальном кровоизлиянии: монография / под ред. В. В. Крылова, В. Г. Дашьяна. — М.: АБВ-пресс, 2021. — 308 с.
- Greenberg M. S. Handbook of Neurosurgery. — 9th edition. — Thieme, 2019. — 1784 р.
- Нейрохирургия и нейрореаниматология / под ред. В. В. Крылова. — 2-е издание. — М.: АБВ-пресс, 2018. — 792 с.
- Connolly E. S. J., Rabinstein A. A., Carhuapoma J. R. et al. Guidelines for the management of aneurysmal subarachnoid hemorrhage: a guideline for healthcare professionals from the American Heart Association // American Stroke Association. — 2012. — № 6. — P. 1711–1737. ссылка
- Ассоциация нейрохирургов России, Всероссийское общество неврологов, Ассоциация анестезиологов и реаниматологов России, Ассоциация реабилитологов России. Геморрагический инсульт: клинические рекомендации. — М., 2020. — 64 с.
- Hunt W. E., Hess R. M. Surgical risk as related to time of intervention in the repair of intracranial aneurysms // J. Neurosurg. — 1968. — № 1. — P. 14–20.ссылка
- Fisher С. M., Kistler J. P., Davis J. M. The correlation of cerebral vasospasm and the amount of subarachnoid blood detected by computerized cranial tomography after aneurism rupture // Cerebral Arterial Spasm. — Baltimore, 1980. — P. 397–408.
- Крылов В. В., Дашьян В. Г., Винокуров А. Г. и др. Микрохирургия аневризм сосудов головного мозга: монография. — М.: АБВ-пресс, 2022. — 856 с.
- Mayer S. A., Bernardini G. L., Solomon R. A. et al. Subarachnoid hemorrhage. Merritt’s textbook of neurology. — 11th edition. — Baltimore, 2005. — P. 328–338.
- Subarachnoid Hemorrhage (SAH) // Cleveland Clinic. — 2018.
- Ассоциация нейрохирургов России. Лечение больных с субарахноидальным кровоизлиянием вследствие разрыва аневризм сосудов головного мозга: клинические рекомендации. — М., 2012. — 31 с.
- Амурская государственная медицинская академия. Рекомендательный протокол ведения больных с субарахноидальным кровоизлиянием вследствие разрыва аневризм сосудов головного мозга. — Благовещенск, 2011. — 30 с.