Ангионевротический отёк (angioedema) — это резко начинающийся ограниченный отёк кожи или слизистых оболочек, склонный к рецидивированию. Чаще всего он поражает лицо, зону вокруг глаз, губы, гортань или желудочно-кишечный тракт, сопровождается зудом и покраснением.
Синонимы: ангиоотёк, отёк Квинке, гигантская крапивница.
Кратко содержание статьи — в видео:
В 1882 году немецкий врач-терапевт и хирург Генрих Иренеус Квинке изучил острый ангионевротический отёк кожи, и состояние было названо в его честь.
Отёк Квинке — это отёк любой локализации (губ, глаз, языка, гортани, желудочно-кишечного тракта), а не только гортани, как считалось раньше. Он развивается, когда плазма крови выходит из кровеносных сосудов в окружающие ткани из-за повышенной проницаемости сосудистых стенок. Поэтому сейчас вместо термина «отёк Квинке» врачи используют термин «ангиоотёк»: «ангио» в переводе с древнегреческого означает «кровеносные сосуды».
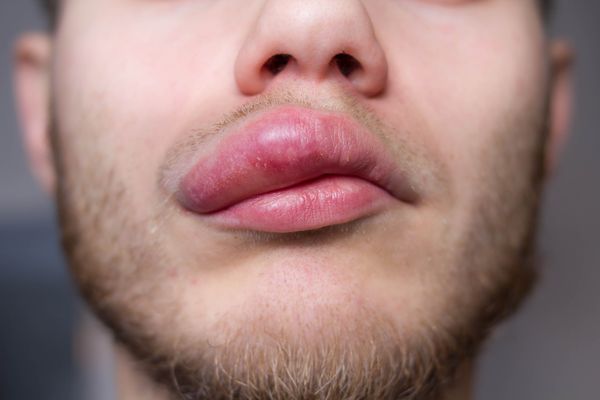
Ангионевротический отёк губы
Сосудистые стенки становятся проницаемыми из-за избытка воспалительных веществ, чаще всего гистамина или брадикинина . В зависимости от того, какое вещество участвует, различают три типа ангиоотёка:
- Отёки, обусловленные резким повышением уровня гистамина:
- аллергический;
- псевдоаллергический.
- Отёки, обусловленные повышением уровня брадикинина:
- связанные с дефектом системы комплемента: наследственный и приобретённый;
- связанные с приёмом ингибиторов АПФ.
- Смешанные, когда в развитии отёка участвуют гистамин и брадикинин .
В этой статье речь пойдёт о первой группе ангиоотёков. По своей сути такие ангиоотёки — это крапивница с распространением отёка на более глубокие слои кожи и подкожной клетчатки. Они часто сопровождаются зудом и покраснением.
Распространённость
Аллергический и псевдоаллергический ангиоотёки возникают у каждого второго человека с крапивницей .
Ангиоотёк может возникнуть в любом возрасте. Всемирная организации по аллергии отмечает, что крапивница и ангионевротический отёк поражают до 20 % населения. По её оценкам, примерно у 10–20 % людей ангиоотёк возникает хотя бы раз в жизни .
В США в отделениях неотложной помощи регистрируют более 100 000 обращений в год с ангионевротическим отёком . С 1998 по 2005 годы число госпитализаций с этим диагнозом увеличилось с 3,3 до 4 случаев на 100 000 человек .
Причины ангиоотёка
Аллергический антиоотёк появляется при контакте с аллергеном. В качестве аллергена могут выступать:
- Продукты питания: молоко, яйца, пшеница, орехи, арахис, морепродукты (обычно моллюски).
- Пыльца, пыль, перхоть и эпителий животных.
- Лекарства: антибиотики (Пенициллин, В-лактамы); Аспирин и другие нестероидные противовоспалительные препараты (НПВП); наркотики-опиаты; лекарства, используемые во время операций (миорелаксанты или анестетики).
- Препараты, которые используются при аллерген-специфической иммунологической терапии (АСИТ). После нанесения аллергена под язык может появиться отёк и зуд в месте нанесения препарата. Обычно эти симптомы быстро проходят и не требуют изменять дозировку и схему лечения. Тяжёлых системных реакций при АСИТ не отмечалось .
- Латекс: латексные перчатки, презервативы и др.
При псевдоаллергическом отёке нет аллергической реакции и воздействия аллергена. Отёк развивается при избытке гистамина и других воспалительных веществ. Причиной могут стать:
- Продукты, богатые гистамином: сыр, копчёности, вино, пиво, шоколад, орехи, ягоды (клубника, малина) и цитрусовые, испорченная рыба, чаще всего это тунец, скумбрия, сардина, анчоус, сельдь, тунец, лосось, угорь и марлин. Гистамин в рыбе накапливается из-за неправильного хранения или обработки .
- Вещества, которые вызывают избыточное образование гистамина и других воспалительных веществ и/или замедляют их выведение из организма, например пищевые добавки: усилители вкуса, консерванты и красители.
- Инфекции: ротавирусные, риновирусные и бактериальные. Чаще становятся причиной крапивницы, но иногда вызывают ангиоотёк.
- Глистно-паразитарные заболевания, такие как стронгилоидоз, токсокароз и филяриоз .
- Ожог медузой, крапивой или ядовитым плющом .
- Физические факторы, например давление. Это редкая причина ангионевротического отёка. В одном из исследований было показано, что из-за эндотрахеальной интубации (введения трубки в гортань) у двух пациентов, у которых раньше не возникало ангиоотёков и аллергии, развился отёк гортани .
- Укусы насекомых: клещей, блох, постельных клопов, ос, пчёл и др.
Иногда причину ангиоотёка не удаётся выявить, такой отёк называется идиопатическим, т. е. неясным.
Факторы риска ангиоотёка
- Аллергические заболевания: атопический дерматит, аллергический ринит, бронхиальная астма и др.
- Приём ингибиторов АПФ: Каптоприла, Эналаприла, Лизиноприла и др. Эти препараты применяются для лечения гипертонии и сердечной недостаточности. Согласно одному исследованию, приём ингибиторов АПФ вызывает развитие ангиоотёка в 0,1–1 % случаев . Риск выше у афроамериканцев, женщин, курильщиков и людей старше 65 лет .
- Предположительно, приём лекарственных препаратов: Омепразола и Сертралина .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы отёка Квинке
Симптомы аллергического и псевдоаллергического ангиоотёка обычно появляются быстро: после контакта с аллергеном или другим веществом проходит от нескольких минут до двух часов, максимальный отёк возникает в течение 6 часов. В 50 % случаев аллергический ангиоотёк сопровождается крапивницей. При этом кожа зудит, краснеет и покрывается волдырями, как от ожога крапивой .
Чаще всего отёки поражают лицо (96 %), зону вокруг глаз (66 %) и губы (41 %). Также может затрагивать другие области:
- руки и ноги (10 %);
- гортань и голосовые связки (6 %);
- язык (2 %);
- гениталии (1 %) .
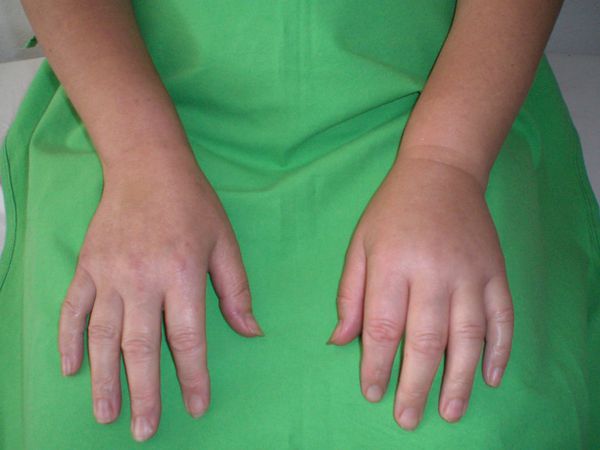
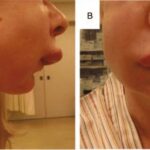
Ангиоотёк руки [33]
В 29 % случаев ангиоотёк поражает сразу несколько областей тела и головы.
Характерные особенности отёка:
- горячий, красный, часто зудящий;
- хорошо отвечает на обычную противоаллергическую терапию: системные глюкокортикостероиды, адреналин, антигистаминные средства.
Симптомы будут зависеть от локализации ангиоотёка.
- При поражении дыхательных путей (слизистой оболочки рта, языка, гортани) — затруднённое дыхание, осиплость голоса.
- При отёке желудочно-кишечного тракта — острые боли в животе, иногда рвота и нарушение стула.
- При поражении оболочек головного мозга — резкая головная боль, судороги, потеря сознания и рвота.
Иногда ангиоотёк является первым признаком надвигающейся анафилаксии (тяжёлой системной жизнеугрожающей реакции). В этом случае отёк сопровождается кашлем, одышкой, снижением артериального давления, потерей сознания и/или желудочно-кишечными симптомами (рвотой, болью в животе и др.).
Тяжесть симптомов при отёке зависит от его локализации. Например, отёк гортани или языка — это опасное для жизни состояние, так как нарушается дыхание, а при отёке губ жизненно важные функции организма не страдают, поэтому он не опасен.
Патогенез отёка Квинке
Виновник аллергического и псевдоаллергического ангиоотёка — вещество гистамин, которое выделяется из тучных клеток. Тучные клетки присутствуют в большинстве тканей организма: коже, слизистых желудочно-кишечного тракта и дыхательной системы, конъюнктиве глаз, поэтому и отёки могут быть разной локализации .
Аллергический ангиоотёк — это иммуннная реакция I типа (реагиновый, или IgE-зависимый тип). После первого знакомства с аллергеном (пищей, пыльцой, эпителием животных и др.) в организме аллергика образуются антитела (иммуноглобулин Е). Когда аллерген повторно попадает в организм, он взаимодействует с образовавшимся антителом, из-за этого тучные клетки раздражаются и выбрасывают из себя гранулы, содержащие гистамин и другие воспалительные вещества. Этот процесс называется дегрануляцией .
Тучная клетка выбрасывает гистамин
Высвобождение гистамина увеличивает местный кровоток и проницаемость стенки кровеносных сосудов. Плазма крови выходит из сосудов, и возникает отёк. Также гистамин действует на специальные рецепторы на клетках сосудов и мышц, что вызывает зуд и покраснение кожи и слизистых.
Гистамин влияет на дыхательную, желудочно-кишечную и сердечно-сосудистую систему. Это может проявляться сужением бронхов (бронхоспазмом) с возникновением кашля и удушья, снижением артериального давления, потерей сознания, рвотой, болями в животе, жидким стулом и др.
При пвседоаллергическом отёке вещества, вызывающие воспаление (гистамин и др.), появляются неиммунным путём: попадают в организм с продуктами питания, выделяются в избытке или медленно выводятся из-за нарушения обмена этих веществ.
Классификация и стадии развития отёка Квинке
Международная классификация болезней 10-го пересмотра (МКБ-10):
- T 78.3 Ангионевротический отёк.
- D 84.1 Дефект в системе комплемента.
Классификация ангиоотёков:
- аллергический (гигантская крапивница);
- псевдоаллергический (неспецифическая гистаминолиберация);
- комплементзависимые: наследственный и приобретённый ангиоотёки;
- идиопатический .
Классификация ангиоотёков по клинической характеристике:
- по течению: острый (до 6 недель) и хронический (более 6 недель);
- по сочетанию с крапивницей: изолированный и сочетанный.
Классификация ангиоотёков по возможному механизму развития:
- С преимущественным вовлечением системы комплемента:
- наследственный ангиоотёк;
- приобретённый ангиоотёк.
- С участием других механизмов:
- вызываемый ингибиторами АПФ (изолированный ангиоотёк);
- обусловленный гиперчувствительностью к лекарствам, пищевым продуктам и укусам насекомыми (в большинстве случаев сочетается с крапивницей);
- возникающий на фоне очаговой инфекции (может быть сочетанным);
- связанный с аутоиммунными заболеваниями (может быть сочетанным).
- Идиопатический (может быть сочетанным).
Осложнения отёка Квинке
Из-за отёка полости рта, языка и гортани дыхательные пути могут стать непроходимыми. При этом пациенту будет трудно дышать, голос станет сиплым, появится лающий кашель и одышка. Эти изменения приводят к дыхательной недостаточности и даже асфиксии (удушью) . При асфиксии кожа синеет, человек начинает часто дышать. При появлении таких симптомов нужно срочно вызвать скорую и оказать первую помощь: расслабить ворот рубашки и ремень, вынуть зубные протезы, если они есть, открыть окна.
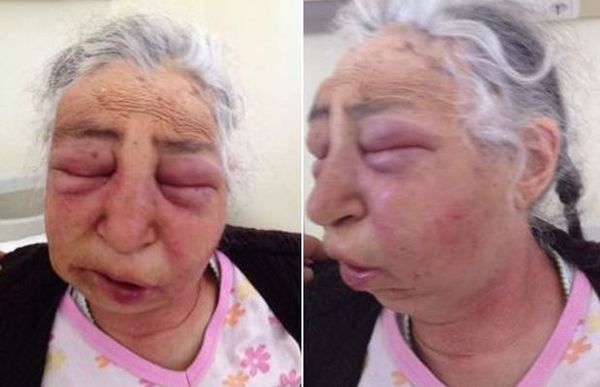
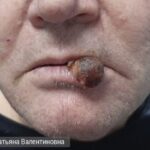
Тяжёлый ангиоотёк лица [32]
При отёке слизистой желудочно-кишечного тракта могут появиться симптомы острого живота: боль в животе, рвота или нарушение стула. Такие симптомы возникают и при других серьёзных патологиях, которые требуют срочного хирургического лечения. Чтобы избежать ненужной операции, пациенту нужно рассказать доктору о том, что случилось перед развитием симптомов, например съел какой-то продукт или принял какое-то лекарство.
Диагностика отёка Квинке
Диагноз «ангиоотёк» ставится на основании сбора анамнеза и данных физикального обследования, в некоторых случаях могут проводиться лабораторные и инструментальные исследования.
Сбор ананмеза и осмотр
В первую очередь врач спрашивает пациента о том, что происходило перед возникновением ангиоотёка:
- принимал ли пациент новые лекарства, особенно антибиотики, ингибиторы АПФ, блокаторы рецепторов ангиотензина или нестероидные противовоспалительные препараты (НПВП);
- что пациент ел;
- были ли укусы насекомых;
- болел ли какими-либо инфекциями незадолго до появления отёка.
Также врач интересуется:
- случались ли раньше аллергические отёки, страдает ли от них кто-то из родственников — это позволит заподозрить наследственный ангиоотёк;
- попадал ли в больницу с симптомами острого живота, причину которого так и не удалось установить, если да, то сколько раз такое случалось ;
- при отёке гениталий врач может спросить, не было ли местной травмы этой области, например от верховой езды, катания на велосипеде или полового акта.
При осмотре кожи и слизистых врач может заметить отёк глубоких слоёв кожи, губ, языка, век или гениталий.
Лабораторная диагностика
Пациентам с острым ангионевротическим отёком рутинные лабораторные анализы обычно не проводятся, так как они не помогут установить диагноз и не повлияют на тактику ведения и лечения. Если состояние пациента нетяжёлое, при этом неясна причина ангиоотёка, то врач может назначить некоторые анализы:
- Клинический анализ крови, биохимию крови и др. Эти анализы помогают оценить общее состояние организма и заподозрить причину ангиоотёка.
- Аллерготестирование. Проводится при подозрении на аллергию. Пациенту могут назначить кожные аллерготесты после исчезновения острых симптомов и анализ крови на иммуноглобулин E (IgE общий и специфические) .
- Анализ на уровень триптазы. Повышенный уровень триптазы в сыворотке крови указывает на то, что есть риск анафилаксии в дальнейшем. Когда причина ангиоотёка известна (лекарство или пища), пациент знает, чего нужно избегать, поэтому риск повторного ангиоотёка и анафилаксии меньше. Но если причина неясна, нельзя исключить, что он может повториться с развитием анафилаксии, поэтому важно сделать этот анализ.
- Анализы на уровни C4 и ингибитора С1 в крови. Назначаются пациентам с семейным анамнезом ангионевротического отёка и при возникновении специфических отёков (холодных, не зудящих, медленно нарастающих и спадающих). Эти анализы позволяют исключить наследственный ангиоотёк.
В зависимости от состояния пациента и его истории болезни врач может назначить другие анализы и тесты, например, чтобы исключить инфекции, глистно-паразитарную инвазию, эндокринную и онкологическую патологию, аутоиммунные заболевания и др.
Инструментальная диагностика
Гибкая волоконно-оптическая ларингоскопия. Подразумевает осмотр гортани эндоскопом. У пациентов с ангионевротическим отёком головы и шеи с поражением языка это исследование поможет определить проходимость дыхательных путей.
Гибкая ларингоскопия
Дифференциальная диагностика
Аллергический и псевдоаллергический ангиоотёки нужно отличать от других типов отёков (наследственного, приобретённого и связанного с приёмом ингибиторов АПФ) и от болезней с похожими симптомами. К ним можно отнести инфекции полости рта и синдром верхней полой вены.
Наследственный ангиоотёк. Это редкое, жизнеугрожающее заболевание, которое относится к группе первичных иммунодефицитов. Его причина — нехватка или сниженная активность С1-ингибитора (противовоспалительного вещества системы комплемента) из-за мутации гена. Такие отёки не зудящие, бледные, обычно располагаются на руках, ногах, животе и мочеполовых путях, реже на лице, ротоглотке или гортани. Отёк развивается в течение нескольких часов, постепенно ухудшается в течение 24 часов и проходит в течение следующих 48–72 часов. Обычно у кого-то из родственников тоже периодически возникают такие отёки. Эпизоды повторяются. Обычная противоаллергическая терапия для наследственных ангиоотёков неэффективна.
Приобретённый ангиоотёк. При этом типе отёка нехватка С1-ингибитора возникает не из-за мутации гена, а из-за тяжёлых заболеваний: лимфопролиферативных (например, лейкоза и лимфомы), аутоиммунных, инфекционных и др. Наличие в анамнезе таких болезней позволяет заподозрить приобретённый ангиоотёк.
Ангиоотёк, связанный с приёмом ингибиторов АПФ. Его отличия от аллергического и псевдоаллергического ангиоотёка:
- не сочетается с крапивницей;
- чаще всего поражается голова, шея, рот, гортань и голосовой аппарат;
- может возникнуть и в первый месяц применения ингибитора АПФ, и через несколько месяцев и даже лет после начала терапии;
- редко сопровождается эпизодическими болями в животе;
- может быть более распространённым у афроамериканцев .
Диагноз ангиоотёка, связанного с приёмом ингибиторов АПФ, является клиническим, т. е. он основывается только на симптомах и истории болезни, подтверждающих тестов нет.
Инфекции полости рта, носа или ушей: флюс, синусит, средний отит и др. Симптомы этих инфекций могут быть похожи на симптомы ангиоотёка без крапивницы. Отличие в том, что инфекции обычно сопровождаются не только отёком, но и болью, нарушением самочувствия, повышением температуры тела и воспалительными изменениями в анализах крови.
Синдром верхней полой вены. Это сдавление или закупорка верхней полой вены, из-за чего кровь плохо оттекает от верхних отделов туловища. Проявляется синюшностью, одутловатостью головы, шеи, рук, верхней половины грудной клетки, расширением подкожных вен, одышкой, охриплостью голоса и кашлем.
Синдром верхней полой вены
Лечение отёка Квинке
Первая помощь при ангиоотёке:
- Вызвать скорую помощь. Нужно помнить, что ангиоотёк — это потенциально опасное состояние, которое может привести к анафилаксии и смерти.
- Пока скорая помощь в пути:
- Устранить предполагаемую причину отёка, например выплюнуть аллерген и прополоскать рот водой, смыть аллерген с кожи, промыть глаза водопроводной водой, проветрить помещение и др.
- Если ангиоотёк развился у человека, находящегося рядом, нужно оценить его дыхание, пульс, артериальное давление и уровень сознания. При необходимости сделать искусственное дыхание.
- Если есть возможность, в мышцу бедра с внешней стороны ввести раствор Эпинефрина (Адреналина), желательно не позже трёх минут от начала приступа. Доза зависит от веса пациента: 0,1 мл на 10 кг массы тела. Максимальная разовая доза адреналина для взрослых — 0,5 мл, для детей — 0,3 мл.
Чтобы купировать аллергический отёк, прежде всего назначаются антигистаминные препараты второго поколения: Цетиризин, Дезлоратадин, Левоцетиризин, Лоратадин, Фексофенадин.
Возможен приём блокаторов H1-гистаминовых рецепторов первого поколения, таких как Дифенгидрамин, но они не рекомендованы в качестве препаратов первой линии лечения.
По необходимости назначается короткий курс глюкокортикостероидов: Преднизолона или Дексаметазона. Это противовоспалительные препараты, их назначают в виде таблеток или внутримышечных инъекций в основном пациентам с тяжёлой формой ангиоотёка и плохим ответом на приём антигистаминных препаратов.
Если есть отёк языка и нет отёка гортани, врач может провести назотрахеальную интубацию. При этом в просвет гортани через нос вводятся специальные трубки, чтобы восстановить и улучшить проходимость дыхательных путей
При ангиоотёке гортани возможно потребуется экстренная хирургическая помощь: интубация или трахеостомия, при которой в трахее делают отверстие, что позволяет пациенту дышать.
Если у пациента есть пищевая аллергия, то рекомендуется соблюдать гипоаллергенную диету. Диету врач разрабатывает индивидуально для каждого пациента.
При ангиоотёке, связанном с приёмом ингибиторов АПФ, нужно отказаться от препарата, даже если пациент принимал его в течение нескольких лет, затем заменить его на другое лекарство, которое назначит врач. Согласно одному исследованию, у 85 % пациентов при переходе на другой препарат отёков больше не возникало .
Показания к госпитализации:
- серьёзные, угрожающие жизни осложнения: удушье при отёке языка и верхних дыхательных путей;
- клиника «острого живота», возникающая при отёке органов брюшной полости и малого таза;
- отсутствие или недостаточный эффект лечения в домашних условиях.
Прогноз. Профилактика
Обычно прогноз благоприятный, у 70 % больных меньше чем через 72 часа симптомы исчезают и состояние улучшается . Но возможны и тяжёлые, опасные для жизни эпизоды отёков, в том числе с развитием крапивницы и анафилаксии.
Острый ангионевротический отёк, вызванный ингибиторами АПФ, также может быть опасен для жизни. В одном исследовании из 91 пациента один умер, а шести пациентам интубировали трахею .
Профилактика ангиоотёков
После перенесённого ангиоотёка пациенту рекомендуется по возможности избегать известных факторов отёка.
Врач может рассказать пациенту о возможности самостоятельно вводить адреналин с помощью шприц-ручки, например EpiPen.
Шприц-ручка с адреналином (EpiPen)
Всем людям, у которых была анафилаксия, рекомендуется консультация аллерголога-иммунолога, чтобы определить причины и получить рекомендации, как вести себя, если ситуация повторится.
Список литературы
- Российская ассоциация аллергологов и клинических иммунологов. Федеральные клинические рекомендации по диагностике и лечению больных с ангионевротическим отёком. — М., 2013. — 29 с.
- Kelly M., Donnelly J. P., McAnnally J. R., Wang H. E. National estimates of emergency department visits for angioedema and allergic reactions in the United States // Allergy Asthma Proc. — 2013. — Vol. 34, № 2. — Р. 150–154.ссылка
- Madsen F., Attermann J., Linneberg A. Epidemiology of non-hereditary angioedema // Acta Derm Venereol. — 2012. — Vol. 92, № 5. — Р. 475–479.ссылка
- Lin R. Y., Shah S. N. Increasing hospitalizations due to angioedema in the United States // Ann Allergy Asthma Immunol. — 2008. — Vol. 101, № 2. — Р. 185–192.ссылка
- Lobera T., Navarro B., Del Pozo et al. Nine cases of omeprazole allergy: cross-reactivity between proton pump inhibitors // J Investig Allergol Clin Immunol. — 2009. — № 19. — Р. 57–60.ссылка
- Frigas E., Park M. A. Acute urticaria and angioedema: diagnostic and treatment considerations // Am J Clin Dermatol. — 2009. — Vol. 10, № 4. — Р. 239–250.ссылка
- Kulthanan K., Jiamton S., Boochangkool K., Jongjarearnprasert K. Angioedema: clinical and etiological aspects // Clin Dev Immunol. — 2007.ссылка
- Depetri F., Tedeschi A., Cugno M. Angioedema and emergency medicine: From pathophysiology to diagnosis and treatment // Eur J Intern Med. — 2019. — Vol. 59. — Р. 8–13.ссылка
- Kryukov A. I., Kunelskaya N. L., Tsarapkin G. Y. et al. Angioneurotic edema. Classification, diagnosis, prophylaxis, treatment tactics // Vestn Otorinolaringol. — 2019. — Vol. 84, № 3. — Р. 68–73. ссылка
- Vickers J., Safai B. Images in clinical medicine. Scombroid poisoning // N Engl J Med. — 2013. — Vol. 368, № 23. — Р. e31.ссылка
- Wedi B., Raap U., Wieczorek D., Kapp A. Urticaria and infections // Allergy Asthma Clin Immunol. — 2009. — Vol. 5, № 1. — Р. 10.ссылка
- Magerl M., Altrichter S., Borzova E. The definition, diagnostic testing, and management of chronic inducible urticarias — the EAACI/GA(2) LEN/EDF/UNEV consensus recommendations 2016 update and revision // Allergy. — 2016. — Vol. 71, № 6. — Р. 780–802.ссылка
- Pereira J. C. C., Szpilman D., Haddad V. Jr. Anaphylactic reaction/angioedema associated with jellyfish sting // Rev Soc Bras Med Trop. — 2018. — Vol. 51, № 1. — Р. 115–117.ссылка
- Odek C., Kendirli T., Cipe F. et al. Pressure-induced angioedema associated with endotracheal tube: successful treatment with epinephrine in two cases // Eur J Pediatr. — 2012. — Vol. 171, № 10. — Р. 1573–1575.ссылка
- Cicardi M., Aberer W., Banerji A. et al. HAWK under the patronage of EAACI (European Academy of Allergy and Clinical Immunology). Classification, diagnosis, and approach to treatment for angioedema: consensus report from the Hereditary Angioedema International Working Group // Allergy. — 2014. — Vol. 69, № 5. — Р. 602–616.ссылка
- Moellman J. J., Bernstein J. A., Lindsell C. et al. A consensus parameter for the evaluation and management of angioedema in the emergency department // Acad Emerg Med. — 2014. — Vol. 21, № 4. — Р. 469–484.ссылка
- Zuraw B. L., Bernstein J. A., Lang D. M. et al. A focused parameter update: hereditary angioedema, acquired C1 inhibitor deficiency, and angiotensin-converting enzyme inhibitor-associated angioedema // J Allergy Clin Immunol. — 2013. — Vol. 131, № 6. — Р. 1491–1493.ссылка
- Angioedema // NHS. — 2019.
- Cicardi M., Zingale L. C., Bergamaschini L., Agostoni A. Angioedema associated with angiotensin-converting enzyme inhibitor use: outcome after switching to a different treatment // Arch Intern Med. — 2004. — Vol. 164, № 8. — Р. 910–913.ссылка
- Food Allergy & Anaphylaxis Emergency Care Plan // Food Allergy Research & Education. — 2016. — № 7. — 2 р.
- Lieberman P., Nicklas R. A., Randolph C. et al. Anaphylaxis — a practice parameter update 2015 // Ann Allergy Asthma Immunol. — 2015. — Vol. 115, № 5. — Р. 341–384.ссылка
- Шабалов Н. П. Детские болезни: учебник для вузов. — 6-е изд. в двух томах. Т. 1. — СПб.: Питер, 2011. — 928 с.
- Roberts J. R., Lee J. J., Marthers D. A. Angiotensin-converting enzyme (ACE) inhibitor angioedema: the silent epidemic // Am J Cardiol. — 2012. — Vol. 109, № 5. — Р. 774–775.ссылка
- Levy D. A., Khouader S., Leynadier F. Allergy to latex condoms // Allergy. — 1998. — Vol. 53, № 11. — Р. 1107–1108.ссылка
- Asad H., Gohar A. Incidence of angiotensin-converting enzyme-associated angioedema among african americans compared to other races // Chest. — 2019. — Vol. 156, № 4.
- Козулина И. Е. Клиническая эффективность, безопасность и экономическая целесообразность сублингвального и подкожного методов аллерген-специфической иммунотерапии: автореф. дис. … канд. мед. наук: 14.03.09. — М., 2017. — 24 с.
- Prussin C., Metcalfe D. D. IgE, mast cells, basophils, and eosinophils // The Journal Of Allergy And Clinical Immunology. — 2003. — Vol. 111, № 2, Suppl 2. — P. 486–494.ссылка
- Крюков А. И., Кунельская Н. Л., Царапкин Г. Ю. и др. Ангионевротический отёк. Классификация, диагностика, профилактика, тактика лечения // Вестник оториноларингологии. — 2019. — Т. 84, № 3. — С. 68–73.
- Российское общество дерматовенерологов и косметологов. Федеральные клинические рекомендации по ведению больных крапивницей. — М., 2015. — 24 с.
- Li H. H. Angioedema // Мedscape. — 2018.
- Loftus P. A., Tan M., Patel G. et al. Risk factors associated with severe and recurrent angioedema: an epidemic linked to ACE-inhibitors // Laryngoscope. 2014. — Vol. 124, № 11. — Р. 2502–2507.ссылка
- Atalay E., Özdemir M. T., Сigsar G. et al. Angiotensin Converting Enzyme Inhibitor-related Angioedema: A Case of an Unexpected Death // Iran J Allergy Asthma Immunol. — 2015. — Vol. 14, № 6. — Р. 642–645.ссылка
- Farkas H., Varga L. Ecallantide is a novel treatment for attacks of hereditary angioedema due to C1 inhibitor deficiency // Clin Cosmet Investig Dermatol. — 2011. — № 4. — Р. 61–68.ссылка
- Evrensel A., Unsalver B. O., Ceylan M. E., Cоmert G. Sertraline induced angioedema // JNBS. — 2014. — Vol. 1, № 3. — Р. 97.