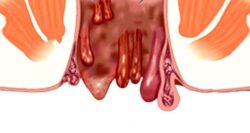
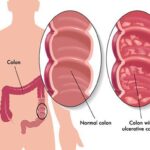
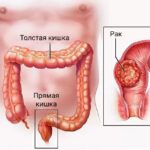
Проктит (Рroctitis; от греч. proktos — прямая кишка) — это воспаление слизистой оболочки прямой кишки.
Заболевание проявляется болью в прямой кишке, постоянными позывами к дефекации, запором или диареей. При остром проктите возникает боль в пояснице, которая может усилиться при дефекации .
Проктит
Распространённость проктита
Проктит и язвенный колит во многих клиниках объединяют в единый диагноз. Согласно зарубежным данным, распространённость язвенного колита достигает 505 случаев на 100 000 человек .
Проктитом в большинстве случаев страдают взрослые: у женщин пик заболеваемости приходится на 20–40 лет, у мужчин — на 40–60 лет .
Причины проктита
Проктит может развиться как осложнение инфекционных и неинфекционных заболеваний: туберкулёза, дизентерии, геморроя, простатита, гельминтоза и других болезней. Также он может возникать совместно с сигмоидитом.
Другие возможные причины проктита — заболевания, передающиеся половым путём, болезнь Крона и идиопатические язвы в прямой кишке . Реже проктит возникает из-за воспалительных процессов после операции, целиакии и радиационного колита . К развитию проктита может также привести рак прямой кишки, варикозные расширения вен малого таза, бляшки и тромбозы сосудов.
Кроме того, проктит может возникнуть при попадании посторонних предметов в прямую кишку.
Также проктит может развиться из-за неправильной работы кишечника и постоянного присутствия в нём каловых масс. При недостатке жидкости кал становится твёрдым и травмирует слизистую, приводя к появлению трещин. При жидком стуле слизистая может истончаться.
Факторы риска проктита:
- неправильное питание — нарушенный баланс питательных веществ, потребление фастфуда, переедание на ночь, нехватка клетчатки, избыток острой и солёной пищи;
- злоупотребление алкоголем;
- анальные половые контакты;
- травмы прямой кишки различными предметами — секс-игрушкам, стаканами, баллончиками и т. п.;
- повреждения при падении на какой-либо предмет;
- аллергические реакции;
- нарушения дефекации;
- лучевая терапия;
- введение в прямую кишку неподходящих веществ или препаратов в неправильных дозах — например, некоторые пациенты вводят в прямую кишку перекись водорода, думая, что вещество останавливает кровь, но оно только обжигает слизистую;
- длительный приём антибиотиков.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы проктита
По характеру течения проктит бывает острым и хроническим. Острый проктит протекает тяжело, но встречается нечасто.
Симптомы острого проктита:
- повышение температуры, в редких случаях озноб;
- ложные позывы к дефекации, которые возникают из-за запоров;
- чувство тяжести и жжения в области прямой кишки;
- дефекации с примесями крови;
- понос или запор.
Болезнь развивается достаточно быстро — за 2–4 недели, поэтому к врачу нужно обратиться как можно скорее. Если не устранить заболевание вовремя, проктит переходит в хроническую форму.
Хронический проктит — более распространённая форма заболевания. Общие симптомы при нём почти не возникают, местные — выражены слабо.
Симптомы хронического проктита:
- зуд анального сфинктера;
- ощущение жжения в промежности и анальной области;
- мокнутие и слабые боли в области ануса;
- незначительное повышение температуры;
- боли в области малого таза.
Внутри прямой кишки есть нервные окончания, поэтому боль, раздражение и прочие симптомы выражены ярко. Боль из прямой кишки может отдавать в область мочевого пузыря, женские половые органы, предстательную железу, промежность, крестцовый отдел позвоночника, копчик и низ живота. Болевые ощущения могут охватывать обширную область, что затрудняет диагностику. Зачастую пациенты сначала обращаются к врачам других специальностей: урологу, гинекологу, неврологу и гастроэнтерологу .
Патогенез проктита
Прямая кишка (лат. rectum) — это конечный, выходной отдел желудочно-кишечного тракта длиной около 16–17 см. Она продвигает переработанную еду по пищеварительному тракту, является резервуаром для скопления кала и помогает удерживать его внутри .
Факторы риска, описанные в первом разделе, способствуют возникновению очагов воспаления в прямой кишке. При остром воспалении гибнут клетки слизистой оболочки, в её верхнем слое становится больше лимфоцитов, формируются лимфоидные фолликулы, абсцессы крипт и отёки отёки внутренней стенки мелких артерий.
Слизистая оболочка прямой кишки
Острый проктит может пройти самостоятельно или благодаря лечению, но в части случаев болезнь переходит в хроническую форму. Из-за этого в дальнейшем развивается фиброз и эндартериит, т. е. разрастается соединительная ткань и воспаляется внутренняя оболочка мелких сосудов. В результате может развиться ишемия тканей прямой кишки, что приводит к рыхлости слизистой, уменьшению просвета кишки и кровотечениям.
Симптомы хронического проктита зачастую не вызывают сильного дискомфорта, поэтому многие пациенты откладывают поход к врачу, занимаются самолечением и продолжают вести привычный образ жизни. Воспалительный процесс при этом продолжает развиваться — после употребления острой пищи может появляться жжение в прямой кишке, слизистые или гнойные выделения, зуд в области заднего прохода .
Классификация и стадии развития проктита
В зависимости от изменений в прямой кишке выделяют следующие подвиды острого проктита:
- Катарально-геморрагический — протекает с отёками и кровоизлияниями в прямой кишке.
- Катарально-гнойный — схож по симптомам с катарально-геморрагическим проктитом, но ещё сопровождается гноем в слизистом слое прямой кишки.
- Полипозный — на стенках слизистой возникают наросты, напоминающие полипы (на самом деле это не полипы, а уплотнённая ткань).
- Лучевой — возникает из-за лучевой терапии, сопровождается язвами, эрозиями, свищами и лимфостазом. Если нет язв, характерных для язвенного колита, то такой проктит выделяют в отдельную форму. Лучевой проктит встречается у 1–5 % пациентов после лечения рака . Обычно он проходит самостоятельно через три месяца от начала лучевой терапии, но иногда возникает спустя несколько лет после облучения.
- Эрозивный — на слизистой оболочке образуются язвы и эрозии. Выделяют гнойно-фиброзную и язвенно-некротическую формы.
Хронический проктит подразделяется на три формы:
- атрофическую — слизистая оболочка истощается, её складки сглаживаются;
- нормотрофическую — слизистая не меняется, складчатость в норме;
- гипертрофическую — слизистая утолщается, складки становятся рыхлыми.
Симптоматика у этих форм схожая, их можно различить только при визуальном осмотре через ректоскоп.
В зависимости от причин заболевания выделяют:
- гонорейный проктит — возникает при поражении заднего прохода гнойными выделениями, в которых содержатся гонококки из мочеполовых путей ;
- лучевой язвенный проктит — может развиться спустя несколько месяцев после проведения рентгенотерапии при раке женских половых органов, анального канала, простаты и прямой кишки ;
- застойный проктит — появляется из-за частых запоров;
- алиментарный проктит — возникает при неправильном питании и в целом при нездоровом образе жизни;
- паразитарный проктит — может быть вызван трихомонадами, балантидиями и дизентерийными амёбами .
Степени тяжести проктита зависят от состояния кишки и объёма поражения.
Осложнения проктита
Без грамотного и своевременного лечения проктит может привести к неприятным осложнениям:
- Частое кровотечение в прямой кишке может стать причиной анемии, которая проявляется быстрой усталостью, головными болями, одышкой и другими симптомами.
- Из-за хронического воспаления в прямой кишке могут появиться язвочки на внутреннем слое слизистой, что повышает риск кровотечения и прободения кишки.
- При полном разрушении кишечной стенки могут появиться аномальные отверстия (фистулы).
- Могут воспалиться отделы кишечника, находящиеся выше сигмовидной кишки.
- Повышается риск образования злокачественных опухолей в прямой кишке.
- Ослабляется иммунитет.
Осложнений можно избежать, если при появлении симптомов сразу обратиться к врачу и не заниматься самолечением .
Диагностика проктита
Диагностика проктита включает сбор анамнеза, пальцевое обследование, ректоскопию и лабораторные анализы. В некоторых случаев показана колоноскопия, компьютерная и магнитно-резонансная томография.
Сбор анамнеза
При сборе анамнеза важно выявить симптомы проктита: диарею, ректальные кровотечения, болевые ощущения внизу живота, спазмы, боль и дискомфорт во время дефекации. Тщательный сбор анамнеза позволяет отличить инфекционные проктиты от неинфекционных.
Пальцевое обследование
Пальцевое обследование проводят аккуратно и быстро, чтобы не усилить болевой синдром, который может усугубить воспаление. С помощью этого метода определяют состояние слизистой оболочки и кишечных стенок, оценивают состояние органов, расположенных рядом с прямой кишкой. Но иногда пальцевое обследование сложно выполнить из-за сильных болевых ощущений. В этом случае процедуру рекомендуется проводить под местным обезболиванием или со спинномозговой анестезией.
Ректоскопия
Ректоскопия — это осмотр части сигмовидной кишки с помощью ректоскопа. Процедура позволяет оценить общее состояние слизистой и определить наличие язв, новообразований и кровотечения.
Колоноскопия
Колоноскопию проводят при подозрении на ишемический колит и болезнь Крона. Этим методом можно тщательно исследовать отдалённые участки и исключить воспалительные процессы в кишечнике.
Колоноскопия
Компьютерная и магнитно-резонансная томография (КТ и МРТ)
КТ проводят при подозрении на ишемический проктит или болезнь Крона. Метод позволяет исключить и другие заболевания, поэтому его применяют для неотложной диагностики при сильной боли в животе, симптомах раздражения брюшины, лихорадке и напряжении брюшных мышц.
МРТ — это безболезненный метод, при котором нет риска повреждения кишки. Его назначают, когда нельзя сделать колоноскопию и ректороманоскопию.
Лабораторная диагностика
Из лабораторных методов используют:
- общий анализ крови — покажет повышенный уровень лейкоцитов или анемию, вызванную кровопотерей;
- биохимию крови — позволяет оценить водно-электролитный баланс, выявить почечную недостаточность; анализ обязателен перед началом медикаментозной терапии, так как позволяет отслеживать динамику заболевания;
- анализ кала — проводится понять, есть ли в кале эритроциты, клостридиальный токсин и паразиты, а также определить уровень кальпротектина;
- выделение культур из мазков или соскобов — показано при подозрении на инфекцию или при ВИЧ-положительном статусе;
- тестирование на ВИЧ — проводится обязательно;
- биопсию — позволяет выявить новообразования и воспаление в кишечнике, а также различить острую и хроническую формы, показана при ВИЧ;
- ПЦР — проводится при подозрениях на соответствующую инфекцию;
- микроскопию с окраской мазков из прямой кишки и перианальной области по Грамму — применяется при подозрениях на некоторые инфекции.
Дифференциальная диагностика
Проктит следует отличать от следующих заболеваний:
- ректальных трещин и свищей;
- рака прямой кишки;
- колита;
- дивертикулита толстой и прямой кишки;
- гонореи и сифилиса;
- венерической лимфогранулёмы;
- ВИЧ-инфекции и СПИДа (при ВИЧ возможны схожие с проктитом поражения прямой кишки);
- неспецифических проктоколитов;
- вульвовагинита .
Лечение проктита
Для лечения проктита могут применяться свечи, клизмы и мази:
- свечи (Анузол, Проктоседил) — помогают снять воспаление в прямой кишке;
- клизмы с раствором колибактерина или настоем ромашки — нормализуют кишечную флору и уменьшают воспаление;
- мази (Безорнил, Проктозан) — облегчают боль и ускоряют заживление повреждений.
Чтобы уменьшить вероятность осложнений, из рациона полностью исключают жирную, острую, солёную, сладкую, кислую пищу и спиртные напитки.
Выбор основного метода лечения зависит от причины заболевания.
Инфекционную форму проктита лечат антибиотиками. При антибиотико-ассоциированном проктите назначают Метронидазол или Ванкомицин на 7–10 дней . Правильно подобрать препарат и частоту приёма может только врач.
При лучевом проктите, чтобы устранить кровотечение, применяют местно кортикостероиды в виде пены (Гидрокортизон) или клизмы (Гидрокортизон или Преднизолон) на протяжении трёх недель. Если лечение не помогает, то назначают гипербарическую кислородную терапию или формалин местно. Формалин помогает устранить симптомы лучевого проктита и остановить кровотечение, а кислородная терапия ускоряет заживление ран .
При тяжёлой форме острого проктита с полным поражением кишки и язвами рекомендован постельный режим и строгая диета. Лечение проводится в стационаре. Исходя из результатов посева кала, назначают противовоспалительную терапию. Местно могут применяться микроклизмы с Колларголом или с настоем ромашки. При уменьшении воспаления врач может назначить масляные микроклизмы, сидячие ванны с 0,01%-ым калия перманганатом и промежностный тёплый душ.
При тяжёлой форме язвенного проктита применяют кортикостероиды, которые помогают снять воспаление.
Хронический проктит чаще всего лечат амбулаторно. Применяют те же средства, которые назначают при острой форме проктита. При ремиссии, чтобы предотвратить обострения, рекомендуется проходить санаторно-курортное лечение.
Прогноз. Профилактика
Прогноз при хроническом проктите благоприятный: при своевременной, правильно подобранной терапии и соблюдении рекомендаций лечащего врача возможна долгая и устойчивая ремиссия. Острый проктит также имеет благоприятный прогноз, если лечение начато вовремя.
Для профилактики проктита рекомендуется:
- правильно питаться;
- не курить и не злоупотреблять алкоголем;
- соблюдать правила гигиены половых органов;
- своевременно лечить болезни, которые могут вызвать проктит;
- использовать барьерную контрацепцию при половых актах;
- обращаться к врачу при первых симптомах и признаках воспалений;
- следить за работой кишечника и стулом, если есть риск развития проктита .
Список литературы
- Юдинцева М. С. Проктит // Vidal. – 2012.
- Российская гастроэнтерологическая ассоциация, Ассоциация колопроктологов России. Язвенный колит: клинические рекомендации. — М., 2020. — 68 с.
- Воробьев Г. И. Основы колопроктологии. — М.: МИА, 2006. — 432 с.
- Клинические лекции по гастроэнтерологии и гепатологии / под ред. А. В. Калинина, А. И. Хазанова, в 3-х томах. Том 1. Общие проблемы гастроэнтерологии. Болезни пищевода, желудка, двенадцатиперстной кишки. — М.: ГИУВ МО РФ. — 2002. — 348 с.
- Руководство по гастроэнтерологии / под ред. Ф. И. Комарова, С. И. Раппопорта. — М.: МИА, 2010. — 864 с.
- Гостищев В. К. Общая хирургия: учебник. — 5-е издание, переработанное и дополненное. — М.: ГЭОТАР-Медиа, 2015. — 728 с.
- Григорьев П. Я., Яковенко Э. П. Диагностика и лечение хронических болезней органов пищеварения. — М.: Медицина, 1990. — С. 39–135.
- Хруцкая М. С., Панкратова Ю. Ю. Воспалительные заболевания кишечника: учебно-методическое пособие. — Минск: БГМУ, 2013. — С. 27.
- Paquette I. M., Vogel J. D., Abbas M. A. et al. Clinical Practice Guidelines Committee of The American Society of Colon and Rectal Surgeons. The American Society of Colon and Rectal Surgeons Clinical Practice Guidelines for the Treatment of Chronic Radiation Proctitis // Dis Colon Rectum. — 2018. — № 10. — Р. 1135–1140. ссылка
- The Merсk Manual. Руководство по медицине. Диагностика и лечение / под ред. М. Х. Бирс, пер. с англ. под ред. А. Г. Чучалина. — 2-е издание. — 2011. — 3744 с.
- Воспаление. Руководство для врачей / под ред. В. В. Серова, В. С. Паукова. — М.: Медицина, 1995. — 640 с.
- Sigle G. W., Kim R. Sexually Transmitted Proctitis // Clin Colon Rectal Surg. — 2015. — № 2. — Р. 70–78. ссылка
- Назина Ю. В. Лечение болезней желудка и кишечника: зовём на помощь природу. — Ростов н/Д.: Феникс, 2005. — 320 с.