Слабость родовой деятельности, или СРД (Weakness in labor), — это аномальный процесс родов, при котором сокращения матки недостаточно сильные и долгие, промежутки между ними увеличиваются и темп сокращений нарушается . При описании патологии врачи также используют термин «гипотоническая дисфункция матки» .
К аномалиям родовой деятельности также относят:
- увеличенный период, предшествующий регулярным схваткам;
- слишком активную родовую деятельность;
- дискоординацию родов, когда сокращения в отдельных сегментах матки не согласованы между собой.
Распространённость слабости родовой деятельности
По данным литературы, СРД встречается в 10 % случаев от всех родов, 70–80 % из них приходится на молодых здоровых женщин, которые рожают впервые . Согласно статистике 2005 года, первородящие старшего возраста сталкиваются со слабостью родовой деятельности в два раза чаще, чем 20–25-летние женщины .
Факторы риска развития слабости родовой деятельности
К СРД могут привести факторы, которые появились до или в период беременности, а также во время родов.
Факторы риска, возникшие до беременности:
- нарушения менструального цикла;
- нарушения строения таза и половых органов, например матки;
- задержка развития репродуктивных органов;
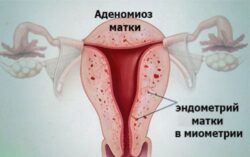
- опухоль матки (миома) и патологии миометрия (аденомиоз, хронический эндометрит);
Воспаление эндометрия
- рубец на матке после хирургического вмешательства (например, кесарева сечения или удаления миомы);
- рубцовая деформация шейки матки;
- хроническое воспаление матки после аборта или внутриматочной контрацепции;
- структурная несостоятельность миометрия после абортов, кесарева сечения, большого количества родов (от 4 и более);
- нарушение работы яичников, в том числе эндокринное бесплодие;
- первые роды после 30 или до 18 лет;
- общефизиологические болезни, инфекции, интоксикации, органические заболевания ЦНС, эндокринные патологии (ожирение, снижение работы щитовидной железы и коры надпочечников и т. д.);
- невынашивание беременности.
Факторы, появившиеся в течение беременности:
- перерастяжение матки за счёт многоплодия, многоводия или крупного плода;
- предлежание плаценты;
- неправильное расположение плода;
- анемия беременных.
Факторы, возникшие в процессе родов:
- неготовность родовых путей к родам после излития околоплодных вод из-за неподатливости шейки матки, возраста женщины (более 30 лет), ранее сделанных искусственных абортов и операций на шейке матки;
- преждевременное излитие околоплодных вод;
- утомление роженицы;
- неадекватное обезболивание при болезненных схватках;
- клинически узкий таз;
- нерациональное ведение родов (например, вскрытие плодного пузыря до того, как маточный зев раскроется на 3 см) .
К плодовым факторам относят:
- задержку роста плода;
- внутриутробные инфекции ребёнка;
- пороки развития плода;
- переношенность ребёнка;
- разные группы крови у мамы и малыша;
- плацентарную недостаточность (изменения в плаценте, из-за которых плод не получает достаточное количество питательных веществ и кислорода) .
К факторам риска также можно отнести случаи слабости родовой деятельности у близких родственниц и осложнённое течение предыдущих беременностей.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы слабости родовой деятельности
Из-за недостаточной интенсивности, продолжительности и частоты схваток при СРД шейка матки укорачивается, поэтому шеечный канал раскрывается медленно, что мешает нормальному продвижению плода.
Сама роженица может отмечать следующие симптомы:
- редкие схватки удовлетворительной силы с интервалами более 5 минут;
- частые, но слабые и короткие схватки, которые длятся менее 30 секунд;
- темп и продолжительность схваток не нарастают;
- предлежащая часть плода не продвигается во время схваток, роженица не ощущает давление на промежность.
Слабость родовой деятельности предполагают, если первый период родов у первородящей длится более 12 часов, а у повторнородящей — более 10 часов .
СРД развивается с самого начала родов либо в процессе. При такой патологии продолжительность и частота схваток либо не нарастают, либо их увеличение сопровождается слабой динамикой. Схватки редкие и короткие, их интенсивность может снижаться.
Патогенез слабости родовой деятельности
Чтобы разобраться в патогенезе СРД, необходимо представить, как протекают нормальные физиологические роды, когда плод, плацента и околоплодные воды вовремя выходят через естественные родовые пути (с 37-й недели и одного дня до 41-й недели).
Физиологические роды включают в себя три периода:
- после регулярных схваток шейка матки полностью сглаживается и постепенно раскрывается до размеров головки плода, сокращения матки позволяют плоду продвигаться по родовым путям, и, когда головка опускается на дно таза, включаются мышцы брюшного пресса (начинаются потуги), в результате чего плод продвигается по родовому каналу и опускается на тазовое дно;
- рождение ребёнка;
- отделение и выход последа (плаценты, оболочки и пуповины).
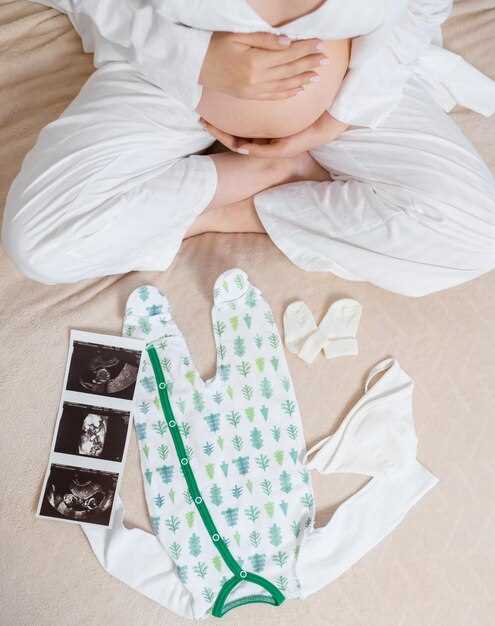
Этапы родов
В норме продвижение головки плода по родовому каналу длится примерно 1–2 часа, а за 10 минут происходит не менее 4–5 схваток.
За нормальное течение родов отвечают сразу несколько структур: мозг, яичники, матка с системой плод-плацента. Изменения связи на любом из уровней этой системы может привести к отклонению и проявиться в виде слабости родовой деятельности .
Важную роль в начале и в течение родов играет плод: его вес, генетическая завершённость развития, взаимодействие его иммунитета с иммунной системой матери. На характер родовой деятельности также влияет ответ организма матери на сигналы, которые поступают от зрелого плода.
Все отделы матки имеют двойную вегетативную иннервацию: симпатическая система снабжает нервами внешние слои миометрия на дне и в теле матки, а парасимпатическая — внутренние слои, наиболее выраженные в нижней зоне и шейке матки. Это позволяет ЦНС регулировать правильные взаимоотношения между телом и шейкой матки, когда один компонент сокращается, а другой расслабляется.
При аномалиях родовой деятельности нарушается структура мышечных волокон матки: активность миоцитов (мышечных клеток) меняется, что приводит к угнетению тканевого дыхания, снижению синтеза белка и развитию гипоксии.
По мнению ряда авторов, в основе СРД лежит слабая работа сократительного аппарата матки . Другие считают, что, наоборот, повышенная сократительная активность, т. е. перенапряжение мышечного слоя, приводит к жёсткости шейки матки.
По результатам одного научного исследования, ткань миометрия женщин со слабой родовой деятельностью похожа на рубцовую ткань. Возможно, это говорит о том, что патология связана с нарушением в системе регуляции сократительной деятельности матки .
Классификация и стадии развития слабости родовой деятельности
В Международной классификации болезней 10-го пересмотра (МКБ-10) СРД имеет код «О62» (0 — первичная слабость, 1 — вторичная слабость, 2 — другие виды слабости родовой деятельности) .
Первичная слабость родовой деятельности базируется на снижении тонуса и возбудимости матки, т. е. темп и сила схваток меняются, но координация сокращений в отдельных частях матки остаётся в норме. При первичной слабости:
- схватки регулярные, безболезненные или малоболезненные, но слабые, длятся по 15–20 секунд, за 10 минут происходит не более 1–2 схваток, амплитуда сокращений ниже 30 мм рт. ст;
- шейка матки раскрывается медленно, менее 1 см/ч;
- предлежащая часть плода долго прижата ко входу в малый таз;
- плодный пузырь вялый, в схватку наливается слабо;
- врачу сложно растянуть край маточного зева в схватку при влагалищном осмотре.
Иногда слабые, редкие и короткие схватки склонны незначительно наращивать интенсивность.
При вторичной СРД изначально роды протекают нормально, но в процессе возникают симптомы, характерные для первичной слабости родовой деятельности. Учёные не выделяют определённых временных интервалов, через которые могут появиться эти отклонения.
Выявлено, что первичная слабость родовой деятельности развивается у 8–10 % женщин, а вторичная — у 2,4 % .
Осложнения слабости родовой деятельности
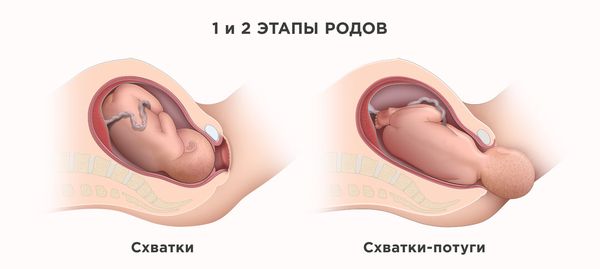
Если своевременные роды осложнились первичной слабостью родовой деятельности, сохраняется высокая вероятность, что у ребёнка или у матери возникнут травмы. Иногда появляется потребность в кесаревом сечении, применении акушерских щипцов или вакуум-экстракции плода.
Вакуум-экстракция плода
Слабость родовой деятельности также провоцирует:
- долгие роды;
- усталость женщины;
- продление безводного промежутка — времени между разрывом плодных оболочек и рождением плода;
- воспаление оболочек плода и инфицирование плодных вод;
- гипоксию плода;
- инфицирование плода и родовых путей;
- воспаления и сепсис;
- отслойку плаценты;
- кровотечение в родах и послеродовом периоде из-за расстройства сократительной способности матки;
- отсутствие выделения плаценты и последа в третьем периоде родов .
В позднем послеродовом периоде повышается риск развития эндометрита. При нерациональном ведении родов с развитием СРД наиболее грозными осложнениями являются нарушения мозгового кровообращения плода . В том числе есть риск смерти матери или ребёнка.
Диагностика слабости родовой деятельности
Первичную СРД диагностируют по характеру и частоте схваток, тонусу матки, а также степени раскрытия шейки матки, которую определяет доктор при влагалищном исследовании.
О слабой родовой деятельности говорят, если:
- увеличивается длительность латентной фазы, т. е. от начала регулярных схваток до момента, когда шейка матки раскроется на 3–4 см;
- в активную фазу снижается скорость раскрытия шейки матки до 1,2 см/ч у женщин, рожающих впервые, и до 1,5 см/ч у повторнородящих.
К способам диагностики слабости родовой деятельности относятся:
- сбор анамнеза и жалоб у роженицы — в первую очередь обращают внимание на историю течения предыдущих родов, если они были, и факторы риска, уточняют время начала схваток, излития околоплодных вод, характер частоты, силы и длительности схваток;
- наружный осмотр — оценивают предполагаемую массу плода, его предлежание и характер схваток;
- влагалищное исследование — анализируют структурные изменения шейки матки (укорочение, сглаживание, раскрытие маточного зева и растяжение его краёв во время схватки, наличие плодного пузыря, предлежащей части плода и его продвижения во время схватки);
- инструментальное обследование — кардиотокография оценивает напряжение, которое всегда присутствует в матке, возбудимость, частоту, продолжительность и силу её сокращений, а также состояние плода.
Также одним из основных методов диагностики является партограмма — графическая запись, которая указывает на состояние матери и плода во время родов, описывает, как раскрывалась шейка матки и продвигалась головка плода.
Дифференциальная диагностика
СРД необходимо различать с дискоординированной родовой деятельностью, так как при ней предпринимают другую тактику ведения родов.
Основные показатели при дискоординации и первичной слабости родовой деятельности
| Показатели сократительной деятельности матки | Дискоординация | Первичная слабость | Физиологические роды |
|---|---|---|---|
| Возбудимость миометрия | Повышена | Снижена | Нормальная |
| Тонус матки | Повышенный (13–18 мм рт. ст.) | Повышенный (13–18 мм рт. ст.) | Нормальный (10–12 мм рт. ст.) |
| Ритмичность схваток | Неритмичные | Ритмичные | Ритмичные |
| Частота за 10 минут | Различная | 1–2 | 3–5 |
| Продолжительность схватки | 100–120 секунд | 20–30 секунд | 60–90 секунд |
| Сила схватки | 30 мм рт. ст. | 30 мм рт. ст. | 30–35 мм рт. ст. |
| Болезненность схваток | Резко болезненные | Мало болезненные | Мало умеренные |
| Раскрытие шейки матки | Резко замедленно | Замедленно | Прогрессирует |
| Продвижение плода | Резко замедленно | Резко замедленно | Прогрессирует |
Также обращают внимание на особенности сердцебиения (длительность систолы и диастолы, их соотношение), полноценность плодного пузыря и общее внутриматочное давление .
Роды должны проходить под непрерывным кардиомониторным и гистерографическим контролем, который осуществляется с помощью кардиотокографического аппарата (КТГ) с внутривенным катетером. Доступ к вене в родах нужен на случай экстренных ситуаций. Например, иногда при острой кровопотере и отслойке плаценты вены спадают, поэтому врачу тяжело произвести внутривенную инъекцию.
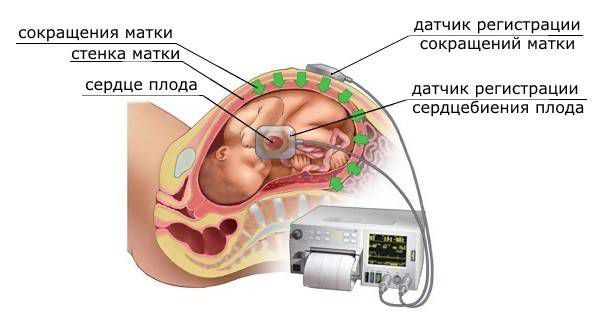
КТГ
Лечение слабости родовой деятельности
Важно внимательно наблюдать за процессом: если шейка матки не сглаживается и не раскрывается, а состояние плода нормальное, есть вероятность, что роды ещё не начались. Когда СРД подтвердилась, врачи начинают предпринимать соответствующие шаги.
Медикаментозная терапия
Назначение лекарственных препаратов при СРД строго индивидуально и обусловлено состоянием роженицы и плода, наличием акушерской или другой патологии, развившейся во время беременности, длительности родов и типа слабости родовой деятельности.
При первичной СРД в латентной фазе родов (раскрытие маточного зева до 4 см) проводят медикаментозную родостимуляцию с помощью простагландинов. Обычно используют Мизопростол (Миролют) в форме таблеток.
Среди побочных эффектов простагландинов выделяют тошноту, рвоту, головокружение, метеоризм, вялость, «приливы» крови к лицу, повышение температуры и аллергические реакции (кожную сыпь, зуд, отёк Квинке).
При раскрытии маточного зева шейки матки на 5–6 см решается вопрос о необходимости амниотомии — искусственного разрыва плодного пузыря.
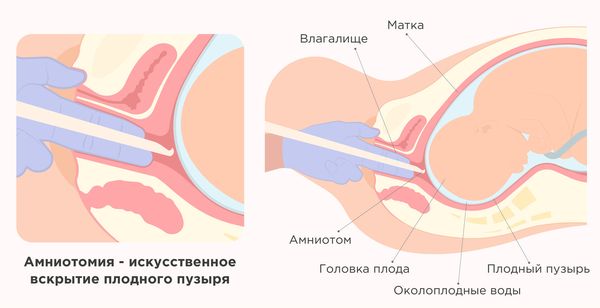
Амниотомия
У амниотомии есть противопоказания:
- рубец на матке;
- угрожающий разрыв матки;
- частичная отслойка плаценты;
- гипоксия плода;
- преэклампсия;
- синдром задержки роста плода;
- недоношенный ребёнок;
- узкий таз;
- различные патологии, например сердечная недостаточность, бронхиальная астма, серповидноклеточная анемия, эпилепсия, ревматоидный полиартрит, активная форма туберкулёза, ВИЧ-инфекциия, язвенный колит, тяжёлые нарушения в работе печени и почек, глаукома;
- дистресс и аномалии положения плода;
- кровянистые выделения из половых путей по непонятной причине.
Спустя 2–4 часа после искусственного разрыва плодного пузыря оценивают темп и характер родовой деятельности, после чего решают вопрос о проведении медикаментозной родостимуляции с применением внутривенного раствора Окситоцина (после 6–7 см раскрытия маточного зева) . После его введения в течение первого получаса следят за качеством схваток и состоянием пациентки. В зависимости от этих показателей корректируют дозировку препарата.
Окситоцин не используют в течение первых 4 часов после применения Мизопростола. Скорость его введения уменьшают вдвое, когда за 10 минут происходит более 5 схваток. Важно, чтобы родостимуляция проходила под непрерывным кардиомониторным контролем.
Если Окситоцин не принёс результата в течение 2–4 часов или появились признаки страдания плода, родостимуляцию прекращают, родоразрешение происходит с помощью кесарева сечения.
На фоне применения Окситоцина могут появиться побочные эффекты, например брадикардия у матери и плода, тошнота, рвота, бронхоспазм, острая гипоксия плода, неонатальная желтуха, разрыв матки, преждевременная отслойка нормально расположенной плаценты.
Если сила, частота и продолжительность схваток уменьшились, т. е. развилась вторичная слабость родовой деятельности, врач продолжает наблюдать за роженицей ещё в течение 1–2 часов и проводит влагалищное исследование. Если плодный пузырь цел, назначают амниотомию. В течение двух часов наблюдают за характером и частотой схваток, оценивают состояние плода по записи КТГ.
Когда плодного пузыря нет или амниотомия не принесла результата в течении двух часов, необходима медикаментозная родостимуляция Окситоцином.
Если вторичная СРД проявляется во 2-м периоде, когда головка плода находится в малом тазу или в его выходе, врач сразу вводит Окситоцин. Чтобы избежать кровотечения после естественного рождения ребёнка, женщине продолжают вводить Окситоцин в течение часа после родов.
Когда продвижение головки задерживается из-за жёсткой или высокой промежности, производят перинео- или эпизиотомию — рассечение промежности или задней стенки влагалища.
При нахождении головки плода на тазовом дне возможно применение акушерских щипцов или вакуум-экстрактора. Если вторичная слабость родовой деятельности сочетается с другими неблагоприятными факторами, например гипоксией плода, выполняют кесарево сечение.
Хирургическое лечение
Проведение кесарева сечения рассматривают у пациенток с повышенным риском затяжных родов. К группе риска относятся женщины:
- старше 35 лет и рожающие впервые;
- с отягощённым акушерско-гинекологическим анамнезом;
- с патологическим предшествующим периодом .
Хирургическое родоразрешение
При спорных вопросах по тактике ведения родов окончательное решение принимается на консилиуме врачей. Любое решение согласовывают с женщиной.
Прогноз. Профилактика
Прогноз зависит от жалоб роженицы, анамнеза, состояния женщины и плода, течения беременности и результатов осмотра.
При своевременно начатых лечебных мероприятиях и их эффективном применении прогноз благоприятный как для роженицы, так и для ребёнка.
Необходимо помнить, что расстройство сокращения матки может также осложнить течение послеродового и раннего послеродового периодов. Поэтому, чтобы предупредить гипотоническое кровотечение, врач внутривенно вводит сокращающие медикаменты в 3-м периоде родов и в течение часа раннего послеродового периода.
Профилактика слабости родовой деятельности
Чтобы избежать осложнений во время родов, следует учитывать все факторы риска ещё на этапе планирования беременности. Для этого следует обратиться к гинекологу. Если он найдёт факторы риска, назначит упреждающую медикаментозную и психофизическую подготовку. Чтобы психологически подготовиться к родам, можно посещать школу беременных вместе с партнёром.
Некоторые факторы риска можно скорректировать в процессе беременности или при поступлении в роддом. Иногда необходима дородовая госпитализация беременных для проведения обследования и коррекции имеющихся осложнений. Важно, чтобы в роддоме можно было:
- свободно передвигаться, есть, пить;
- находиться в отдельной родовой палате;
- рожать совместно с партнёром или другим сопровождающим;
- выбрать вертикальные роды.
Всё это помогает создать комфортные условия для нормальных родов.
Список литературы
- Дмитриева С. Л., Хлыбова С. В., Циркин В. И., Ходырев Г. Н. Прогнозирование слабости родовой деятельности с использованием кардиоинтервалографии // Акушерство и гинекология. — 2012. — № 1. — С. 38–41.
- Семенюк А. К. Слабость родовой деятельности // Охрана материнства и детства. — 2011. — № 17. — С. 47–56.
- Айламазян Э. К., Серов В. Н., Радзинский В. Е., Савельева Г. М. Акушерство: Национальное руководство. — М.: ГЭОТАР-Медиа, 2009. — 608 с.
- Баев О. Р., Белоусова В. С. Аномалии родовой деятельности у первородящих женщин старше 30 лет // Вопросы гинекологии, акушерства и перинатологии. — 2005. — № 1. — С. 5–10.
- Радзинский В. Е., Фукс А. М. Акушерство. — 2-е издание. — М.: ГЭОТАР-Медиа, 2021. — 1056 с.
- Павлов Р. В. Аномалии родовой деятельности // Астраханский государственный медицинский университет. — 2020.
- Подтетенев А. Д. Прогнозирование, профилактика и лечение слабости и дискоординации родовой деятельности: автореф. дис… д-ра мед. наук: 14.00.01. — М., 2004. — 237 с.
- Савицкий А. Г. Структура аномалий родовой деятельности в современном акушерстве: клинико-статистические аспекты // Журнал акушерства и женских болезней. — 2005. — № 2. — С. 17–22.
- Клинический протокол. Подготовка шейки матки к родам и родовозбуждение. — М., 2012. — 18 с.
- Сидорова И. С. Физиология и патология родовой деятельности: учебное пособие. — М.: Медицинское информационное агентство, 2006. — 240 с.
- Железнова М. Е., Зефирова Т. П., Яговкина Н. Е. Аномалии родовой деятельности: механизмы формирования и факторы риска // Практическая медицина. — 2010.
- Минздрав РФ. Унифицированный клинический протокол оказания медицинской помощи при аномалиях родовой деятельности. — М., 2017.
- Савицкая Е. В., Гончарова О. Ю. Аномалии родовой деятельности // Энигма. — 2019. — Т. 1, № 16–2.
- Козонов Г. Р. Дискоординации родовой деятельности: теория и практика // Учёные записки Санкт-Петербургского государственного медицинского университета имени академика И. П. Павлова. — 2014. — № 1. — С. 79–81.
- Кулаков В. И., Сидорова В. С. Руководство по акушерству. — М.: Медицина, 2006. — 841 с.
- Smith C. A., Collins C. T., Levett K. M. et al. Acupuncture or acupressure for pain management during labour // Cochrane Database Syst Rev. — 2020. — № 2.ссылка
- Злобина А. В., Карахалис Л. Ю., Васина И. Б., Хачак С. Н. Дискоординация родовой деятельности в современном акушерстве // Кубанский научный медицинский вестник. — 2012. — № 2. — С. 93–98.
- Айламазян Э. К. Неотложная помощь при экстремальных состояниях в акушерской практике: руководство. – 4-е издание, переработанное и дополненное. — СПб.: СпецЛит, 2007. — 400 с.
- Bakker P. C. Uterine activity monitoring during labor // J Perinat Med. — 2007. — № 6. — Р. 468–477.ссылка
- Бологов М. А., Пенжоян Г. А. Аномалии родовой деятельности // Кубанский научный медицинский вестник. — 2018 . — Т. 25, № 1. — С. 46–53.
- Чебак Ю. А. Нерешённые вопросы патогенеза слабости родовой деятельности и химизма аномалий сократительной деятельности матки. — Гродно, 2020. — С. 203–204.