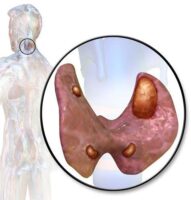
Тиреоидит Риделя (Riedel’s thyroiditis) — это очень редкое хроническое воспалительное заболевание щитовидной железы. Оно проявляется фиброзом, при котором соединительная ткань разрастается и замещает ткани щитовидной железы.
Болезнь ещё называют фиброзным тиреоидитом и фиброзно-инвазивным зобом.
При тиреоидите Риделя щитовидная железа сильно увеличивается, уплотняется и может сдавливать трахею, пищевод, сонные артерии и внутренние яремные вены. У пациента утолщается шея, нарушаются её контуры, возникает дискомфорт при глотании, чувство кома в горле и желание откашляться.
Тиреоидит Риделя
Впервые патология упоминается в 1864 году в трудах австрийского хирурга С. Семпла. В 1896 году немецкий анатом Бергард Ридель подробно описал разрастание щитовидной железы с распространением ткани на трахею и сосуды . С тех пор в честь него заболевание называют тиреоидитом Риделя.
Распространённость
На 2010 год в мире описано всего около 200 случаев тиреоидита Риделя .
Причины тиреоидита Риделя
В основе заболевания лежит аутоиммунное поражение щитовидной железы, но как именно развивается болезнь до конца не изучено. По последним данным, она возникает из-за действия иммуноглобулина группы G (IgG4-RD), который вызывает воспаление и разрастание соединительной ткани, т. е. фиброз. Под влиянием IgG4-RD фиброз может начаться и в других органах, например в печени и жёлчном пузыре, из-за чего нарушаются их функции.
Факторы риска:
- наличие антител к тиреопероксидазе (АТ-ТПО) — встречается у 90 % пациентов с тиреоидитом Риделя ;
- дефицит йода.
Однако антитела к ТПО и дефицит йода выявляются очень часто, а тиреоидит Риделя является редким заболеванием. Предположительно, болезнь развивается при генетической предрасположенности, но пока неизвестно, какие именно мутации приводят к патологии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы тиреоидита Риделя
Симптомы могут нарастать постепенно, иногда годами. К первым проявлениям относятся ощущение кома в горле, дискомфорт в области шеи и её увеличение, першение, слабость и сонливость. Но эти признаки неспецифичны — они могут возникать и при других видах тиреоидитов (аутоиммунном, подостром и пр.), что затрудняет первичную диагностику.
Тиреоидит Риделя проявляется двумя основными синдромами:
- диффузным зобом и компрессией органов шеи;
- гипотиреозом.
Синдром диффузного зоба и компрессии органов шеи
При болезни щитовидная железа сильно увеличивается и не только сдавливает, но и как бы срастается с трахеей, пищеводом и сосудами. Симптомы зависят от того, какие органы пострадали.
При сдавлении трахеи возникают:
- одышка, особенно в положении лёжа;
- чувство неполного вдоха и нехватки воздуха;
- ощущение кома в горле;
- сухой кашель;
- дискомфорт при ношении одежды с воротником.
При компрессии пищевода пациенты часто давятся пищей. Также они отмечают:
- что стало сложно глотать твёрдую пищу;
- приходится запивать еду водой, иначе можно закашляться;
- не получается проглотить большой кусок пищи, что-то мешает.
При сдавлении сонных артерий и внутренних яремных вен в головной мозг поступает недостаточно крови и кислорода. В результате развиваются неврологические симптомы:
- ухудшается память;
- появляется сильная усталость и сонливость;
- возникает головокружение и болит голова.
Синдром гипотиреоза
С развитием фиброза снижается количество клеток щитовидной железы (тиреоцитов). В результате вырабатывается меньше тиреоидных гормонов и возникает гипотериоз. Он может развиваться очень медленно, от четырёх месяцев до года, поэтому пациент не сразу замечает, что самочувствие ухудшилось.
Симптомы гипотиреоза:
- слабость, сонливость в течение дня, плохая переносимость привычной физической нагрузки («стало тяжело подниматься на свой этаж», «раньше доходил до остановки нормально, а сейчас устаю»);
- выпадение волос и сухость кожи;
- нарушение менструального цикла (слишком частые или редкие менструации, неодинаковые промежутки между ними);
- снижение потенции и либидо, бесплодие;
- припухлость лица, чаще возникающая в первой половине дня;
- отёки рук и ног;
- увеличение веса и низкая эффективность диет;
- кровоточивость дёсен;
- боли в суставах;
- замедленный пульс и одышка при нагрузке;
- подавленное настроение и апатия;
- нарушения режима сна и бодрствования, ухудшение качества сна («просыпаюсь, а как будто не спал», «нет чувства, что отдохнул за ночь») .
Патогенез тиреоидита Риделя
Механизм развития тиреоидита Риделя до конца не изучен. В разное время болезнь рассматривали как стадию аутоиммунного тиреоидита, патологию соединительной ткани и даже злокачественное новообразование.
Сейчас доминирует теория о том, что тиреоидит Риделя — это самостоятельная фиброзирующая патология ткани щитовидной железы.
Эту теорию подтверждают характерные признаки болезни:
- выраженный объём и особенности распространения фиброзной ткани;
- наличие у большинства больных специфических иммуноглобулинов (IgG4).
Обнаружено, что при тиреоидите Риделя избыточно вырабатываются иммуноглобулины класса G4 — белки, которые в норме защищают организм от бактерий и вирусов. При IgG4-ассоциированном заболевании иммуноглобулины запускают воспалительный процесс, в результате которого разрастается соединительная ткань .
Также уже доказано, что из-за избытка IgG4 развиваются фиброзирующие патологии поджелудочной железы, жёлчного пузыря и протоков (аутоиммунный панкреатит, ретроперитонеальный фиброз и синдром Микулича) .
Классификация и стадии развития тиреоидита Риделя
Долгое время тиреоидит Риделя рассматривали как тяжёлую стадию атипичного аутоиммунного тиреоидита Хашимота. Однако сейчас его выделяют как отдельное заболевание.
В Международной классификации болезней (МКБ-10) тиреоидит Риделя относится к группе E06.05 Другой хронический тиреоидит. Его причисляют к хроническим болезням, потому что он развивается медленно — в течение года и более. Также при заболевании, в отличие от острых форм, клетки щитовидной железы не разрушаются стихийно с выбросом в кровь гормонов .
По наличию клинических признаков выделяют две формы болезни: с симптомами и без них.
Бессимптомная фаза может продолжаться несколько лет. Её длительность индивидуальна и зависит от телосложения пациента, расположения щитовидной железы, пола, возраста и других особенностей. На этой стадии человек зачастую не знает о своей болезни. Иногда её выявляют при проведении компьютерной томографии или ультразвуковой диагностики шеи по другим поводам.
По функциональному состоянию щитовидной железы выделяют два типа заболевания:
- с эутиреозом — щитовидная железа вырабатывает достаточно гормонов;
- с гипотиреозом — низкий уровень гормонов, из-за чего возникает слабость, сонливость, ухудшается состояние кожи и волос.
По наличию осложнений заболевание подразделяют на две формы: со сдавлением органов шеи и без него.
Осложнения тиреоидита Риделя
К осложнениям тиреоидита относятся:
- сдавление пищевода, трахеи и сосудов;
- асфиксия (удушение).
С увеличением щитовидной железы заметно деформируется шея, поэтому зачастую пациенты обращаются к врачу до того, как произошло сдавление трахеи.
Реже, при низком расположении щитовидной железы, её доли спускаются за грудину — кость, к которой прикрепляются рёбра. В этом случае грудина ограничивает рост железы спереди и оттесняет её назад, тем самым усиливая сдавление трахеи и пищевода.
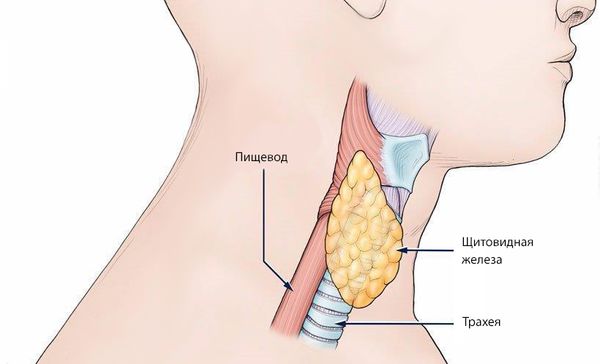
Расположение щитовидной железы, трахеи и пищевода
При компрессии трахеи её просвет сильно сужается и хуже пропускает воздух. Пациент чувствует заложенность в груди, ему тяжело дышать. При длительном сдавлении может развиться хроническое кислородное голодание. Трахея зачастую повреждается необратимо: если хрящевые кольца сильно сжаты, то дефект остаётся даже после удаления щитовидной железы.
Сдавление трахеи может никак не проявляться в начале болезни и выявляется только с помощью инструментальной диагностики.
При тиреоидите Риделя, в отличие от большинства других зобов щитовидной железы, фиброз может поражать сонные артерии и внутренние яремные вены . В результате кислородное голодание усиливается, в мозг поступает всё меньше крови и развивается энцефалопатия — состояние, при котором из-за нехватки кислорода гибнут нервные клетки. У пациента ухудшается память и мышление, замедляются нервные процессы.
При выраженном зобе щитовидной железы может сужаться просвет пищевода. В начале заболевания становится тяжело глотать твёрдую пищу, при выраженном сдавлении сложно даже пить. Из-за дисбаланса питания нарушается белковый и жировой обмен, развивается дефицит витаминов и минералов, астения и сильное истощение. В таких случаях нужно корректировать рацион и принимать минералы, микроэлементы и витамины. В отличие от стеноза трахеи, после удаления щитовидной железы проходимость пищевода чаще всего восстанавливается.
Диагностика тиреоидита Риделя
Диагностика заболевания включает осмотр, лабораторные анализы, гистологическое исследование и инструментальные методы.
Осмотр
К характерным признакам болезни относятся:
- увеличенная шея с деформированными контурами;
- плотная и разросшаяся щитовидная железа, безболезненная при ощупывании.
Подвижность железы сохраняется в начале заболевания, но с развитием фиброза постепенно снижается.
Лабораторные анализы
Специфическим маркером тиреоидита Риделя является уровень IgG4, но из-за сложности и высокой стоимости исследования его редко проводят в рутинной практике . Сдать тест можно в специализированных эндокринных клиниках и некоторых коммерческих лабораториях.
Обычно при диагностике оценивается функция щитовидной железы. Для этого пациенту нужно сдать кровь на гормоны:
- тиреотропный гормон (ТТГ);
- трийодтиронин (Т3 свободный);
- тироксин (Т4 свободный).
Исследование не требует специальной подготовки, достаточно не есть за 6–8 часов до анализа. В большинстве случаев функция щитовидной железы снижена, т. е. выявляется гипотиреоз.
Кроме того, следует сдать общий анализ крови. При тиреоидите Риделя обычно повышен уровень лейкоцитов и умеренно увеличена скорость оседания эритроцитов (СОЭ). Данные признаки характерны для различных видов тиреоидитов, поэтому с помощью общего анализа крови нельзя подтвердить диагноз, но его результаты влияют на тактику лечения.
Также рекомендуется оценить уровень антител к микросомальной тиреопероксидазе (АТ-ТПО) — при тиреоидите Риделя он чаще всего повышен. К дополнительным анализам относится исследование уровня паратгормона (ПТГ) и кальция. Они могут быть снижены, если сдавлены околощитовидные железы.
Инструментальные методы диагностики
- Ультрасонография щитовидной железы (УЗИ) — это безболезненное исследование, с помощью которого оценивают размер железы, её объём, форму, структуру и кровоснабжение. Из-за значительного фиброза ткань щитовидной железы становится плотной, на снимке она выглядит как область с гиперэхогенными включениями, т. е. светлыми участками. Кровоснабжение значительно снижено. В процесс могут вовлекаться пищевод, трахея и сонные артерии, что напоминает метастазы, при которых опухоль прорастает в другие органы. Визуально на УЗИ эти процессы крайне сложно отличить друг от друга.
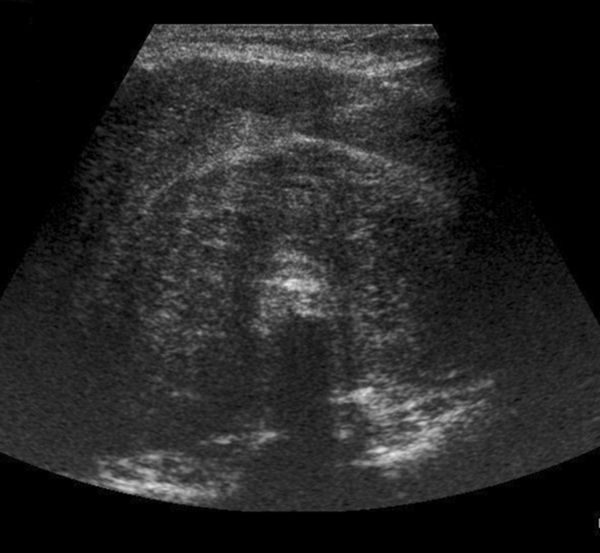
УЗИ при тиреоидите
- Мультиспиральная компьютерная томография (МСКТ) — метод визуализации, который позволяет выявить сдавление органов шеи. Йодсодержащий контраст плохо накапливается в тканях щитовидной железы, поэтому они недостаточно окрашиваются и визуализируются как тёмное образование. Зато на МСКТ заметно, как фиброз распространяется вне щитовидной железы: примерно в 30 % случаев вовлекается яремная вена, в 50 % — сонная артерия .
- Магнитно-резонансная томография (МРТ) — как и при МСКТ, картина малоинформативна, ткани щитовидной железы представлены гипоинтенсивным, т. е. плохо окрашенным изображением.
- Позитронно-эмиссионная томография (ПЭТ-КТ) с фтордезоксиглюкозой (18F-ФДГ) — метод, позволяющий обнаружить фиброз как в щитовидной железе, так и в окружающих структурах. Метаболическая активность ФДГ также позволяет оценить действие терапии, но пока у этого метода недостаточно доказательств, и его применяют только в научных экспериментах .
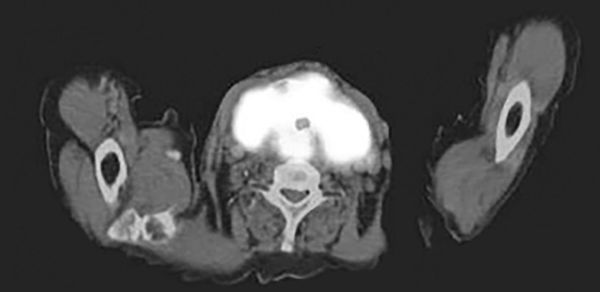
ПЭТ-КТ с фтордезоксиглюкозой (18F-ФДГ)
Гистологическое исследование
Окончательный диагноз «тиреоидита Риделя» требует морфологического подтверждения, т. е. исследования структуры тканей . Гистологическое исследование может быть проведено как до операции, так и после неё. Материал получают с помощью открытой биопсии или трепан-биопсии (со специальной тонкой иглой). Выбор метода зависит от анатомических особенностей пациента, навыков хирурга и оснащённости клиники.
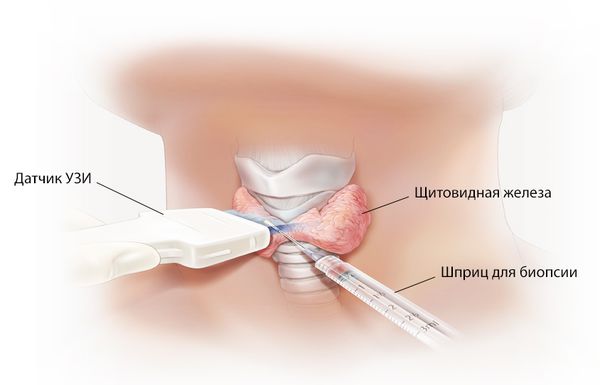
Биопсия щитовидной железы
Гистопатологические признаки тиреоидита Риделя:
- множество очагов диффузных лимфоидноклеточных инфильтратов нередко с примесью эозинофильных лейкоцитов;
- воспалительный процесс в щитовидной железе и окружающих тканях;
- наличие клеток соединительной ткани (фибробластов);
- микротромбы в просвете венозных сосудов;
- отсутствие в воспалительном инфильтрате гигантских клеток, лимфоидных фолликулов и гранулём (это признак лимфомы);
- нет признаков злокачественной опухоли, например атипичных клеток и раковых эмболов .
Дифференциальная диагностика
Заболевание следует отличать от других видов тиреоидитов и онкологических процессов: саркомы шеи и анапластического рака, при котором результаты цитологического исследования могут быть неоднозначны из-за множественных мутаций клеток. Чтобы подтвердить диагноз, после операции проводится развёрнутое иммунногистологическое исследование.
Лечение тиреоидита Риделя
Выбор метода лечения зависит от распространения фиброза и уровня гормонов щитовидной железы.
Консервативное лечение
Если болезнь началась недавно и развивается медленно, то допустимо динамическое наблюдение, которое включает:
- УЗИ — назначается, если щитовидная железа увеличена, но органы шеи не сдавлены;
- КТ — при компрессии органов шеи;
- анализ на тиреотропный гормон (ТТГ).
Обследование нужно проходить раз в 3–12 месяцев. Его частоту врач-эндокринолог определяет индивидуально.
Медикаментозная терапия при тиреоидите Риделя малоэффективна. Она применяется только в начале заболевания или в тех случаях, когда нельзя провести операцию.
Для лечения используются:
- глюкокортикоиды — уменьшают воспаление;
- антиэстрогены (Тамоксифен) — подавляют рост фиброзной ткани ;
- тиреоидные гормоны — назначаются при сниженной функции щитовидной железы.
Хирургическое лечение
При развитии зоба, сдавлении трахеи или пищевода единственным эффективным методом лечения является тотальная тиреоидэктомия — полное удаление щитовидной железы . Часто железа плотно прилегает к трахее или сосудам, словно прирастает к ним с помощью фиброзной ткани. Это осложняет проведение операции, увеличивает риски кровотечения и травмирования органов и крупных сосудов.
К возможным осложнениям тиреоидэктомии относятся:
- Сдавление и травма возвратного гортанного нерва — приводит к обездвиженности голосовых складок, что нарушает фонацию: голос становится грубым, хриплым, осиплым, вплоть до шёпота и немоты. При двухстороннем парезе может нарушиться дыхание, что потребует наложения трахеостомы.
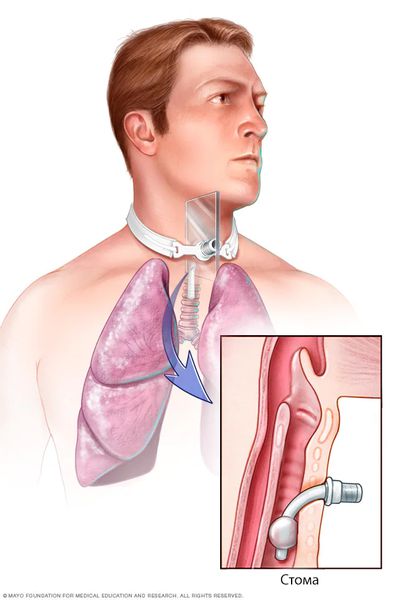
Трахеостома
- Гипопаратиреоз — при удалении околощитовидных желёз может снизиться уровень кальция, нарушиться чувствительность и появиться судороги. В этом случае после операции нужно принимать препараты кальция и витамин Д (от 1–2 месяцев до пожизненного приёма).
- Повреждение трахеи — может потребоваться наложение трахеостомы.
- Повреждение пищевода — чаще лечится хирургически, в особо тяжёлых случаях накладывают гастростому.
- Повреждение крупных сосудов шеи — массивное кровотечение внутренних сонных артерий или внутренних яремных вен.
Осложнения развиваются реже, если операцию проводит эндокринный хирург в специализированным стационаре и применяются современные методы. К таким методам относятся:
- нейромониторинг — исследование с помощью прибора, который показывает анатомию возвратных гортанных нервов, что позволяет реже повреждать их;
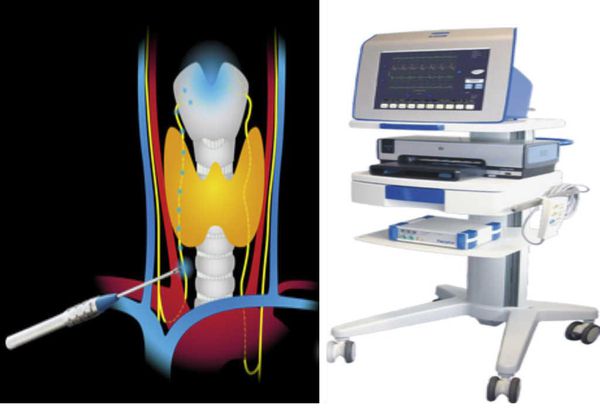
Нейромониторинг
- видео-ассистирование — в операционное поле вводят камеру, с помощью которой хирург может с разных сторон изучить труднодоступные участки;
- выделение возвратного гортанного нерва по всему протяжению — хирург не продолжает операцию, пока визуально не определит расположение этого важного нерва .
При заболевании не показаны операции, позволяющие сохранить щитовидную железу: резекция её доли и субтотальная тиреоидэктомия. Это связано с высокой вероятностью рецидива, развития фиброза и травматичности последующих операций. При повторных вмешательствах повышается риск кровопотери и травм тканей, так как после первой операции часто развивается спаечная болезнь — ткани сложно отделить друг от друга, они словно склеиваются.
Если полностью удалить поражённую щитовидную железу невозможно, выполняют симптоматические операции: трахеостомию и гастростомию — введение трубочки в трахею для восстановления дыхания и зонда в желудок для кормления.
Заместительная терапия
Сразу после тиреоидэктомии необходимо начать приём тиреоидных гормонов . Синтетический гормон Левотироксин натрия практически идентичен тироксину — природному гормону щитовидной железы. Дозировку врач-эндокринолог подбирает индивидуально в зависимости от ряда факторов: возраста и веса пациента, репродуктивных планов и прочего.
Соблюдать специальную диету после удаления щитовидной железы не требуется, достаточно сбалансированно и полноценно питаться.
Прогноз. Профилактика
Прогноз зависит от распространения фиброза, вовлечённости сосудов, степени сдавления трахеи и пищевода . Поэтому чем раньше выявлено заболевание и проведено лечение, тем он благоприятнее.
Механизм развития тиреоидита Риделя недостаточно изучен, поэтому профилактические меры не разработаны. Можно рекомендовать потреблять достаточно йода, для этого в пищу добавляют йодированную соль. В периоды повышенной потребности в йоде (в детстве, во время беременности и лактации) следует принимать Йодид калия. Перед его приёмом необходимо проконсультироваться с врачом-эндокринологом.
Список литературы
- Goodman H. I. Riedel’s thyroiditis: a review and report of two cases // American journal of surgery. — 1941. — № 2. — Р. 472–478.
- Российская ассоциация эндокринологов. Острые и хронические тиреоидиты (исключая аутоиммунный тиреоидит): клинические рекомендации. — М., 2020. — 81 с.
- Umehara H., Okazaki K., Masaki Y. Comprehensive diagnostic criteria for IgG4-related disease (IgG4-RD), 2011 // Mod Rheumatol. — 2012. — № 1. — Р. 21–30. ссылка
- Werner S. C., Ingbar S. H., Braverman L. E. et al. Werner & Ingbar’s the Thyroid: A Fundamental and Clinical Text. — Lippincott Williams & Wilkins, 2005. — P. 427.
- Papi G., Livolsi V. A. Current concepts on Riedel thyroiditis // Am J Clin Pathol. — 2004. — Р. S50–63. ссылка
- Дедов И. В., Мельниченко Г. А., Фадеев В. В. Эндокринология: учебное пособие. — М.: ГЭОТАР-Медиа, 2009. — 432 с.
- Шапиро Н. А., Камнева Т. Н. Цитологическая диагностика заболеваний щитовидной железы. — М., 2003. — 320 с.
- Ozgen A., Cila A. Riedel’s thyroiditis in multifocal fibrosclerosis: CT and MR imaging findings // AJNR. — 2000. — № 2. — Р. 320–321.ссылка
- Drieskens О., Blockmans D., Mortelmans L. et al. Riedel’s thyroiditis and retroperitoneal fibrosis in multifocal fibrosclerosis: positron emission tomographic findings // Clin Nucl Med. — 2002. — № 6. — Р. 413–445. ссылка
- Зубеев П. С., Коновалов В. А., Орлинская Н. Ю. Дооперационная диагностика и лечение тиреоидита Риделя // Медицинский Альманах. — 2011. — № 5. — С.138–140.
- Deshpande V., Zen Y., Chan J. K. Consensus statement on the pathology of IgG4-related disease // Mod Pathol. — 2012. — № 9. — Р. 1181–1192. ссылка
- Chen K., Wei Y., Sharp G. C. et al. Characterization of thyroid fibrosis in a murine model of granulomatous experimental autoimmune thyroiditis // J Leukoc Biol. — 2000. — № 6. — Р. 828–835. ссылка
- Slman S., Monpeyssen H., Desarnaud S. et al. Ultrasound, elastography, and fluorodeoxyglucose positron emission tomography/computed tomography imaging in Riedel’s thyroiditis: report of two cases // Thyroid. — 2011. — № 7. — Р. 799–804.ссылка
- Wang C.-J., Wu T.-J., Lee C.-T., Huang S.-M. A misdiagnosed Riedel’s thyroiditis successfully treated by thyroidectomy and tamoxifen // J. Formos. Med. Assoc. — 2012. — № 12. — Р. 719–723.ссылка