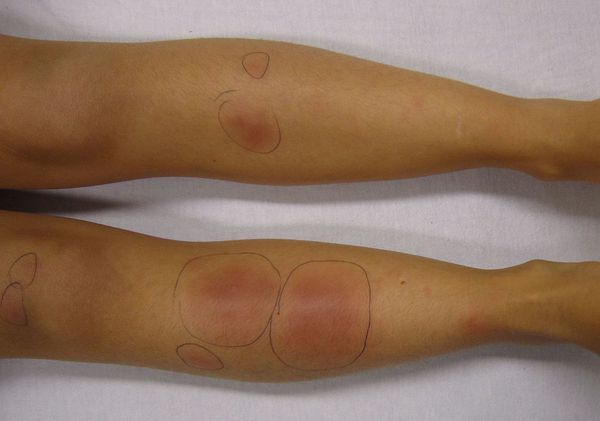
Узловатая эритема — это воспаление подкожно-жировой клетчатки, которое сопровождается появлением болезненных пальпируемых подкожных узелков красного или фиолетового цвета. Чаще всего они появляются на голенях, иногда в других областях.
Воспаление подкожно-жировой клетчатки
Это заболевание обусловлено повышенной иммунной реакцией организма на возбудителя . Несмотря на многочисленные исследования данной патологии, причины возникновения узловатой эритемы и механизм её развития изучены недостаточно. Однако существует теория о том, что основной причиной узловатой эритемы могут быть различные инфекционные заболевания.
Таблица 1. Причины узловатой эритемы.
| Основные причины | Заболевания, на фоне которых может появиться узловатая эритема | Другие |
|---|---|---|
| — Β-гемолитический стрептококк группы А — Туберкулёзная палочка — Хламидии — Гепатит В и С — Семейство герпесвирусов — Различные грибы — Простейшие — Лимфогранулёма венерическая — Орнитоз — Корь — Болезнь кошачьих царапин — ВИЧ и др. | — Саркоидоз — Неспецифический язвенный колит — Регионарный илеит — Болезнь Ходжкина (лимфома Ходжкина) — Лимфосаркома — Лейкоз — Ревматойдный артрит — Болезнь Бехчета — Злокачественные новообразования — Хронические гепатиты — Анкилозирующий спондилит — Гранулематозный мастит — Артериит Такаясу — Болезнь Фогта — Коянаги — Гранулематоз Вегенера — АФС синдром — Системная красная волчанка и др. | — Приём лекарственных средств: сульфаниламиды, бромиды, кломифен, кодеин, ко-тримоксазол, D-пеницилламин, дапсон, диклофенак, диклоксациллин, эстрогены, ибупрофен, индометацин, интерлейкин-2 и др. — Беременность |
К факторам риска появления узловатой эритемы относятся грибковые заболевания, воспалительные заболевания желудочно-кишечного тракта, нарушения гормонального фона, туберкулёз, приём различных лекарственных средств
Важную роль играют провоцирующие факторы, такие как смена климата, переходное время года, стрессы, перепады температуры (переохлаждение), варикоз нижних конечностей и др. Заболевание имеет сезонность, обычно появляется ранней весной и поздней осенью, что обусловлено частыми простудными заболеваниями, ангинами, снижением иммунитета.
Заболеваемость узловатой эритемой в разных странах может варьировать от 1 до 5 случаев на 100 000 населения в год . Это зависит от распространённости болезней, которые могут вызвать узловатую эритему, в конкретной местности. В основном узловатая эритема выявляется у людей 20-30 лет . Именно в этом возрасте человек впервые встречается со многими инфекциями.
Женщины, которые имеют ген HLA В8, более подвержены возникновению узловатой эритемы, что может подтверждать факт наследственной предрасположенности к данному заболеванию . HLA (Human Leukocyte Antigen — человеческий антиген лейкоцитов) отвечает за распознавание чужеродных клеток и активацию иммунного ответа на них. При запуске этого механизма мы видим клиническую картину воспаления, причиной которого является реакция иммунной системы.
Известно, что HLA В8 располагает к нескольким группам заболеваний, в том числе к узловатой эритеме. И так запрограммировано, что чаще он встречается у женщин . Именно поэтому женщины болеют гораздо чаще, чем мужчины (примерно в 3-6 раз) . Если не брать в расчёт изменение генома, то узловатая эритема встречается пропорционально одинаково у мужчин и женщин, так как стрептококковой инфекции и другим заболеваниям они подвержены одинаково.
Узловатая эритема чаще выявляется у населения Европы, в частности в Скандинавии, при этом у азиатов её диагностируют редко, так как ген HLA B8 у них почти не встречается .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы узловатой эритемы
Начало заболевания, как правило, острое. Появляются предвестники болезни: температура тела 38-39 °C, усталость, недомогание, боль в суставах, головная боль, тошнота, кашель, диарея. Затем внезапно возникают красные узелки на коже передней поверхности голеней (это их самая частая локализация), а также в области коленных и голеностопных суставов. Как правило, они располагаются симметрично. Диаметр узлов 1-5 см.
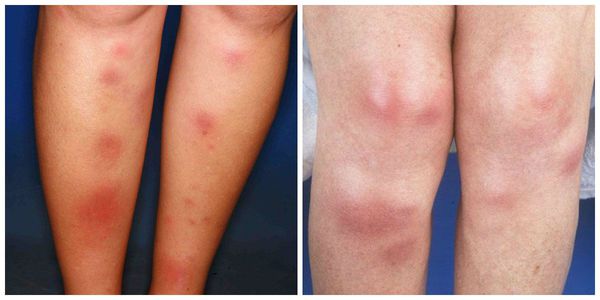
Красные узелки на коже передней поверхности голеней
Узелки могут сливаться между собой, образуя красные уплотнения. В редких случаях они распространяются на кожу бёдер, задней поверхности рук, шеи и даже лица . Узлы прощупываются нечётко, так как вокруг них имеется отёк . По центру узлы имеют возвышение. Как правило, на 3-10 день узлы становятся плотными и болезненными, поэтому их часто принимают за абсцессы. Но уже на 10-14 день они постепенно размягчаются и спадают.
На 10-14 день узлы из красных превращаются в синие или сине-багровые, что визуально напоминает обычный синяк. Вся клиническая картина держится примерно 14-20 дней, после этого кожа на месте узлов и вокруг них начинает шелушиться . Такой симптом довольно характерен для узловатой эритемы, что позволяет диагностировать её и на поздних стадиях. Язв не возникает, что также является диагностически важным признаком при постановке диагноза. Параллельно могут беспокоить боли в суставах и мышцах.
На месте узлов, как правило, ничего не остаётся, они исчезают бесследно. Повторное возникновение узловатой эритемы наблюдается нечасто .
Для детей характерно более лёгкое течение болезни, узлов обычно немного. Боли в суставах бывают редко .
Патогенез узловатой эритемы
Кожа — это показатель здоровья всего организма, поэтому любые изменения должны направлять врача и пациента на поиск их причины.
Узловатая эритема начинается с того, что бактерии, вирусы или другие агенты попадают в организм. Они могут проникнуть извне или из очага инфекции, который находится в организме, например в кишечнике, миндалинах и т. д. В ответ на их внедрение срабатывает иммунная система, начинают вырабатываться антитела — белки, которые связываются с антигенами (возбудителями), маркируют их или нейтрализуют самостоятельно. Комплексы, состоящие из антител и антигенов, называются циркулирующими иммунными комплексами (ЦИК). С током крови ЦИК разносятся по организму и задерживаются в различных органах и тканях. В том числе иммунные комплексы оседают в подкожно-жировой клетчатке, стенках сосудов и вокруг венул, находящихся в соединительнотканных перегородках подкожной клетчатки.
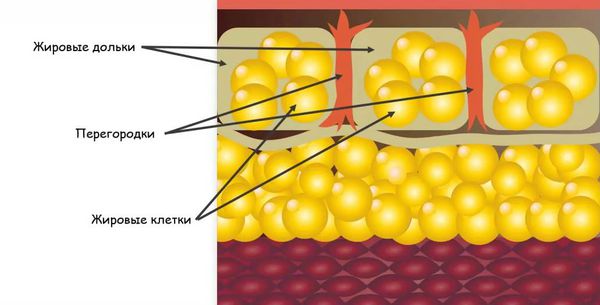
Строение подкожно-жировой клетчатки
В результате возникает избыточная иммунная реакция местного характера, которая характеризуется воспалением и повреждением тканей. Это приводит к образованию узлов на коже.
Сочетание воспалительного процесса с расширением сосудов обусловливает красное окрашивание узлов в первые дни заболевания, а изменения в подкожно-жировой клетчатке приводит к образованию узлов, которые прощупываются под кожей . По некоторым источникам инфекционные агенты параллельно могут вызывать развитие васкулита (воспаления стенок сосудов), что усугубляет течение узловатой эритемы .
Можно сделать вывод, что большую роль в процессе развития узловатой эритемы играет чрезмерный иммунный ответ организма на внедрение инфекции, вируса или другого возбудителя. Как это происходит, до сих пор до конца не изучено. И почему организм реагирует так бурно, тоже точно неизвестно.
Классификация и стадии развития узловатой эритемы
По возникновению узловатая эритема бывает двух видов::
- Первичная (идиопатическая) — узловатая эритема протекает самостоятельно, без наличия других заболеваний.
- Вторичная — есть основное заболевание, на фоне которого возникла узловатая эритема.
Таблица 2. Узловатая эритема по течению и клиническим проявлениям.
| По течению заболевания | Клиническая картина |
|---|---|
| Острое течение | Начало острое. Узлы развиваются быстро, имеют ярко-красный цвет, склонны к слиянию, при дотрагивании вызывают боль. Вокруг узлов кожа припухшая. Обычно узлы располагаются на голенях и бёдрах. Параллельно или чуть раньше температура тела повышается до 38-39 °C, появляется головная боль, апатия, боли в суставах, ломота в мышцах. Обычно возникает сразу после ангин, обострений тонзиллитов, фарингитов, а также вирусных и других инфекций. Узлы обычно исчезают полностью через 3-4 недели. |
| Подострое (мигрирующее) | Клиническая картина менее выражена по сравнению с острым течением. Характерно более продолжительное течение (до нескольких месяцев). На коже могут образовываться единичные мелкие узелки. |
| Хроническое | Узлы периодически появляются и исчезают. Характерно упорное течение заболевания (может длиться месяцами). Организм активно реагирует на провоцирующие факторы. Обычно у таких пациентов снижен иммунитет и любые изменения могут вызывать обострение заболевания. Обычно имеется основное заболевание, например опухоли, туберкулёз и др. Узлы менее болезненны, чем при остром течении. |
Заболевание проходит три стадии:
- Стадия созревания — это первые проявления узлов. Они возникают в первые 3-7 дней, выглядят как неоформленные припухшие образования розового цвета, умеренно болезненные.
- Зрелая стадия — 8-12 день заболевания. Узлы приобретают чёткие границы, цвет становится ярко-красным или красно-багровым, вокруг сохраняется отёк. При дотрагивании также болезненные.
- Стадия разрешения — 10-14 день. Узел становится меньше, отёк спадает, цвет меняется на сине-желтый (цвет синяка) и процесс разрешается .
Осложнения узловатой эритемы
Осложнения узловатой эритемы напрямую связаны с основным заболеванием. Нужно отметить, что и сама узловатая эритема является следствием запущенного процесса в организме.
Опасность острой узловатой эритемы заключается в её переходе в хроническую форму, так как при рецидивирующем характере заболевания возможно тяжёлое течение.
В единичных случаях осложнением патологии у детей может быть поражения глаз. В основном речь идёт о патологии переднего отрезка глаза: эписклерит (воспаление соединительного слоя между склерой и конъюнктивой), пигментная эпителиопатия (снижение остроты зрения вследствие появления множественных очагов сероватого или беловатого цвета) .
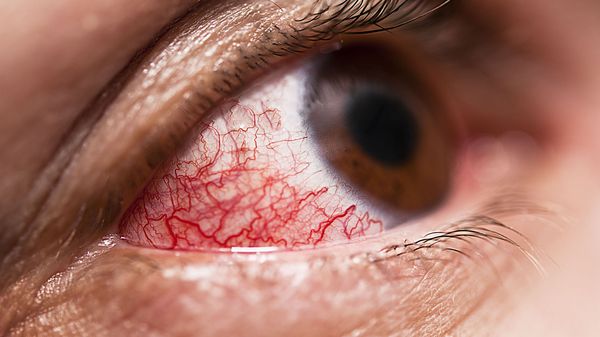
Эписклерит
Диагностика узловатой эритемы
Диагностика узловатой эритемы начинается со сбора анамнеза. При этом необходимо учитывать:
- чем болел пациент в последнее время, не было ли заболевания, которое могло спровоцировать узловатую эритему.
- приём лекарственных препаратов;
- наследственность;
- заболевания печени, поджелудочной железы;
- поездки в другие страны, смена климата и т. д.
Минимальный перечень лабораторных исследований:
- Общий анализ крови. Как правило, показывает повышение скорости оседания эритроцитов (СОЭ), что отображает картину воспаления. Лейкоциты чаще остаются в пределах нормы.
- Биохимический анализ крови: печёночные ферменты (АЛТ, АСТ), амилаза, липаза, трипсин, ферритин. Печень является индикатором очищения организма, изменения показателей печени показывают нарушение процессов в организме.
- Иммунологическое обследование:
- С-реактивный белок (СРБ) — белок острой фазы воспаления, повышается при развитии узловатой эритемы и при некоторых других заболеваниях. Одним из первых повышается в крови, говорит об общем процессе воспаления, не является специфичным, а лишь направляет врача в диагностике заболевания.
- Антистрептолизин О (АСЛ-О). Повышение этого показателя говорит о наличии стрептококковой инфекции в организме, в частности гемолитического стрептококка, который вызывает ангины, тонзиллит, фарингит и другие инфекции, которые могут спровоцировать развитие узловатой эритемы. Увеличение АСЛ-О в крови можно увидеть через неделю от начала заболевания (например ангины). Для достоверности анализ сдают двукратно, с интервалом 2-4 недели. Если уровень значительно повышен, это подтверждает причину возникновения узловатой эритемы
Для исключения воспалительного процесса в организме выполняют следующие исследования:
- Внутрикожный туберкулиновый тест. Реакция манту выполняется всем для исключения туберкулёза .
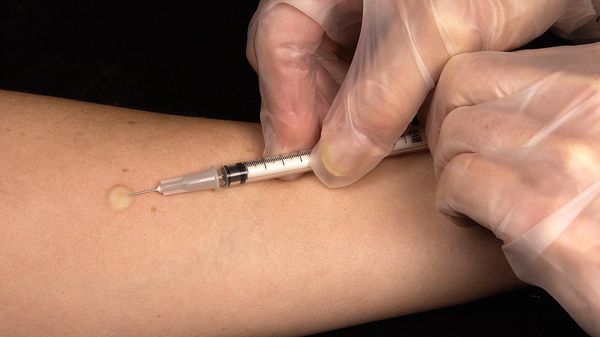
Внутрикожный туберкулиновый тест
- Рентгенограмма или компьютерная томография органов грудной клетки. Данное обследование зависит от жалоб, от клиники, оснащения больницы др. В некоторых случаях могут провести рентгенограмму, а затем при необходимости компьютерную томографию. В других случаях сразу выполняют КТ внутренних органов для исключения иили выявления саркоидоза .
- Биопсия узла (редко). Гистологический анализ показывает наличие или отсутствие характерных клеток для узловатой эритемы в материале .
Дифференциальная диагностика проводится со следующими заболеваниями:
- кольцевидная эритема;
- клещевая мигрирующая эритема;
- эритема Базена;
- гранулематозный саркоидоз;
- ревматологические заболевания;
- рожа;
- узелковый полиартериит;
- спонтанный панникулит;
- синдром Свита .
Лечение узловатой эритемы
Как будет проходить лечение, амбулаторно или стационарно, зависит от жалоб пациента, клинической картины и тяжести заболевания.
Показания к госпитализации:
- Неэффективное амбулаторное лечение.
- Ухудшение клинической картины, распространённость кожного процесса, его усиление.
- Наличие основного заболевания, которое обострилось и ухудшает самочувствие пациента .
В остальных случаях лечение и необходимое дообследование проводят в амбулаторных условиях.
Лечение включает в себя:
- Постельный режим. Он необходим, так как долгое хождение или сидение вызывает у пациента выраженную отёчность ног, которая усиливается, при этом нарастает боль в ногах. В связи с этим рекомендуется по возможности держать ноги в приподнятом положении, а при значительном дискомфорте бинтовать их обычными или эластическими бинтами или носить эластические чулки .
- Лекарственная терапия. Обычно проводится симптоматическое лечение, либо лечение, зависящее от основного заболевания, при его выявлении. Может включать:
- Для обезболивания — НПВС (нестероидные противовоспалительные средства).
- Одновременно назначаются сосудистые препараты (пентоксифиллин) для улучшения микроциркуляции, что способствует более быстрому разрешению процесса.
- В случаях с выраженным отёчным синдромом к лечению добавляют мочегонные препараты.
- При необходимости назначают антибактериальные, противовирусные препараты .
- В условиях стационара включают инфузионную терапию.
- Назначаются витамины, препараты кальция для поддержания иммунитета и снижения реактивности организма.
- Местно на узлы применяют:
- раствор диметилсульфоксида 33 % (аппликации);
- НПВС мази и гели;
- клобетазола дипропионат 0,05 % (мазь);
- ангиопротекторы для улучшения микроциркуляции («Троксевазин»).
- Физиотерапевтические методы: электрофорез, фонофорез с гидрокортизоном 1 % (мазь) на узлы .
При хроническом течении терапия направлена большей частью на лечение основного заболевания. Оно проводится по клиническим общепринятым рекомендациям. Следует разобраться в причине возникновения узловатой эритемы, выявить возбудителя, тогда врач сможет назначить лечение, которое будет направлено на профилактику рецидивов. В следующие 2-3 месяца после окончания терапии пациентам нужно беречь своё здоровье, так как процесс снова может активироваться.
Учитывая инфекционную природу заболевания, важным направлением в исследованиях, посвящённых узловатой эритеме, является разработка различных схем и методов антиинфекционной терапии в комплексном лечении рассматриваемой патологии .
Прогноз. Профилактика
Прогноз для жизни при узловатой эритеме в большинстве случаев благоприятный. Как правило, при остром течении заболевание резко возникает и так же резко исчезает без последствий для организма. Рецидивы заболевания возникают редко. Иногда они наблюдаются при узловатой эритеме, связанной со стрептококковыми или нестрептококковыми инфекциями верхнего респираторного тракта. В некоторых случаях хроническое течение возможно у пациентов с заболеваниями сердечно-сосудистой системы . В этом случае прогноз полностью зависит от особенностей заболевания, сил организма и эффективности лечения.
С целью профилактики узловатой эритемы при возникновении ангин, гайморитов и герпетических инфекций нужно обязательно обращаться к врачу, делать анализы для выявления возбудителя, проходить терапию, специфичную для данного возбудителя. Так можно обезопасить себя от возникновения узловатой эритемы и многих других процессов.
Профилактика рецидивов в первую очередь направлена на полноценное лечение основного заболевания, также важно избегать провоцирующих факторов. После основного лечения следует наблюдаться у дерматолога и необходимых специалистов, продолжать лечение с профилактической целью и проходить полное клиническое обследование до нормализации показателей анализов.
Рекомендуется защищаться от простудных заболеваний, повышать иммунитет, для этого сбалансированно питаться, заниматься физической активностью, особенно в течение года после болезни. При плохом самочувствии или ОРВИ обращаться к своему лечащему врачу для предотвращения рецидива. Врачам следует аккуратно назначать вакцинации и новые лекарственные средства .
Список литературы
- Узловатая эритема / Mercedes E. Gonzalez // Справочник MSD. — 2017.
- Маркова Е.Ю., Ерашов М.А. Глазные проявления при узловатой эритеме у детей (клинический случай) // Офтальмология. — 2015. — № 12(1). — С. 101-105.
- Острая узловатая эритема / В.Н. Гребенюк, Л.Т. Тогоева, О.В. Дорджиева, О.Р. Катунина Журнал: Клиническая дерматология и венерология. — 2010. — № 8(1). — С. 24-27.
- Гришаева Т.П., Белов Б.С. Узловатая эритема // Русский медицинский журнал. — 2005. — № 8. — С. 565.
- Узловатая эритема: современные аспекты / Б.С. Белов, О.Н. Егорова, Ю.А. Карпова, Р.М. Балабанова. Научно-практическая ревматология. — 2010, — № 4. — С. 69-70.
- Балабанова Р.М., Белов Б.С., Егорова О.Н, Гришаева Т.П.,Карпова Ю.А. Узловатая эритема (клиническая лекция) // Consilium medicum. Дерматология. — 2010. — № 1. — С. 3-6.
- Узловатая эритема. Клинические рекомендации РФ (Россия) 2013-2017 / Республиканский центр развития здравоохранения.
- Узловатая эритема / И. А. Шамов // Медицинская газета: профессиональное врачебное издание. — 2014. — № 8(5 февраля). — С. 8-9.
- Вермель А.Е. Узловатая эритема в клинике внутренних болезней // Клиническая медицина. — 2004. — № 4. — С.4-9
- Егорова О.Н., Белов Б.С. Узловатая эритема при ревматических заболеваниях // Медицинский совет. — 2019. № 6. С. 95-99.
- Beth Shaz, Christopher Hillyer. Transfusion Medicine and Hemostasis, 2nd Edition. Clinical and Laboratory Aspects. — 2013. С. 191-197.
- Blake T.., Manahan M., Rodins K. Erythema nodosum – a review of an uncommon panniculitis. Dermatol. Onine J. 2014; 20 (4): 22376.ссылка
- A Patient With Acute Sarcoidosis Associated With Fever, Polyarthritis, and Erythema Nodosum: A Typical of Löfgren’s Syndrome / Y. Koseki, C. Terai, H. Nakajima, H. Tokuda, N. Ichikawa, M. Tsutsumino, A. Nakajima, H. Akama, A. Taniguchi, M. Hara, S. Kashiwazaki // Ryumachi. — 1998; 38(1): 23-28.ссылка