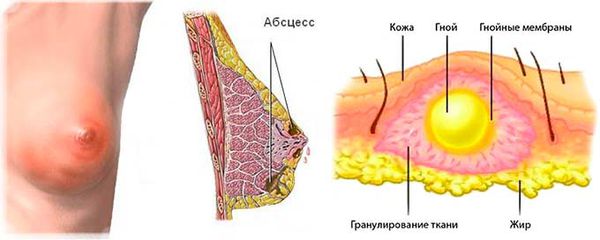
Абсцесс молочной железы (Breast аbscess, от латинского abscessus — нарыв) — это расплавление тканей молочной железы с формированием ограниченной гнойной полости, которое возникает в результате воспаления.
Абсцесс молочной железы
Абсцесс рассматривают как наиболее тяжёлую стадию мастита — инфекционного процесса в ткани молочной железы.
Распространённость абсцесса молочной железы
Мастит в 95–99 % случаев возникает у женщин при грудном вскармливании, при этом в 80–85 % молочная железа воспаляется у первородящих, так как их протоковая система не адаптирована к лактации. Лишь 1–5 % случаев мастита не связаны с кормлением грудью .
Абсцесс молочной железы у пациенток с маститом развивается от 0,04 до 11,5 % случаев, в среднем — 5,51 % .
Причины развития абсцесса молочной железы
В 95 % случаев возбудителем абсцесса является золотистый стафилококк, оставшиеся 5 % приходятся на стрептококки, протеи, пневмококки или клебсиеллы .
В редких случаях нелактационный абсцесс возникает у мужчин. Его развитие вызывают те же микроорганизмы, что и у женщин .
Причиной также может стать:
- нарушение грудного вскармливания — если младенец не захватывает пигментированную область вокруг соска (ареолу), это приводит к неэффективному сосанию и травме соска;
- несоблюдение правил гигиены — загрязнённая травма является благоприятной средой для развития инфекции, которая передаётся через протоки;
- микротравмы — через трещины и повреждение соска инфекция проникает в лимфатическую систему, окружающую протоки;
- пирсинг сосков.
Все вышеперечисленные причины — прямые пути попадания вредной микрофлоры в ткань молочной железы через травмированную кожу и выводные отделы протоков молочной железы .
Иногда инфекция проникает гематогенным путём — с током крови из очагов хронической инфекции, к которым можно отнести тонзиллит (хроническое воспалительное поражение миндалин), хронический лимфаденит (воспаление лимфатических узлов), кариозные поражения зубов, а также послеродовые воспалительные заболеваний матки и промежности (вульвовагинит и эндометрит).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы абсцесса молочной железы
Специфический симптом — это флюктуация, когда после расплавления подлежащих тканей молочной железы и истончения покровных тканей над полостью абсцесса прощупывается участок, заполненный чем-то жидким. Кожа молочной железы в этом месте приобретает синюшно-красный оттенок, появляется выраженная болезненность.
В остальном симптомы абсцесса сходны с симптомами всех воспалительных процессов:
- отёк, уплотнение — молочная железа увеличивается, в области сформировавшегося абсцесса может прощупываться болезненный воспалительный валик, отграничивающий очаг гнойного расплавления ткани от других частей молочной железы;
- краснота — возможно покраснение как всей молочной железы, так и точечное покраснение в области воспаления;
- жар — у пациенток с развивающимся маститом температура тела достигает 38–39 °С, также температура повышается непосредственно над очагом воспаления в молочной железе;
- боль — возникает даже в спокойном состоянии;
- нарушение функции — технически женщина не теряет способность кормить грудью, но не может этого делать из-за сильной боли .
Патогенез абсцесса молочной железы
Пусковым механизмом в патогенезе лактационного абсцесса молочной железы является застой молока в молочной железе (лактостаз). На этом этапе уплотнение распространяется только на долю молочной железы, в которой произошла задержка молока, при этом признаков воспаления, красноты, отёка и болезненности нет .
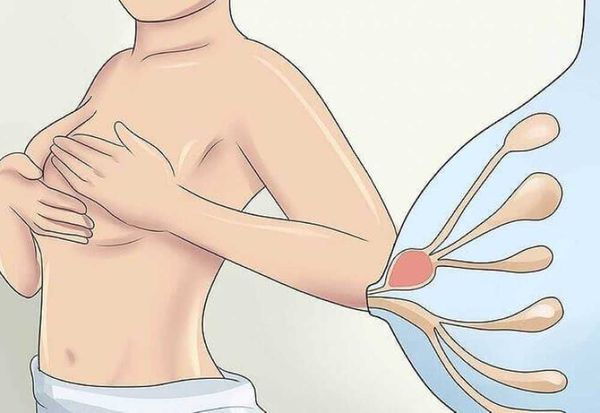
Застой молока в протоках молочных желёз
В 1984 году иследователи с помощью подсчёта количества лейкоцитов и бактерий в грудном молоке представили дополнительные доказательства важности лактостаза в развитии абсцесса молочной железы . Они предложили следующую классификацию:
- лактостаз (менее 10 лейкоцитов и 10 бактерий) — часто проходит при продолжении грудного вскармливания;
- неинфекционный мастит, или серозная стадия мастита, (более 10лейкоцитов и менее 10 бактерий) — требует лечения с помощью дополнительного сцеживания молока после каждого кормления;
- инфекционный мастит, или инфильтративная стадия, (более 10 лейкоцитов и 10 бактерий) — помимо сцеживания молока, необходимо систематически принимать антибиотики.
Если лечение не помогает, бактерии закрепляются в участке лактостаза и начинают размножаться. Тогда организм выделяет медиаторы воспаления — гистамин и простагландины. В результате их работы появляется отёк, краснота и боль в молочной железе, повышается общая и местная температура над очагом воспаления .
Медиаторы воспаления разрушают не только бактерии, но и лейкоциты. Они также способствуют выделению веществ, которые расплавляют близлежащие ткани с формированием гнойной полости — абсцесса молочной железы, после чего появляется симптом флюктуации и формируется воспалительный валик, отграничивающий абсцесс от окружающей ткани молочной железы .
Классификация и стадии развития абсцесса молочной железы
По причине развития абсцесс молочной железы делится на:
- лактационный (послеродовой) — абсцесс, который развился на фоне лактации ;
- нелактационный — абсцесс, который не связан с лактацией, хотя причина возникновения и клиническая картина сходна с лактационным абсцессом .
По типу инфекции выделяют две группы абсцессов:
- специфический — вызван специфическими бактериями, в частности микобактерией туберкулёза, и встречается крайне редко (0,1 %), отличительной особенностью течения туберкулёза молочной железы является так называемый «холодный» абсцесс, при котором есть признаки поражённой полости (размягчение тканей, флюктуация), но нет воспаления, ПЦР-тест на микобактерию туберкулёза даёт положительный ответ ;
- неспецифический (в зависимости от организмов, вызывающих заболевание) — вызван часто встречающимися патогенными микроорганизмами (золотистым стафилококком, стрептококком), в большинстве случаев развивается у женщин с фиброзно-кистозной мастопатией и кистами молочной железы.
По течению абсцесс молочной железы может быть:
- острым — развивается у здоровой пациентки за 3–5 дней;
- хроническим — вялотекущий процесс со стёртой клинической картиной. Может быть следствием снижения иммунного ответа организма или результатом неадекватного лечения острого абсцесса, при хроническом абсцессе формируется доброкачественная (пиогенная) капсула, которая поддерживает выработку гноя в полость абсцесса и требует операции с обязательным иссечением новообразования .
По механизму развития выделяют:
- первичный абсцесс — развивается непосредственно в ткани молочной железы;
- вторичный абсцесс — гнойная полость появляется после распада злокачественной опухоли и присоединения инфекции, в этом случае параллельно с лечением основной болезни проводят противовоспалительную терапию.
Осложнения абсцесса молочной железы
Осложнением абсцесса молочной железы является флегмона — это диффузное воспаление тканей молочной железы. Для неё характерно распространение красноты и отёка за пределы молочной железы на грудную клетку, усиление симптомов интоксикации (повышение температуры тела до 40 °С, озноб) и увеличение лимфатических узлов . В этом случае применяют активное антибактериальное лечение и дезинтоксикационную терапию в условиях хирургического стационара.
Деформация и асимметрия молочной железы, а также образование свища в результате развития и лечения абсцесса молочной железы также можно отнести к осложнениям .
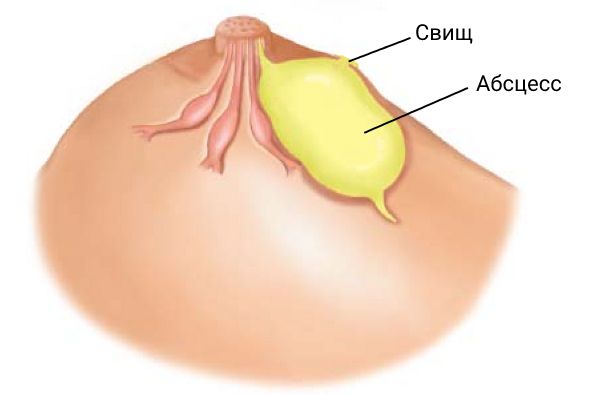
Свищ молочной железы
Диагностика абсцесса молочной железы
Диагностика абсцесса молочной железы включает в себя несколько этапов:
- сбор жалоб и анамнеза (истории болезни) — указывает на связь патологического процесса с лактацией, травмой соска, ареолы или наличием хронических очагов инфекции;
- клинический осмотр — позволяет выявить такие симптомы болезни, как изменение цвета кожи над полостью абсцесса и самой молочной железы, флюктуацию и резкую болезненность при прощупывании;
- клинический анализ крови — при абсцессе выявляется повышенный уровень лейкоцитов (специфическая реакция на воспаление), но это не обязательное обследование, которое может потребоваться для дифференциальной диагностики ;
- УЗИ молочных желёз — позволяет выявить наполненную жидкостью полость со множественными включениями и оценить распространённость воспалительного процесса, особенно эффективно при использовании энергетического допплера .
УЗИ также используют при пункции полости абсцесса, эвакуации гнойного содержимого и промывание полости антисептиками .
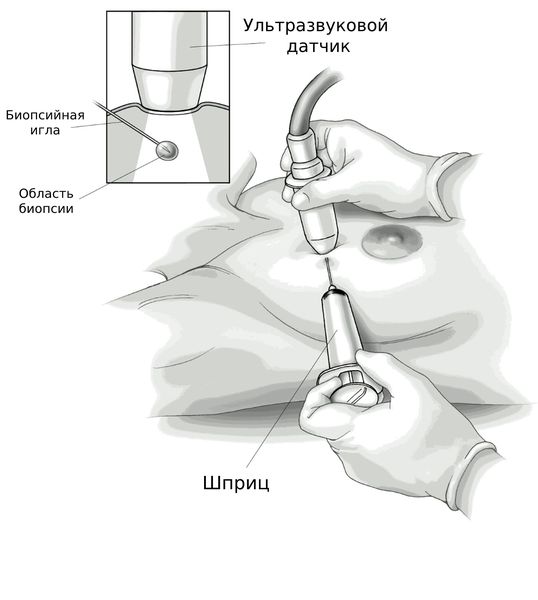
Пункция молочной железы
Дифференциальная диагностика
При абсцессе молочной железы важно исключить маститоподобную форму злокачественной опухоли молочной железы, клиническая и рентгенологическая картина которой сходна с острым маститом .
Такую форму опухоли, как правило, находят у пациенток старше 40 лет. В этом случае симптомы воспаления не связаны с лактацией, клинический анализ крови не выявляет повышенный уровень лейкоцитов, антибактериальное и противовоспалительное лечение в течении 10 дней не даёт результатов. Ухудшение клинической картины с формированием абсцесса и флегмоны указывают на злокачественную природу болезни, при которой необходима консультация онколога-маммолога.
Лечение абсцесса молочной железы
Лечение проводят в амбулаторных условиях. Пациента осматривает хирург, после чего принимает решение о тактике лечения. В случае абсцесса молочной железы тактика всегда активная и включает в себя несколько этапов:
- Хирургическое лечение. Полость вскрывают, удаляют гной и дренируют. Содержимое абсцесса отправляют на бактериологическое исследование.
- Антибактериальная терапия. Внутривенно или внутримышечно вводят антибиотики группы пенициллинов. Лечение корректируют по результатам бактериологического посева содержимого абсцесса молочной железы на флору и чувствительность к антибиотикам . Обойтись только антибиотикотерапией не получится: без удаления гноя антибиотики будут малоэффективны .
- Дезинтоксикационная терапия (в тяжёлых случаях). Чтобы ускорить выведение продуктов воспаления, пациенту внутривенно вводят физиологический раствор, глюкозу, раствор Рингера с дальнейшим назначением мочегонных.
Хирургическое лечение
При остром абсцессе операцию проводят в экстренном порядке. Для этого разрезают кожу в месте флюктуации, промывают полость антисептиками и дренируют её . Такое лечение могут провести амбулаторно.
Сейчас альтернативой открытой операции является эвакуация гноя с помощью вакуумной аспирационной биопсии или иглы под УЗИ-контролем .
В случае длительного абсцесса при наличии доброкачественной капсулы её удаляют, после чего устанавливают дренаж для промывания полости и удаления патологического содержимого .
Вакуумная аспирационная биопсия с установкой катетера обладает малой травматичностью и высокими показателями, но высокая стоимость ограничивает применение этого метода лечения.
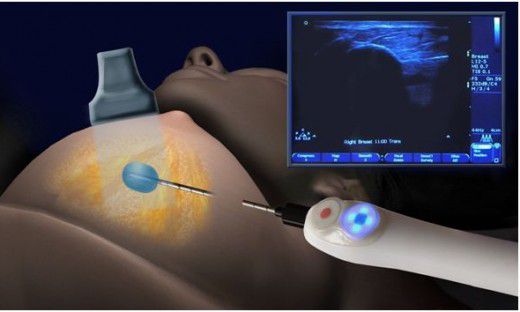
Вакуумная аспирационная биопсия
При абсцессах до 5 см желательно делать пункцию и аспирацию, полости более крупных и глубоких, а также множественных абсцессов рекомендуется вскрыть абсцесс и дренировать его через катетер . При дренировании можно продолжать грудное вскармливание .
Госпитализация в круглосуточный хирургический стационар показана при обширных абсцессах, множественных очагах гнойного расплавления тканей молочной железы, риск развития флегмоны и сепсиса.
Прогноз. Профилактика
Если абсцесс молочной железы начать лечить в кратчайшие сроки, т. е. вскрыть и дренировать абсцесс или вывести гной с помощью биопсии или вакуумной, а также провести антибиотикотерапию, прогноз будет благоприятный. Такая тактика приводит к полному излечению без последствий для здоровья пациента.
При лактационном мастите рецидивы случаются редко. Причиной могут служить те же факторы, которые влияют на развитие первичного абсцесса.
Профилактика абсцесса молочной железы
Основные меры профилактики развития абсцесса молочной железы направлены на предупреждение развития мастита, крайним проявлением которого может стать абсцесс. Чтобы его избежать, необходимо следовать некоторым правилам:
- наложить на соски диски из грубой материи в третий триместр беременности — это подготовит кожу сосков к кормлению грудью и снизит вероятность появления трещин;
- носить специальное бельё для кормящих женщин — бельё из натуральных тканей с широкими бретелями, которое не сдавливает молочную железу;
- правильно прикладывать ребёнка к груди при кормлении — младенец должен захватывать не только сосок, но и ареолу, так как в её проекции располагаются расширения протоков, которые работают в качестве помпы, перекачивающей молоко из долей в выводные протоки молочной железы;
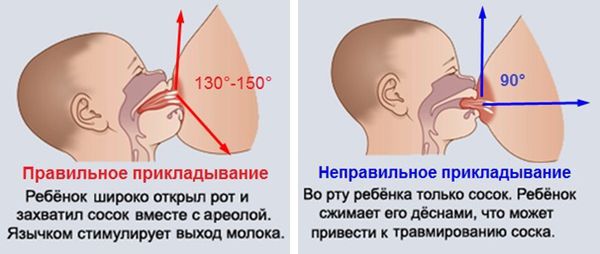
Как правильно прикладывать ребёнка к груди
- не сцеживать дополнительно грудь после кормления — гормоны, стимулирующие лактацию, работают по принципу обратной связи, т. е. чем больше молока израсходовано, тем сильнее стимуляция его выработки, поэтому дополнительное сцеживание приводит к избыточной выработке молока, что провоцирует развитие лактостаза;
- промывать грудь после кормления — загрязнённый участок является благоприятной средой для бактерий;
- принимать воздушные ванны — после каждого кормления оставлять молочные железы открытыми на 5–7 минут;
- своевременно лечить трещины на сосках — после кормления обрабатывать кремами с содержанием цинка и декспантенола;
- избегать травмы соска и ареолы— ограничить воздействие партнёра на соски и ареолы при половых контактах, воздержаться от пирсинга сосков;
- проводить профилактику хронических очагов инфекции — регулярно посещать стоматолога, проходить осмотры у ЛОРа и промывать глоточные миндалины при наличии признаков хронического тонзиллита;
- активно кормить грудью по требованию ребёнка при признаках лактостаза — прекращать грудное вскармливание при мастите нельзя, так как это может способствовать развитию абсцесса ;
- делать массаж молочной железы — массировать поглаживающими движениями, направленными от периферии молочной железы к соску;
- ставить компрессы — тёплый на область соска до кормления и холодный на молочную железу после кормления (оставлять не более чем на 15 минут);
- проходить энзимотерапию — используют как средство, улучшающее микроциркуляцию, в том числе молока, проводится только по показанию врача .
Адекватное и своевременное лечения лактостаза также является методом профилактики формирования абсцесса молочной железы. Если консервативные меры не помогли справиться с лактостазом, назначают антибиотики. Препаратом выбора в случае сохраняющейся лактации являются защищённые пенициллины .
Идеальным вариантом лечения при лактостазе считается назначение антибактериальной терапии на основании бактериологического посева молока, который уточняет вид возбудителя инфекции и чувствительность выявленного возбудителя к антибактериальной терапии . Лекарства, дозу и частоту приёма может назначить только врач.
Помимо антибактериальной терапии пациентка нуждается в обезболивании с помощью нестероидных противовоспалительных средств . Это позволит продолжить адекватное вскармливание.
Список литературы
- Алексеев С. А., Попков О. В., Гинюк В. А., Кошевский П. П. Острый гнойный лактационный мастит и особенности его хирургического лечения // Военная медицина. — 2018. — № 4. — С. 93–98.
- Балушкина А. А., Тютюнник В. Л., Кан Н. Е., Пустотина О. А., Москалева Г. В. Новые тенденции в профилактике и лечении послеродового мастита и лактостаза // Медицинский совет. — 2019. — № 12. — С. 136–141.
- Висмонт Ф. И. Воспаление (патофизиологические аспекты): уч. метод. пособие. — Мн.: БГМУ, 2006. — 48 с.
- Липатов К. В., Комарова Е. А., Насибов Б. Ш. Особенности течения, диагностики и хирургического лечения нелактационного мастита // Хирургия. Журнал им. Н. И. Пирогова. — 2016. — № 12. — С. 25–30.
- Пустотина О. А. Лактационный мастит и лактостаз — тактические контраверсии // Доктор.ру. — 2014. — № 8–1. — С. 64–67.
- Медиаторы воспаления. Методическая разработка для самостоятельной работы студентов лечебного и педиатрического факультетов / под ред. Г. В. Порядина. — М., 2006. — 22 с.
- Сусликова М. И., Губина М. И., Александров С. Г. и др. Избранные вопросы физиологии крови: учебное пособие. — Иркутск: ИГМУ, 2021. — 102 с.
- Рутенбург Д. Н., Конычев А. В., Конычева Е. А., Кокорев О. В. Клинико-эпидемические аспекты и хирургическое лечение лактационных маститов // Журнал акушерства и женских болезней. — 2008. — № 3. — С. 55–59.
- Флоренсов В. В., Баряева О. Е. Патология послеродового периода. Гнойно-воспалительные послеродовые заболевания: учебно-методическое пособие. — Иркутск: ИГМУ, 2010. — 33 с.
- World Health Organization. Mastitis: causes and management. — Geneva, 2000. — 45 р.
- Toomey A., Le J. K. Breast Abscess // StatPearls Publishing. — 2022.ссылка
- Blackmon М., Nguyen Н., Mukherji Р. Acute Mastitis Melodie // StatPearls. — 2022.ссылка
- Sinha R. et al. Breast tuberculosis // Indian J Tuberc. — 2019. — № 1. — Р. 6–11. ссылка
- Irusen Н., Rohwer А. С., Wilhelm D. S., Young Т. Treatments for breast abscesses in breastfeeding women // Cochrane Database Syst Rev. — 2015. — № 8.ссылка
- Gochhait D., Dehuri P., Umamahesweran S., Kamat R. Breast Abscess Mimicking Breast Carcinoma in Male // Midlife Health. — 2018. — № 1. — Р. 39–40. ссылка
- Fu Z. L., Zhang L., Feng R., Wan F. X. Clinical research on minimally invasive rotary resection in the treatment lactational breast abscess // Gland Surg. — 2021. — № 12. — Р. 3294–3304.ссылка
- Chen C., Luo L. B., Gao D. et al. Surgical drainage of lactational breast abscess with ultrasound-guided Encor vacuum-assisted breast biopsy system // Breast J. — 2019. — № 5. — Р. 889–897.ссылка
- Colin C., Delov A. G., Peyron-Faure N. et al. Breast abscesses in lactating women: evidences for ultrasound-guided percutaneous drainage to avoid surgery // Emerg Radiol. — 2019. — № 5. — Р. 507–514.ссылка
- Sinha R. K., Sinha M. K., Gaurav К., Kumar А. Case Report Idiopathic bilateral male breast abscess // BMJ Case Rep. — 2014.ссылка
- Brncic N., Gorup L., Strcic М., Abram М., Mustac Е. Breast Abscess in a Man Due to Salmonella enterica Serotype Enteritidis // Breast J. — 2019. — № 5. — Р. 889–897.ссылка