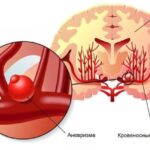
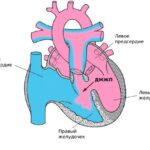
Аневризма сердца (Heart aneurysm) — это патологическое состояние, при котором выпячивается участок одной из стенок сердца.
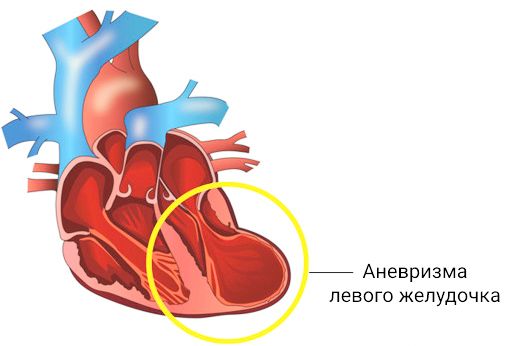
Аневризма сердца
Чаще всего аневризма формируется в левом желудочке. Его ткань истончается и, как правило, замещается рубцовой, которая не способна сокращаться как миокард — ткань, из которой состоит сердце. В результате часть желудочка «выпадает» из общей работы и сердце начинает плохо выполнять функцию насоса, гоняющего кровь по сосудам.
Аневризма может также возникать в правом желудочке, в межпредсердной или межжелудочковой перегородке, но эти состояния не требуют какого-либо лечения.
Причины аневризмы сердца
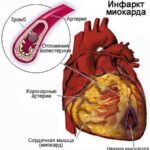
Самая частая причина — это инфаркт миокарда, при котором нарушается кровоток по одной из главных артерий сердца, из-за чего клетки миокарда гибнут и замещаются рубцовой тканью.
После инфаркта аневризма левого желудочка возникает в 4–15 % случаев . При этом у мужчин она встречается в 5–7 раз чаще, чем у женщин .
Однако к развитию аневризмы могут приводить и другие причины, например травма грудной клетки (при ДТП, падении с высоты и т. д.), операции на сердце, инфекционные процессы, затрагивающие сердечную мышцу, такие как миокардит и панкардит. Все эти факторы приводят к омертвению миокарда и замещению его рубцовой тканью.
Аневризма сердца также может быть врождённой. Так, врождённая аневризма межпредсердной перегородки встречаются у 1 % людей . Среди причин врождённых аневризм решающую роль играет нарушение процессов внутриутробного развития под влиянием внешних факторов: курения, злоупотребления матерью спиртными напитками, инфекционных заболеваний или мутации генов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аневризмы сердца
Симптомы связаны с сильным ухудшением насосной функции сердца — сердечной недостаточностью.
Пациенты жалуются:
- на выраженную утомляемость и слабость;
- боли за грудиной;
- одышку при минимальных физических нагрузках, например при ходьбе на 50–100 м;
- отёки на ногах (со слов пациентов, «ноги становятся похожи на сардельки»);
- влажный кашель;
- появление жидкости в животе (асцит).
В запущенных случаях человек принимает вынужденное положение — сидит в кресле, поскольку лёжа начинается сильнейшая одышка с кашлем, что делает дыхание невозможным. Кроме того, рубцовая ткань, находясь в миокарде, является источником патологических электрических импульсов. Это проявляется различными аритмиями, из-за чего пациенты жалуются на перебои в работе сердца .
При разрыве аневризмы нарушения развиваются стремительно и приводят к гибели пациента.
Патогенез аневризмы сердца
Рассмотрим патогенез аневризмы сердца на примере инфаркта миокарда — самой частой причины развития этой патологии.
Сердце состоит из уникальных мышечных клеток, которые образуют сердечную ткань — миокард. Его особенность в том, что он способен работать без остановки на протяжении всей нашей жизни, в отличие от обычных мышц, которым периодически обязательно нужен отдых. Однако для полноценной работы клетки миокарда должны получать необходимое количество кислорода, глюкозы и других питательных веществ.
Стенки сердца
При закупорке сосуда необходимые элементы перестают поступать, что приводит к некрозу — гибели клеток миокарда. При этом происходит омертвление и расплавление участка ткани сердца, который остался без питания. Омертвевшая ткань заменяется рубцовой, которая, в отличие от мышечной, не способна сокращаться. Она нужна лишь для того, чтобы закрыть образовавшийся дефект, «залатать собой дыру». Всё бы ничего, но сердце — это насос, задача которого прокачивать кровь по сосудам нашего тела. Получается, что какая-то часть этого насоса заменилась заплатой, не способной участвовать в работе сердца.
В итоге меняется геометрия и значительно увеличивается объём левого желудочка, нарушается работа клапанного аппарата. Насосная функция левого желудочка падает, кровь в недостаточном количестве прокачивается по сосудам, и возникает сердечная недостаточность .
Классификация и стадии развития аневризмы сердца
Аневризмы сердца делятся на врождённые и приобретённые.
В зависимости от локализации выделяют:
- аневризмы в левом желудочке;
- в правом желудочке;
- в межпредсердной перегородке;
- в межжелудочковой перегородке.
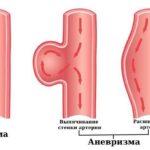
По форме:
- диффузная аневризма — рубцовая ткань плавно переходит в область здоровой ткани сердца;
- мешковидная — всегда имеет «шейку» у основания и, расширяясь, формирует полость;
- расслаивающая — мешковидное выпячивание в толще сердечной мышцы, которое образуется из-за разрыва внутренней выстилки миокарда и удерживается внешней оболочкой сердечной мышцы (эпикардом).
По времени возникновения:
- острые — от одной до двух недель после инфаркта миокарда;
- подострые — от трёх до шести недель после инфаркта;
- хронические — от шести недель после инфаркта.
По функции сохранённого миокарда:
- с сохранённой фракцией выброса (более 50 %);
- со сниженной фракцией выброса (менее 50 %) .
Осложнения аневризмы сердца
- снижение насосной функции сердца, приводящее к сердечной недостаточности в большом и малом кругах кровообращения;
- увеличение рабочей нагрузки на здоровые участки миокарда, в результате чего развивается относительная коронарная недостаточность, которая проявляется загрудинными болями при минимальной физической нагрузке;
- нарушения сердечного ритма, такие как частая желудочковая экстрасистолия, мерцательная аритмия, брадикардия, тахикардия, фибрилляция желудочков и др.;
- разрушение тромба, заполняющего полость аневризмы, с последующим развитием инсульта, острой ишемии органов живота и таза, острого нарушения кровообращения в руках и ногах ;
- разрыв аневризмы, при котором пациент быстро погибает.
Диагностика аневризмы сердца
При осмотре врач может отметить выпячивание ярёмных (шейных) вен, увеличение печени и слишком сильную пульсацию в области сердца, при этом пульс на лучевой артерии может быть ослаблен. Также наблюдается систолический шум на верхушке сердца, вызванный увеличением размеров левого желудочка и относительной клапанной недостаточностью.
Наиболее распространённый и доступный скрининговый метод для диагностики заболеваний сердца — это электрокардиография . Но это исследование лишь позволяет заподозрить наличие аневризмы по специфическим изменениям на электрокардиограмме, а именно подъёму сегмента ST как самостоятельно, так и в сочетании с отрицательным зубцом Т. В отличие от инфаркта миокарда эти элементы не изменяются с течением времени. Очень часто бывает так, что врач, снявший ЭКГ у пациента с аневризмой левого желудочка, не разобравшись с жалобами и клинической картиной, сразу же выставляет диагноз «острый инфаркт миокарда» и вызывает бригаду скорой помощи.
ЭКГ
Более информативный метод — это эхокардиография, когда при помощи ультразвука можно рассмотреть все структурные элементы сердца, увидеть особенности их работы и патологические процессы. По данным эхокардиографии можно оценить размеры аневризмы, её движение во время цикла сокращения миокарда, фракцию сердечного выброса и качество сокращения расположенного рядом здорового миокарда. Также эхокардиография позволяет увидеть клапанную недостаточность, которая часто сопровождает аневризму левого желудочка.
Эхокардиография
Для получения более точной информации применяется компьютерная томография, с помощью которой можно определить локализацию аневризмы, состояние её стенки и наличие тромба.
Магнитно-резонансная томография с контрастным препаратом позволяет увидеть повреждение тканей как вблизи эндокарда, так и всех слоёв миокарда.
Сцинтиграфия позволяет оценить жизнеспособный миокард и спрогнозировать дальнейшую его работу после хирургической коррекции .
Для диагностики возможных нарушений сердечного ритма назначают суточный мониторинг ЭКГ либо эндокардиальное электрофизиологическое исследование сердца.
Суточный мониторинг ЭКГ
Из инвазивных методов диагностики применяют вентрикулографию, при которой в полость левого желудочка через специальный катетер вводят рентгенконтрастный препарат. Это исследование обычно дополняет коронарографию — исследование сосудов сердца. Вентрикулография позволяет оценить размеры аневризмы, её форму, общую сократимость миокарда и фракцию выброса. Однако эта процедура может быть опасна, и её нельзя проводить, если в полости аневризмы находятся тромботические массы. Их может сдвинуть катетер, что приведёт к ишемическим осложнениям.
При первых симптомах необходимо провести дифференциальную диагностику с другими болезнями, приводящими к недостаточности кровообращения, такими как ишемическая болезнь сердца, дилатационная кардиомиопатия и клапанные пороки сердца. Все эти заболевания можно отличить от аневризмы с помощью эхокардиографии.
Лечение аневризмы сердца
В зависимости от размеров аневризмы, её характера и степени нарушения работы сердца лечение может быть как консервативным, так и хирургическим. Однако в большинстве случаев предпочтительнее хирургический подход.
Терапевтическое лечение
Применяется при бессимптомных аневризмах малого размера. Врач может назначить лекарства, снижающие проявления сердечной и относительной коронарной недостаточности, нормализующие артериальное давление и сердечный ритм. Кроме того, если в полости аневризмы обнаружен тромб, то для его растворения и снижения риска эмболических осложнений назначают специальные кроверазжижающие лекарства . Как правило, это препараты из группы ингибиторов АПФ, антагонистов рецепторов ангиотензина II, бета-адреноблокаторы и антагонисты альдостерона.
Терапевтическое лечение назначается прежде всего, чтобы уменьшить симптомы сердечной недостаточности и повысить качество жизни пациента, но оно не позволяет устранить аневризму.
Хирургическое лечение
Операция показана пациентам с чрезмерным увеличением левого желудочка и появлением зон гипо- и акинезии миокарда (гипокинезия — это уменьшение двигательной активности и силы сокращения миокарда; акинезия — неспособность определённых участков миокарда сокращаться), снижением фракции выброса, а также при угрозе разрыва аневризмы и высоком риске тромботических осложнений. В подобных ситуациях аневризма протекает с коронарной недостаточностью, которая также требует хирургического лечения.
При правильной оценке ситуации, определении рисков во время и после операции хирургическая коррекция аневризмы всегда оправдана и приводит к повышению качества и продолжительности жизни .
Операция выполняется через срединную стернотомию, при которой делается вертикальный разрез вдоль грудины. Затем врач подключает аппарат искусственного кровообращения, что позволяет приостановить работу сердца на нужный срок. Это облегчает работу хирурга и позволяет предотвратить осложнения.
После вскрытия перикарда обнажается сердечная мышца и хирург визуально может оценить размеры аневризмы и её соотношение со здоровым миокардом. Затем аневризму вскрывают и иссекают. Если есть тромботические массы, то они извлекаются. После этого хирург приступает к созданию правильной геометрии левого желудочка. Часто такие операции сопровождаются пластикой митрального клапана, работа которого нарушается из-за аневризмы.
Существует несколько хирургических техник ремоделирования левого желудочка после иссечения аневризмы:
- Линейная пластика Cooley. Аневризма иссекается так, чтобы остался её край шириной около 3 см. После чего противоположные края иссечённой аневризмы смыкаются линейно и прошиваются толстой нитью с использованием фетровых прокладок для укрепления шва. Для большей надёжности хирург применяет два ряда швов: первый — матрасный, второй — обвивной.
- Кисетная пластика по Jatene. После вскрытия аневризмы накладывается не линейный шов, а кисетный, при помощи которого дефект от иссечённой аневризмы стягивается от периферии к центру. Также используется двухрядный шов и фетровые прокладки.
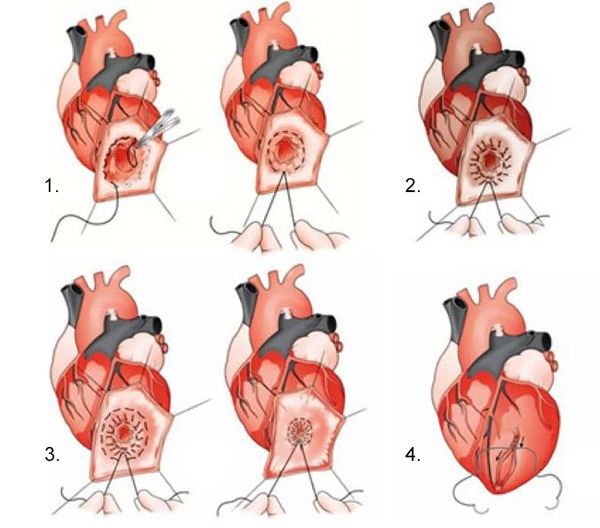
Кисетная пластика по Jatene
- Эндовентрикулопластика заплатой по Dor. Полость аневризмы вскрывается, но её края не иссекаются. Как и в предыдущем случае, накладывается, а затем затягивается кисетный шов, чтобы уменьшить дефект после иссечения. Затем в оставшийся дефект стенки миокарда вшивается заплата из перикарда. Далее стенки аневризматического мешка сшиваются над заплатой двухрядным швом. Такая тактика позволяет сохранить достаточный объём левого желудочка при гигантских аневризмах.
При хорошо организованной работе хирургической службы в стационаре и достаточном опыте оперирующего хирурга прогнозы после операции довольно оптимистичны: в течение 30 дней погибает не более 3 % пациентов .
Обычно на вторые-третьи сутки пациента переводят в обычную палату под наблюдение постовой медсестры. Однако многое зависит от особенностей отдельно взятого стационара . Так, существуют центры, где больных переводят в обычную палату на первые сутки после операции.
Прогноз. Профилактика
Без своевременного адекватного лечения могут развиться опасные для жизни осложнения: нарушения сердечного ритма, остановка сердца, кардиогенный шок, выраженная сердечная недостаточность, различные тромбоэмболии и разрыв аневризмы . Аневризма может стать причиной смерти в течение одного года после перенесённого острого инфаркта миокарда — смертность у пациентов с аневризмой в шесть раз выше, чем у пациентов без неё . Однако при своевременном хирургическом лечении пятилетняя выживаемость составляет около 80 % .
Профилактика аневризмы сердца
Профилактика заключается в максимально раннем распознавании ишемической болезни сердца, которая является причиной острого инфаркта миокарда с развитием аневризмы. Для этого необходимо ежегодно проходить обследование у кардиолога, особенно пожилым пациентам и людям, у чьих родителей и ближайших родственников выявлены заболевания сердца.
При первых признаках коронарной недостаточности (давящей или жгучей боли за грудиной, иногда отдающей в лопатку или нижнюю челюсть и проходящую при кратковременном отдыхе) необходимо срочно обратиться к кардиологу и выполнить необходимые исследования: электрокардиографию, суточный мониторинг ЭКГ, эхокардиографию и стресс-эхокардиографию.
При необходимости доктор направит пациента на коронарографию, которая подтвердит или исключит поражение коронарных артерий — сосудов, питающих миокард. Если поражение коронарных артерий подтвердится, то пациенту предложат один из способов лечения: стентирование коронарных артерий или аортокоронарное шунтирование в зависимости от особенностей анатомии и объёма поражения коронарного русла. Эти процедуры позволят в будущем избежать острого инфаркта миокарда с формированием аневризмы.
Для профилактики аневризмы при развитии острого инфаркта миокарда очень важно как можно быстрее восстановить кровоток по тромбированной артерии. Благодаря запущенной в 2000-х годах программе здоровья, в нашей стране открылось достаточное количество сердечно-сосудистых центров. Пациентов стали значительно быстрее доставлять в стационар. Это позволяет оперативно выполнять коронарографию и проводить стентирование поражённых коронарных артерий, что снизило частоту случаев аневризмы сердца после инфаркта.
Список литературы
- Coltharp W. H., Hoff S. J., Stoney W. S. et al. Ventricular aneurysmectomy. A 25-year experience // Ann Surg. — 1994. — № 6. — Р. 707–713. ссылка
- Vallabhajosyula S., Kanwar S., Aung H. et al. Temporal Trends and Outcomes of Left Ventricular Aneurysm After Acute Myocardial Infarction // Am J Cardiol. — 2020. — Vol. 133. — Р. 32–38. ссылка
- Sui Y., Teng S., Qian J. et al. Treatment outcomes and therapeutic evaluations of patients with left ventricular aneurysm // J Int Med Res. — 2019. — № 1. — Р. 244–251. ссылка
- Bulluck H., Chan M. H. H., Paradies V. et al. Incidence and predictors of left ventricular thrombus by cardiovascular magnetic resonance in acute ST-segment elevation myocardial infarction treated by primary percutaneous coronary intervention: a meta-analysis // J Cardiovasc Magn Reson. — 2018. — № 1. ссылка
- You J., Wang X., Wu J. et al. Predictors and prognosis of left ventricular thrombus in post-myocardial infarction patients with left ventricular dysfunction after percutaneous coronary intervention // J Thorac Dis. — 2018. — № 8. — Р. 4912–4922. ссылка
- Zhang Q., Zhang Z., Jin L. et al. Prognosis and New Predictors of Early Left-Ventricular Thrombus Following ST-Elevation Myocardial Infarction // Int J Gen Med. — 2021. — Vol. 14. — P. 8991–9000.ссылка
- Орлов В. Н. Руководство по электрокардиографии. — 9-е издание. — М.: МИА, 2017. — 560 с.
- Бокерия Л. А., Милиевская Е. Б., Прянишников В. В. и др. Сердечно-сосудистая хирургия — 2020. Болезни и врождённые аномалии системы кровообращения. Ежегодный статистический сборник. — М.: Национальный медицинский исследовательский центр сердечно-сосудистой хирургии имени А. Н. Бакулева, 2021. — 294 с.
- Zhang Z., Guo J. Predictive risk factors of early onset left ventricular aneurysm formation in patients with acute STelevation myocardial infarction // Heart Lung. — 2020. — № 1. — Р. 80–85.ссылка
- Попов Л. В., Вахромеева М. Н., Вахромеева А. Ю. и др. Успешная коррекция постинфарктной аневризмы левого желудочка с большой зоной рубцового поражения // Вестник НМХЦ им. Н. И. Пирогова. — 2019. — № 2. — C. 118–121.
- Павлов А. В., Гордеев М. Л., Терещенко В. И. Виды хирургического лечения постинфарктных аневризм левого желудочка // Альманах клинической медицины. — 2015. — № 38. — С. 105–112.
- Ruzza A., Czer L. S. C., Arabia F. et al. Left Ventricular Reconstruction for Postinfarction Left Ventricular Aneurysm: Review of Surgical Techniques // Tex Heart Inst J. — 2017. — № 5. — Р. 326–335. ссылка
- Макарова Е. В., Минин С. М., Чернов В. И. и др. Сцинтиграфическая оценка жизнеспособности ишимизированного миокарда у пациентов с постинфарктной аневризмой левого желудочка // Российский кардиологический журнал. — 2007. — № 6. — Р. 22–26.
- Староверов И. И., Шахнович Р. М., Гиляров М. Ю. и др. Евразийские клинические рекомендации по диагностике и лечению острого коронарного синдрома с подъёмом сегмента ST (ОКСпST) // Евразийский кардиологический журнал. — 2020. — № 1. — С. 4–77.
- Земцовский Э. В., Малев Э. Г., Лобанов М. Ю. и др. Малые аномалии сердца и диспластические фенотипы // Российский кардиологический журнал. — 2012. — № 9. — С. 77–81.
- Mickleborough L. L., Carson S., Ivanov J. Repair of dyskinetic or akinetic left ventricular aneurysm: results obtained with a modified linear closure // J Thorac Cardiovasc Surg. — 2001. — № 4. — Р. 675–682. ссылка
- Драпкина Е. С., Давыдов И. В. История оперативного лечения постинфарктных аневризм сердца // Вестник совета молодых учёных и специалистов Челябинской области. — 2017. — № 4. — С. 27.