Аномалия Арнольда — Киари (Chiari Malformations) — это врождённое смещение мозжечка в позвоночный канал. Вместе с мозжечком может смещаться ствол мозга (продолговатый мозг и варолиев мост) . Для заболевания характерны слабость, онемение в руках и ногах, затруднение в произношении слов, нарушение глотания и дыхания, неустойчивость при ходьбе и в положении стоя, головная боль и боль в шее. Пациенты обычно жалуются на усиление болей при натуживании, кашле, чихании, смехе.
Заболевание ещё называют мальформацией или синдромом Арнольда — Киари.
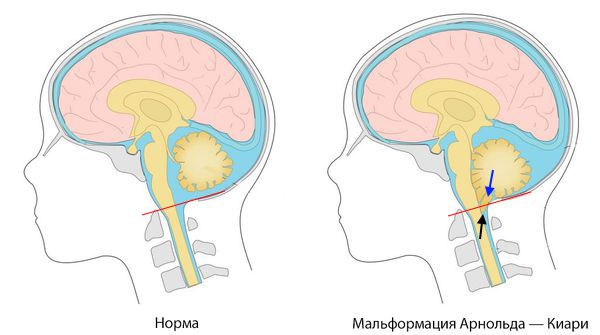
Мальформация Арнольда — Киари. Смещение миндалин (чёрная стрелка) в каудальном направлении (синяя стрелка) ниже плоскости большого затылочного отверстия (красная линия).
Распространённость
Мальформация Арнольда — Киари встречается у 33–82 человек на 100 000 населения . Женщины болеют приблизительно в 1,3 раза чаще мужчин . В большинстве случаев заболевание протекает бессимптомно и выявляется случайно при проведении КТ или МРТ головного мозга по другим показаниям.
Причины аномалии Арнольда — Киари
Зачастую мальформация Киари — это врождённое заболевание, которое возникает из-за того, что объём задней черепной ямки меньше размера мозжечка. В результате чего мозжечок выходит за её пределы, сдавливая мозговой ствол, сужая субарахноидальное пространства и центральный канал спинного мозга .
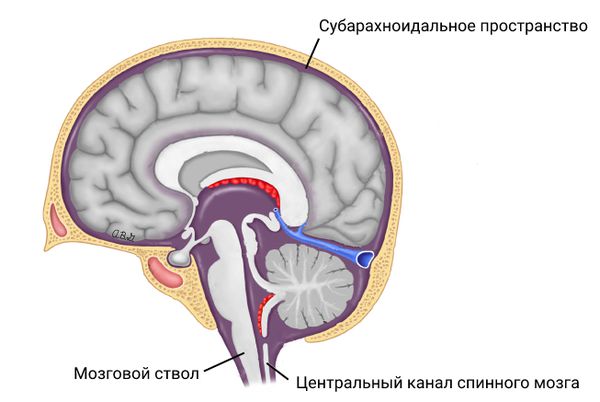
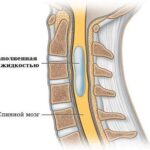
Субарахноидальное пространство, мозговой ствол и канал спинного мозга
Также выделяют приобретённое смещение миндалин мозжечка — псевдомальформацию. Она может развиться, например, при растущей опухоли в задней черепной ямке, чрезмерном выведении (дренировании) спинномозговой жидкости при выполнении люмбальной пункции у пациентов с черепно-мозговой травмой и гидроцефалией.
Мальформации Киари нередко связаны с патологией спинного мозга, например сирингомиелией — хроническим заболеванием, при котором в спинном мозге образуются полости трубчатой формы. У этих болезней общий механизм развития, он описан в разделе «Патогенез».
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аномалии Арнольда — Киари
Одно из первых проявлений — это нарушение дыхания, оно становится шумным. Это связано с параличом или снижением подвижности голосовых связок. Также у таких пациентов затруднено глотание, что приводит к попёрхиванию. При этом ребёнок нередко теряет сознание. В старшем возрасте снижается чувствительность в руках и ногах, походка становится шаткой, неустойчивой . Среди детей, родившихся с мальформацией Киари II типа, 1/3 погибают, не дожив до 5 лет, основная причина смерти — остановка дыхания (апноэ).
Все типы мальформации Киари проявляются схожими симптомами, но разной выраженности.
К симптомам болезни относятся:
- двигательные расстройства (у 40–74 % пациентов), нарушения сухожильных рефлексов (38–52 %), быстрые ритмичные сокращения мышц, неловкость и неуклюжесть движений (15 %), пошатывание при ходьбе или в положении стоя (20–40 %), нарушение координации (атаксия);
- симптом Вальсальвы — боль в шейно-затылочной области, возникающая при смехе, чихании и кашле (60–70 %);
- снижение чувствительности, слабость в руках и ногах (50 %);
- нарушение глотания (10 %) и частоты дыхания (10 %);
- тошнота и рвота;
- неконтролируемые движения глаз, или нистагм (23–70 %);
- прогрессирующий сколиоз при сочетании с сирингомиелией (30 %) ;
- замедленная речь с чётким разделением слов на слоги;
- тошнота, рвота, головная боль, которые усиливаются при наклоне головы, — возникают из-за нарушения оттока ликвора от головного мозга, являются характерным проявлением обструктивной гидроцефалии;
- миеломенингоцеле, или спинномозговая грыжа, — характеризуется «выбуханием» части спинного мозга и/или спинномозговых корешков, прикрытых лишь кожей, через несросшиеся дужки позвонков .
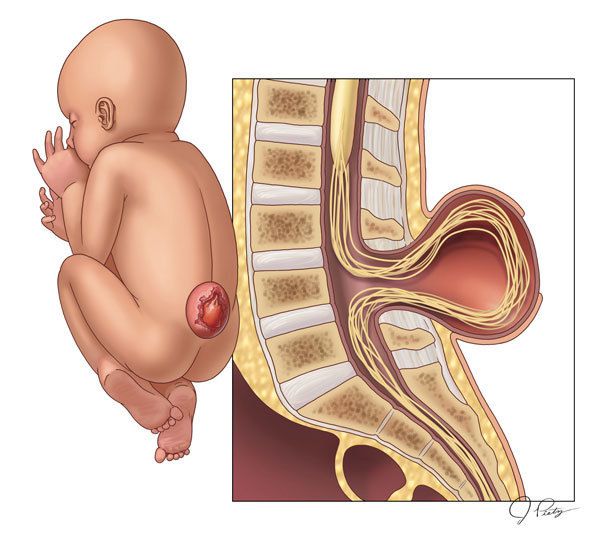
Миеломенингоцеле, или спинномозговая грыжа
Мальформация Киари I типа может не проявляться до подросткового либо взрослого возраста.
Симптомы болезни у детей и взрослых схожи . Но у детей заболевание чаще проявляется апноэ — нарушением дыхания во сне, опасным для жизни ребёнка. Эта патология наиболее характерна для детей с мальформацией Киари II типа до двухлетнего возраста, особенно часто она встречается у пациентов младше трёх месяцев.
Патогенез аномалии Арнольда — Киари
Разработано несколько теорий патогенеза врождённой мальформации Арнольда — Киари, но ни одна из них не объясняет все особенности болезни .
Согласно молекулярно-генетической теории, заболевание развивается из-за дефектов внутриутробного развития, вызванных генетическими аномалиями, и проявляется нарушениями при делении заднего мозга на мост и мозжечок. Однако большинство мальформаций Киари возникают случайно и не наследуются. Таким образом, причиной может быть спонтанная мутация либо делеция (потеря участка хромосомы), а так же вредные привычки матери при планировании и вынашивании ребёнка.
Теория «скученности» объясняет появление болезни недостаточным развитием костей черепа, в результате чего задняя черепная ямка не увеличивается до нужного размера. В результате ткани мозга ущемляются и выдавливаются в позвоночный канал.
По теории гидродинамической пульсации считается, что болезнь развивается из-за прогрессирующей гидроцефалии — избыточного скопления ликвора (спинномозговой жидкости) в полости черепа, давящего на мозжечок и ствол мозга плода.
Теория олиго-спинномозговой жидкости объясняет развитие болезни дефектом закрытия нервной трубки на раннем этапе развития плода. Малый объём спинномозговой жидкости, её нехватка, не даёт «расправиться» желудочковой системе эмбриона, приводя к смещению структур задней черепной ямки в каудальном направлении, т. е. ближе к нижней части туловища.
Исследования патогенеза «расщепления» спинного мозга (сирингомиелии) показали, что сирингомиелия и мальформация Арнольда — Киари имеют общий механизм развития:
- При мальформации из-за ущемления в большом затылочном отверстии миндалин и червя мозжечка затрудняется отток спинномозговой жидкости по центральному каналу, что приводит к её избыточному скоплению и расширению желудочковой системы головного мозга — развитию гидроцефалии, или водянки головного мозга.
- Сирингомиелия развивается из-за затруднённого обратного тока ликвора от спинного к головному мозгу. При этом спинномозговая жидкость, которая задерживается в спинном мозге, вызывает его отёк и как бы растягивает его изнутри, приводя к образованию полостей в его толще .
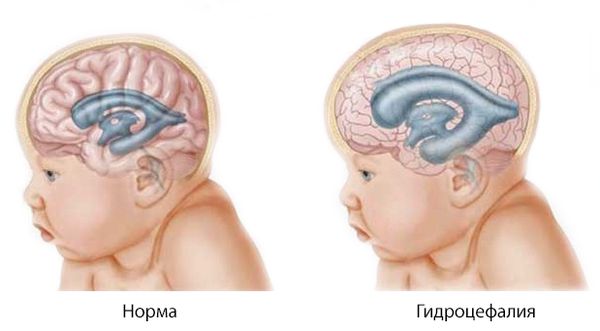
Гидроцефалия
Классификация и стадии развития аномалии Арнольда — Киари
В 1891 году немецкий патолог Ганс Киари выделил четыре типа мальформации:
- I тип — миндалины мозжечка имеют неправильную (клиновидную) форму, смещены более чем на 3 мм ниже плоскости большого затылочного отверстия.
- II тип — червь, миндалины мозжечка, четвёртый желудочек и продолговатый мозг смещены в большое затылочное отверстие. Объём задней черепной ямки при этом меньше нормы, а большое затылочное отверстие — больше. Гидроцефалия и сирингомиелия встречаются у большинства пациентов; более чем в 95 % случаев имеется спинномозговая грыжа.
- III тип — характерно наличие энцефалоцеле (мозговой грыжи) с выбуханием мозговой ткани в виде пузыря через несросшиеся кости черепа. Задняя черепная ямка меньше нормы, её структуры смещены в позвоночный канал.
- IV тип — верхний продольный синус расщеплён в обход энцефалоцеле, располагающегося в области затылка, имеются гидроцефалия, гипоплазия мозжечка, недоразвитый намёт мозжечка и другие патологии. В современной классификации этот тип не выделяют.
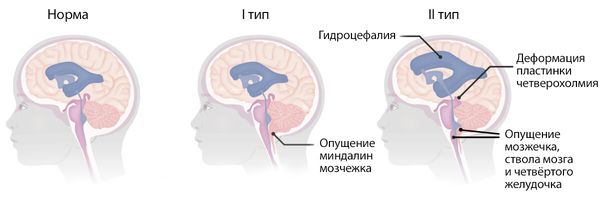
Мальформация Киари I и II типа
В основном встречаются первые два типа. Мальформация Киари II типа встречается более чем у 95 % детей, родившихся со спинномозговой грыжей (миеломенингоцеле). У 1/3 из них к пяти годам появляются симптомы, связанные с поражением мозгового ствола.
Мальформация III типа обычно несовместима с жизнью ребёнка, поэтому в практике врача встречается крайне редко . Начиная с 1891 года, в литературе описано всего лишь 57 случаев мальформации Арольда — Киари III типа .
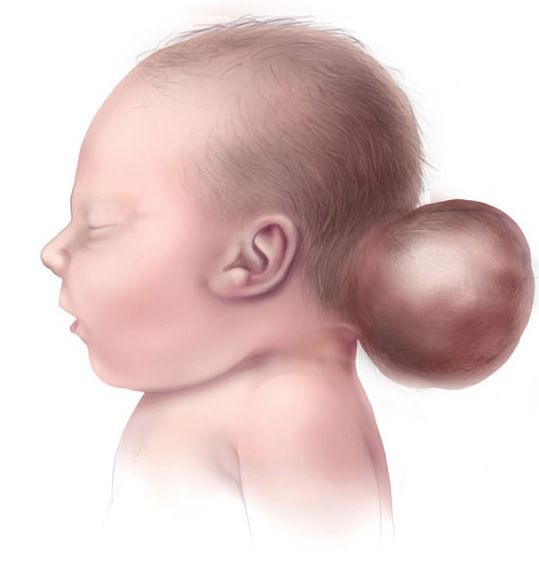
Мальформация III типа с мозговой грыжей
Также выделяют мальформацию Арнольда — Киари 0-го типа. Заболевание проявляется сириногомиелией с незначительным (< 3 мм) смещением структур задней черепной ямки в большое затылочное отверстие либо без смещения. После операции (декомпрессии задней черепной ямки) состояние больных с этим типом мальформации обычно улучшается.
Помимо вышеперечисленных разновидностей мальформации Арнольда — Киари, выделяют ещё 1,5-й тип, как осложнённую форму I типа. Помимо смещения миндалин мозжечка в большое затылочное отверстие, удлиняется и смещается мозговой ствол, нижний угол 4-го желудочка опускается ниже плоскости большого затылочного отверстия. Заболевание обычно усугубляется сопутствующей сириногмиелией. У пациентов с мальформацией 1,5-го типа краниоцервикальная декомпрессия не улучшает состояние, как у больных с мальформацией I типа.
Осложнения аномалии Арнольда — Киари
Осложнения при аномалии Киари развиваются из-за сдавления мозгового ствола смещающимися миндалинами и червем мозжечка в большое затылочное отверстие.
Это приводит к нарушению:
- работы нервных центров, отвечающих за дыхание;
- передачи нервных импульсов к нервным клеткам глотки и языка;
- функций проводящих волокон, по которым импульсы поступают к рукам/ногам и обратно к мозгу;
- циркуляции спинно-мозговой жидкости из-за сужения центрального канала спинного мозга, физиологических отверстий IV желудочка и подоболочечных пространств в области краниовертебрального перехода.
Пациент может страдать от постоянных головных болей, не уменьшающихся на фоне приёма лекарственных препаратов. Также может болеть спина, ухудшаться зрение и походка, возникать затруднения при проглатывании пищи. Эти симптомы становятся хроническими и ограничивают нормальный образ жизни, что нередко требует стационарного лечения.
Кроме того, если лечение не начато вовремя, пациент может внезапно умереть. Это связано с тем, что в стволе головного мозга находится «пункт контроля», отвечающий за работу сердечно-сосудистой и дыхательной систем. При его раздражении, развивающемся из-за ущемления и сдавления в большом затылочном отверстии, нарушается дыхание и работа сердца, что может стать причиной внезапной смерти больного.
Диагностика аномалии Арнольда — Киари
Для установления диагноза мальформации Арнольда — Киари врачу необходимо тщательно изучить жалобы пациента, собрать анамнез (историю развития) заболевания и одновременно подкрепить свои предположения проведением специальных исследований.
Ультразвуковое исследование (УЗИ) плода в третьем триместре беременности — это самый ранний метод пренатальной диагностики. При проведении УЗИ можно выявить гидроцефалию, опущение миндалин мозжечка и косвенные признаки расщепления позвоночника (несросшихся дужек позвонков). Учитывая, что гидроцефалия сопровождает мальформацию Киари только в 20 % случаев, пренатальное УЗИ не всегда позволяет установить диагноз. Если у плода диагностировали мальформацию II типа, рекомендуются оперативные роды (кесарево сечение), чтобы избежать родовой травмы ЦНС .
С мальформацией Адрольда — Киари сталкиваются врачи нескольких специальностей:
- Врач-акушер — первый, кто видит новорождённого и, при наличии спинномозговой грыжи, может заподозрить мальформацию Киари II типа.
- Врач-невролог — оценивает психомоторное развитие ребёнка, выявляя отклонения в неврологической симптоматике: пониженный мышечный тонус, ослабление хватательного и глотательного рефлекса, судороги, дрожание, косоглазие, выбухание и напряжённость родничка, быстрый рост окружности головы, ночное недержание мочи. Детский невролог наблюдает пациентов с такой симптоматикой на всех этапах обследования и лечения по мере взросления ребёнка.
- Врач-педиатр — помимо оценки психомоторного развития ребёнка, исследует способность к самостоятельному переворачиванию и опоре на руки, вегетативные и сосудистые расстройства, оценивает реакцию на родителей: улыбку, лепетную речь, тянется ли ребёнок к взрослому, чтобы взяли на руки. В обязанности педиатра входит выявление сопутствующих заболеваний (например, ДЦП и сколиоза) со своевременным направлением к врачам смежных специальностей.
- Врач-офтальмолог — выявляет застойные явления на глазном дне и атрофию зрительных нервов.
- Врач-ортопед — оценивает дизрафический статус: деформацию позвоночника, рук, ног, акромегалоидные черты лица, неправильную форму стоп.
- Нейропсихолог — оценивает и корректирует психомоторное развитие ребёнка, проводит психотерапевтическую работу с ним и родителями на всех стадиях лечения.
Лабораторных показателей (например, биомаркеров в крови и спинномозговой жидкости), подтверждающих диагноз, не существует.
Магнитно-резонансная томография (МРТ) — наиболее информативный метод диагностики, позволяющий выявить характерные для мальформации Киари нарушения.
МРТ-критерии для постановки диагноза:
- опущение хотя бы одной миндалины мозжечка более чем на 5 мм;
- смещение вниз обеих миндалин не менее чем на 3–5 мм при сочетании с другими патологиями (сирингомиелией, перегибом цервико-медуллярного перехода) и при отсутствии других поражений головного мозга .
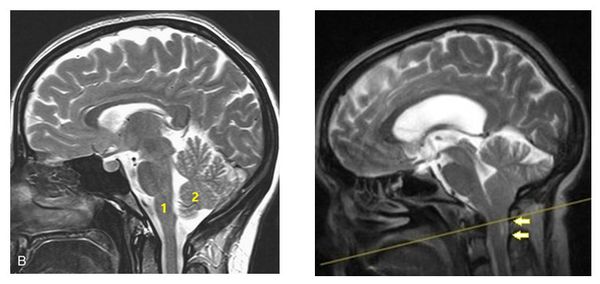
МРТ головного мозга, сагиттальный срез (T2 режим)
Изображение слева — нормальное, физиологическое взаимоотношение ствола мозга (1), мозжечка (2) с костными структурами, формирующими заднюю черепную ямку. Изображение справа — мальформация Арнольда —Киари I типа: «вклинение» миндалин мозжечка в большое затылочное отверстие (жёлтые стрелки).
МРТ противопоказана при наличии в теле пациента металлического (магнитного) импланта, например пластины или штифта, установленных ранее при остеосинтезе перелома, или магнит-несовместимого электрокардиостимулятора. Их смещение в магнитном поле аппарата может привести к увечью пациента. МРТ также противопоказано в первом триместре беременности, её невозможно провести у пациентов с клаустрофобией и выраженным болевым синдромом, не позволяющим находиться в неподвижном положении. Движение пациента во время исследования приводит к помехам получаемых изображений, что сводит информативность к нулю.
При невозможности проведения МРТ выполняется компьютерная томография (КТ). Отличием КТ от МРТ является способность первой визуализировать кости, что позволяет выявлять их общие дефекты, особенно в области краниовертебрального перехода (там, где череп соединяется с шейными позвонками).
Также для оценки взаимоотношений нервных структур позвоночного канала с содержимым спинномозговой грыжи может применяться миелография — исследование спинного мозга с введением контрастного (красящего) вещества в позвоночный канал. После введения контраста выполняется КТ либо рентгенография интересующей области позвоночника.
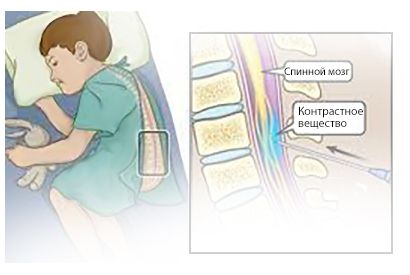
Миелография
Лечение аномалии Арнольда — Киари
При аномалии Киари I типа без неврологических нарушений, но с выявленной при МРТ сирингомиелией, рекомендуется пройти фазово-контрастную МРТ. Если обследование показало нарушение оттока спинномозговой жидкости от головного мозга, потребуется оперативное лечение. При нормальном оттоке или частичной непроходимости показано амбулаторное наблюдение неврологом. При нарастании неврологических расстройств (гидроцефальный синдром, признаки сдавления ствола головного мозга) повторно выполняется МРТ и принимается решение об оперативном лечении — декомпрессии (освобождении, создании дополнительного объёма) задней черепной ямки .
При стабильном состоянии пациента, жалобах, не приводящих к значимым нарушениям, отсутствии признаков прогрессирования заболевания в течение нескольких лет от хирургического вмешательства лучше воздержаться. Риск смерти в результате декомпрессии задней черепной ямки составляет от 0,7 до 12 %, паралича половины тела — от 0,5 до 2,1%, нарушения речи — от 0,4 до 1%, отёка мозга — 5 % .
При II и III типе аномалии Арнольда — Киари хирургическое лечение по закрытию дефекта нервной трубки выполняется сразу же после рождения. В некоторых случаях при мальформации Киари требуется хирургическое лечение гидроцефалии, для чего проводятся операции шунтирования ликвора .
Если оперативное вмешательство сопряжено с высокими рисками и его проведение невозможно, пациенты наблюдаются неврологом, проходят МРТ для контроля гидроцефалии, сирингомиелии и выраженности смещения миндалин мозжечка .
Декомпрессия задней черепной ямки
Целью декомпрессии задней черепной ямки при мальформации Арнольда — Киари является расширение так называемой «дуральной воронки» — области краниовертебрального перехода, в которой череп соединяется с шейными позвонками. Через срединный разрез кожи с разведением мышц в стороны удаляется часть затылочной кости и задняя дуга первого шейного позвонка (атланта). Иногда проводится вскрытие твёрдой мозговой оболочки с последующей её пластикой. Операция позволяет полностью восстановить циркуляцию ликвора в большой затылочной цистерне (где головной мозг переходит в спинной), а также увеличить объём задней черепной ямки и устранить сдавление миндалин мозжечка и ствола головного мозга.
Считается, что декомпрессия задней черепной ямки устраняет градиент давления ликвора в области краниовертебрального перехода — один из пусковых факторов в развитии сирингомиелии. Наиболее часто при мальформации Киари выполняется декомпрессия задней черепной ямки. Твёрдая мозговая оболочка вскрывается, миндалины мозжечка уменьшаются под воздействием высокой температуры (коагуляции) или после частичного удаления (резекции), отверстие в твёрдой мозговой оболочке ушивается с использованием заплаты из собственной ткани пациента.
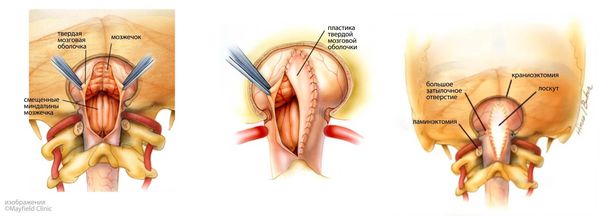
Декомпрессия задней черепной ямки
После операции декомпрессии задней черепной ямки может потребоваться реабилитационное лечение в специализированном медицинском, санаторно-восстановительном центре. Для скорейшего восстановления после операции применяется физиотерапия и лечебная физкультура.
В 90-х годах XX века был предложен метод лечения мальформации Киари, заключающийся в рассечении концевой нити спинного мозга. Ряд учёных считают, что мозговой ствол и миндалины мозжечка смещаются в каудальном направлении из-за синдрома фиксированного спинного мозга. При указанной операции устраняется патологический механизм натяжения нижней части спинного мозга (конского хвоста).
Методика операции заключается в хирургическом рассечении концевой нити — связки, фиксирующей спинной мозг в позвоночном канале на поясничном уровне. Однако достоверных доказательств эффективности этого оперативного вмешательства пока не получено. У метода имеются как свои сторонники , так и противники, считающие выполнение операции у пациентов с мальформацией Киари научно необоснованной, если синдром фиксированного спинного мозга инструментально не подтверждён .
Ранние послеоперационные осложнения могут включать псевдоменингоцеле, ликворею, некроз кожного лоскута. При их развитии у детей обычно не требуется проведение повторных ревизионных вмешательств .
После проведённой операции добиться полного выздоровления удаётся у 68 % пациентов, у 12 % сохраняются невыраженные остаточные неврологические расстройства, у 20 % состояние не меняется. Лучших результатов удаётся достичь при ранней коррекции болезни. Продолжительность заболевания более двух лет считается плохим прогностическим признаком для полного выздоровления .
Прогноз. Профилактика
Состояние пациентов с бессимптомным течением или незначительно выраженными симптомами чаще всего остаётся стабильными. При своевременном лечении мальформации Арнольда — Киари I и II типов можно достичь хороших результатов, вплоть до полного устранения неврологических расстройств .
Прогноз при мальформации Арнольда — Киари III типа неблагоприятный даже при проведении срочного оперативного вмешательства .
Профилактика
При планировании беременности и во время вынашивания ребёнка женщине следует отказаться от вредных привычек и придерживаться здорового образа жизни и питания.
Развитие задней черепной ямки может нарушиться из-за родовой травмы либо черепно-мозговых травм в детстве. Поэтому профилактика заключается в предотвращении в предотвращении родовых и других травм.
Список литературы
- Sarnat H. B. Disorders of segmentation of the neural tube: Chiari malformations // Handb Clin Neurol. — 2008. — № 87. — P. 89–103. ссылка
- Sindou M. Practical Handbook of Neurosurgery. From Leading Neurosurgeons. Volume 3. — New York: Springer, 2009.
- Quon J. L., Grant R. A., DiLuna M. L. Multimodal evaluation of CSF dynamics following extradural decompression for Chiari malformation Type I // J Neurosurg Spine. — 2015. — № 6. — Р. 622–630.ссылка
- Tubbs R. S., Oakes W. J. The Chiari Malformations. — New York: Springer, 2013. — 377 р.
- Chiari Malformation. American Association of Neurological Surgeons. [Электронный ресурс]. Дата обращения: 15.11.2021.
- Dias M. Myelomeningocoele. — London: Churchill Livingstone, 1999. — P. 33–61.
- Wilkinson D. A., Johnson K., Garton H. J. et al. Trends in surgical treatment of Chiari malformation Type I in the United States // J Neurosurg Pediatr. — 2017. — № 2. — Р. 208–216. ссылка
- Дзяк Л. А., Зорин Н. А., Егоров В. Ф., Чередниченко Ю. В. Мальформация Арнольда — Киари: классификация, этиопатогенез, клиника, диагностика (обзор литературы) // Украинский нейрохирургический журнал. — 2001. — № 1. — С. 17–23.
- Greenberg M. S. Handbook of Neurosurgery. — 6th ed. — New York: Thieme Medical Publishers. — 2006. — 1016 p.
- Paul K. S., Lye R. H., Strang F. A., Dutton J. Arnold-Chiari malformation. Review of 71 cases // J Neurosurg. — 1983. — № 2. — Р. 183–187.ссылка
- Khoury C. Chiari malformations // UpToDate. — 2018.
- Pearce J. M. Arnold chiari, or «Cruveilhier cleland Chiari» malformation // J Neurol Neurosurg Psychiatry. — 2000. — № 1. — P. 13. ссылка
- Ассоциация нейрохирургов России. Диагностика и лечение Мальформации Киари у детей: клинические рекомендации. — СПб., 2015. — 11 с.
- Institut Chiari & Siringomielia & Escoliosis of Barcelona. Arnold-Chiari Syndrome Type I. — 2019.
- Batzdorf U., McArthur D. L., Bentson J. R. Surgical treatment of Chiari malformation with and without syringomyelia: experience with 177 adult patients // J Neurosurg 118. — 2013. — № 2. — Р. 232–242. ссылка
- Сафин Ш. М., Хачатрян В. А., Гехтман А. Б. и др. Аномалия Арнольда — Киари. — Уфа: ФГБОУ ВО БГМУ Минздрава России, 2020. — 76 с.
- Pakzaban P. Chiari Malformation // Medscape. — 2018.
- Badie B., Mendoza D., Batzdorf U. Posterior fossa volume and response to suboccipital decompression in patients with Chiari I malformation // Neurosurgery. — 1995. — № 2. — Р. 214–218.
- Иванов В. А., Семишкурова А. А. Синдром (аномалия) Арнольда — Киари: учебное пособие. — Курск: Курский государственный университет, 2016. — 10 с.
- Иванов А. А. Клиника, диагностика и оперативное лечение мальформации Киари I типа в разных возрастных группах: дис. … канд. мед. наук: 14.01.18. — СПб., 2016. — 213 с.
- Ivashchuk G., Loukas M., Blount J. P. Chiari III malformation: a comprehensive review of this enigmatic anomaly // Childs Nerv Syst. — 2015. — № 31. — Р. 2035–2040.ссылка
- Milhorat H. T., Bolognese P. A., Nishikawa M. et al. Association of Chiari malformation type I and tethered cord syndrome: preliminary results of sectioning filum terminale // Surg Neurol. — 2009. — № 1. — Р. 20–35.ссылка
- Milano J. B., Barcelos E. S., Onishi F. J. et al. The effect of filum terminale sectioning for Chiari 1 malformation treatment: systematic review // Neurol Sci. — 2020. — № 2. — Р. 249–256. ссылка