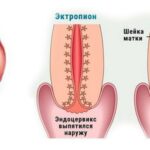
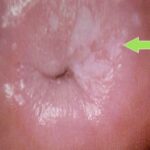
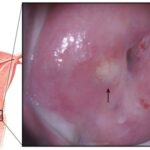
Эктопия шейки матки — это состояние шейки матки, которое характеризуется смещением кнаружи границы между цилиндрическим и многослойным плоским эпителием.
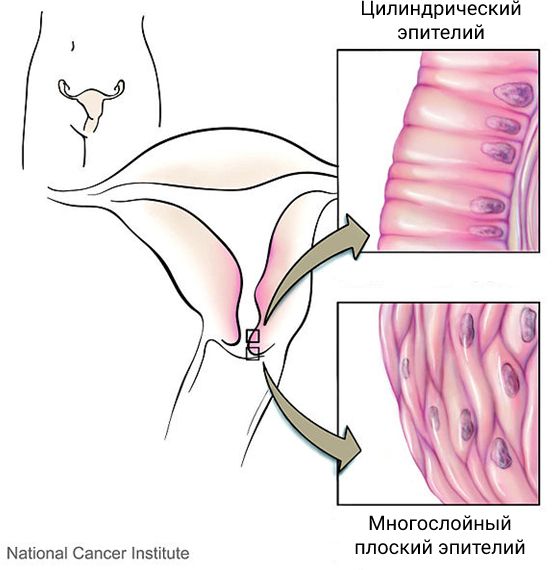
Цилиндрический и многослойный плоский эпителий
В норме цилиндрический эпителий выстилает канал шейки матки изнутри, а многослойный плоский должен покрывать видимую часть шейки матки. При эктопии цилиндрический эпителий в той или иной степени выходит на поверхность влагалищной части шейки матки. Такое расположение для него нетипично. Цилиндрический эпителий плохо приспособлен к кислой вагинальной среде, что вызывает ряд проблем. Данное состояние иногда называют ложной, железистой или псевдоэрозией, а также эндоцервикозом или железисто-мышечной гиперплазией.
Распространённость эктопии
У молодых нерожавших девушек до 25 лет эта патология встречается более чем в 50 % случаев. Женщины старше 40 с ней практически не сталкиваются. Сейчас считается, что неосложнённая эктопия у девочек-подростков, женщин раннего репродуктивного возраста, а также у беременных является вариантом физиологической нормы.
В иных случаях приобретённую эктопию расценивают как фоновое заболевание половой сферы, имеющее мультифакторную природу и потенциально способное при определённых предрасполагающих условиях спровоцировать развитие злокачественноного новообразования (рака шейки матки).
Факторы, способствующие развитию эктопии
Эндогенные (внутренние):
- наследственная предрасположенность;
- раннее начало менструаций (в возрасте моложе 12 лет);
- сбои менструального цикла;
- неправильное половое развитие;
- хронические болезни, в том числе воспалительные заболевания репродуктивной сферы;
- эндокринная патология;
- нарушения функции иммунной системы.
Экзогенные (внешние):
- инфекции, передающиеся половым путём, особенно вирус папилломы человека, а также хламидийная, микоплазменная, герпесвирусная инфекции и др.;
- травматизация шейки матки (аборты, осложнённые роды, частое и длительное применение химических методов контрацепции);
- нерациональное использование гормональных противозачаточных средств;
- профессиональные вредности, неблагоприятные экологические факторы, вредные привычки.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы эктопии шейки матки
Неосложнённая эктопия не даёт каких-либо субъективных симптомов и обычно обнаруживается гинекологом в ходе профилактического осмотра в зеркалах. Выглядит она как бледно-розовое или ярко-красное пятно неправильной формы с зернистой поверхностью, располагающееся вокруг наружного зева шейки матки.
Характерным симптомом при кольпоскопическом осмотре также является особая реакция участка эктопии на пробы с уксусной кислотой и раствором Люголя (5%-й водный раствор йода). Эктопированный участок бледнеет и раствором Люголя не окрашивается.
Осложнённые формы нередко сочетаются с воспалительными проявлениями в половых путях и могут сопровождаться обильными белями, ощущением зуда в области вульвы, болезненностью при половых актах, иногда — кровянистыми выделениями после полового акта.
Зачастую эктопию обнаруживают при обращении пациентки к гинекологу по поводу нарушений менструального цикла и/или проблем с зачатием. Однако до сих пор не удалось выяснить, является ли эктопия причиной данных нарушений либо имеет с ними общие предпосылки.
Патогенез эктопии шейки матки
Патогенез эктопии шейки матки продолжает изучаться. Выдвигается целый ряд теорий развития данного состояния.
Врождённая эктопия формируется во внутриутробном периоде, когда смещение границ эпителия считается нормальным этапом развития. Это физиологическое состояние, не требующее лечения и не представляющее опасности в плане озлокачествления. Причины, по которым смещение сохраняется в подростковом и молодом возрасте, до конца не выяснены.
Место стыка двух видов эпителия, в которой происходят изменения, называется зоной трансформации. Она особенно уязвима в плане развития злокачественных новообразований. Около 90 % случаев рака шейки матки развивается именно здесь.
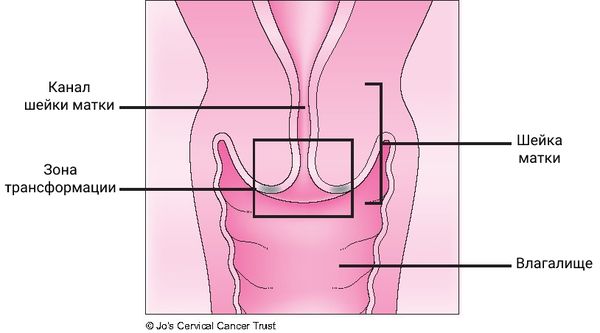
Зона трансформации
Атипично расположенный цилиндрический эпителий более подвержен внешним влияниям, хуже защищён от инфекций. Интенсивное деление клеток зоны трансформации повышает вероятность возникновения нежелательных мутаций, которые в итоге могут стать причиной развития опухолей.
Воспалительная теория развития приобретённой эктопии подтверждается тем, что это состояние довольно часто сочетается с хроническими воспалительными процессами в органах репродуктивной сферы, инфекциями, передающимися половым путём. Согласно воспалительной теории, участок эктопии представляет собой своеобразный резервуар патологической микрофлоры, поддерживающей хроническое воспаление.
Иммунологическая теория связывает формирование эктопии с нарушениями местного гуморального и клеточного иммунитета, в частности с понижением активности Т-лимфоцитов и повышением синтеза отдельных классов иммуноглобулинов. Шейка матки обеспечивает иммунный барьер на пути внешних неблагоприятных факторов. С этой целью вырабатывается особый слизистый секрет, имеющий сложный состав, который может нарушаться вследствие воздействия тех же гормональных колебаний и других факторов. Выраженность эктопии, как правило, положительно взаимосвязана с выраженностью иммунологических нарушений.
Согласно дисгормональной теории, появление цилиндрического эпителия за пределами наружного зева спровоцировано нарушением баланса между эстрогенами и прогестероном, к которым особенно чувствительны клетки зоны трансформации. У женщин с проблемами менструального цикла эктопия диагностируется в несколько раз чаще.
Травматическая теория отводит решающую роль в развитии цервикальной эктопии различным повреждениям шейки матки: разрывы при осложнённых родах, аборты, гинекологические операции и другие вмешательства могут нарушать кровоснабжение и иннервацию (связь с центральной нервной системой), что, в свою очередь, ведёт к изменениям.
В целом единая теория до сих пор не сформулирована. Вероятнее всего, истинный механизм развития эктопии представляет собой сочетание компонентов разных теорий.
Классификация и стадии развития эктопии шейки матки
Существует Международная классификация болезней (МКБ-10), Международная гистологическая классификация опухолей, Международная классификация кольпоскопических терминов, в которых представлены основные виды поражений шейки матки. Эти классификации используются исключительно специалистами — врачами-гинекологами. Они малопонятны для людей без медицинского образования. А для общего представления можно представить следующую классификацию.
По времени возникновения выделяют врождённую и приобретённую эктопию.
- Врождённая эктопия обнаруживается у женщины, которая недавно начала половую жизнь, при первом визите к гинекологу.
- Приобретённая эктопия диагностируется на ранее неизменённой шейке матки в том случае, если предыдущие гинекологические осмотры не обнаруживали признаков эктопии.
По признаку наличия осложнений различают осложнённые и неосложнённые клинические формы.
По характеру течения эктопия шейки матки может быть ранней рецидивирующей, если после проведённого лечения она вновь обнаруживается через 2-3 месяца, и поздней рецидивирующей, если до рецидива прошло 6 месяцев или более.
По морфологическим признакам эктопия шейки матки подразделяется на следующие варианты и их сочетания:
- поверхностная;
- железистая (фолликулярная) — характеризуется воспалительными признаками, скоплением желёз, разветвлёнными железистыми ходами;
- папиллярная (гистологически выявляются сосочковые структуры);
- кистозная;
- эпидермизирующаяся.
По течению цервикальная эктопия может быть прогрессирующей (пролиферирующей), стационарной (простой) и заживающей (находящейся в фазе обратного развития).
Осложнения эктопии шейки матки
К числу патологий, осложняющих течение цервикальной эктопии, относят:
- различные проявления воспаления: вагинит (кольпит), эндоцервицит, эндометрит;
- образование истинной эрозии;
- эктропион — выворот шейки матки;
- лейкоплакия — уплотнение и ороговение многослойного плоского эпителия (предраковое заболевание);
- прогрессирующая дисплазия различной степени тяжести;
- плоскоклеточный рак.
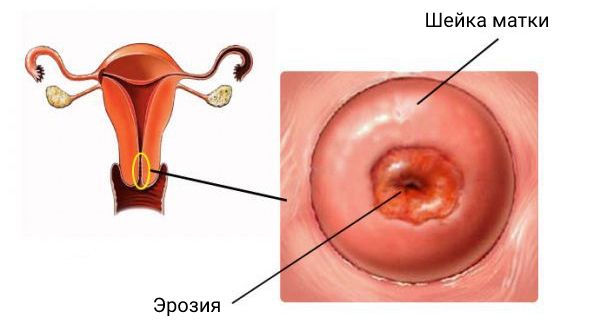
Истинная эрозия
Согласно отдельным исследованиям, эктопия может способствовать различным осложнениям в ходе беременности, вплоть до спонтанных абортов, а также повышать риск травматизации половых путей при родах. Есть данные о том, что эктопия может быть повинна в 2,7 % случаев репродуктивных потерь (невынашивания, замерших беременностей и др.). Например, осложняющий эктопию эндоцервицит способен спровоцировать восходящее инфицирование плодного яйца и преждевременный разрыв его оболочек.
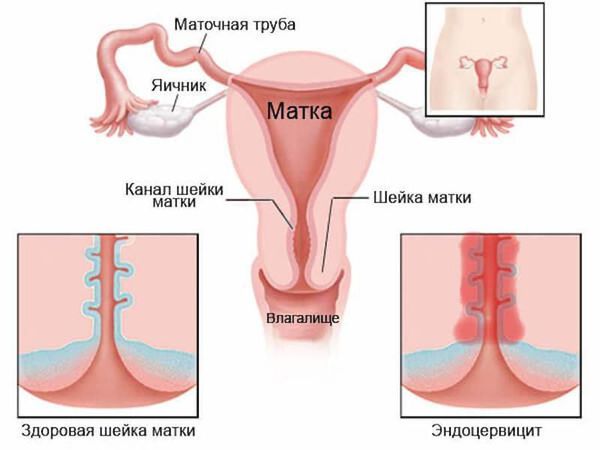
Эндоцервицит
Инфекционно-воспалительные явления в половых путях могут не только ухудшать течение беременности, осложнять родовой процесс, но и затягивать восстановление женщины в послеродовом периоде, иногда приводя к серьёзным проблемам, например:
- несостоятельность швов;
- лохиометра — задержка отделяемого секрета (лохий) в полости матки;
- субинволюция матки — замедленное восстановление дородовых размеров матки;
- эндометрит — воспалительное заболевание внутреннего слоя матки.
Эндометрит
Пациентке, страдающей эктопией, трудно самостоятельно заподозрить у себя развивающиеся осложнения, например, злокачественный процесс. Ведь до некоторых пор они не дают явных симптомов. Именно поэтому так важно своевременно проходить профилактические гинекологические обследования. Тем не менее, когда в качестве осложнений выступают воспалительные процессы, женщину могут беспокоить:
- зуд и жжение в области вульвы;
- тянущие боли и дискомфорт внизу живота;
- общее недомогание, повышение температуры тела;
- обильные белые выделения, иногда с неприятным запахом;
- болезненность при половых контактах и появление после них кровянистых выделений.
Диагностика эктопии шейки матки
Для полноценной диагностики необходимо пройти комплексное обследование. Оно включает следующие методы:
- анализ жалоб, анамнеза (истории) жизни, наследственных особенностей, сексуальной активности, применяемых методов контрацепции, выявление отклонений менструальной функции, уточнение акушерско-гинекологического анамнеза;
- гинекологический осмотр в зеркалах (эктопия имеет характерные визуальные признаки, которые затем уточняются в ходе кольпоскопии);
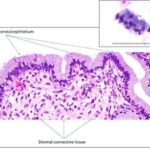
- онкоцитологическое исследование соскоба с влагалищной части шейки матки и из цервикального канала (метод Папаниколау);
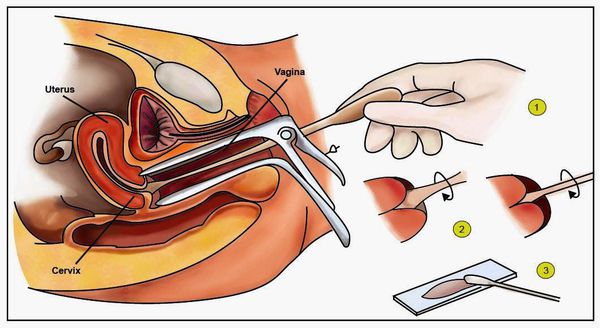
Метод Папаниколау
- расширенная кольпоскопия (пробы с уксусной кислотой и раствором Люголя), видеокольпоскопия;
- гистологическое исследование материала, полученного в результате прицельной биопсии под кольпоскопическим контролем;
- исследования на предмет наличия инфекций, передаваемых половым путём (бактериоскопическое, бактериологическое, ПЦР);
- при обнаружении папилломавирусной инфекции (штаммы высокого онкогенного риска) необходимо определить степень вирусной нагрузки;
- изучение гормонального профиля;
- определение иммунного статуса (иммунограмма).
Диагностикой обычно занимается гинеколог. При гормональных нарушениях может потребоваться консультация гинеколога-эндокринолога, при высокой степени дисплазии, подозрении на злокачественный процесс — онкогинеколога.
Лечение эктопии шейки матки
Неосложнённая цервикальная эктопия не требует лечения. Однако такая пациентка находится в группе риска, поэтому ей показано диспансерное наблюдение: ежегодное прохождение плановых профилактических осмотров с кольпоцитологическим и бактериоскопическим исследованием.
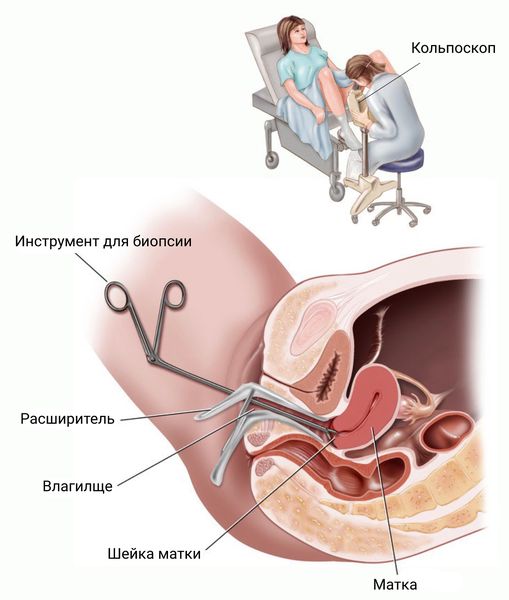
Кольпоскопия и биопсия шейки матки
Случаи цервикальной эктопии, осложнённые дисплазией высокой степени, должны лечиться онкогинекологом.
В остальных случаях выделяют следующие основные цели лечения:
- купирование воспалительного процесса;
- коррекция гормональных отклонений;
- иммунокоррекция;
- нормализация вагинальной микрофлоры;
- деструкция изменённых участков тканей;
- стимуляция восстановления многослойного плоского эпителия;
- предупреждение рецидивов.
Медикаментозная терапия включает следующие группы лекарственных средств:
- противовоспалительные препараты;
- средства для антимикробной и противовирусной терапии;
- препараты, способствующие нормализации микробиоценоза влагалища;
- иммуномодуляторы;
- средства для коррекции выявленных гормональных нарушений.
Немедикаментозное лечение
Довольно широко применяются деструктивные методы лечения, являющиеся менее травматичными, нежели полномасштабное хирургическое вмешательство. К ним относятся:
- электрокоагуляция;
- химическая, фармакологическая коагуляция;
- криодеструкция;
- лазерная коагуляция;
- радиоволновая хирургия.
Наиболее прогрессивными из деструктивных методов являются лазерная коагуляция и радиоволновая хирургия. Обе методики малотравматичны, отличаются быстрым заживлением, не приводят к обильным кровотечениям, имеют крайне низкий риск других осложнений. Лечебные манипуляции выполняются амбулаторно, практически не влияют на трудоспособность пациентки, имеют минимальные ограничения в периоде реабилитации.
Метод лазерной коагуляции основан на применении высокоэнергетического лазерного луча, под действием которого происходит мгновенное выпаривание тканей на заданную глубину. Наиболее приемлемым и эффективным аппаратом для устранения патологии шейки матки является СО2-лазер. Метод показан для применения у молодых нерожавших пациенток, так как не затрагивает менструальную и репродуктивную функцию.
Радиоволновая хирургия (аппарат «Сургитрон») также используется для коагуляции (прижигания) патологических тканей. Метод основан на воздействии высокочастотного электромагнитного поля. Его преимущество заключается в том, что он позволяет при необходимости получить неповреждённый фрагмент патологической ткани с целью исключения онкопатологии.
Хирургическое лечение
К хирургическому вмешательству (реконструктивно-пластическим операциям) прибегают в случаях сочетания цервикальной эктопии с высокой степенью дисплазии, а также при выраженных деформациях шейки матки.
Поскольку цервикальная эктопия представляет собой проблему преимущественно молодых женщин, важно, чтобы лечение было не только эффективным, но и максимально бережным, чтобы обеспечить анатомо-функциональную полноценность шейки матки и сохранить репродуктивную функцию. Выбор тактики лечения зависит от возраста пациентки, выраженности и стадии процесса, имеющихся осложнений, особенностей микрофлоры, гормонального и иммунного статуса, сопутствующей патологии и многого другого.
Как правило, обнадёживающие результаты даёт комплексное лечение с применением разных методов. Так, например, при сочетании цервикальной эктопии и папилломавирусной инфекции с высокой вирусной нагрузкой лазерную вапоризацию (выпаривание патологического эпителия) предваряют противовирусной терапией, иммунокоррекцией.
Прогноз. Профилактика
В подавляющем большинстве случаев эктопии шейки матки прогноз для жизни и здоровья остаётся благоприятным.
Специфических мер профилактики данного вида патологии пока не разработано. В целом для понижения вероятности развития цервикальной эктопиии и её осложнений следует придерживаться следующих рекомендаций:
- регулярно проходить профилактическое гинекологическое обследование с целью своевременного выявления воспалительных заболеваний половой сферы, а также их эффективного лечения;
- в случае выявления гормонального дисбаланса проводить его полноценную коррекцию под руководством специалиста;
- подбирать метод контрацепции исключительно в содружестве с врачом, не злоупотреблять химическими методами контрацепции;
- не заниматься самолечением, не злоупотреблять антибиотиками, спринцеваниями, оберегать нормальную вагинальную микрофлору;
- практиковать ответственное сексуальное поведение (предохраняться не только от нежелательной беременности, но и от инфекций, передающихся половым путём, не допускать случайных половых контактов);
- своевременно вакцинироваться против высокоонкогенных штаммов папилломавирусной инфекции;
- избегать абортов;
- укреплять иммунную систему;
- вести здоровый образ жизни (отказаться от вредных привычек, питаться рационально, закаляться).
В плане вторичной профилактики у пациенток с папилломавирусной инфекцией после успешно проведённого лечения цервикальной эктопии рекомендуется регулярное наблюдение (не менее четырёх раз в течение первого года) с обязательным определением вирусной нагрузки и экспрессии онкопротеина Е7.
Список литературы
- Бабинцева Т.В. Оценка эффективности лечения эктопии шейки матки с использованием радиоволнового метода : автореф. дисс. … канд. мед. наук : 14.00.01 / Бабинцева Татьяна Васильевна. — Пермь, 2006. — 19 с.
- Быковская О.В. Роль уреаплазменной инфекции в патологии шейки матки / О.В Быковская // Генитальные инфекции и патология шейки матки : (клин. лекции) / под ред. В.Н. Прилепской, Е.Б. Рудаковой. — Омск : ИПЦ ОмГМА, 2004. — С. 112-118.
- Грищенко В.И. Эктопия шейки матки: этиология, патогенез, диагностика и лечение / В.И Грищенко, И.Н. Щербина // Международный медицинский журнал. — 2003. — Т. 9, № 1. — С. 77-81.
- Зуев В.М. Лечение доброкачественных заболеваний шейки матки, влагалища и вульвы с помощью СО2-лазера : автореф.дис. … канд.мед.наук. — М., 1988. — 25 с.
- Зуев В.М. Малоинвазивная лазерная хирургия в лечении гинекологических заболеваний / В.М. Зуев, А.И. Ищенко, Т.А. Джибладзе // Научно-практический журнал Российской ассоциации специалистов перинатальной медицины. — 2005. — Т. 4, № 3. — С. 61
- Козаченко В.П. Рак шейки матки // Совр. онкология. — 2001. — Т. 2, № 2. — С. 40-44.
- Комаров И.Л. Тактика лечения эктопии шейки матки у нерожавших женщин / И.Л. Комаров, Е.А. Пальчик, О.С. Саурина, Д.С. Айвазова // Вестник РГМУ : материалы V Международной конференции молодых ученых «Современные вопросы акушерства, гинекологии и перинатологии» (Москва, 20 мая 2011 г.) – Спец. выпуск № 2. — С. 94-96.
- Кулавский В.А. Псевдоэрозия шейки матки у нерожавших женщин (клиника, диагностика, лечение) / В.А Кулавский, С.Ф. Насырова. — Уфа, 2000. — 153 с.
- Кустаров В.Н. Патология шейки матки / В.Н. Кустаров, В.А. Линде. — СПб. : Гиппократ, 2002. — 144 с.
- Озолиня Л.А. Ведение пациенток с осложненной формой эктопии шейки матки / Л.А Озолиня, О.Е. Семиошина, И.А. Лапина, А.А Колтунова // Вестник РГМУ. — 2009. — № 4, С. 102-108
- Подзолкова Н.М. Радиоволновой хирургический метод лечения в гинекологической практике: учебное пособие / Н.М Подзолкова и соавт. // РМАПО. — М., 2003. — 23 с.
- Прилепская В.Н. Генитальная инфекция и патология шейки матки : (клин. лекции) / В.Н. Прилепская, Е.Б. Рудакова. — Омск, 2004. — С. 180-193.
- Прилепская В.Н. Эктопии и эрозии шейки матки / В.Н. Прилепская, Е.Б. Рудакова, А.В. Кононов. — М. : МЕДпресс-информ, 2002 — 176 с.
- Рудакова Е.Б. Влагалищныйдисбиоз и патология шейки матки / Е.Б. Рудакова // Патология шейки матки. Генитальные инфекции. — 2006. — № 1. — С. 52-55.
- Русакевич П.С. Заболевания шейки матки: симптоматика, лечение и профилактика : справочное пособие / П.С. Русакевич. — Минск: Высшая школа, 2000. — 368 с.
- Хмельницкий О.К. Цитологическая и гистологическая диагностика заболеваний шейки и тела матки / О.К. Хмельницкий. — СПб. : Сотис, 2000. — 336 с.
- Шевченко И.В. Изменения в гипофизарно-гонадной системе у женщин с инфекциями, передаваемыми половым путем в сочетании с фоновыми и предраковыми заболеваниями шейки матки / И.В Шевченко // Мед. Новости. — 2003. — № 3. — С. 57-60
- Шахбазова В.А. Влияние эктопии шейки матки на течение беременности / В.А. Шахбазова, А.А. Сороченко // Современные проблемы науки и образования. — 2016. — № 4.
- Abstract book : 13-th Wold Congress Cevical Pathology and Colposcopy. — 2003. — P. 564.
- Prussia P.R., Gay G.H., Brus A. Analisis of cervico-vaginal (Papanicolaou) smears, in girls 18 years and under // West. Indian. Med. J. 2000. — Mar. — №51 (l). — P. 37-39.