Эктропион шейки матки — патологическое состояние шейки, при котором наблюдается выворот слизистой шеечного канала в полость влагалища.
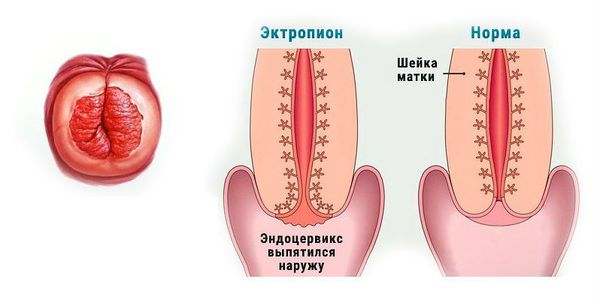
Выворот слизистой шеечного канала в полость влагалища
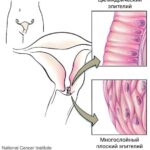
Эктропион относят к осложнённым формам эктопии шейки матки, которая характеризуется нарушением взаимоотношения тканевых структур относительно друг друга. Эктопия шейки матки — это смещение границ цилиндрического эпителия из цервикального канала на влагалищную (видимую) часть шейки матки. Цилиндрический эпителий так называется по форме клеток, которые при микроскопическом исследовании выглядят как цилиндры, расположенные в один ряд. Цилиндрический эпителий выстилает цервикальный (шеечный) канал, а влагалищная часть шейки матки покрыта другим типом эпителия — многослойным плоским. Он состоит из плоских клеток, расположенных в несколько слоев. Многослойный плоский эпителий не склонен к образованию ороговевающих чешуек, как, например, эпителий кожи.
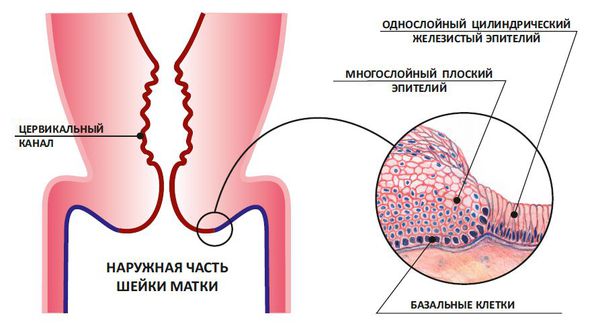
Стык цилиндрического и многослойного плоского эпителия
Данные типы имеют разное строение и, соответственно, выглядят по-разному. В идеале их стык приходится на наружную границу шеечного канала и не виден глазом при гинекологическом осмотре. В случае эктопии при осмотре в зеркалах на видимой части шейки матки наблюдается красно-оранжевое или ярко-розовое пятно, преимущественно с чёткими границами. Можно сказать, что эктропион является крайней степенью выраженности эктопии.
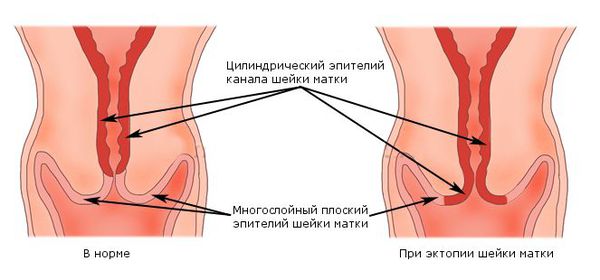
Шейка матки в норме и при эктопии
Эктопию шейки матки выявляют у 49 % пациенток с гинекологической патологией. Врождённую форму эктопии, включая врождённый эктропион, наблюдают у 11,3 % женщин. Максимальную частоту (более 50 %) выявленной эктопии составляют девушки до 25 лет .
Причины
Врождённый эктропион имеет дисгормональное происхождение. Он возникает из-за избытка эстрогенов и является функциональным, это значит, что при данной патологии структура тканей шейки матки не нарушается. Эктропион называют врождённым, если он обнаруживается у девочек или молодых женщин, которые не рожали и не переносили внутриматочные вмешательства. Во взрослом возрасте при гормональных нарушениях может сформироваться только эктопия шейки матки, но не эктропион.
Приобретённый (посттравматический) эктропион возникает как осложнение после травмы шейки матки. Факторы, приводящие к травматизации:
- Роды крупным плодом или неправильное предлежание плода. При прохождении через родовые пути происходит травма шейки матки из-за анатомического несоответствия растянутого цервикального канала и выходной крупной части плода.
- Стремительные или преждевременные роды. Шейка матки ещё не «готова» к родам и недостаточно раскрыта.
- Применение при родах акушерских щипцов для спасения ребёнка.
- Аборты, лечебные или диагностические внутриматочные вмешательства .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы эктропиона шейки матки
Специфической симптоматики у данной патологии нет. Часто эктропион может не иметь никаких симптомов и выявляться только при профилактическом осмотре.
Врождённый эктропион может сочетаться с нарушением менструальной функции, т. к. имеется взаимосвязь с дисгормональными процессами. К сопутствующим нарушениям может относиться раннее или позднее менархе (первая менструация), ювенильные маточные кровотечения, нерегулярные менструации и пр.
Могут беспокоить контактные кровянистые выделения — цилиндрический эпителий анатомически более ранимый и травмируется при половых контактах. В редких случаях эпителий цервикального канала может реагировать кровянистыми выделениями на кислую среду влагалища: в норме среда влагалища кислая (в среднем рН 4,2-4,4), а среда шеечного канала щелочная. Боли при этом, как правило, не возникают, если нет сопутствующего выраженного воспаления или других гинекологических заболеваний, которые могут вызывать её самостоятельно.
Если эктропион сопровождается воспалительными изменениями шейки матки (хроническими экзо- и эндоцервицитами), пациентка предъявляет жалобы на обильные выделения (белые, желтоватые, зеленоватые, могут быть с запахом или без), диспареунию (болезненность при половом акте), зуд, в редких случаях — на невыраженные боли внизу живота или пояснице .
Патогенез эктропиона шейки матки
Патогенез врождённого эктропиона, как уже было указано ранее, начинается с изменения гормонального фона. В условиях преобладания эстрогенов (гиперэстрогении) в организме женщины происходит метаплазия (преобразование) многослойного плоского эпителия шейки матки в цилиндрический. При этом граница (стык) эпителиев смещается на влагалищную (видимую) часть шейки матки . Нужно учитывать, что гиперэстрогения может быть абсолютной или относительной. Абсолютная гиперэстрогения выражается в повышенном уровне эстрогенов в крови. При относительной — нормальный уровень эстрогенов сопровождается снижением остальных половых гормонов.
Патогенез посттравматического экропиона. При травмах стенок шейки матки, когда повреждается одна из групп мышц, в шейке матки изменяется качественный состав тканей и их структура. Слизистая оболочка цервикального канала, покрытая цилиндрическим эпителием, выворачивается и выходит наружу. Затем на периферических участках происходит замещение (метаплазия) цилиндрического эпителия на многослойный плоский неороговевающий. При этом возможна железисто-кистозная дегенерация и гипертрофия шейки.
Железисто-кистозная дегенерация подразумевает формирование на влагалищной части шейки матки наботовых кист. При метаплазии многослойный плоский эпителий как бы “наползает” на цилиндрический и закрывает собой выходные отделы наботовых (шеечных) желёз. Вследствие этого нарушается отток секрета железы, она перерастягивается и образуется тонкостенное полостное образование заполненное жидкостью — наботова киста. Это ретенционные образования т. е. функциональные, они абсолютно доброкачественны и не подлежат злокачественной трансформации.
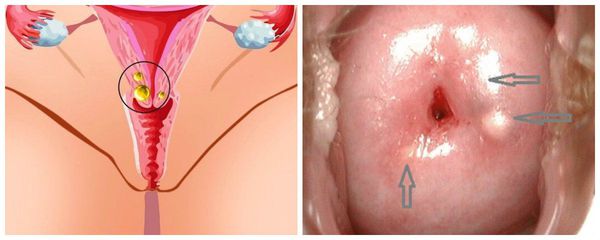
Наботовы кисты
Все эти процессы происходят на фоне нарушенной микроциркуляции, иннервации (связи с центральной нервной системой) и развития стромального склероза шейки матки (разрастания соединительной ткани).
При эктропионе цилиндрический эпителий из свойственной ему щелочной среды попадает в кислую. Среда влагалища нарушает работу цервикальных желёз и снижает защитные свойства шейки матки, важные для процесса репродукции и предотвращения инфекций. Также воздействие кислой среды способствует раздражению цилиндрического эпителия и появлению раневых поверхностей (истинных эрозий), вплоть до атрофии эпителиальных клеток.
Микроорганизмы, находящиеся во влагалище (влагалищная микрофлора), могут проникнуть на слизистую оболочку цервикального канала. Кислая среда влагалища неблагоприятна для патогенных микроорганизмов, а внутри канала кислотность меньше, поэтому, оказавшись там, бактерии начинают активно размножаться.
При снижении защитных свойств шейки матки и проникновении неспецифических (стафилококки, стрептококки и пр.) или специфических (хламидии, гонококки и пр.) микроорганизмов возможно развитие острого или хронического цервицита (воспаления шейки матки). Именно поэтому эктропион шейки матки часто сочетается с хроническим цервицитом.
Классификация и стадии развития эктропиона шейки матки
В Международной классификации заболеваний (МКБ 10) эрозия и эктропион шейки матки имеют код N86.
Согласно Международной федерации патологии шейки матки и кольпоскопии (Рио-Де-Жанейро, 2011), эрозия шейки матки и эктропион шейки матки относятся к неспецифическим изменениям шейки матки.
В классификации, составленной профессором Е.В. Коханевич, все заболевания шейки матки разделены на три больших группы:
- Доброкачественные фоновые процессы — это заболевания, при которых сохраняется правильное деление, дифференцировка, созревание, старение и отторжение эпителиальных клеток.
- Предраковые состояния – патологии шейки матки, которые при определённых условиях могут преобразоваться в рак шейки матки.
- Рак шейки матки.
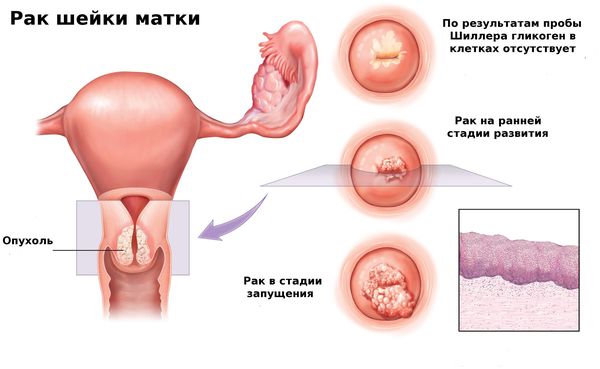
Рак шейки матки
Эктропион относится к группе доброкачественных фоновых процессов. Он бывает врождённым и посттравматическим
Осложнения эктропиона шейки матки
Среди осложнений эктропиона выделяют такие заболевания:
- Цервицит — это воспаление тканей шейки матки. Может возникнуть из-за проникновения патогенной микрофлоры из влагалища в цервикальный канал. Течение заболевания бывает острым и хроническим.
- Воспалительные заболевания органов малого таза: эндометрит (воспаление внутреннего слоя матки), аднексит (воспаление яичников и фаллопиевых труб).
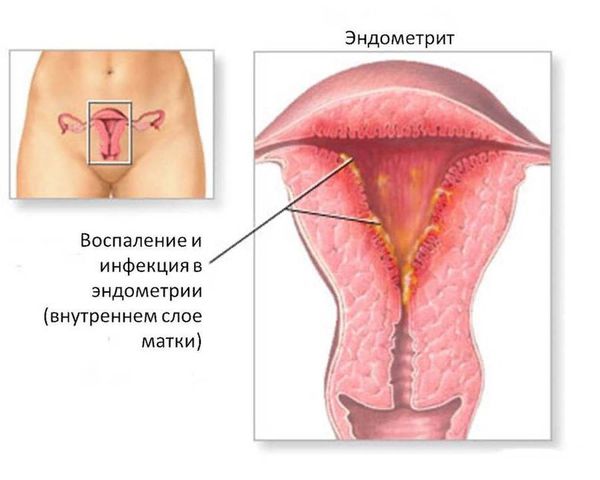
Эндометрит
- Лейкоплакия и повышенный риск структурных изменений клеток (дисплазии шейки матки). Лейкоплакия — это изменение клеток слизистой шейки матки, которое проявляется утолщением слизистой и появлением на ней ороговевших бляшек серо-белого цвета. Длительное воздействие кислой среды влагалища на цилиндрический эпителий может спровоцировать перестройку клеток и запустить процесс их изменения. Главная опасность заключается в неконтролируемом развитии атипичных (видоизменённых) клеток. Это может создать дополнительные риски для развития рака шейки матки. Течение данной патологии, как правило, бессимптомно.
- Изменение структуры шейки матки, её секреции, особенно если имелся хронический цервицит, может стать причиной бесплодия, т. к. все эти факторы мешают сперматозоидам передвигаться в нужном направлении. Хотя сам по себе эктропион в прямом смысле не препятствует зачатию.
- Наличие разрыва шейки матки само по себе ведёт к укорочению шейки и нарушает её «замыкательную» функцию, так необходимую во время беременности. Формируется истмико-цервикальная недостаточность при котором шейка не способна противостоять нарастающему внутриматочному давлению и удерживать увеличивающийся плод до срока родов .Истмико-цервикальная недостаточность является одной из причин преждевременных родов.
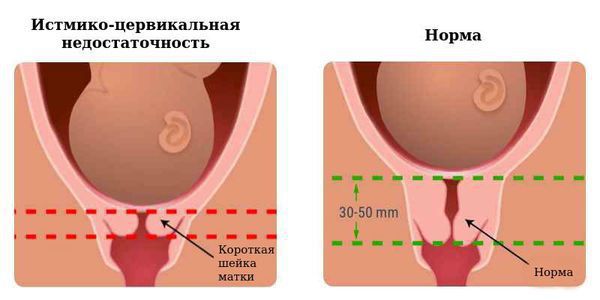
Истмико-цервикальная недостаточность
Диагностика эктропиона шейки матки
Первый этап диагностики — сбор анамнеза. Значимые анамнестические данные — указание на тяжёлые роды, прерывание беременности на поздних сроках, манипуляции на шейке матки.
При осмотре на гинекологическом кресле можно увидеть обширные зоны неравномерной окраски ярко-розового или красноватого цвета с достаточно чёткими границами. Расположены такие участки на передней и задней губах шейки матки. Также обращают на себя внимание старые разрывы шейки матки — в местах старых травм присутствуют рубцовые изменения. Чаще всего эктропион развивается на фоне двусторонних разрывов (например, на трех и девяти часах условного циферблата).
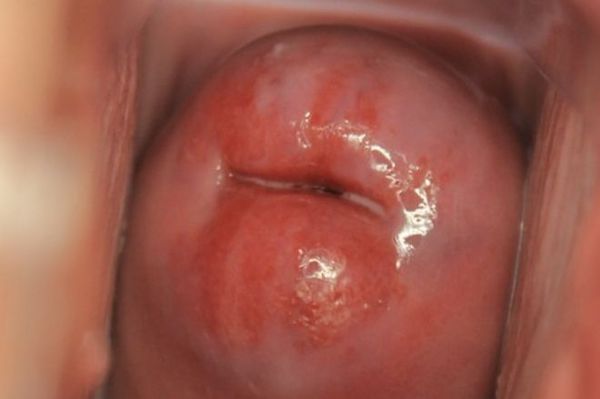
Эктропион
Специфических симптомов доброкачественной патологии шейки матки не существует. Однако бели, контактные кровянистые или водянистые выделения могут быть симптомами как доброкачественных, так и злокачественных заболеваний шейки матки. Поэтому при выявлении каких-либо изменений на шейке, в том числе и эктропиона, показано обследование включающие кольпоскопию, расширенную кольпоскопию и другие методы.
Кольпоскопия — это бесконтактное и безболезненное исследование. При кольпоскопии на фоне многослойного плоского эпителия влагалищной части шейки матки виден участок цилиндрического эпителия с характерной складчатостью слизистой цервикального канала.
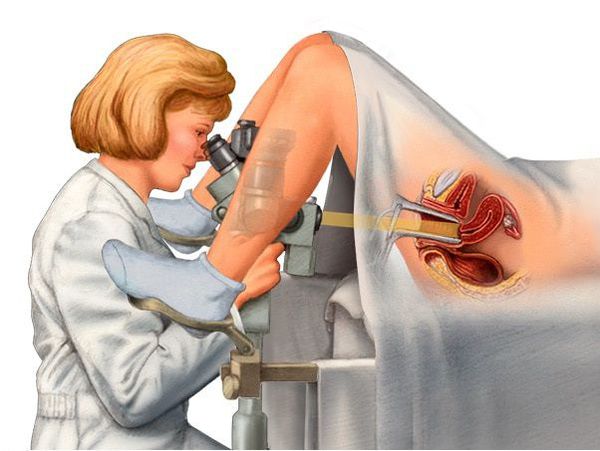
Кольпоскопия
При врождённом эктропионе цилиндрический эпителий располагается равномерно в виде «еловых ветвей», а при посттравматическом — хаотично. Иногда по периферии цилиндрического эпителия выявляют зону трансформации с открытыми и закрытыми протоками желёз и наботовыми кистами.
Расширенная кольпоскопия — это визуальный осмотр шейки матки прибором с оптическим увеличением и проведением тестов с реагентами (3 % раствором уксусной кислоты и слабым раствором Люголя). Вместе с ярким освещением это позволяет выявить даже мельчайшие участки патологических тканей.
Проба с уксусной кислотой позволяет заподозрить клеточные изменения и выявить скрытые патологические участки. Под воздействием уксусной кислоты возникает спазм нормальных сосудов (расположенных под эпителием), а клетки незрелого и аномального эпителия за счёт временной денатурации (нарушении структуры) белков цитоплазмы белеют и набухают. Необходимо контролировать скорость появления реакции на уксусную кислоту, продолжительность проявления очагов непрозрачного белого цвета (ацетобелых участков) на поверхности шейки матки, плотность этих очагов и их яркость. Это помогает оценить степень тяжести поражения.
Проба с раствором Люголя (проба Шиллера). В норме клетки эпителия насыщены гликогеном — углеводом, который является питательным субстратом для роста полезных лактобактерий. При нанесении на слизистую шейки матки раствора Люголя поверхность эпителия за счёт присутствия гликогена окрашивается в тёмно-коричневый цвет. Если в клетках эпителия происходят патологические изменения, содержание гликогена снижается, поэтому окраска поражённых участков будет бледнее или вообще отсутствовать .
Обнаружение аномальных кольпоскопических признаков является показанием к проведению прицельной биопсии этих участков с их последующим гистологическим исследованием.
Нужно отметить, что кольпоскопия является субьективным методом исследования, так как степень окрашивания визуально оценивает врач. Если поражения частично скрыты в шеечном канале, то при осмотре их не будет видно. Кроме того, имеются кольпоскопические трудности в дифференциальном диагнозе дисплазии шейки матки с незрелой метаплазией.
Мазок на онкоцитологию берётся с шейки матки и с изменённых атипичных участков, если они были выявлены при кольпоскопии. Целесообразнее проводить обследование методом жидкостной цитологии, что позволяет повысить информативность и чувствительность исследования. В этом случае размещение материала с шейки матки производится не на стекле, как при традиционном цитологическом исследовании, а в транспортной жидкости, что предупреждает утрату части материала.
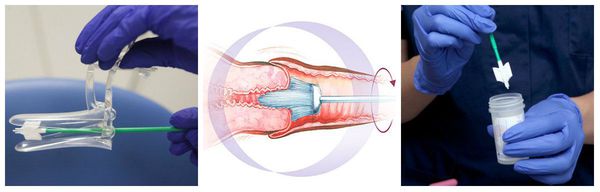
Мазок на онкоцитологию
Кроме того, клетки в таком мазке располагаются в один ряд и хорошо просматриваются. Врач-лаборант имеет возможность «очистить» мазок от посторонних примесей (слизи, крови, продуктов распада) и получить качественный материал, состоящий только из «нужных» клеток .
При врождённом эктропионе шейки матки может исследоваться гормональный статус пациентки. Анализ на уровень гормонов в крови, как правило, сдаётся на 3-5 день менструального цикла. Исследуется уровень эстрадиола, фолликулостимулирующего (ФСГ), лютеинизирующего (ЛГ) и прочих гормонов (по усмотрению лечащего врача).
ВПЧ тестирование рекомендовано как дополнение к онкоцитологии, т. к. доказано, что вирус папилломы человека способен запускать процессы атипической трансформации клеток.
Бактериологические методы, ПЦР, мазок на флору. Если имеются признаки воспаления, проводится микроскопическое исследование мазка из влагалища и цервикального канала, позволяющее подтвердить наличие воспаления и оценить его выраженность. Для уточнения вида микроорганизмов применяется ПЦР исследование и бактериологический посев содержимого цервикального канала.
Гистологическое исследование выполняют при выявлении атипической кольпоскопической картины. При гистологическом исследовании эктропиона, не осложнённого атипией клеток, обнаруживается цилиндрический эпителий, а также выявляются тяжи грубоволокнистой соеденительной ткани и пучки мышечных волокон .
Лечение эктропиона шейки матки
Целью лечения является:
- Ликвидация сопутствующего воспаления. Для этого используются различные противовоспалительные препараты, по показаниям проводится антибактериальная терапия.
- Коррекция биоциноза влагалища. Назначаются свечи или вагинальные кремы, имеющие в составе лактобактерии, пробиотики и аскорбиновую или молочную кислоту.
- Восстановление анатомии и архитектоники (тканевых взаимоотношений) шейки матки.
Неосложнённый эктропион шейки матки не требует лечения . Основное лечение осложнённого эктропиона — хирургическое.
Медикаментозное лечение в данной ситуации является лишь вспомогательным. Применяются такие виды консервативного лечения как антибактериальная, противовоспалительная терапия. При необходимости назначаются противовирусные препараты, гормональная терапия по показаниям, а также препараты, укрепляющие иммунитет.
К выбору тактики хирургического лечения подходят индивидуально. Учитывается возраст пациентки, репродуктивные планы, наличие или отсутствие сопутствующей патологии и данные лабораторных и инструментальных исследований.
Например, если у зрелой женщины, которая уже не планирует беременность, обнаружен эктропион, осложнённый хроническим цервицитом или диспластическими изменениями клеток шейки матки, то проводят эксцизию/конизацию шейки матки, т. е. удаление изменённых тканей. Объём вмешательства зависит от распространённости процесса.
Если такая же ситуация встречается у молодой женщины, планирующей беременность — выполняется щадящее вмешательство в минимально возможном объёме. Это необходимо, чтобы сохранить шейку матки и снизить риск истмико-цервикальной недостаточности во время беременности.
Хирургическое лечение проводится с помощью малоинвазивных деструктивных методов: радиоволновой хирургии, лазерной вапоризации, криодеструкции или диатермокоагуляции. Суть этих методик сводится к удалению/деструкции повреждённого участка, восстановлению структуры и правильного анатомического размещения слизистой оболочки шейки матки.
При врождённом эктропионе, как правило, проводится криодеструкция, лазерная вапоризация или радиоволновая аблация цилиндрического эпителия. Эти методики подразумевают не иссечение ткани, а её деструкцию (разрушение). Принципиальных различий между методами нет. Они разрешены к использованию и дают схожие результаты, разница лишь в типах воздействия на ткань с целью её разрушения (холод, лазер или радиоволна). Выбор метода, как правило, зависит от технического оснащения гинекологического отделения/клиники, где будет проводиться процедура.
Применение деструктивных методик целесообразно назначать при умеренно выраженной деформации, когда возможно полностью устранить патологию этим методом и не требуется гистологического исследования.
При приобретённом эктропионе показано проведение эксцизии или конизации шейки матки радиоволновым, лазерным или электрохирургическим методом с обязательным последующим гистологическим исследованием.
Эксцизия шейки матки — иссечение поражённой ткани с помощью специальной петли. Эксцизия даёт минимальную травматизацию здоровых тканей, поражённый участок удаляется одним блоком.
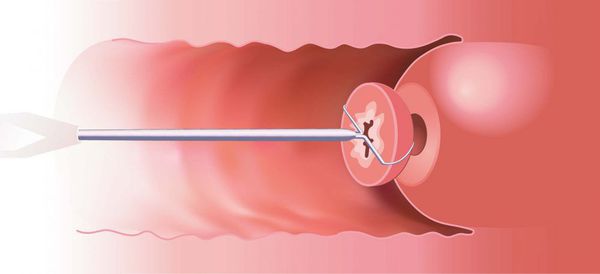
Эксцизия шейки матки
Конизация — удаление изменённых тканей в пределах конуса, вершина которого повёрнута к внутреннему зеву. Отличается от эксцизии более глубоким иссечением тканей. Конизацию проводят при наличии выраженного эктропиона, дисплазии и других предраковых процессов. С помощью этого метода удаляют поражённый участок шейки матки и часть цервикального канала.
Лечение радиоволновым методом является приоритетным, этому есть несколько причин:
- минимально травмируются ткани в зоне оперативного вмешательства;
- это наименее болезненный метод как в ходе операции, так и в период восстановления;
- коагуляция сосудов позволяет проводить сечение практически бескровно;
- раневая поверхность относительно быстро заживает, формируется тонкий рубец;
- радиоволны обладают антибактериальным эффектом, что позволяет значительно уменьшить риск осложнений в послеоперационном периоде (инфекционных и неинфекционных).
После проведения такой операции пациентка не утрачивает трудоспособность, при необходимости может быть выдан больничный лист на 1-2 дня. Как правило, полное заживление происходит через 4-6 недель.
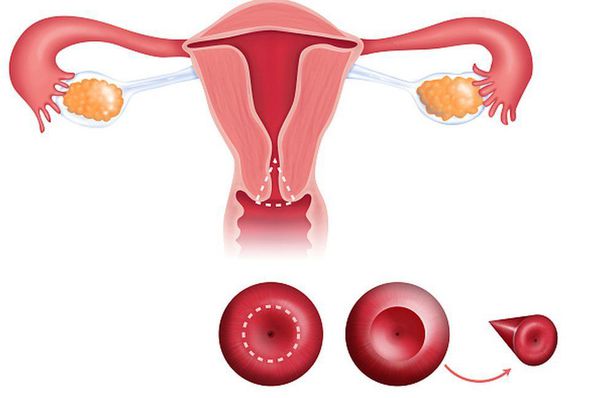
Конизация шейки матки
Женщинам, имеющим выраженные разрывы шейки матки и планирующим беременность, проводятся реконструктивные операции с целью восстановления анатомии и функций шейки матки. Эти операции более сложны технически, но они дают возможность минимизировать осложнения будущей беременности .
Прогноз. Профилактика
Прогноз при эктропионе благоприятный, однако в случае бессимптомного течения патологии шейки матки необходимо каждый год проходить профилактические осмотры.
В качестве профилактики развития эктропиона рекомендуется своевременная и адекватная контрацепция для предупреждения абортов и рациональное ведение родов:
- проведение предродовой подготовки шейки матки, когда это необходимо;
- оценка факторов риска преждевременных/стремительных/затяжных родов/аномалий родовой деятельности и их коррекция при возможности;
- адекватное ушивание послеродовых разрывов шейки матки.
Для повышения эффективности лечения необходимо следовать некоторым правилам в течение месяца после проведения хирургического лечения:
- ограничить физические нагрузки;
- ограничить половые контакты до полного заживления раневой поверхности (4-6 недель);
- не принимать ванну, не посещать сауну и бассейн в течение месяца после операции;
- не использовать гигиенические тампоны.
В дальнейшем обязательны регулярные приёмы у гинеколога, в ходе которых врач будет проверять состояние слизистой оболочки шейки матки .
В соответствии с приказом Министерства здравоохранения Российской Федерации от 2015 г. N 36ан, проведение цитологического исследования мазка шейки матки необходимо всем женщинам в возрасте от 21 года до 69 лет. Это исследование рекомендуется дополнять ВПЧ тестированием в возрасте 30-69 лет не реже 1 раза в 5 лет.
Согласно мировым рекомендациям, при обнаружении отклонений в результатах мазков, ВПЧ-тестирование необходимо всем .
Список литературы
- Гинекология: национальное руководство / под ред. В.И. Кулакова, И.Б. Манухина, Г.М. Савельевой. — М.: ГЕОТАР-Медиа, 2009 — С. 742.
- Руководство по амбулаторно-поликлинической помощи в акушер-стве и гинекологии / под ред. В.Н. Серова, Г.Т. Сухих, В.Н. При-лепской, В.Е. Радзинского. — 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2016.
- Овсянникова Т.В., Макарова И.О., Шешукова Н.А., Куликовва И.А. Заболевания шейки матки. Клиника, диагностика, лечение. — М: медпрес-информ, 2013.
- Шейка матки, влагалище, вульва. Физиология, патология, кольпо-скопия, эстетическая коррекция: руководство для практикующих врачей / под ред. С.И. Роговской, Е.В. Липовой. — М.: Редакция журнала Status Praesens, 2014. — 832 с.
- Клиническая кольпоскопия: практическое руководство / Б.С. Апгар, Г.Л. Броцман, М. Шпицер; пер. с англ. под ред. В.Н. При-лепской, Т.Н. Бебневой. — М.: Практическая медицина, 2014.
- Национальное руководство по гинекологии / под ред. Г.М. Саве-льевой, Г.Т. Сухих, В.Н. Серова, В.Е. Радзинского, И.Б. Манухи-на. — М.: ГЭОТАР-Медиа, 2017.
- Руководство по оперативной гинекологии // В.И.Кулаков, И.Д.Селезнева, С.Е.Белоглазова — М.: ГЕОТАР-медицина, 2005.
- Доброкачественные и предраковые заболевания шейки матки с позиции профилактики рака: клинические рекомендации (протоколы диа-гностики и ведения больных). — М., 2017.
- Роговская С.И Актуальные вопросы диагностики и лечения пато-логии шейки матки — медицинские аспекты здоровья женщины. — 2012. — №5 (57).
- Субханкулова А.Ф. Эффективность радиоволнового метода лече-ния патологии шейки матки // Вестник современной клинической медицины. — 2016. — Т. 9, вып. 3.
- Прилепская В.Н. патология шейки матки и генитальные инфекции. — М: медпресинформ, 2008.
- Бетретдинова Ф.Ф, Кортунова В.В. Репродуктивная функция женщин после деструктивных операций на шейке матки // Аку-шерство. Гинекология. Репродукция. — 2015. — Т. 9, № 1.