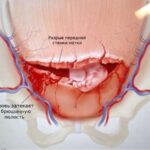
Хориоамнионит (Chorioamnionitis) — это инфекционное воспаление плодных оболочек и амниотической жидкости во время беременности . Проявляется повышением температуры до 38–39 °C, болезненностью в области матки, гнойными или кровянистыми выделениями из половых путей со зловонным запахом, учащением сердцебиения у беременной и плода.
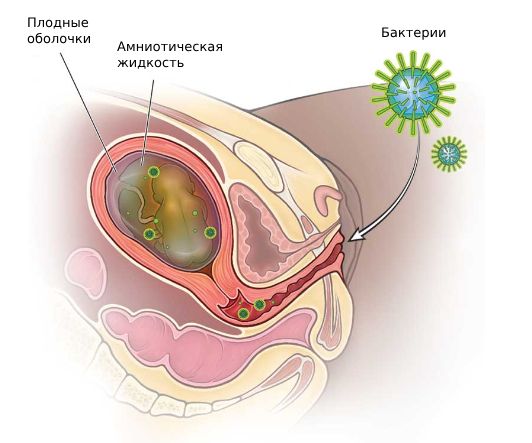
Хориоамнионит
Синонимы заболевания. В России используются термины «Амниотический инфекционный синдром» и «Синдром инфекции околоплодных вод», в англоязычных странах — «Интраамниотическая инфекция» .
Дети, рождённые от матери, страдающей хориоамнионитом, подвергаются высокому риску сепсиса и гибели в течение первого месяца жизни. Также у них может развиться бронхолёгочная дисплазия (хроническое заболевание дыхательной системы), внутрижелудочковое кровоизлияние и перивентрикулярная лейкомаляция (повреждение белого вещества головного мозга) .
Возможные осложнения для матери: нарушение родовой деятельности, атоническое кровотечение, эндометрит и перитонит после родов или операции кесарева сечения, респираторный дистресс-синдром, сепсис. В редких случаях женщина может погибнуть.
Как часто встречается хориоамнионит
Хориоамнионит развивается в 1–6 % случаев всех доношенных беременностей, при преждевременных родах его выявляют в 40–70 %, а при родах в сроке 21–24 недели — в 94 % случаев .
Преждевременные роды — это роды на 22–36-й недели беременности. Связь между ними и инфекцией нижних половых органов научно доказана. По статистике, у каждой 10-й пациентки с диагнозом «преждевременные роды» есть лабораторные признаки воспаления плодных оболочек (амниона и хориона), и в большинстве случаев такое воспаление протекает бессимптомно. Если вовремя не начать лечение, хориоамнионит может проявиться и привести к тяжёлым последствиям .
Причины и факторы риска хориоамнионита
Хориоамнионит могут вызывать самые разные возбудители инфекционных болезней. Чаще всего микробы распространяются из нижних отделов половых органов, но не исключено заражение через кровь из очагов хронической инфекции. Возбудителями хориоамнионита могут стать стрептококки группы В, пептострептококки, стафилококки, кишечные палочки, микоплазмы, уреаплазмы, энтерококки, хламидии, трихомонады, гонококки, гарднереллы, кандиды, бактериоды, вирус простого герпеса, цитомегаловирус. В половине случаев хориоамнионита присутствует сразу несколько видов микробов .
Инфекция может вызвать воспаление внутри амниотической полости, в результате оболочки становятся менее устойчивыми и могут разорваться, что приводит к излитию околоплодных вод. Чем дольше период после излития, тем выше вероятность развития хориоамнионита и осложнений . При этом маловодие к хориоамниониту привести не может.
К факторам риска хориоамнионита относятся:
- преждевременный разрыв плодных оболочек;
- роды дольше 18 часов при дородовом разрыве околоплодных оболочек;
- избыточная колонизация влагалища бактериями при длительном безводном периоде;
- бактериальный вагиноз — повышенное количество гарднерелла вагиналис;
- наличие в околоплодных водах мекония (кала новорождённого);
- инвазивные вмешательства при беременности (например, амниоцентез — процедура, при которой из амниотического мешка берут небольшое количество околоплодных вод) ;
- пальцевые влагалищные исследования в родах при разрыве плодных оболочек;
- употребление алкоголя и курение как до, так и во время беременности;
- внутриматочный мониторинг плода .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы хориоамнионита
К основным симптомам хориоамнионита относятся:
- температура у беременной 38–38,9 °C;
- болезненность матки при пальпации (ощупывании);
- сердцебиение у матери выше 100 ударов в минуту, у плода — выше 160 ударов в минуту;
- гноевидные или гноевидно-сукровичные выделения из половых путей, иногда со зловонным запахом .
При этих симптомах необходимо обратиться к гинекологу. Врач проведёт бимануальное обследование, оценит характер выделений из половых путей и околоплодных вод при их подтекании и назначит необходимые анализы .
Патогенез хориоамнионита
Основным органом, обеспечивающим нормальное развитие плода, является плацента. С её помощью от матери к плоду поступают питательные вещества и кислород. Также она вырабатывает и транспортирует гормоны и нейромедиаторы, создаёт защитный барьер от токсинов и инфекций . Плодные оболочки (хорион и амнион) и плацента тесно связаны между собой с помощью кровеносных сосудов. Во время беременности эти оболочки выполняют механическую и иммунную барьерную функцию, так как содержат вещества, обладающие антимикробными свойствами.
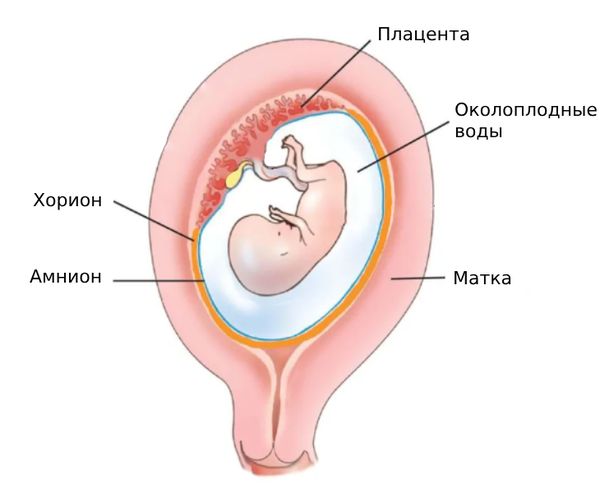
Околоплодные оболочки
Если у женщины есть хронический эндометрит, то при беременности в первом триместре полость матки инфицируется микробами. В результате повышается содержание активированных иммунных клеток во внутреннем слое матки, из-за чего эмбрион может погибнуть. Если он выживает и беременность продолжается, то развивается хориоамнионит.
На поздних сроках беременности условно-патогенные инфекции, такие как гарднерелла, кандида, микоплазма и уреаплазма, могут из влагалища распространиться по репродуктивным путям к матке. Это приводит к развитию острого воспаления в хорионе, амнионе, плаценте и разрыву околоплодных оболочек .
При проникновении инфекции в околоплодные воды развивается воспаление, которое поражает все части плаценты: пуповину (развивается фунисит), околоплодные воды и оболочки (хориоамнионит), сосуды околоплодных оболочек (хорионический васкулит). При фунисите и хорионическом васкулите в крови повышается концентрация противовоспалительного цитокина ИЛ-6, что является признаком начала преждевременных родов .
Плод оказывается в инфицированной среде, что создаёт условия для заражения через кожу, слизистые оболочки глаз и полости рта, органы дыхания и желудочно-кишечного тракта. При заглатывании таких вод у новорождённого появляются признаки внутриутробной инфекции: пневмония, энтероколит, везикулёз, омфалит и конъюктивит.
Воспаление и разрыв амниотических оболочек — это взаимосвязанные процессы, и порой трудно точно определить, что произошло первым. Однако чаще всего сначала начинается воспаление, а затем происходит разрыв амниотических оболочек. Но в некоторых случаях разрыв оболочек может произойти без предшествующего воспаления.
Классификация и стадии развития хориоамнионита
В Международной классификации болезней (МКБ-10) хориоамнионит кодируется как O41.1 Инфекция амниотической полости и плодных оболочек.
По способу установления диагноза выделяют:
- хориоамнионит, диагностированный на основании симптомов;
- диагностированный на основании гистологического исследования последа и/или мазка отделяемого половых органов беременной .
В зависимости от патогенеза:
- восходящий хориоамнионит — заражение инфекцией произошло из нижних отделов половых органов (например, из-за бактериального вагиноза);
- гематогенный хориоамнионит — инфицирование произошло из хронических очагов инфекции матери (например, хроническое воспаление матки и яичников);
- ятрогенный — бактериальная инфекция проникла в околоплодные воды при проведении инвазивных процедур: амниоцентеза, пункции сосудов пуповины, введения плоду через эти сосуды эритроцитарной массы или иммуноглобулина .
Хориоамнионит может протекать в острой или хронической форме . Осложнения возникают при всех формах.
Острый хориоамнионит встречается чаще всего. Воспаление развивается быстро, проявляется выраженными симптомами. В околоплодных оболочках образуются лейкоцитарные инфильтраты, обычно вовлечена плацента, хорион, амнион и пуповина. Характерно развитие хорионального васкулита и фуникулита.
Хронический хориоамнионит наблюдается крайне редко, в основном у женщин с герпесом, сифилисом, токсоплазмозом. Сочетается с гипертонией, сахарным диабетом и резус-конфликтом.
Осложнения хориоамнионита
Осложнения у матери:
- 2–3-кратное увеличение риска родов с помощью кесарева сечения;
- развитие эндомиометрита — воспаления всех слоёв матки;
- инфицирование послеродовых разрывов;
- образование абсцесса — гнойного очага в области тазовых органов;
- развитие карбункула — плотной на ощупь опухоли, которая может возникать на любом участке тела;
- послеродовое кровотечение из-за нарушения сократительной способности матки ;
- бактериемия, или сепсис (у 5–10 % женщин) .
Осложнения при хориоамнионите у новорождённого:
- Сепсис, или бактериемия, — может развиться сразу или в течение 28 дней после рождения. Ребёнок при этом вялый, плохо кушает, кожа становится серой, температура поднимается или снижается. Требуется срочное лечение.
- Пневмония — воспаление лёгких. Может развиться через несколько часов на фоне сепсиса или в течение недели как самостоятельное осложнение. Сопровождается посинением кожи вокруг рта и на кончиках пальцев, дыхание становится частым и шумным, с «хрюкающими» звуками, изо рта может выделяться слизь или пена с неприятным запахом.
- Бронхолёгочная дисплазия — хроническое заболевание лёгких. Грудная клетка становится бочкообразной, промежутки между рёбрами выпячиваются при вдохе и втягиваются при выдохе.
- Внутрижелудочковое кровоизлияние — это выход крови из-за разрыва кровеносных сосудов внутрь желудочков мозга новорождённого.
- Перивентрикулярная лейкомаляция — поражение белого вещества мозга из-за нарушения кровоснабжения и недостаточности кислорода .
- Поражение почек и мочевыводящих путей.
- Синдром системной воспалительной реакции плода (СВРП) — возникает при длительно протекающей инфекции.
- Смерть из-за полиорганной недостаточности — погибает 1–4 % доношенных и 10 % недоношенных детей .
Диагностика хориоамнионита
Диагноз «хориоамнионит» выставляется при наличии трёх из следующих симптомов:
- температура тела беременной 38–39 °C (измерять температуру необходимо каждые 4 часа);
- учащённое сердцебиение у женщины (выше 100 ударов в минуту);
- учащённое сердцебиение у плода (выше 160 ударов в минуту);
- повышенные лейкоциты в крови матери ;
- болезненность матки при пальпации;
- гнойные выделения с кровью или зловонным запахом.
Сбор анамнеза
Пациентки обычно жалуются на высокую температуру, частое сердцебиение, гнойные выделения из половых путей со зловонным запахом, болезненность в области матки.
Чтобы определить дальнейшую тактику ведения, врач уточнит срок беременности и дату предполагаемых родов по дню последних менструаций и данным УЗИ. Также доктор спросит, были ли во время беременности острые или хронические воспалительные заболевания и применялись ли инвазивные методы (амниоцентез, пунктирование сосудов пуповины, введение плоду препаратов крови через сосуды пуповины).
Осмотр
При влагалищном осмотре на гинекологическом кресле врач определит, есть ли болезненность матки, оценит характер выделений из половых путей и наличие околоплодных вод. Также доктор измерит артериальное давление пациентки с подсчётом сердцебиения и проведёт аускультацию (выслушивание) плода, чтобы понять, как часто бьётся его сердце.
Лабораторная диагностика
Проводится развёрнутый общий анализ крови — при хориоамнионите уровень лейкоцитов выше 15000–18000 в мкл, С-реактивного белка — более 5 мг/л. Необходимо однократно провести микробиологическое исследование отделяемого из половых путей и околоплодных вод, если они ещё не отошли — при хориамнионите выявляют патогенные и/или условно-патогенные бактерии в концентрации более 10 КОЕ/мл.
Также необходимо определить группу крови и резус-фактор женщины, чтобы врачи были готовы к переливанию крови. Для профилактики заражения плода во время родов нужно сдать кровь на антитела к ВИЧ, сифилису, гепатитам В и С.
После родов проводится гистологическое исследование последа (плаценты вместе с оболочками плода) и микробиологическое исследование отделяемого женских половых органов на аэробные и факультативно-аэробные возбудители инфекции .
Лечение хориоамнионита
Женщинам с хориоамнионитом показана антибактериальная терапия — Ампициллин или Цефазолин в сочетании с Гентамицином внутривенно каждые восемь часов. При аллергии на препараты пенициллинового ряда вместо Ампициллина используется Амоксиклав. Выбор антибиотиков будет зависеть от выявленного возбудителя, но эмпирически (т. е. до получения точных результатов анализов) рекомендуется применять антибиотики широкого спектра, например Ампициллин (иногда в сочетании с Сульбактамом), Гентамицин или Клиндамицин. При родоразрешении путём кесарева сечения рекомендовано внутривенно вводить Клиндамицин.
Введение антибиотиков широкого спектра прямо во время родов значительно уменьшает риск осложнений у матери и плода — частота сепсиса у детей после рождения снижается на 80 % .
При хориоамнионите на 23–24-й неделях беременности рекомендовано внутривенно вводить Магния сульфат для защиты мозга плода от токсического разрушения. Также этот препарат нужно применять за 24 часа до родов, чтобы снизить риск церебрального паралича и двигательных нарушений у ребёнка .
Если в течение суток после родов симптомы острого эндометрита не возникли, то антибактериальную терапию отменяют. При повышении температуры применяют Парацетамол через каждые 4–6 часов. Точные дозировки определяет лечащий врач, но общая суточная доза не должна превышать 4 г.
Прогноз. Профилактика
Прогноз благоприятный только при своевременной диагностике и адекватном лечении.
Профилактика хориоамнионита включает следующие рекомендации:
- При первом посещении гинеколога и в третьем триместре необходимо сдать вагинальный мазок на гонококк, трихомонады и дрожжевые грибы. По составу микроскопического мазка из влагалища врач сможет предположить риск преждевременного разрыва оболочек.
- На 32–34-й недели нужно сделать бактериальный посев с чувствительностью к антибиотикам средней порции мочи для выявления бессимптомной бактериурии. Если её вовремя обнаружить и начать лечение, то риск развития хориоамнионита снижается.
- На 35–37-й недели нужно сдать мазок из шейки матки на антигены стрептококка группы В.
- Контролировать во время беременности изменения микробной флоры в мазках из влагалища. Однако повторные гинекологические осмотры беременным рекомендуется проходить, только если есть показания.
- При сроке беременности менее 36 недель и преждевременном излитии околоплодных вод рекомендуется принимать антибиотики, назначенные врачом. Это снизит риск развития хориоамнионита, неонатальной инфекции и может предотвратить гибель ребёнка .
Список литературы
- Российское общество акушер-гинекологов. Инфекции амниотической полости и плодных оболочек (хориоамнионит): клинические рекомендации. — М., 2021. — 37 с.
- Барановская Е. И., Воронецкий А. Н., Жаворонок С. В. Хориоамнионит // Здравоохранение. — 2010. — № 1. — С. 36–41.
- Исенова С. Ш., Бодыков Г. Ж., Каргабаева Ж. А. и др. Клинико-лабораторные взаимосвязи хориоамнионита и избыточной массы тела // Вестник Казахского Национального медицинского университета. — 2019. — № 1. — Р. 8–12.
- Туманова У. Н., Шувалова М. П., Щеголев А. И. Хориоамнионит и ранняя неонатальная смертность (по данным РОССТАТА в 2012–2016 годах) // Международный журнал фундаментальных и прикладных исследований. — 2018. — № 8. — С. 49–53.
- Кравченко Е. Н., Куклина Л. В., Баранов И. И. Хориоамнионит. Современный взгляд на проблему // Доктор.ру. — 2022. — № 5. — С. 38–42.
- Министерство здравоохранения РФ. Септические осложнения в акушерстве: письмо от 6 февраля 2017 года № 15–4/10/2–728.
- Гурьева В. А. и др. Риски развития хориоамнионита при преждевременном разрыве плодных оболочек на сроках беременности 22–34 недели // Национальное здоровье. — 2018. — № 1. — С. 34–47.
- Новикова В. А., Пенжоян Г. А., Рыбалка Е. В. и др. Роль инфекции в преждевременном разрыве плодных оболочек // Российский вестник акушера-гинеколога. — 2012. — № 6. — С. 35–39.
- Белокриницкая Т. Е. Профилактика септических осложнений в акушерстве: рекомендации Министерства здравоохранения РФ и ВОЗ 2015 г. // Российский вестник акушера-гинеколога. — 2016. — № 3. — С. 7984.
- Fowler J. R., Simon L. V. Chorioamnionitis // StatPearls Publishing. — 2023. ссылка
- Министерство здравоохранения РФ. Протоколы диагностики, лечения и профилактики внутриутробных инфекций у новорождённых детей. — М., 2002. — 54 с.
- Хамадьянов У. Р., Русакова Л. А., Хамадьянова А. У. и др. Внутриутробное инфицирование плода: современный взгляд на проблему // Российский вестник акушера-гинеколога. — 2013. — № 5. — С. 16–20.
- Российское общество акушер-гинекологов. Преждевременные роды: клинические рекомендации. — М., 2020. — 43 с.
- Chapman E., Reveiz L., Illanes E., Cosp B. X. Antibiotic regimens for management of intra-amniotic infection // Cochrane Database Syst Rev. — 2014. — № 12. ссылка
- Tita A. T., Andrews W. W. Diagnosis and management of clinical chorioamnionitis // Clin Perinatol. — 2010. — № 2. — Р. 339–354. ссылка