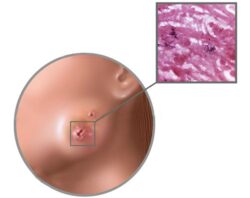
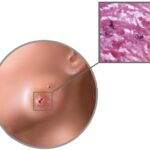
Гидраденит (Hidradenitis suppurativa) — это хроническое кожное заболевание, при котором формируются болезненные воспалительные инфильтраты — скопления клеток, в данном случае лейкоцитов, которые проявляются уплотнением тканей. Со временем в инфильтратах скапливается гной. Он прорывается наружу с образованием свищевых ходов, которые потом рубцуются. Болезнь склонна к рецидиву . Для обозначения гнойного гидраденита также используют термины «инверсное» и «апокриновое акне».
Гидраденит
Впервые симптомы гидраденита описал французский анатом и хирург Альфред Вельпо в 1839 году . Однако теория о том, что патология связана с потовыми железами появилась позже: её высказал французский хирург Аристид Вернейль в 1854 году. Он же и предложил название болезни: от греческого hydor — вода и aden – железа, а окончание -it указывает на воспаление .
В простонародье гидраденит называют сучьем выменем, так как воспалительные очаги похожи на соски собак.
Распространённость гидраденита
Распространённость патологии, по разным данным, составляет от 0,4 до 4 %. В среднем ею болеет около 1 % населения во всём мире, т. е. каждый сотый человек в течение жизни сталкивается с этим заболеванием . При этом женщины болеют в 3 раза чаще, чем мужчины .
У представителей негроидной расы обострения гидраденита протекают почти в 3 раза тяжелее, чем у людей европеоидной расы . Распространённость заболевания в первой группе также выше: 1,3 % против 0,75 % . Однако это может быть связано не с расой как таковой, а с большим процентом сопутствующих заболеваний (например, ожирением и диабетом), а также более низким уровнем жизни .
Первые симптомы обычно появляются в период полового созревания, но наиболее интенсивно болезнь проявляет себя у пациентов 20–40 лет .
Причины развития гидраденита
Ранее считалось, что патология появляется из-за нарушений в работе потовых желёз. Однако современные исследования показывают, что чаще гидраденит связан с патологией волосяного фолликула и является частью синдрома фолликулярной окклюзии — группы заболеваний со сходным механизмом развития (закупоркой устья фолликула), куда входят:
- конглобатное акне — «поверхностный» вариант гидраденита, при котором не формируются свищевые ходы, инфильтраты образуются на открытых участках тела ;
- абсцедирующий и подрывающий перифолликулит головы — воспалительные очаги развиваются на голове ;
- пилонидальная киста — воспаление канала в окружности межъягодичной складки, копчика или крестца .
Помимо синдрома фолликулярной окклюзии, гидраденит может развиваться вместе с другими болезнями:
- PASH синдром — сочетание гангренозной пиодермии, акне и гнойного гидраденита ;
- PAPASH синдром — сочетание гнойного артрита, гангренозной пиодермии, акне и гнойного гидраденита ;
- PASS синдром — сочетание гангренозной пиодермии, вульгарного акне, гнойного гидраденита и анкилозирующего спондилита .
В отличие от синдрома фолликулярной окклюзии вышеперечисленные болезни развиваются из-за гиперреактивности иммунной системы. Причиной становится не поражение волосяных фолликулов, а попадание в них каких-либо микроорганизмов. Даже незначительное их количество вызывает «неадекватную» реакцию иммунитета. В этом случае гидраденит относят к аутовоспалительным расстройствам .
Несмотря на вышеперечисленные причины, дисфункция потовых желёз всё-таки может играть определённую роль в развитии патологии. Например, нехватка определённых антибактериальных веществ в секрете потовых желёз способствует росту микроорганизмов и провоцирует развитие воспаления .
Болезнь может иметь наследственный характер: у 1/3 пациентов гидраденитом также болеет кто-то из родственников, при этом болезнь часто рецидивирует, т. е. появляется снова.
В других случаях патология развивается вследствие провоцирующего фактора, например в результате микротравмы волосяных фолликулов при бритье или при ношении тесной одежды . После лечения болезнь, как правило, не возвращается .
К другим факторам риска относятся:
- Женский пол — причиной этому может быть разница в гормональном фоне, так как патология часто обостряется перед менструацией и регрессирует с наступлением менопаузы .
- Курение — это наиболее серьёзный фактор риска, который увеличивает частоту рецидивов и усугубляет тяжесть течения заболевания. 90 % пациентов с гидраденитом — курильщики . Исследователи предполагают, что токсичные вещества (например, никотин, бензапирен и мышьяк) мешают отделяться отмершим клеткам, тем самым закупоривая волосяные фолликулы . Также начинают выделяться провоспалительные медиаторы, меняется состав секрета потовых желёз, после чего лейкоциты мигрируют к волосяному фолликулу . Всё это провоцирует развитие воспаления. Электронные сигареты и вейпы также могут отрицательно влиять на течение заболевания, так как в их парах содержится никотин.
- Избыточная масса тела и ожирение — в среднем индекс массы тела (ИМТ) пациентов с гнойным гидраденитом на 3 единицы больше, чем у здоровых людей . Трение кожи на складках травмирует волосяные фолликулы, а скопление пота приводит к росту бактерий .
- Неправильное питание — сладости, жирная пища, молочные продукты и мучные изделия провоцируют обострения гидраденита . Предполагается, что жиры и углеводы стимулируют синтез андрогенов и инсулина, которые меняют состав секрета потовых желёз .
- Повышенное потоотделение (гипергидроз) — усугубляет течение заболевания за счёт роста бактерий .
- Антиперспиранты — они блокируют потоотделение с помощью закупорки пор .
- Механическая эпиляция — она, как и бритьё, травмирует волосяные фолликулы, способствуя развитию болезни .
- Определённые профессии — постоянная работа руками или частая ходьба сопровождается трением кожи в подмышечных и паховых областях .
Помимо вышеперечисленных факторов гидраденит может быть связан с избытком андрогенных гормонов, заболеваниями щитовидной железы (гипо- и гипертиреозом), синдромом поликистозных яичников, сахарным диабетом 2-го типа, метаболическим синдромом, а также с хроническими воспалительными заболеваниями кишечника и суставов .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гидраденита
Обострение гидраденита начинается с появления воспалительного инфильтрата размером до 2 см. Уплотнения развиваются глубоко в коже, на стыке дермы и подкожно-жировой клетчатки, где располагаются апокриновые потовые железы, обычно в подмышках и паху. За 12–48 часов до появления инфильтрата может появиться жжение, зуд, прострелы, боль или ощущение тепла. При больших или множественных очагах повышается температура .
Затем кожа в области инфильтрата краснеет и отекает, а прощупывание начинает сопровождаться резкой болью. Уплотнение становится горячим на ощупь. На этапе нагноения центральная часть очага размягчается из-за скопления жидкости. Также могут увеличиться близлежащие лимфатические узлы .
Если пациент сам вскрывает инфильтрат, образуется свищевой ход, из которого в течение 1–2 месяцев выделяется гной. Когда инфекционный очаг расположен глубоко, гной может сохраняться до нескольких лет. В дальнейшем свищевой ход заживает и формируется щелевидный рубец.
К другим проявлением гидраденита относят открытые комедоны (чёрные угри) — закупоренные волосяные фолликулы. Чёрные точки в данном случае являются ничем иным, как окисленными «пробками» из слущенных клеток в выходном отверстии фолликула.
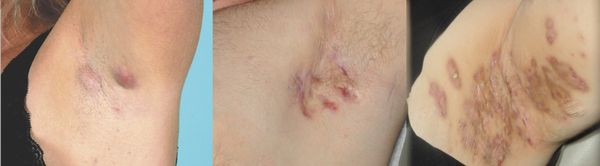
Помимо подмышек и паха гидраденит может развиться на внутренней поверхности бёдер (ближе к паху), в промежности, на лобке, вокруг анального отверстия, в складке под грудью и в межгрудной складке, в области сосков и ареол, а также в области больших половых губ, на мошонке и крайней плоти.
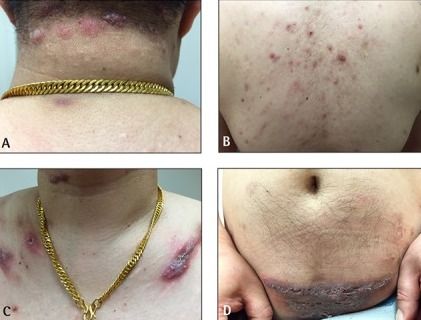
Гидраденит в разных частях тела [83]
Патогенез гидраденита
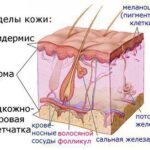
Чтобы лучше понять механизм развития гидраденита, необходимо обратить внимание на строение волосяных фолликулов и потовых желёз.
У волосяного фолликула есть 3 отдела: воронка (выходное отверстие), перешеек и нижний отдел. В перешеек открываются протоки сальных и потовых желёз, а нижний отдел содержит волосяную луковицу .
Выделяют 2 основных типа волосяных фолликулов: пушковые и терминальные . К терминальным волосам относят все явно заметные волосы: на волосистой части головы, лице, груди, животе, спине, ногах, руках, в паху и подмышках. К ним также относятся брови и ресницы. Незаметные с первого взгляда пушковые волосы покрывают всю оставшуюся часть тела, кроме ладоней и подошв.
Также существует 2 типа потовых желёз: апокриновые и эккриновые . Если клетка выделяет секрет через специальные каналы на своей поверхности и при этом не разрушается, это эккриновая железа. При разрушении клетки железу называют апокриновой.
Типы потовых желёз
Апокриновые железы связаны с волосяными фолликулами. Бóльшая их часть располагается в подмышках и паху, однако определённое количество также находится и в других частях тела. Их секрет достаточно густой и неприятно пахнет из-за ферментации нормальной микрофлоры кожи.
Потовые железы эккринового типа не связаны с волосяными фолликулами и выделяют более жидкий секрет. Они относительно равномерно распределены по всей поверхности тела, однако больше всего их на ладонях и подошвах. Если эти железы работают неправильно, повышается потоотделение.
В норме клетки волосяного фолликула постоянно обновляются: старые клетки засыхают и «выпадают» через выходное отверстие, а на их место приходят новые. Но если отмершие клетки не могут «отпадать» и скапливаются в выходном отверстии фолликула, образуется своеобразная «пробка». С поверхности кожи через микроскопические ходы в неё проникают бактерии и начинают быстро размножаться. Тогда иммунная система запускает инфекционный воспалительный процесс, после чего формируется глубоко расположенный инфильтрат и начинается нагноение.
Развитие гидраденита
Мифы о гидрадените
Вокруг патологии образовалось много домыслов, которые не соответствуют действительности:
- «гидраденит — это инфекционное заболевание» — бактериальная инфекция может быть только следствием болезни, истинной причиной её развития является то, что организм «неадекватно» реагирует на бактерии или не может контролировать их рост;
- «гидраденит связан с нечистоплотностью» — нечистоплотность может спровоцировать обострение за счёт увеличения количества бактерий, однако причины патологии кроются в индивидуальных особенностях организма;
- «гидраденит заразный» — бактерии, которые провоцируют обострения гидраденита входят в нормальную микрофлору кожи, т. е. они есть у всех людей, и обычно не вызывают воспаления, поэтому заразиться гидраденитом нельзя.
Классификация и стадии развития гидраденита
В зависимости от выраженности симптомов и количества перенесённых рецидивов выделяют 3 стадии развития заболевания:
- I стадия — появляются единичные изолированные узлы с возможным их нагноением, рубцов и свищевых ходов нет;
- II стадия — наступает после многочисленных обострений и характеризуется наличием множественных рубцов и единичных изолированных свищевых ходов;
- III стадия — образуется большое количество сливных свищевых ходов и рубцов, деформирующих кожу .
Стадии гидраденита [82]
Также существует разделение на фенотипические группы (по совокупность признаков). Такая классификация учитывает не только степень выраженности симптомов, но также месторасположение очагов и отдельные проявления, которые наблюдаются не во всех случаях гидраденита:
- обычный тип — классический вариант гидраденита;
- гидраденит по типу фрикционного фурункула — классический вариант болезни, при котором периодически появляются очаги в местах повышенного трения, например в нижней части живота, на задней поверхность бёдер и ягодицах;
- гидраденит по типу рубцующего фолликулита — помимо характерных проявлений, наблюдается множество мелких поверхностных воспалительных очагов в зонах повышенного трения с формирование рубцов при заживлении;
- конглобатный гидраденит — характеризуется сочетанием типичных проявлений гидраденита и конглобатного (шаровидного) акне на лице и спине без образования свищевых ходов и нагноения;
- эктопический тип — признаки конглобатного акне сопровождаются выделением гноя;
- синдромальный тип — гидраденит сочетается с другими воспалительными заболеваниями (PASH, PAPASH и PASS синдромы) .
Осложнения гидраденита
При неблагоприятном развитии болезни может развиться:
- Келоидные рубцы. Они развиваются в результате неконтролируемого роста рубцовой ткани, которая прорастает в здоровые ткани и вызывает боль, жжение и зуд. Некоторые пациенты склонны к формированию таких рубцов, поэтому их основной проблемой становятся не обострения гидраденита, а образующийся впоследствии келоидный рубец . Они также снижают растяжимость кожи, поэтому если рубец появится на сгибательных и разгибательных поверхностях, он может сковывать движения сустава .
- Рак кожи. Долгое и тяжёлое течение гидраденита с многократными рецидивами и длительно незаживающими гнойными свищами могут вызвать рак кожи в области хронического воспаления .
- Хронический болевой синдром. Иногда длительная непроходящая боль может быть главной жалобой пациента, требующей специальной тактики лечения .
- Амилоидоз. В ходе воспалительного процесса печень выделяет белок — сывороточный амилоидный протеин А. Если воспаление долгое, этот белок накапливается в различных органах и тканях организма, мешая им работать, т. е. амилоидоз развивается при длительном и тяжёлом течении гидраденита . Это состояние может сопровождаться хронической почечной недостаточностью, циррозом печени, аритмией, нарушением работы желудочно-кишечного тракта и т. д.
- Анемия. Ттак как железо помогает бактериям расти, при долгом воспалении организм «консервирует» его запасы. Соответственно, концентрация гемоглобина (белка, переносящего кислород) в крови снижается и развивается анемия. Обычно она носит лёгкую степень тяжести и никак не проявляется, однако в тяжёлых случаях пациент может испытывать общую слабость, сонливость, лёгкую утомляемость, головокружение и эпизоды потери сознания .
- Стигматизация и социальная изоляция. Многие считают, что гидраденит это «болезнь нечистоплотных людей», поэтому некоторые пациенты испытывают значительный психологический дискомфорт. Неприятный запах, сопровождающий обострения, и необходимость часто открывать больничные листы приводят к трудностям с трудоустройством. Больным стыдно показать своё тело, например выйти на пляж, пойти в спортзал, душ, бассейн и т. д. В итоге это приводит к социальной изоляции .
Также у пациентов с гидраденитом может развиться флегмона подкожно-жировой клетчатки и сепсис, но пока врачи не сообщали о пациентах с такими осложнениями. Чисто теоретически, если инфильтрат расположен слишком глубоко, гной может прорваться в подкожно-жировую клетчатку, в которой ещё нет защитных клеток иммунитета. В таком случае гнойно-воспалительный процесс развивается «по нарастающей», распространяясь по рыхлой клетчатке как по «губке», разрушая здоровые ткани. В ответ на этот процесс иммунитет выделяет огромное количество веществ, стимулирующих воспалительный процесс: они всасываются в кровоток и оказывают системное воздействие, так что «воспаляется» весь организм — начинается сепсис. В тяжёлых случаях сепсис может закончиться летальным исходом. Однако врачи пока не сообщали о пациентах с такими осложнениями.
Диагностика гидраденита
Обычно врач не испытывает трудностей при постановке диагноза, так как болезнь сопровождается характерными болезненными воспалительными инфильтратами кожи в подмышках и паху. Необходимость дообследования определяют индивидуально.
Лабораторная диагностика
Общий клинический анализ крови может выявить повышение уровня лейкоцитов (лейкоцитоз), С-реактивного белка и увеличение скорости оседания эритроцитов (СОЭ). Эти изменения указывают лишь на наличие и степень выраженности воспаления и обычно не влияют на тактику лечения.
Несмотря на вероятную роль гормонов в течении заболевания, анализы обычно не показывают никаких отклонений от нормы, однако в некоторых случаях они всё же есть, поэтому пациентов просят сдать кровь на ФСГ (фолликулостимулирующий гормон), ЛГ (лютеинизирующий гормон), тестостерон, эстроген и прогестерон .
Чтобы исключить сопутствующую патологию щитовидной железы, назначают анализ крови на ТТГ (тиреотропный гормон). Если его показатель выходит за пределы нормы, пациент также проверяет концентрацию сТ3 (свободного трийодтиронина) и сТ4 (свободного тироксина).
При подозрении на сахарный диабет и метаболический синдром анализируют липидный профиль: определяют уровень общего холестерина, липопротеинов низкой плотности (ЛПНП), липопротеинов высокой плотности (ЛПВП) и триглицеридов, а также уровень гликированного гемоглобина в крови.
Инструментальная диагностика
Чтобы исключить синдром поликистозных яичников у женщин, врач собирает данные гинекологического анамнеза: количество беременностей, родов, абортов, регулярность менструаций и т. д.). В дополнение к вышеуказанному анализу крови на половые гормоны им проводят УЗИ органов малого таза .
Также делают УЗИ мягких тканей, чтобы проверить наличие нагноений. Если гноя нет, есть шанс обойтись консервативными методами лечения, например антибиотикотерапией. Когда же УЗИ показывает признаки нагноения, проводят хирургическое лечение. В ходе операции дополнительно выполняют забор материала для бактериологического исследования (посева), чтобы определить возбудителя и его чувствительность к антибиотикам. Также посев берут при наличии свища.
Если при консервативном лечении свищ долго не заживает и на очаге постоянно появляются изъязвления, целесообразно выполнить биопсию, чтобы исключить рак кожи.
В исключительных случаях назначают МРТ мягких тканей, которая определяет глубину распространения и размещение свищевых ходов . Обычно это исследование выполняют пациентам с длительным тяжёлым гидраденитом. По результатам исследования определяют объём операции.
Дифференциальная диагностика
Кроме гидраденита, похожую клиническую картину могут иметь конглобатное акне, фурункулы, нагноившаяся эпидермальная киста и пилонидальная киста (эпителиальный копчиковый ход).
Лечение гидраденита
Прежде чем начать лечение, врач должен объяснить пациенту, как и почему у него развилась болезнь, подчеркнуть, что гидраденит не является следствием какой-либо инфекции, не заразен и не связан с нечистоплотностью. Это не только прояснит ситуацию, но и поможет настроиться на позитивный лад. Последующая тактика лечения зависит от стадии заболевания.
Лечение гидраденита I стадии
На раннем этапе, когда ещё нет нагноений, применяют местную антибактериальную терапию: 1%-й клиндамициновый гель (Далацин), 2%-ю мазь или крем фузидовой кислоты (Фуцидин) .
Иногда в очаг поражения вводят топические глюкокортикостероиды (в частности, Триамцинолон). Они в течение 72 часов останавливают воспалительный процесс, но также имеют побочные эффекты: атрофию кожи в области инъекции, гипопигментацию (потерю пигмента) и образование «холодного» абсцесса — скопления гноя без активного воспаления .
В случае нагноения единственным методом лечения является хирургический: очаг вскрывают, очищают и выкачивают гной. Операцию проводят амбулаторно под местной инфильтрационной анестезией.
После вскрытия гидраденита берут посев и промывают рану растворами антисептиков. Чтобы края не склеивались и в ней не скапливался гной, устанавливают дренаж — марлевую турунду или резиновую полоску (обычно от перчатки). В течение нескольких следующих дней пациенту промывают рану, меняют дренажи и делают перевязки. Всё это происходит до тех пор, пока рана не очистится полностью. После этого на неё накладывают повязки с антибактериальной мазью и ждут полного заживления.
Операция и дренаж
Лечение гидраденита II стадии
При наличии сразу нескольких воспалительных очагов и единичных свищевых ходов, помимо местного лечения, используют системную антибиотикотерапию. В первую очередь применяют антибиотики тетрациклинового ряда (например, Доксициклин), в более тяжёлых случаях — комбинацию Клиндамицина и Рифампицина. Возможно применение и других антибактериальных препаратов .
Как и при терапии акне, в лечении гидраденита могут помочь ретиноиды, например Ацитретин (Изотретиноин в этом случае неэффективен) . Эти препараты замедляют разрастание кератоиноцитов и не дают им закупорить волосяной фолликул. Однако у них есть и побочные эффекты: сухость и шелушение кожи, ломкость ногтей, головная боль. Ретиноиды также влияют на развитие плода, поэтому до начала терапии женщинам необходимо выполнить тест на беременность, а также соблюдать двойную контрацепцию (барьерную и любую другую) за месяц, во время и в течение двух лет после курса лечения .
Так как обострения гидраденита могут быть связаны с изменениями гормонального фона, женщинам иногда назначают антиандрогенные препараты (Ципротерон, Спиронолактон, Финастерид) и пероральные контрацептивы .
В качестве дополнения используют Цинк, который препятствует миграции лейкоцитов, тем самым останавливая воспаление . Также рекомендуют принимать витамины Д и B12 и Омега 3 .
Лечение гидраденита III стадии
Если вышеперечисленные методы не принесли результата, пациенту могут назначить препараты, которые подавляют гиперреактивность иммунной системы с помощью разных механизмов: Адалимумаб, Инфликсимаб, Этанерцепт, Устекинумаб или Анакинру . Однако они дорого стоят, а также повышают риск развития вторичных инфекций, в частности — туберкулёза.
На этом этапе чаще всего прибегают к хирургическому лечению, в ходе которого удаляют необратимо изменённую кожу и подкожно-жировую клетчатку вместе со всеми свищевыми ходами, т. е. всю зону, в которой расположены апокриновые потовые железы, что исключает возможность рецидивов.
После иссечения поражённых тканей остаётся большая открытая рана. Существует два варианта дальнейшего развития событий: либо рана заживает самостоятельно с помощью так называемого вторичного натяжения, когда рана заполняется рубцовой тканью и затем зарастает, либо её закрывают с помощью пластики местными тканями, кожно-жировым лоскутом или свободным кожным трансплантатом.
Если рана заживает вторичным натяжением, за ней нужно долго ухаживать (примерно несколько месяцев). В дальнейшем из-за плохой растяжимости рубца могут появиться ограничения в движении сустава (дерматогенная контрактура). С другой стороны, при регулярных перевязках снижается риск развития инфекционных осложнений, поэтому такой метод считается надёжным. Чтобы ускорить заживление, рану закрывают свободным кожным трансплантатом.
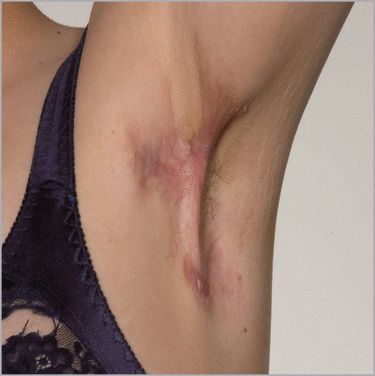
Дерматогенная контрактура [52]
Местные ткани или кожно-жировой лоскут, которыми прикрывают рану, хирург «выкраивает» из здоровой кожи пациента. Процесс заживления в таком случае составляет 2–3 недели. Этот метод исключает образование грубого рубца, поэтому риск развития дерматогенной контрактуры минимален. Однако существует вероятность нагноения раны. Чтобы этого избежать, пациенту необходимо тщательно подготовиться к операции, а сам гидраденит должен находиться на стадии ремиссии.
Среди минусов хирургического лечения выделяют болевой синдром, риски развития осложнений, необходимость соблюдать охранительный режим и делать регулярные перевязки до полного заживления ран.
Прогноз. Профилактика
Поскольку заболевание связано с индивидуальными особенностями организма, полного излечения достичь сложно. Однако если контролировать патологию, в этом нет необходимости, поэтому основными целями терапии гидраденита является уменьшение частоты и тяжести рецидивов, а также увеличение продолжительности ремиссий.
Большие надежды возлагают на генно-инженерную биологическую терапию (например, на препараты Адалимумаб, Инфликсимаб, Этанерцепт и т. д.). В крайних случаях делают операцию.
Профилактика гидраденита
Очень важно соблюдать меры профилактики развития рецидивов:
- отказаться от курения ;
- нормализовать массу тела (однако нельзя слишком быстро сбрасывать лишний вес, так как в этом случае появляются избыточные складки кожи) ;
- делать лазерную эпиляцию — периодические сеансы лазерной эпиляции предположительно подавляют активность клеток волосяных фолликулов ;
- отказаться от антиперспирантов — использовать дезодаранты, так как они не закупоривают поры ;
- носить удобную одежду — одежда из «дышащих» тканей с содержанием серебра и хорошей абсорбционной способностью (например, изготовленные по технологии Sanitized) позволяет снизить потоотделение и предотвратить размножение бактерий, также существует специальная одежда для людей с гидраденитом от фирмы HidraWear: футболки и трусы-боксеры с впитывающими прокладками на подмышках и в паху, или можно использовать отдельные впитывающие повязки ;
- проходить ботулинотерапию — снижает интенсивность потоотделения ;
- соблюдать средиземноморскую диету — в рацион должны входить фрукты, овощи, орехи, рыба, бобовые, цельнозерновые продукты и курица, лучше воздержаться от кисломолочных продуктов и тех, что содержат дрожжи (пива, кваса, свежей выпечки, кефира и винограда) .
Впитывающая повязка при гидрадените
Список литературы
- Ballard K., Shuman V. L. Hidradenitis Suppurativa // StatPearls. — 2023.ссылка
- Bechet J. Z. Dictionnairede medicine, a general directory of Sciences Medicals under the theoretical report and practice. Vol. 2. — Paris, 1839. — Р. 1839–1891.
- Verneuil A. Etudes sur les tumeurs de la peau; de quelques maladies des glandes sudoripares // Arch Gen Med. — 1854. — № 4. — Р. 447–468.
- Jfri A., Nassim D., O’Brien E. et al. Prevalence of Hidradenitis Suppurativa: A Systematic Review and Meta-regression Analysis // JAMA Dermatol. — 2021. — № 8. — Р. 924–931.ссылка
- Ingram J. R. The epidemiology of hidradenitis suppurativa // British Journal of Dermatology. — 2020. — Vol. 183. — P. 990–998.ссылка
- Jemec G. B., Heidenheim M., Nielsen N. H. The Prevalence of Hidradenitis Suppurativa and Its Potential Precursor Lesions // J Am Acad Dermatol. — 1996. — № 2. — Р. 191–194.ссылка
- Vasanth V., Chandrashekar B. S. Follicular occlusion tetrad // Indian Dermatol Online J. — 2014. — № 4. — Р. 491–493.ссылка
- Niv D., Ramirez J. A., Fivenson D. P. Pyoderma gangrenosum, acne, and hidradenitis suppurativa (PASH) syndrome with recurrent vasculitis // JAAD Case Rep. — 2017. — № 1. — Р. 70–73. ссылка
- Cugno M., Borghi A., Marzano A. V. PAPA, PASH and PAPASH Syndromes: Pathophysiology, Presentation and Treatment // Am J Clin Dermatol. — 2017. — № 4. — Р. 555–562. ссылка
- Leuenberger M., Berner J., Di Lucca J., Fischer L. et al. PASS Syndrome: An IL-1-Driven Autoinflammatory Disease // Dermatology. — 2016. — № 2. — Р. 254–258.ссылка
- Havnaer A., Han G. Autoinflammatory Disorders: A Review and Update on Pathogenesis and Treatment // Am J Clin Dermatol. — 2019. — № 4. — Р. 539–564.ссылка
- Coates M., Mariottoni P., Corcoran D. L. et al. The skin transcriptome in hidradenitis suppurativa uncovers an antimicrobial and sweat gland gene signature which has distinct overlap with wounded skin // PLoS One. — 2019. — № 5. — Р. E0216249.ссылка
- Vinkel C., Thomsen S. F. Hidradenitis Suppurativa: Causes, Features, and Current Treatments // J Clin Aesthet Dermatol. — 2018. — № 11. — Р. 17–23.ссылка
- Ingram J. R. The Epidemiology of Hidradenitis Suppurativa // Br J Dermatol. — 2020. — № 6. — Р. 990–998.ссылка
- Collier E. K., Price K. N., Grogan T. R. et al. Characterizing perimenstrual flares of hidradenitis suppurativa // Int J Womens Dermatol. — 2020. — № 5. — Р. 372–376. ссылка
- Chu C. B., Yang C. C., Tsai S. J. Hidradenitis suppurativa: Disease pathophysiology and sex hormones // Chin J Physiol. — 2021. — № 6. — Р. 257–265.ссылка
- Ulschmid C., Serrano L., Wu R., Roth G. M., Sokumbi O. African American race is a risk factor for severe hidradenitis suppurativa // Int J Dermatol. — 2023. — № 5. — Р. 657–663.ссылка
- Sachdeva M., Shah M., Alavi A. Race-Specific Prevalence of Hidradenitis Suppurativa // J Cutan Med Surg. — 2021. — № 2. — Р. 177–187.ссылка
- Rosi E., Fastame M. T., Silvi G., Guerra P. et al. Hidradenitis Suppurativa: The Influence of Gender, the Importance of Trigger Factors and the Implications for Patient Habits // Biomedicines. — 2022. — № 11. — Р. 2973.ссылка
- Soliman Y. S., Hoffman L. K., Guzman A. K., Patel Z. S., Lowes M. A., Cohen S. R. African American Patients With Hidradenitis Suppurativa Have Significant Health Care Disparities: A Retrospective Study // J Cutan Med Surg. — 2019. — № 3. — Р. 334–336.ссылка
- Sartorius K., Emtestam L., Jemec G. B. E., Lapins J. Objective scoring of hidradenitis suppurativa reflecting the role of tobacco smoking and obesity // Br J Dermatol. — 2009. — № 4. — Р. 831–839.ссылка
- Hana A., Booken D., Henrich C. et al. Functional significance of non-neuronal acetylcholine in skin epithelia // Life Sci. — 2007. — № 24–25. — Р. 2214–2220. ссылка
- Dessinioti C., Zisimou C., Tzanetakou V., Ntritsos G., Kontochristopoulos G., Antoniou C. A. Retrospective Institutional Study of the Association of Smoking with the Severity of Hidradenitis Suppurativa // J Dermatol Sci. — 2017. — № 2. — Р. 206–207.ссылка
- Wolk K., Join-Lambert O., Sabat R. Aetiology and Pathogenesis of Hidradenitis Suppurativa // Br J Dermatol. — 2020. — № 6. — Р. 999–1010. ссылка
- Nazary M., Van Der Zee H. H., Prens E. P., Folkerts G., Boer J. Pathogenesis and Pharmacotherapy of Hidradenitis Suppurativa // Eur J Pharmacol. — 2011. — № 1–3. — Р. 1–8.ссылка
- Paus R. L., Kurzen H., Kurokawa I., Jemec G. B. E. et al. What Causes Hidradenitis Suppurativa? // Exp Dermatol. — 2008. — № 5. — Р. 455–472.ссылка
- Wright S., Strunk A., Garg A. Trends in body mass index before and after diagnosis of hidradenitis suppurativa // Br J Dermatol. — 2021. — № 1. — Р. 74–79. ссылка
- Zouboulis V. A., Zouboulis K. C., Zouboulis C. C. Hidradenitis Suppurativa and Comorbid Disorder Biomarkers, Druggable Genes, New Drugs and Drug Repurposing-A Molecular Meta-Analysis // Pharmaceutics. — 2021. — № 1. — Р. 44.ссылка
- Fernandez J. M., Marr K. D., Hendricks A. J., Price K. N., Ludwig C. M. et al. Alleviating and Exacerbating Foods in Hidradenitis Suppurativa // Derm Ther. — 2020. — № 6. — Р. е14246.ссылка
- Rached A. N., Gambichler T., Dietrich J. W. et al. The Role of Hormones in Hidradenitis Suppurativa: A Systematic Review // Int J Mol Sci. — 2022. — № 23. — Р. 15250. ссылка
- Singh R., Mohammed A., Senthilnathan A., Feldman S. R., Pichardo R. O. Hidradenitis Suppurativa May Impact Clothing Patterns Even in Patients with Mild Disease and Symptoms: An Observational Study // Br J Derm. — 2022. — № 2. — Р. 250–251. ссылка
- Shih T., Lee K., Seivright J. R., De D. R., Shi V. Y., Hsiao J. L. Hyperhidrosis treatments in hidradenitis suppurativa: A systematic review // Dermatol Ther. — 2022. — № 1. — Р. E15210.ссылка
- Cutler B., Hagstrom E., Greiling T. M. Deodorant/antiperspirant use and hair removal practices for hidradenitis suppurativa: recommendations from a single-center survey // Int J Womens Dermatol. — 2023. — № 1. — Р. E028.ссылка
- Matusiak L., Bieniek A., Szepietowski J. C. Hidradenitis Suppurativa and Associated Factors: Still Unsolved Problems // J Am Acad Dermatol. — 2009. — № 2. — Р. 362–365.ссылка
- Boer J., Nazary M., Riis P. T. The Role of Mechanical Stress in Hidradenitis Suppurativa // Derm Clin. — 2016. — № 1. — Р. 37–43. ссылка
- Sherman S., Bitan T. D., Kridin K., Pavlovsky L., Hodak E., Cohen A. D. Hidradenitis suppurativa is associated with hypothyroidism and hyperthyroidism: A large-scale population-based study // Int J Dermatol. — 2021. — № 3. — Р. 321–326. ссылка
- Phan K., Charlton O., Smith S. D. Hidradenitis suppurativa and polycystic ovarian syndrome: Systematic review and meta-analysis // Australas J Dermatol. — 2020. — № 1. — Р. e28–e33.ссылка
- Phan K., Charlton O., Smith S. D. Hidradenitis suppurativa and diabetes mellitus: Updated systematic review and adjusted meta-analysis // Clin Exp Dermatol. — 2019. — № 4. — Р. e126–e132.ссылка
- Sabat R., Chanwangpong A., Schneider-Burrus S. et al. Increased prevalence of metabolic syndrome in patients with acne inversa // PLoS ONE. — 2012. — № 7. — Р. E31810.ссылка
- Principi M., Cassano N., Contaldo A. et al. Hydradenitis suppurativa and inflammatory bowel disease: An unusual, but existing association // World J Gastroenterol. — 2016. — № 20. — Р. 4802–4811.ссылка
- Almuhanna N., Finstad A., Alhusayen R. Association between Hidradenitis Suppurativa and Inflammatory Arthritis: A Systematic Review and Meta-Analysis // Dermatology. — 2021. — № 5. — Р. 740–747. ссылка
- Ring H. C., Theut Riis P., Zarchi K., Miller I. M., Saunte D. M., Jemec G. B. Prodromal symptoms in hidradenitis suppurativa // Clin Exp Dermatol. — 2017. — № 3. — Р. 261–265.ссылка
- Scheinfeld N. An atlas of the morphological manifestations of hidradenitis suppurativa // Dermatol Online J. — 2014. — № 4. — Р. 22373. ссылка
- Martel J. L., Miao J. H., Badri T. Anatomy, Hair Follicle // StatPearls. — 2023.ссылка
- What is the structure of hair and how does it grow? // IQWiG. — 2022.ссылка
- Hodge B. D., Sanvictores T., Brodell R. T. Anatomy, Skin Sweat Glands // StatPearls. — 2023.ссылка
- Sellheyer K., Krahl D. «Hidradenitis suppurativa» is acne inversa! An appeal to (finally) abandon a misnomer // Int J Dermatol. — 2005. — № 7. — Р. 535–540. ссылка
- Cuellar T. A., Roh D. S., Sampson C. E. Dissecting Cellulitis of the Scalp: A Review and Case Studies of Surgical Reconstruction // Plast Reconstr Surg Glob Open. — 2020. — № 8. — Р. e3015.ссылка
- Dekker M. Dermatologic Surgery. — New York, 1989. — Р. 729–739.
- Zee H. H., Jemec G. B. New insights into the diagnosis of hidradenitis suppurativa: Clinical presentations and phenotypes // J Am Acad Dermatol. — 2015. — № 1. — Р. S23–S26.ссылка
- Jfri A., O’Brien E., Alavi A., Goldberg S. R. Association of hidradenitis suppurativa and keloid formation: A therapeutic challenge // JAAD Case Rep. — 2019. — № 8. — Р. 675–678. ссылка
- Madan V., Hindle E., Hussain W., August P. J. Outcomes of treatment of nine cases of recalcitrant severe hidradenitis suppurativa with carbon dioxide laser // Br J Dermatol. — 2008. — № 6. — Р. 1309–1314. ссылка
- Roy C. F., Roy S. F., Ghazawi F. M., Patocskai E., Bélisle A., Dépeault A. Cutaneous squamous cell carcinoma arising in hidradenitis suppurativa: A case report // SAGE Open Med Case Rep. — 2019. — Vol. 7.ссылка
- Savage K. T., Singh V., Patel Z. S., Yannuzzi C. A. et al. Pain management in hidradenitis suppurativa and a proposed treatment algorithm // J Am Acad Dermatol. — 2021. — № 1. — Р. 187–199.ссылка
- Helvacı Ö., Güz G., Adışen E., Cevher S. K., Güz G. Hidradenitis Suppurativa: a lesser-known cause of AA amyloidosis // Hippokratia. — 2020. — № 1. — Р. 33–37. ссылка
- Parameswaran A., Garshick M. S., Revankar R., Lu C. P., Chiu E. S., Sicco K. I. L. Hidradenitis suppurativa is associated with iron deficiency anemia, anemia of chronic disease, and sickle cell anemia-A single-center retrospective cohort study // Int J Womens Dermatol. — 2021. — № 5. — Р. 675–676.ссылка
- Esmann S., Jemec G. B. Psychosocial impact of hidradenitis suppurativa: a qualitative study // Acta Derm Venereol. — 2011. — № 3. — Р. 328–332. ссылка
- Legro R. S., Arslanian S. A., Ehrmann D. A. et al. Diagnosis and treatment of polycystic ovary syndrome: an Endocrine Society clinical practice guideline // J Clin Endocrinol Metab. — 2013. — № 12. — Р. 4565–4592. ссылка
- Srisajjakul S., Prapaisilp P., Bangchokdee S. Magnetic Resonance Imaging of Hidradenitis Suppurativa: A Focus on the Anoperineal Location // Korean J Radiol. — 2022. — № 8. — Р. 785–793.ссылка
- Zouboulis C. C., Desai N., Emtestam L., Hunger R. E. et al. European S1 Guideline for the Treatment of Hidradenitis Suppurativa/Acne Inversa // J Eur Acad Dermatol Venereol. — 2015. — № 4. — Р. 619–644.ссылка
- Nesbitt E., Clements S., Driscoll M. A concise clinician’s guide to therapy for hidradenitis suppurativa // Int J Womens Dermatol. — 2019. — № 2. — Р. 80–84. ссылка
- Join-Lambert O., Coignard-Biehler H., Jais J. P., Delage M. et al. Efficacy of Ertapenem in Severe Hidradenitis Suppurativa: A Pilot Study in a Cohort of 30 Consecutive Patients // J Antimicrob Chemother. — 2016. — № 2. — Р. 513–520. ссылка
- Soria A., Canoui-Poitrine F., Wolkenstein P., Poli F., Gabison G., Pouget F. Absence of efficacy of oral isotretinoin in hidradenitis suppurativa: a retrospective study based on patients’ outcome assessment // Dermatology. — 2009. — № 2. — Р. 134–135.ссылка
- Matusiak L., Bieniek A., Szepietowski J. C. Acitretin treatment for hidradenitis suppurativa: a prospective series of 17 patients // Br J Dermatol. — 2014. — № 1. — Р. 170–174.ссылка
- Brocard A., Dréno B. Innate Immunity: A Crucial Target for Zinc in the Treatment of Inflammatory Dermatosis // JEADV. — 2011. — № 10. — Р. 1146–1152.ссылка
- Kraft J. N., Searles G. E. Hidradenitis suppurativa in 64 female patients: retrospective study comparing oral antibiotics and antiandrogen therapy // J Cutan Med Surg. — 2007. — № 4. — Р. 125–131.ссылка
- Diotallevi F., Campanati A., Martina E. et al. The Role of Nutrition in Immune-Mediated, Inflammatory Skin Disease: A Narrative Review // Nutrients. — 2022. — № 3. — Р. 591.ссылка
- Kimball A. B., Okun M. M., Williams D. A., Gottlieb A. B., Papp K. A., Zouboulis C. C. Two phase 3 trials of adalimumab for hidradenitis suppurativa // New Engl J Med. — 2016. — № 5. — Р. 422–434.ссылка
- Rappard D. C., Leenarts M. F., Meijerink-van ‘t Oost L., Mekkes J. R. Comparing treatment outcome of infliximab and adalimumab in patients with severe hidradenitis suppurativa // J Dermatolog Treat. — 2012. — № 4. — Р. 284–289.ссылка
- Adams D. R., Yankura J. A., Fogelberg A. C., Anderson B. E. Treatment of hidradenitis suppurativa with etanercept injection // Arch Dermatol. — 2010. — № 5. — Р. 501–504.ссылка
- Blok J. L., Li K., Brodmerkel C., Horvátovich P., Jonkman M. F., Horváth B. Ustekinumab in hidradenitis suppurativa: clinical results and a search for potential biomarkers in serum // Br J Dermatol. — 2016. — № 4. — Р. 839–846.ссылка
- Tzanetakou V., Kanni T., Giatrakou S., Katoulis A., Papadavid E., Netea M. G. Safety and efficacy of anakinra in severe hidradenitis suppurativa: a randomized clinical trial // JAMA Dermatol. — 2016. — № 1. — Р. 52–59.ссылка
- Mokos B. Z., Miše J., Balić A., Marinović B. Understanding the Relationship Between Smoking and Hidradenitis Suppurativa // Acta Dermatovenerol Croat. — 2020. — № 1. — Р. 9–13.ссылка
- Sivanand A., Gulliver W. P., Josan C. K., Alhusayen R., Fleming P. J. Weight Loss and Dietary Interventions for Hidradenitis Suppurativa: A Systematic Review // J Cutan Med Surg. — 2020. — № 1. — Р. 64–72.ссылка
- Vossen A. R. J. V., Zee H. H., Terian M., Doorn M. B. A., Prens E. P. Laser hair removal alters the disease course in mild hidradenitis suppurativa // J Dtsch Dermatol Ges. — 2018. — № 7. — Р. 901–903.ссылка
- Morand M., Hatami A. Silver-Coated Textiles in Hidradenitis Suppurativa: A Case Report // SAGE Open Med Case Rep. — 2019.ссылка
- Ravi M., Trinidad J. Botulinum Toxin in Hidradenitis Suppurativa: A Systematic Review // J Drugs Dermatol. — 2022. — № 4. — Р. 408–412. ссылка
- Barrea L., Fabbrocini G., Annunziata G., Muscogiuri G. et al. Role of Nutrition and Adherence to the Mediterranean Diet in the Multidisciplinary Approach of Hidradenitis Suppurativa: Evaluation of Nutritional Status and Its Association with Severity of Disease // Nutrients. — 2018. — № 1. — Р. 57.ссылка
- Dempsey A., Butt M., Kirby J. S. Prevalence and Impact of Dietary Avoidance among Individuals with Hidradenitis Suppurativa // Dermatology. — 2020. — № 4. — Р. 289–295.ссылка
- Aboud C., Zamaria N., Cannistrà C. Treatment of Hidradenitis Suppurativa: Surgery and Yeast (Saccharomyces Cerevisiae) — Exclusion Diet. Results after 6 Years // Surgery. — 2020. — № 6. — Р. 1012–1015.ссылка
- Schöfer H., Simonsen L. Fusidic acid in dermatology: an updated review // Eur J Dermatol. — 2010. — № 1. — Р. 6–15.ссылка
- Hidradenitis supprativa stages: Hurley Staging System // HS Disease Source. [Электронный ресурс]. Дата обращения: 13.07.2023.
- Lee E. Y., Alhusayen R., Lansang P., Shear N., Yeung J. What is hidradenitis suppurativa? // Can Fam Physician. — 2017. — № 2. — Р. 114–120.ссылка