Кластерная головная боль (Cluster headache) — это боль, возникающая из-за нарушения работы тройничного нерва. Её отличительным признаком является высокая интенсивность в одной половине головы и вегетативные проявления, такие как слезотечение, отёк век, заложенность носа и потливость . Такая головная боль считается первичной, т. е. она не связана с поражением головного мозга или его сосудов, а также с каким-либо другим заболеванием.
Кластерная головная боль
Кластерную головную боль ещё называют «пучковой», что связано с особенностями её течения приступами, или пучками. В просторечии её именуют «суицидальной головной болью», поскольку это одна из самых сильных болей, которую только может испытать человек, и многие пациенты во время приступов задумываются о самоубийстве .
Распространённость
Кластерную головную боль выявляют примерно у 1 из 1000 человек . У мужчин она встречается в 4,3 раза чаще, чем у женщин. Причём хроническая кластерная головная боль возникает у мужчин в 15 раз чаще, а эпизодическая — в 3,8 раз чаще .
Пик заболеваемости у мужчин приходится на второе десятилетие жизни. У женщин выделяют два периода максимальной заболеваемости: 15–20 и 45–50 лет.
Причины кластерной головной боли
Точные причины кластерных головных болей не ясны. Было предложено и проверено несколько теорий, но размеры выборки ограничены, потому что заболевание встречается редко.
Предполагается, что на развитие кластерной головной боли могут влиять генетические факторы — выявлены множественные локусы (участки хромосом), связанные с этим заболеванием . Кроме того, у родственников первой линии риск кластерной боли в 18 раз выше, чем в среднем в популяции .
Среди пациентов с кластерной головной болью очень распространено курение, в большинстве случаев эта привычка предшествует развитию заболевания. У некурящих часто отмечается пассивное курение в детстве. Возможно, развитию кластерной головной боли способствуют токсичные соединения в сигаретном дыме.
Мужчины с хронической головной болью до начала заболевания чаще, чем в общей популяции, употребляют наркотики. Возможно, есть общий фактор риска как для головной боли, так и для аддиктивного поведения (стремления уйти от реальности c помощью изменения своего психического состояния). Некоторые исследования также показали, что пациенты с кластерной головной болью чаще злоупотребляют алкоголем и кофеином. Однако во время приступов пациенты обычно пьют меньше алкоголя, так как он сам способен вызывать головную боль .
Таким образом, основные факторы риска — это мужской пол, употребление алкоголя, курение и наличие такой головной боли у кого-то из родственников. Также развитию заболевания может способствовать операция на головном мозге или травма.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы кластерной головной боли
Заболевание протекает с приступами очень сильной односторонней головной боли. Без лечения она может длиться от 15 минут до 3 часов и повторяться до восьми раз в день .
Как правило, боль затрагивает первую ветвь тройничного нерва, локализуется за глазами или около них, в висках, а также в области зубов. По этой причине пациенты часто сначала обращаются к отоларингологу или стоматологу .
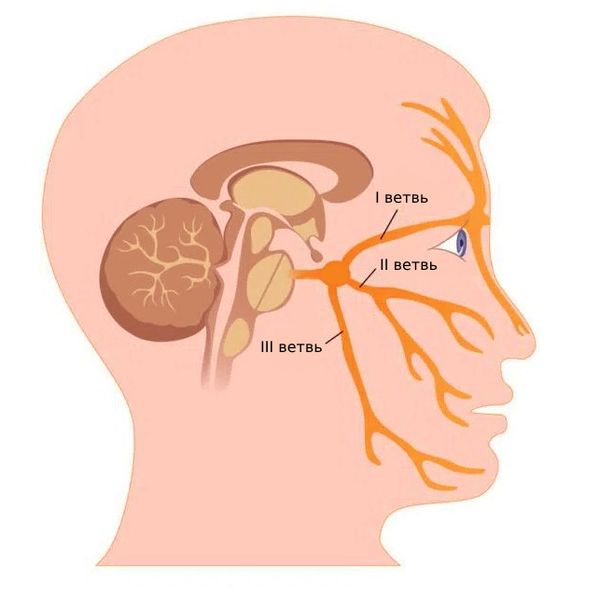
Ветви тройничного нерва
При этом заболевании на стороне боли всегда возникает хотя бы один вегетативный симптом:
- покраснение глаз или слезотечение — у 90 % пациентов;
- заложенность носа или ринорея (насморк) — до 84 % пациентов;
- отёк век или лба/лица — до 59 % пациентов;
- миоз или птоз (сужение зрачков и опущение верхнего века) .
У большинства пациентов заболевание носит эпизодический характер: приступы возникают ежедневно в течение нескольких недель или месяцев, затем наступает ремиссия, которая длится несколько месяцев или лет . Часто наблюдается сезонная и циркадная периодичность: приступы происходят предсказуемо в определённое время года и в одно и то же время суток, часто ночью .
Боль возникает с одной стороны, но иногда в течение приступа она может переходить на другую сторону, либо во время одного приступа может болеть одна сторона, а при следующем — другая .
Ещё одним характерным признаком кластерной головной боли является чувство беспокойства и возбуждения во время приступа. После него может появиться усталость и разбитость.
Боль обычно прекращается так же внезапно, как и началась, и пациенты не испытывают её до следующего приступа .
Патогенез кластерной головной боли
Патофизиология кластерной головной боли сложна, а основные механизмы до конца не ясны. Выделяют три ключевых структуры, участвующие в патофизиологии этой боли:
- тригемино-васкулярная система — это нервные клетки ядра тройничного нерва и связанные с ним сосуды головного мозга;
- парасимпатическая система — часть нервной системы, которая отвечает за поддержание физиологического равновесия и расслабление организма;
- гипоталамус .
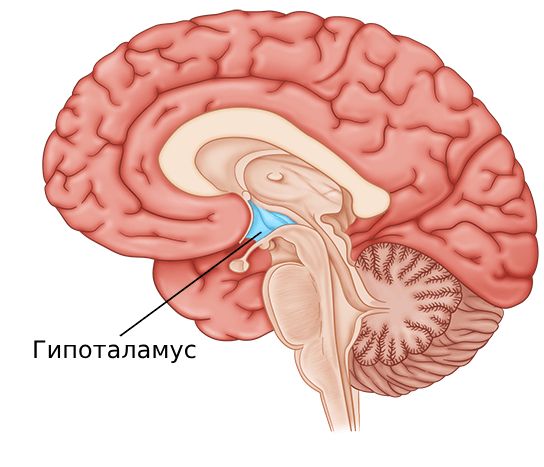
Гипоталамус
Кластерная головная боль представляет собой нервно-сосудистую, а не чисто сосудистую головную боль — изменения в сосудах головного мозга вызваны активацией тройничного нерва . Сопутствующие вегетативные симптомы возникают из-за рефлекторной активации определённого нервного пути. В результате этого расширяются сосуды и активируется парасимпатическая система. Такая активация включает в себя различные процессы, например расширение сосудов и повышение активности слёзных желез — выделение слёз. Таким образом, болевой сигнал стимулирует парасимпатическую систему, что приводит к расширению сосудов в области головы и другим сопутствующим симптомам: слезотечению, покраснению глаз и заложенности носа.
Приступы кластерной головной боли обычно случаются каждый год в одно и то же время, чаще в конце марта. Учёные предположили, что это связано с фотопериодизмом — реакцией организма на смену дня и ночи . Ключевую роль в регуляции фотопериодизма играет гипоталамус. Функциональные нейровизуализационные исследования также показали, что гипоталамус активен во время спонтанных приступов кластерной головной боли . Однако это может произойти только при активации тригемино-васкулярной системы .
Классификация и стадии развития кластерной головной боли
Кластерная головная боль — это самый распространённый тип тригеминальных вегетативных цефалгий, т. е. головных болей, связанных с тройничным нервом и сопровождающихся вегетативными симптомами.
Выделяют две формы кластерной головной боли:
- Эпизодическая форма (более 90 % всех случаев) — периоды обострений сменяются ремиссией. Основным критерием является наличие как минимум двух кластерных периодов, которые без лечения могут длиться от недели до года. Ремиссия, т. е. период без боли, продолжается не менее трёх месяцев.
- Хроническая форма (менее 10 % случаев) — периоды без боли длятся менее трёх месяцев или вообще отсутствуют в течение года .
Осложнения кластерной головной боли
Само по себе заболевание доброкачественное и не приводит к каким-либо осложнениям. Однако головная боль может учащаться и становится хронической, что существенно ухудшает качество жизни пациента и снижает его работоспособность .
Диагностика кластерной головной боли
Кластерная головная боль плохо диагностируется, часто диагноз ставят с большой задержкой. В США она составляет более 5 лет, только 21 % пациентов получают правильный диагноз при первом обращении . В России задержка в постановке диагноза иногда составляет до 17 лет.
Диагноз «кластерная головная боль» ставится на основании жалоб и анамнеза (истории болезни) в соответствии с критериями, описанными в Международной классификации расстройств головной боли (ICHD-3). Например, к таким критериям относятся вегетативные симптомы и чувство беспокойства, сопровождающие интенсивную головную боль .
При неврологическом осмотре какие-либо специфические признаки заболевания не выявляются. Лабораторными методами также нельзя обнаружить свойственные болезни изменения.
Чтобы отличить кластерную боль от других заболеваний, проводится магнитно-резонансная томография (МРТ) головного мозга, включая область гипофиза. Она необходима, если приступ головной боли возник впервые или есть атипичные особенности (например, тошнота или рвота, а также неврологические признаки — нарушение речи, слабость в руках или ногах и т. д.), то проводится МРТ. Если приступы беспокоят много лет, то выполнять МРТ не нужно. Однако в некоторых случаях это обследование может быть проведено, чтобы успокоить пациента. Но такое решение должно быть взвешенным, так как при МРТ возможны ошибочные результаты, что может ещё больше встревожить пациента .
Дифференциальная диагностика
Кластерную головную боль важно отличать:
- от вторичных причин с похожей болью, которые можно выявить с помощью МРТ головного мозга: геморрагического инсульта, менингита, опухоли гипофиза, патологии кавернозного синуса, расслоения или аневризмы артерии и т. д. (в этих случаях кластерная головная боль является симптоматической, т. е. признаком другой болезни) ;
- других головных болей: мигрени и пароксизмальной гемикрании.
По сравнению с кластерной болью приступы мигрени обычно более продолжительны (более четырёх часов) и, как правило, сопровождаются выраженными мигренозными симптомами (тошнотой и рвотой, свето- и звукобоязнью). Вегетативные симптомы (покраснение и отёк глаза, слезотечение, заложенность носа, насморк), характерные для кластерной боли, могут присутствовать и при мигрени, но менее выражены . Также отличительным признаком будет то, что пациенты с мигренью предпочитают лежать и не шевелиться в тёмной и тихой комнате, тогда как пациенты с кластерной болью возбуждены, мечутся по квартире и не могут найти себе места.
Для пароксизмальной гемикрании, как и для кластерной головной боли, характерны вегетативные симптомы и односторонняя боль, обычно вокруг глаза или виска. Но приступы длятся меньше (2–30 минут) и возникают обычно более пяти раз в сутки .
В отличие от кластерной головной боли, пароксизмальная гемикрания реагирует на Индометацин. Врач может назначить этот препарат, если приступы длятся менее 30 минут или возникают чаще пяти раз в день. Но Индометацин относится к группе НПВС, которые необходимо с осторожностью применять при заболеваниях желудочно-кишечного тракта, например при язвенной болезни или эрозивном гастрите, а также при сердечно-сосудистых заболеваниях, таких как ишемическая болезнь сердца, стенокардия и аритмия. Кроме того, Индометацин в некоторых случаях может усугублять головную боль, поэтому принимать его можно только по назначению врача .
Лечение кластерной головной боли
Лечение кластерных головных болей включает два направления: терапия острого приступа и профилактическое лечение.
Лечение приступа головной боли
Триптаны — это единственное рекомендуемое в России лечение с доказательностью уровня А (т. е. рекомендация основана на крупных и качественных исследованиях). Наиболее эффективно введение Суматриптана или Золмитриптана в виде назального спрея. Препарат помогает в течение 15 минут более чем половине пациентов . Но применять триптаны можно только по назначению врача, так как у них есть побочные действия. Так, из-за сосудосуживающего эффекта эти препараты не следует принимать пациентам с серьёзными сосудистыми заболеваниями или неконтролируемой гипертонией.
Также эффективен Суматриптан, вводимый подкожно, но в России триптаны для инъекционного введения не зарегистрированы. Триптаны в виде таблеток при кластерной головной боли не рекомендуются, так как они часто начинают действовать позже, чем закончится приступ .
Самый доказанный, эффективный и безопасный метод лечения приступа кластерной головной боли — это кислородная терапия . Метод уникален для лечения именно кластерных болей и помогает более чем 60 % пациентов . Эффект наступает менее чем за 10 минут, но нужно дышать 100%-м кислородом со скоростью подачи не менее 12 л/мин, а с доступными в России кислородными баллонами этого достичь невозможно. Поэтому такую процедуру в нашей стране можно пройти только в стационаре.
Другие варианты лечения включают Лидокаин (назальный спрей) и Октреотид. Подкожное введение Октреотида помогает 52 % пациентов, а применение Лидокаина — только 33 %, что, согласно исследованиям, ниже, чем эффект от плацебо — 36 % .
Профилактика повторных приступов
Профилактическое лечение направлено на предотвращение дальнейших приступов, но эффект обычно наступает не раньше чем через нескольких недель после начала терапии. Одним из методов профилактики кластерных головных болей является субокципитальная блокада, при которой в определённые точки на затылке вводится лекарственный препарат. Метод достаточно безопасен, побочные эффекты незначительные — преходящая боль в месте инъекции и небольшая головная боль .
Наиболее эффективным таблетированным средством для профилактики кластерной головной боли является Верапамил. Начать принимать лекарство нужно в начале приступа и продолжать на протяжении всего кластерного периода. Если боли не исчезнут в течение одного месяца, дозу постепенно уменьшают, пока приступ не прекратится . В одном рандомизированном контролируемом исследовании Верапамил при приёме три раза в день в течение 14 дней был значительно эффективнее плацебо . Дозировку препарата подбирает лечащий врач. После достижения определённой дозы врач назначит электрокардиографию (ЭКГ) . Такое обследование необходимо из-за возможных побочных эффектов препарата: так, по данным ЭКГ, у 19 % пациентов, получавших Верапамил при хронической кластерной головной боли, наблюдались аритмии, а 4 % пришлось отменить приём из-за брадикардии.
При эпизодических кластерных головных болях и редких, но активных кластерных периодах, которые длятся менее двух месяцев, рекомендуется профилактический приём глюкокортикоидов. Такое лечение помогает 70–80 % пациентов . Препараты принимают в виде таблеток, дозировку и длительность приёма определяет врач.
Снизить частоту приступов можно с помощью электрической стимуляции клиновидно-нёбного узла, затылочного и блуждающего нерва. Однако эти процедуры дорогостоящие, требуют хирургического вмешательства и могут вызывать осложнения, поэтому они показаны, только если головная боль не поддаётся другому лечению .
При эпизодической кластерной головной боли может быть эффективна неинвазивная стимуляция блуждающего нерва. В одном исследовании такое лечение помогло уменьшить количество приступов на 5,9 в неделю (по сравнению с 2,1 при имитации лечения) .
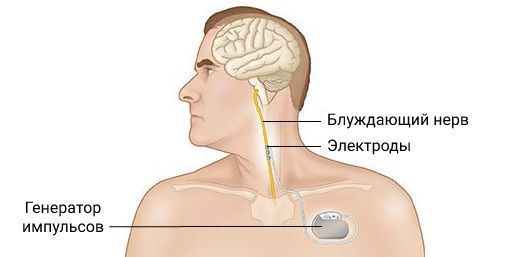
Стимуляция блуждающего нерва
Также проводился ряд исследований по профилактическому применению Мелатонина — гормона, который естественным образом выделяется шишковидной железой в темноте и участвует в регуляции циклов сна и бодрствования. Однако результаты исследований неоднозначны . Но поскольку Мелатонин безопасен и имеет минимальные побочные эффекты, его назначают пациентам, которым не доступны другие методы лечения. Мелатонин рекомендуется принимать в течение всего кластерного периода.
Чтобы уменьшить частоту приступов, следует ложиться спать и просыпаться в одно и то же время. Также во время кластерного периода следует отказаться от алкоголя, а лучше перестать его употреблять совсем, так как он может спровоцировать начало такого периода .
Прогноз. Профилактика
Кластерная головная боль — одна из самых мучительных болей, которые только можно себе представить. Но облегчить состояние можно благодаря своевременной диагностике, лечению острого приступа, а также профилактической терапии и изменению образа жизни. При хронической форме кластерной боли может развиться устойчивость к лекарствам, которые обычно помогают с ней справиться, но такое бывает редко .
Первичной профилактики, которая позволила бы изначально не сталкиваться с этой болью, к сожалению, нет, так как пока неизвестны точные причины её развития.
Список литературы
- Cheema S., Matharu M. Cluster Headache: What’s New? // Neurol India. — 2021. — Vol. 69. — P. S124–S134. ссылка
- Ray J. C., Stark R. J., Hutton E. J. Cluster headache in adults // Aust Prescr. — 2022. — № 1. — Р. 15–20. ссылка
- Kandel S. A., Mandiga P. Cluster Headache // StatPearls Publishing. — 2023.ссылка
- Hoffmann J., May A. Diagnosis, pathophysiology, and management of cluster headache // Lancet Neurol. — 2018. — № 1. — Р. 75–83. ссылка
- Láinez M. J., Guillamón E. Cluster headache and other TACs: Pathophysiology and neurostimulation options // Headache. — 2017. — № 2. — Р. 327–335.ссылка
- Wei D. Y., Yuan Ong J. J., Goadsby P. J. Cluster Headache: Epidemiology, Pathophysiology, Clinical Features, and Diagnosis // Ann Indian Acad Neurol. — 2018. — Vol. 21. — P. S3–S8. ссылка
- Ljubisavljevic S., Zidverc Trajkovic J. Cluster headache: pathophysiology, diagnosis and treatment // J Neurol. — 2019. — № 5. — Р. 1059–1066. ссылка
- May A., Bahra A., Büchel C. et al. PET and MRA findings in cluster headache and MRA in experimental pain // Neurology. — 2000. — № 9. — Р. 1328–1335.ссылка
- Morelli N., Pesaresi I., Cafforio G. et al. Functional magnetic resonance imaging in episodic cluster headache // J Headache Pain. — 2009. — № 1. — Р. 11–14. ссылка
- Silvestro M., Tessitore A., Orologio I. et al. Cluster headache pathophysiology: what we have learned from advanced neuroimaging // Headache. — 2022. — № 4. — Р. 436–452. ссылка
- The International Classification of Headache Disorders, 3rd edition // Cephalalgia. — 2018. — № 1. — Р. 1–211.ссылка
- Rozen T. D., Fishman R. S. Cluster headache in the United States of America: demographics, clinical characteristics, triggers, suicidality, and personal burden // Headache. — 2012. — № 1. — Р. 99–113.ссылка
- De Pue A., Lutin B., Paemeleire K. Chronic cluster headache and the pituitary gland // J Headache Pain. — 2016. — Vol. 17. ссылка
- Morris Z., Whiteley W. N., Longstreth W. J. et al. Incidental findings on brain magnetic resonance imaging: Systematic review and meta-analysis // BMJ. — 2009. — Vol. 339.ссылка
- Obermann M., Holle D., Naegel S. et al. Pharmacotherapy options for cluster headache // Expert Opin Pharmacother. — 2015. — № 8. — Р. 1177–1184.ссылка
- May A., Leone M., Afra J. et al. EFNS guidelines on the treatment of cluster headache and other trigeminal-autonomic cephalalgias // Eur J Neurol. — 2006. — № 10. — Р. 1066–1077. ссылка
- Matharu M. S., Levy M. J., Meeran K., Goadsby P. J. Subcutaneous octreotide in cluster headache: randomized placebo-controlled double-blind crossover study // Ann Neurol. — 2004. — № 4. — Р. 488–494. ссылка
- Leone M., D’Amico D., Frediani F. et al. Verapamil in the prophylaxis of episodic cluster headache: A double-blind study versus placebo // Neurology. — 2000. — № 6. — P. 1382–1385.ссылка
- Ekbom K., Hardebo J. E. Cluster headache: aetiology, diagnosis and management // Drugs. — 2002. — № 1. — Р. 61–69. ссылка
- Cluster headache // Mayo Clinic. — 2023.
- May А., Evers S., Goadsby P. J. et al. European Academy of Neurology guidelines on the treatment of cluster headache // Eur J Neurol. — 2023. — № 10. — Р. 2955–2979. ссылка
- Осипова В. В. Первичные головные боли: диагностика и лечение. Методические рекомендации. — М., 2017. — 27 с.