Недержание кала (анальная инконтиненция, Fecal incontinence) — это невозможность контролировать отхождение газов и жидкого или оформленного стула.
Процесс дефекации
Выделяют первичное недержание, вызванное врождённым пороком развития, и вторичное — приобретённое состояние.
Причины недержания кала
Первичное недержание чаще встречается у детей, например после менингококковой инфекции, при болезни Гиршпрунга, аноректальной атрезии и неврологических заболеваниях: детском церебральном параличе, боковом амиотрофическом склерозе и патологии внутреннего полового нерва.
Основные причины вторичного недержания — это травмы при осложнённых естественных родах, например при эпизиотомии (рассечении промежности и задней стенки влагалища) и/или извлечении плода с помощью специальных инструментов.
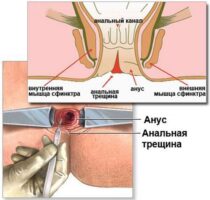
Также к недержанию кала могут привести операции на аноректальной области: удаление геморроидальных узлов, хирургическое лечение свищей прямой кишки и анальной трещины . К менее частым причинам относятся заболевания центральной нервной системы: рассеянный склероз, инсульт, деменция, травмы спинного мозга и, реже, болезнь Паркинсона .
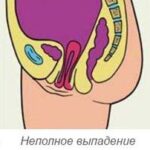
Отдельная форма заболевания — это недержание при выпадении прямой кишки. Оно чаще встречается у женщин с опущением и выпадением тазовых органов, но может развиться и у мужчин.
Кроме того, недержанием кала могут сопровождаться расстройства пищеварения, заболевания желудочно-кишечного тракта, запоры и онкологические болезни.
Фактором риска также могут стать бытовые повреждения анального канала и малого таза, например при ДТП и падениях с высоты.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы недержания кала у взрослых
Симптомы обычно настолько характерные, что для постановки диагноза достаточно жалоб пациента. Недержание может проявляться как едва заметными следами на нижнем белье и невозможностью удержать газы, так и полной потерей контроля над содержимым кишечника .
Недержание, вызванное деменцией, выпадением прямой кишки и рассеянным склерозом, обычно развивается медленно. Как правило, в начале болезни пациент не может удержать газы, позже присоединяется недержание кала.
При острой форме недержания, например после родовой травмы, сразу не удаётся удерживать и газы, и кал.
При поражении нервов анального сфинктера нарушается не только сократимость мышц, но и чувствительность анального канала. Пациент не ощущает, что прямая кишка наполнена, поэтому не старается удержать её содержимое — так развивается пассивное анальное недержание. Если же повреждены мышцы, то больной ощущает, что кишка наполнена, но не может перекрыть просвет анального канала. В первом случае человек обычно упускает кишечное содержимое незаметно для себя, во втором — не успевая попасть в туалетную комнату.
Патогенез недержания кала у взрослых
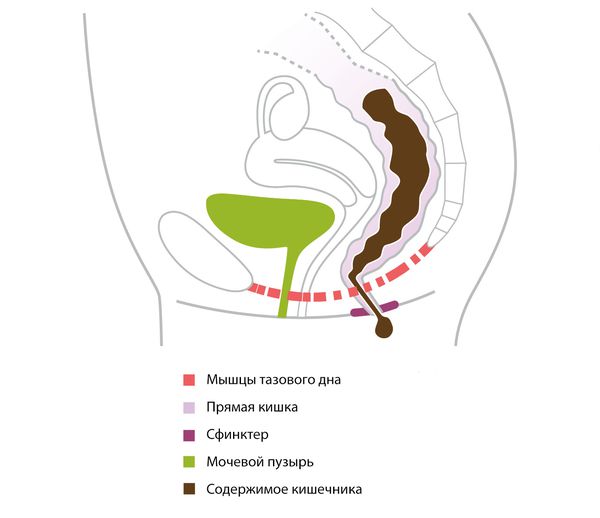
Кишечное содержимое удерживает постоянное бессознательное напряжение внутреннего анального сфинктера. В этом процессе также участвуют контролируемые сокращения части мышечных волокон наружного анального сфинктера и лобково-прямокишечной мышцы, которая в виде полукольца охватывают прямую кишку. Дефекация происходит при их расслаблении и одновременном сокращении мышцы, которая поднимает задний проход и раскрывает анальный канал до ширины просвета прямой кишки.
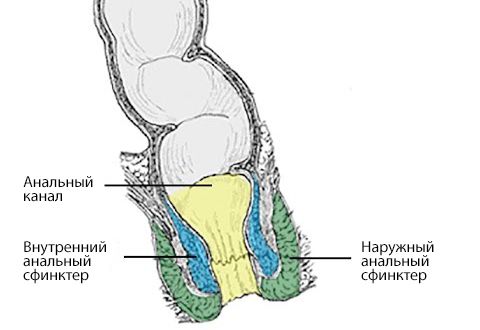
Внутренний и наружный анальный сфинктер
Через этот канал волна перистальтики выталкивает кишечное содержимое из прямой кишки наружу . При этом важна плотность кала и чувствительность прямой кишки: жидкий стул заполняет её быстрее, а при сниженной чувствительности не успевают включиться резервные механизмы удержания (сокращение ягодичных мышц, изменение положения тела и т. д.).
Если мышцы заднего прохода, тазового дна и прямой кишки повреждены или ослаблены (например, после операции или травмы), они не могут удерживать задний проход закрытым, из-за чего содержимое кишечника вытекает.
При хроническом запоре, который сопровождает, например, болезнь Гиршпрунга и деменцию, спрессованный кал скапливается в прямой кишке и образуется каловый камень. Он препятствует нормальной дефекации и растягивает сфинктеры, при этом вытекает жидкая часть кала.
Если недержание возникло из-за выпадения прямой кишки, то мышцы анального канала растягиваются постепенно, в запущенных случаях нарушение становится необратимым.
При тяжёлых стадиях рака прямой кишки и анального канала опухоль поражает мышцы малого таза, поэтому удерживать кал не удаётся. Также опухоль и сопутствующее воспаление слизистой стимулирует рецепторы, вызывая рефлекторное расслабление сфинктеров.
Расстройства пищеварения и заболевания желудочно-кишечного тракта могут вызывать обильную диарею, при которой трудно удерживать содержимое кишечника, но такое состояние не является истинным недержанием, а только имитирует его.
Классификация и стадии развития недержания кала у взрослых
Дефекты анального сфинктера классифицируют по локализации и протяжённости. Они могут возникать на боковой, задней или нескольких стенках, а также по всей окружности сфинктера.
По протяжённости дефекта выделяют следующие виды повреждения:
- до ¼ окружности анального сфинктера;
- ¼ , ½ и ¾ окружности;
- вся окружность сфинктера.
В зависимости от вида кишечного содержимого выделяют три степени недержания:
- I — недержание газов;
- II — недержание газов и жидкого кала;
- III — недержание газов, жидкого и твёрдого кала.
Степень тяжести болезни определяется в первую очередь по параметрам, которые оценивает пациент. Их сравнивают до и после лечения, чтобы определить эффективность терапии. Широко распространены Кливлендская шкала оценки недержания кала (Wexner score), Индекс тяжести недержания кала (Fecal Incontinence Severity Index, FISI) и Шкала качества жизни при недержании кала (Fecal Incontinence Quality of Life, FIQL) .
Кливлендская шкала учитывает следующие критерии:
- как часто не удаётся удерживать газы, жидкий и твёрдый стул;
- приходится ли носить гигиенические прокладки;
- изменился ли образ жизни.
Шкала содержит пять вопросов, за каждый ответ присваивается от 0 до 4 баллов. Степень недержания оценивается по сумме баллов: от 0 (полный контроль) до 20 (полное недержание кала) .
В отличие от Кливлендской, шкала FISI оценивает не тяжесть недержания, а насколько изменилось качество жизни пациента. Эти две характеристики не всегда взаимосвязаны.
Шкала FIQL позволяет определить, как недержание повлияло на образ жизни, психологическое и эмоциональное состояние пациента. Чем выше сумма баллов, тем сильнее это влияние.
Все перечисленные шкалы дополняют друг друга и могут использоваться как вместе, так и по отдельности.
Осложнения недержания кала у взрослых
Недержание кала резко снижает качество жизни пациентов. Из-за него могут развиться психоэмоциональные расстройства (чувство стыда, замкнутость и депрессия) и возникнуть трудности на работе, в обществе, семье и быту . Пациенты с недержанием боятся внезапного отхождения стула, из-за чего меньше контактируют с окружающими. В крайних случаях они могут совсем перестать общаться с коллегами, друзьями и родственниками, бросить работу и увлечения.
При послеродовых разрывах промежности и анального канала недержание наступает сразу после родов. Женщина боится «опозориться» перед окружающими и родственниками, из-за чего испытывает сильный стресс. Такие пациентки часто рассказывают о страхе приближаться даже к ребёнку.
Ещё одно осложнение недержания кала — это раздражение кожи вокруг ануса, вызванное постоянным подтеканием химически активного содержимого кишечника. При длительной болезни на нежной коже вокруг ануса появляются поверхностные раны и язвы.
Диагностика недержания кала у взрослых
Из-за деликатности проблемы пациенты, как правило, долго не обращаются к врачу. Но иногда им приходится многократно посещать разных специалистов, пытаясь найти эксперта по лечению недержания.
За последние десятилетия медицинская помощь при этой болезни сильно изменилась. Появились как операции, восстанавливающие анатомию анального канала после травмы, так и процедуры, которые усиливают или замещают функции мышц тазового дна. Благодаря новым методам большинство пациентов полностью излечиваются или чувствуют себя гораздо лучше.
Диагностика при недержании кала включает сбор жалоб, анализ дневника симптомов, пальцевое ректальное обследование и методы инструментальной диагностики.
Опрос
Обследование пациентов начинается с подробного опроса и сбора жалоб, во время которого врач уточняет характер симптомов и обстоятельства, при которых они возникают.
Вот несколько советов, которые помогут сделать встречу с доктором более комфортной и добиться лучшего результата:
- тревожащие вопросы лучше записать заранее, за несколько дней или недель, чтобы не забыть о них на приёме и не упустить важное;
- рассказать обо всех симптомах — доктор сталкивался со всевозможными вариантами болезни и точно поймёт правильно;
- говорить обо всём открыто и честно, недержание кала — это очень распространённая проблема, просто люди не рассказывают об этом;
- не стесняться переспрашивать врача, если его объяснения и рекомендации непонятны;
- поделиться возможными опасениями по поводу предстоящего лечения.
Дневник симптомов
Чтобы помочь врачу оценить клиническую картину и степень тяжести заболевания, рекомендуется вести дневник симптомов. Создать его очень просто: нужно за несколько недель или дней до приёма в свободной форме записывать:
- сколько раз в день происходит дефекация;
- какая консистенция стула;
- как и при каких обстоятельствах не получается его удержать;
- от каких продуктов пришлось отказаться;
- что уменьшает или усиливает симптомы;
- какое проводилось лечение и с каким результатом;
- сколько раз в сутки используются гигиенические прокладки;
- какие лекарства принимаются.
Пальцевое ректальное исследование
На первом приёме проводится пальцевое ректальное исследование — простой, но очень важный метод диагностики. Для этого врач вводит указательный палец в анальный канал и оценивает целостность сфинктера, тонус мышц в покое, степень сжатия и расслабления мышц при натуживании. Чтобы оценить анальный рефлекс, достаточно коснуться перианальной кожи ватным тампоном. Если рефлекс сохранён, наружный сфинктер обычно сокращается. При нарушенной иннервации, т. е. обеспеченности ткани нервами, анальный рефлекс слабый или отсутствует .
Методы инструментальной диагностики
Колоноскопия — это эндоскопическое исследование, позволяющее исключить заболевания прямой кишки: онкологию, дивертикулёз и воспалительные болезни, например язвенный колит.
Колоноскопия
Ультразвуковое исследование анального канала (УЗИ), особенно с 3D-датчиком, помогает выявить дефекты анального сфинктера и оценить состояние мышц тазового дна.
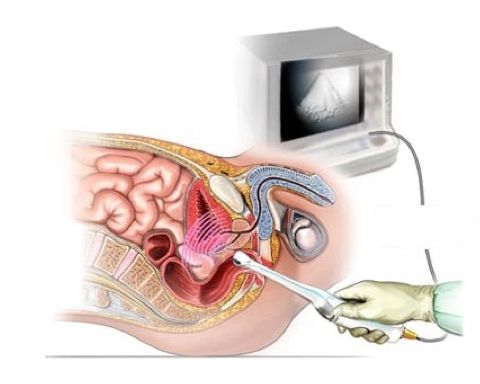
УЗИ анального канала
Магнитно-резонансная томография (МРТ) проводится, чтобы оценить целостность мышц тазового дна и строение органов малого таза, исключить опухоли, полипы, кисты, выпадения органов и т. д.
С помощью аноректальной манометрии определяют тонус аноректальной мышцы, и насколько слаженно сокращаются прямая кишка и анальные сфинктеры .
Электромиография позволяет определить, с какой скоростью импульс проходит по половым нервам.
Чтобы составить полную картину заболевания и подобрать подходящее лечение, необходимо выполнить как минимум колоноскопию и УЗИ или МРТ с электромиографией.
Анализы крови и мочи обычно проводятся только при подготовке к госпитализации.
Лечение недержания кала у взрослых
Независимо от степени тяжести и причины недержания, лечение обычно начинают с простых консервативных мер.
Диета и упражнения
Правильное питание, приём клетчатки и препаратов, замедляющих перистальтику, помогают примерно половине пациентов. Также рекомендуется отказаться от газировки и пищи, которая усиливает газообразование и перистальтику: слизистых каш, молочных продуктов, свежих овощей и фруктов. В рационе должны преобладать продукты, закрепляющие кишечное содержимое: рис, бананы и т. д.
При незначительных повреждениях мышц малого таза (например, при разрывах промежности II степени в родах) будут полезны специальные упражнения.
Медикаментозное лечение
При недержании назначают препараты от диареи: Лоперамид или Дифеноксилат с Атропином. Согласно некоторым исследованиям, при болезни эффективны антидепрессанты, например Амитриптилин. Однако механизм их действия до конца не изучен, поэтому эти препараты применяют в последнюю очередь, если не помогли другие средства .
Биологическая обратная связь
Биофидбэк-терапия — это ежедневная тренировка, позволяющая укрепить мышцы тазового дна и брюшной стенки, а также усилить сжатие анального сфинктера. Во время неё в анальный канал вводят специальный расширяющий баллон и в течение двух секунд пациент максимально сжимает сфинктер. Нужно провести не менее 10 сеансов, но если симптомы не уменьшились, терапию прекращают.
Этот метод неэффективен при тяжёлой степени недержания кала, повреждении полового нерва и заболеваниях нервной системы.
Перианальная инъекционная терапия
Кишечное содержимое на 10–20 % удерживается геморроидальными узлами, поэтому недержание кала часто возникает после их удаления и операций по лечению свищей и анальной трещины .
В таких случаях может применяться интраанальная инъекционная терапия — щадящий метод, при котором в толщу анального канала вводятся гелеобразные вещества, или филлеры (препараты Solesta, Permacol, Durasphere). Они восполняют утраченную функцию геморроидальных узлов: создают эластичные подслизистые «подушки», которые помогают стенкам анального канала герметично смыкаться при сокращении мышц. Эти «подушки» можно сравнить с резиновыми прокладками раздвижных дверей, благодаря которым створки плотно прилегают друг к другу.
Радиочастотная абляция
Ещё один из методов лечения недержания — это радиочастотная абляция, или процедура SECCA. Она позволяет укрепить мышечный слой анального сфинктера благодаря утолщению коллагена — эластичной рубцовой ткани. Наконечник прибора вводят в толщу внутреннего анального сфинктера и нагревают до 85 °С. Чтобы избежать перегрева тканей, инструмент охлаждают постоянным потоком воды. Процедура обычно проводится в операционной под внутривенной анестезией .
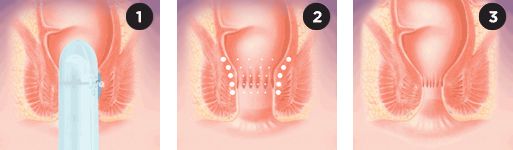
Процедура SECCA
Сфинктеропластика
Если медикаментозное лечение и другие малоинвазивные способы не помогли, то рекомендована операция.
При повреждении мышц анального канала может проводиться сфинктеропластика — ювелирное хирургическое восстановление повреждённой мышцы под спинномозговой анестезией . Она показана только при больших разрывах анального сфинктера, например после сложных родов, тяжёлых операций в аноректальной области или травм малого таза.
Чтобы не развилась инфекция, за час до сфинктеропластики применяются антибиотики. После операции несколько дней сдерживают дефекацию и ежедневно осматривают рану промежности. Сдержать дефекацию помогает средство против диареи.
В первый же день после операции пациент может свободно ходить и сидеть, принимать любую пищу, которая не вызывает диареи.
Осложнения сфинктеропластики редки и неопасны для жизни. Самое частое из них — инфицирование послеоперационных ран, что решается снятием поверхностных швов и назначением антибиотиков . Правильно проведённая пластика эффективна в 80–90 % случаев .
При разрыве сфинктера во время родов может потребоваться операция с послойным восстановлением промежности. Если пластику не провели сразу, то сделать её можно только спустя полгода: через 12–24 часа после травмы неизбежно воспаляются ткани, операции в таких условиях практически всегда неудачны.
В течение нескольких недель после сфинктеропластики рекомендуется по 3–4 раза в день принимать непродолжительные прохладные сидячие ванночки. Кроме того, важно научиться не напрягаться во время дефекации.
Облегчить её помогут основные правила:
- есть больше продуктов, богатых клетчаткой, — они должны составлять не менее половины рациона здорового человека;
- пить не меньше 1,5–2 литров жидкости в сутки;
- правильно садиться на унитаз, использовать подставку под ноги;
- если без натуживания дефекация невозможна, применять микроклизмы или слабительные.
Чтобы улучшить работу мышц тазового дна, после операции рекомендуется выполнять специальные упражнения. Подробнее о них расскажет лечащий врач.
Стимуляция крестцового нерва
Применяется, если недержание кала возникло из-за небольших повреждений или дегенеративных изменений анального сфинктера и ослабленных мышц тазового дна.
Процедуру проводят под местной анестезией в амбулаторных условиях. В отверстия 3-го крестцового позвонка (S3) вводятся тончайшие электроды, которые слабым током стимулируют нервы. В результате улучшается чувствительность и работа прямой кишки и анального сфинктера, повышается тонус мышц тазового дна. В среднем после стимуляции недержание кала встречается на 50 % реже .
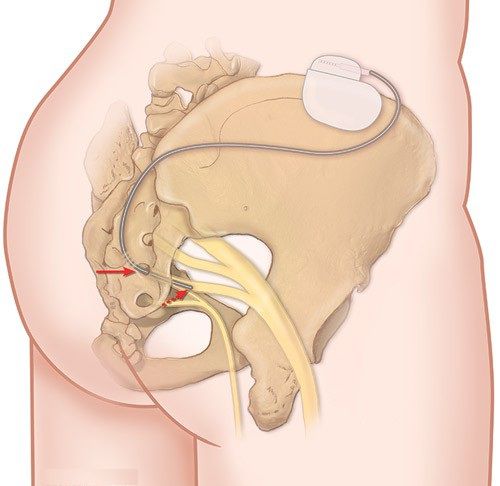
Стимуляция крестцового нерва
Метод работает только при постоянной стимуляции нервов, поэтому электрод устанавливают на всю жизнь, меняя батарейку раз в 5–7 лет. Перед постоянной установкой электрода в течение 2–3 недель проводится тестовый период, помогающий оценить эффективность стимуляции для конкретного пациента.
Крестцовая стимуляция — это относительно безопасная процедура, которая редко приводит к осложнениям. К возможным неприятным последствиям относятся:
- боль в области имплантации;
- смещение электрода;
- присоединение инфекции;
- нарушение работы кишечника или мочеиспускания;
- нежелательная избыточная стимуляция, которая приводит к неприятному дрожанию или подёргиваниям.
Как правило, эти проблемы легко устранить, изменив силу стимуляции, но иногда приходится извлекать устройство. Если пациент в дальнейшем захочет удалить электрод, то для этого не требуется госпитализация.
Магнитная стимуляция
На основе крестцовой стимуляции разработана экстракорпоральная магнитная стимуляция (EMS), т. е. проходящая вне тела. Также применяется метод стимуляции полового нерва магнитным полем непосредственно в области промежности.
При повреждённых органах и структурах малого таза рекомендуется сочетать сфинктеролеваторопластику (ушивание разорванных при травме мышц тазового дна и анального канала) с последующей пожизненной стимуляцией крестцовых нервов.
Кишечная стома
Если все перечисленные методы не помогли, то врач может предложить сформировать кишечную стому. Она требуется примерно 5 % пациентам с недержанием кала.
После установки стомы человек вынужден привыкать к новому образу тела и пользоваться специальными гигиеническими средствами. Однако современные калоприёмники оборудованы фильтрами запаха, надёжно фиксируются на коже, и их не нужно менять ежедневно. Большинство пациентов со стомами сообщают, что в итоге их качество жизни улучшилось. Через несколько месяцев после операции они полностью возвращаются к привычной активности и живут так же, как и другие люди .
Прогноз. Профилактика
Прогноз зависит от причины недержания, каждый случай должен быть тщательно изучен командой специалистов: колопроктологов, гастроэнтерологов и нейрохирургов. Необходимо выявить причину недержания, оценить сопутствующие болезни, общее состояние здоровья, риск и противопоказания к хирургическим процедурам.
Нет метода, который гарантированно избавит от любого вида и степени недержания . Лучшего результата удаётся достичь, если в лечении участвуют специалисты по спортивной медицине и реабилитации. Они помогут укрепить мышцы и сформировать новые рефлексы. Такие занятия проводятся в течение нескольких месяцев после операции и закрепляют эффект лечения.
Профилактика недержания кала
Чтобы предупредить самую частую причину недержания кала — родовую травму, нужно правильно планировать естественные роды и постараться исключить факторы риска: грубую эпизиотомию, стремительные роды, «применение акушерских инструментов во время родов. Важно не игнорировать большие размеры плода и при показаниях проводить операцию кесарева сечения.
Список литературы
- Cichowski S., Rogers R. et al. Practice Bulletin № 165: Prevention and Management of Obstetric Lacerations at Vaginal Delivery // Obstet. Gynecol. — 2016. — № 1. — P. e1–e15. ссылка
- Dudding T. C., Vaizey C. J., Kamm M. A. Obstetric anal sphincter injury: incidence, risk factors, and management // Annals of Surgery. — 2008. — № 2. — Р. 224–237. ссылка
- Groom K. M., Paterson-Brown S. Can we improve on the diagnosis of third degree tears? // Eur. J. Obstet. Gynecol. Reprod. Biol. — 2002 — № 1. — Р. 19–21. ссылка
- Andrews V., Sultan A. H., Thakar R., Jones P. W. Occult anal sphincter injuries — myth or reality? // BJOG. — 2006. — № 2. — Р. 195–200.ссылка
- Tsakiridis I., Mamopoulos A., Athanasiadis A., Dagklis T. Obstetric Anal Sphincter Injuries at Vaginal Delivery: A Review of Recently Published National Guidelines // Obstetrical and Gynecological Survey. — 2018. — № 12. — Р. 695–702. ссылка
- Meister M. R., Rosenbloom J. I., Lowder J. L. et al. Techniques for Repair of Obstetric Anal Sphincter Injuries // Obstet. Gynecol. Surv. — 2018. — № 1. — Р. 33–39. ссылка
- Katz S., Izhar M., Mirelman D. Bacterial adherence to surgical sutures. A possible factor in suture induced infection // Ann. Surg. — 1981. — № 1. — Р. 35–41.ссылка
- Fernando R. J., Sultan A. H., Kettle C., Thakar R. Methods of repair for obstetric anal sphincter injury // Cochrane Database of Systematic Reviews. — 2013. — № 12. ссылка
- Duggal N., Mercado C., Daniels K. et al. Antibiotic prophylaxis for prevention of postpartum perineal wound complications: A randomized controlled trial // Obstet. Gynecol. — 2008. — № 6. — Р. 1268–1273. ссылка
- Mahony R., Behan M., O’Herlihy C., O’Connell P. R. Randomized, clinical trial of bowel confinement vs. laxative use after primary repair of a third-degree obstetric anal sphincter tear // Dis. Colon Rectum. — 2004. — № 1. — Р. 12–17. ссылка
- Markaryan D. R., Tsarkov P. V., Tulina I. A. et al. Modern technique for sphincter repair after obstetric perineal trauma — a video vignette // Colorectal Disease. — 2020. — № 10. — Р. 1456–1457. ссылка
- Chiang L., Ouslander J., Schnelle J. et al. Dually incontinent nursing home residents: clinical characteris-tics and treatment differences // J Am Geriatr Soc. — 2000. — № 6. — Р. 673–676. ссылка
- Steele S. R., Hull T. L., Hyman N. et al. ASCRS Manual of Colon and Rectal Surgery, third edition. — Springer Nature Switzerland AG, 2014. — 1714 р.
- Mevik K., Norderval S., Kileng H. et al. Long-term results after anterior sphincteroplasty for anal incon-tinence // Scand J Surg. — 2009. — № 4. — Р. 234–238.ссылка
- Meurette G., Laurent Siproudhis L., Leroi A.-M. Sacral neuromodulation with the InterStim™ system for faecal incontinence: results from a prospective French multicentre observational study // Colorectal Dis. — 2021. — № 6. — Р. 1463–1473.ссылка