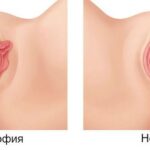
Опущение влагалища (пролапс) — это патологическое изменение положения отдельных половых органов у женщины из-за нарушения функции связочного аппарата и поддерживающих структур.
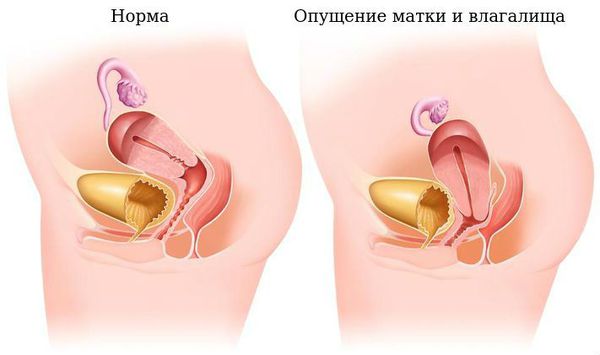
Опущение матки и влагалища
Клинически это проявляется нарушением нормального анатомического взаимоотношения мочевого пузыря и матки, влагалища и прямой кишки, иногда даже кишечника, а также смещением этих органов вниз и за пределы входа во влагалище.
Частота встречаемости пролапса половых органов среди всех гинекологических заболеваний, по данным различных авторов, варьирует от 15 до 30 % . Причем половина женщин, имеющих подобные проблемы, пожилого и старческого возраста. Это связано с возрастными изменениями в половых органах. И очень часто женщину ничего не беспокоит, эти изменения замечает только врач на приёме.
Причины заболевания
Опущение влагалища — многофакторная проблема. По мнению некоторых авторов , все факторы риска делятся на четыре группы: предрасполагающие, инициирующие (т. е. пусковые), способствующие и декомпенсирующие (окончательно нарушающие функцию органов).
Предрасполагающие факторы:
- Слабость соединительной ткани — врождённый наследственный дефект соединительной ткани, при котором нарушен синтез коллагена, необходимого для её прочности и эластичности. В этом случае наблюдается очень быстрое опущение и выпадение половых органов в молодом возрасте уже после первых родов.
Провоцирующие факторы:
- Тяжёлые роды: плод с большой массой, быстрые роды (длительность родовой деятельности у первородящих менее 6 часов, у повторнородящих — менее 4 часов), многократные роды, акушерские пособия в родах (ручные манипуляции, которые проводятся акушером для защиты промежности, профилактики травм плода и ускорения окончания родов) . Стоит учитывать, что у беременных нарушается обмен веществ в соединительной ткани за счёт увеличения синтеза релаксина и простагландинов, которые расслабляют мышцы тазового дня .
- Операции на органах малого таза. Например, если не зафиксировать купол влагалища при гистерэктомии (удалении матки), нарушается расположение связочного аппарата, что приводит к повреждению тканей во время операции.
Способствующие факторы:
- Все состояния, связанные с повышенным внутрибрюшным давлением: запоры, повышенное газообразование, тяжёлая физическая работа, поднятие и ношение тяжестей, длительная работа в положении стоя, частые простудные заболевания с надсадным кашлем, новообразования в брюшной полости или в органах половой системы, которые своим объёмом давят на нижележащие отделы и ткани.
Декомпенсирующие факторы:
- Возрастные изменения тканей (в том числе и связок): истончение мышц влагалища, рыхлые компоненты соединительной ткани, снижение уровня женских половых гормонов — эстрогенов.
- Истощение (снижение массы тела ниже нормы вследствие диет, усиленных физических нагрузок, длительных или тяжёлых заболеваний других органов) в репродуктивном, пременопаузальном, менопаузальном или постменопаузальном возрасте.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы опущении влагалища
Основываясь на данных некоторых авторов, от 2,9 % до 53 % женщин отмечают различные жалобы, связанные с опущением влагалища . Однако в большинстве случаев опущение половых органов не сопровождается какими-либо симптомами. Жалобы, как правило, возникают с возрастом и проявляются в виде ощущения выпадающих стенок влагалища либо недержания мочи .
Жалобы могут быть со стороны половой, мочевой и пищеварительной систем, также возможны нарушения сексуальной сферы. Поэтому пациентки с симптомами могут обращаться к разным специалистам: урологам, проктологам и даже сексологам.
Симптомы подразделяются на несколько групп:
- Жалобы со стороны влагалища: женщина ощущает тяжесть или выпячивание во влагалище.
- Жалобы со стороны мочевой системы:
- неконтролируемые подтекания мочи при внезапном позыве к мочеиспусканию;
- необходимость просыпаться ночью от желания помочиться (более одного раза);
- потребность в многократном мочеиспускании в течение дня: более восьми раз днём (может доходить до 10-15 раз за час);
- отдельный симптом — стрессовое недержание мочи (неспособность удержать мочеиспускание при смехе и кашле, занятии спортом, натуживании).
- Жалобы со стороны желудочно-кишечного тракта:
- запоры;
- невозможность удержать газы;
- ощущение женщиной неполного опорожнения кишечника, необходимость в ручной помощи для опорожнения прямой кишки.
- Нарушение сексуальной функции:
- ощущение «хлюпающих звуков»;
- сухость или жжение при половом контакте;
- снижение или исчезновение желания жить половой жизнью.
Кроме того, наблюдаются дополнительные жалобы на тяжести и боль внизу живота, поясничной и крестцовой областях.
Патогенез опущении влагалища
В основе развития пролапса лежит частичная или полная утрата мочеполовыми органами полноценных связей с костными и фасциальными структурами таза, а также неполноценность мышц тазового дна в результате вторичных дефектов связочного аппарата (посттравматические, менопаузальные изменения соединительной ткани) .
Тазовое дно у женщин состоит из мышц и связок, их функция — поддерживать в подвешенном положении органы половой системы, мочевой пузырь и самый дальний отдел толстой кишки. Под действием вышеизложенных факторов происходит повышение внутрибрюшного давления и выдавливание органов таза вниз, где органы попадают в так называемый грыжевой мешок. Таким образом нарушается их нормальное расположение относительно друг друга.
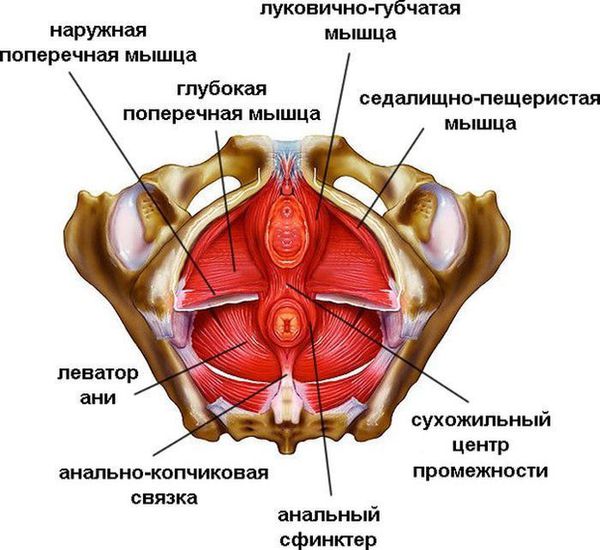
Мышцы и связки тазового дна женщины
Подвешивающий и поддерживающий комплекс тазового дна, по данным американского доктора Джона Оливера ДеЛэнси и соавторов, состоит из трёх уровней .
- Первый уровень (самый верхний) — это кардинальная связка матки и пубоцервикальная фасция, которые прикрепляют шейку матки и своды влагалища к крестцу и боковым стенкам таза. Если нарушается их поддерживающая функция, опускается как матка, так и верхняя треть влагалища, и его купол. Такое состояние может наблюдаться после удаления матки в связи с некоторыми патологическими состояниями: множественная миома матки, миома с большим узлом, миома в сочетании с эндометриозом матки (аденомиозом), злокачественные заболевания шейки или тела матки.
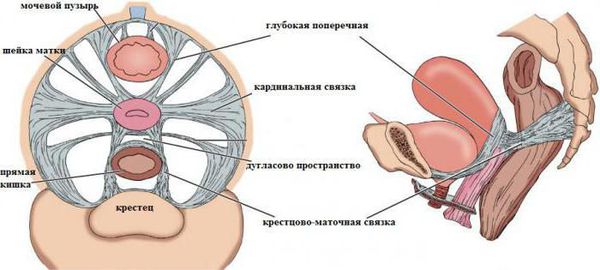
Анатомия тазового дна женщины. Расположение связок.
- Второй уровень (средний) поддерживает среднюю часть влагалища. Это комплекс из пубоуретральных и уретротазовых связок, фасции сухожильной дуги таза, периуретральной, перивезикальной, ректовагинальной фасции, покрывающей мышцу, которая поднимает задний проход. В результате нарушения поддержки на этом уровне развиваются цистоцеле (выпадение части мочевого пузыря), уретроцеле (опущение и выбухание стенки уретры), ректоцеле (опущение и выпадение передней стенки прямой кишки), энтероцеле (опущение заднего свода влагалища), а также недержание мочи при напряжении.
- Третий уровень — самая нижняя поддержка, состоящая из наружной уретральной связки, мочеполовой диафрагмы, которые подвешивают нижнюю часть влагалища. При проблеме на этом уровне возникает опущение и выпадение передней стенки прямой кишки в её нижнем отделе и недержание мочи при напряжении.
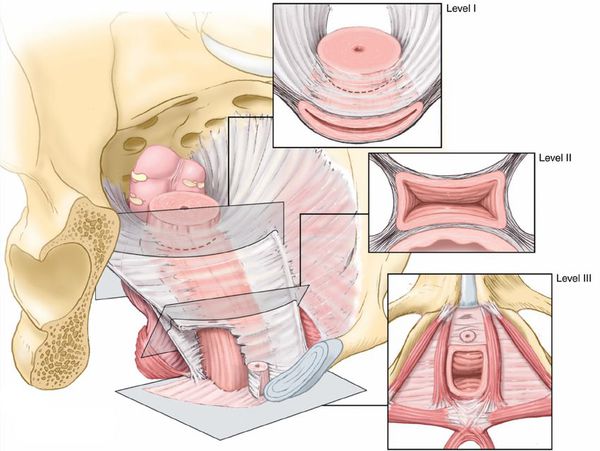
Трехуровневая концепция поддержки тазовых органов
Влагалищные мышцы участвуют в зачатии, вынашивании ребёнка, в процессе родов. От их состояния сильно зависит прохождение плода по родовому каналу. При беременности отмечается утолщение мышечного слоя, усиление растяжимости и эластичности мышц .
Классификация и стадии развития опущении влагалища
Существует несколько классификаций пролапса тазовых органов.
По анатомическим областям иногда применяется данная классификация:
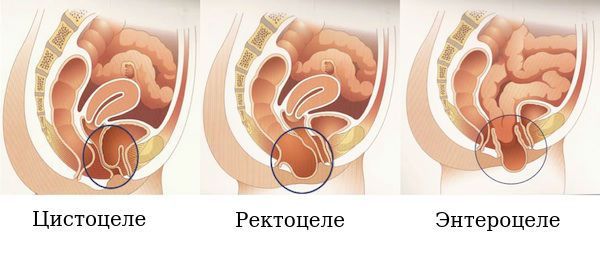
- опущение передней стенки влагалища и/или части мочевого пузыря — цистоцеле;
- опущение задней стенки влагалища и/или передней стенки прямой кишки — ректоцеле;
- опущение заднего свода влагалища — энтероцеле;
- неполное выпадение матки: шейка матки доходит до половой щели или выходит наружу, при этом тело матки полностью находится во влагалище;
- полное выпадение матки: вся матка находится за пределами половой щели. Может быть вправляемым или невправляемым .
Классификация пролапса тазовых органов
Классификация по Baden и Walker (1992) основана на определении расстояния между опущенным органом и девственной плевой во время натуживания (проба Вальсальвы). В ней различают 4 степени опущения.
- 1 степень — органы опущены на половину расстояния до девственной плевы;
- 2 степень — опущение до девственной плевы;
- 3 степень — органы опущены ниже девственной плевы на половину расстояния до девственной плевы;
- 4 степень — полное выпадение.
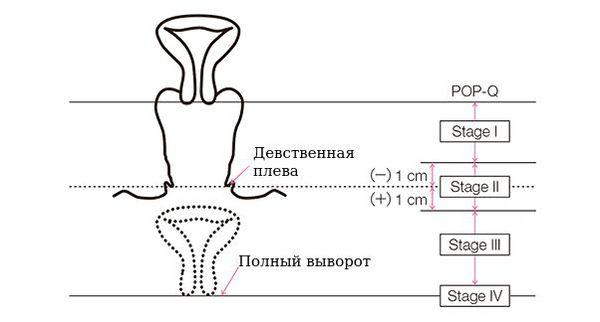
В настоящее время преимущество имеет Международная классификация по системе POP-Q (Pelvic Organ Prolapse Quantification) . В зависимости от расположения самой первой срединной точки, выступающей во влагалище, различают 4 стадии.
- 1 стадия — опущение дистального компонента более чем на 1 см выше уровня девственной плевы;
- 2 стадия — опущение на расстояние менее 1 см выше и не более 1 см ниже девственной плевы;
- 3 стадия — опущение на расстояние ниже 1 см от уровня девственной плевы, но менее 2 см от общей длины влагалища;
- 4 стадия — полный выворот влагалища, ведущая точка пролапса на расстоянии ≥ всей длины влагалища.
Международная классификация по системе POP-Q
Для практических целей врачи применяют МКБ-10 (международную классификацию болезней), где заболевания органов и систем обозначаются алфавитно-цифровым значением в диагнозе пациента. В ней опущение влагалища и его осложнения находятся в рубрике N 81. Например, без осложнений опущение влагалища классифицируется как N 81.2 — неполное выпадение матки и влагалища. А одно из осложнений — полное выпадение матки и влагалища — имеет код N 81.3.
Осложнения опущении влагалища
Недержание мочи и кала. В зависимости от степени опущения стенок влагалища они могут быть как симптомами, так и осложнениями.
Полное выпадение матки – состояние, когда матка с шейкой выходит за пределы половой щели. Женщина при этом ощущает выбухание или даже наличие инородного тела ниже половой щели, мешающего ходить, сидеть и мочиться. Иногда возможно вправить выпавшую матку обратно, но в последующем произойдёт повторное выпадение, а иногда вправить матку невозможно.
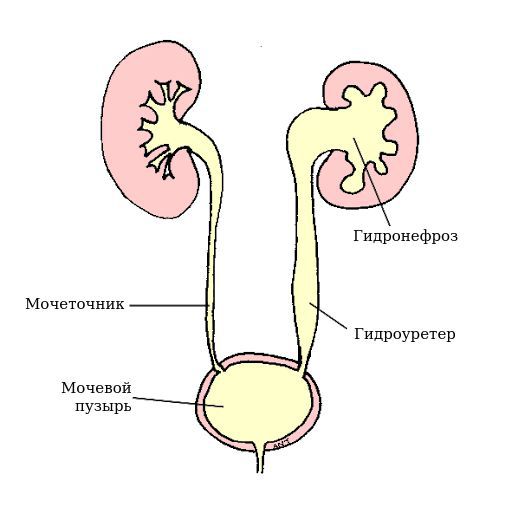
Длительный застой мочи в мочевыводящих путях и затем присоединение микробного воспаления в результате провоцирующих факторов (переохлаждение, инфекции, передающиеся половым путём, очаги инфекции в верхних дыхательных путях) могут привести к более серьёзным проблемам мочевой системы — гидронефрозу и гидроуретеру.
Гидронефроз — прогрессирующее расширение почечной лоханки и чашечек в пиелоуретральном сегменте. У женщины при этом могут появиться боли в пояснице и животе ноющего или приступообразного характера, кровь в моче, отёки, затруднённое мочеиспускание (потребность тужиться при мочеиспускании, необходимость в ручной помощи для опорожнения мочевого пузыря). Может повышаться артериальное давление.
Гидроуретер — аномальное расширение мочеточника, препятствующее его опорожнению. При этом возникают боли различной локализации: в поясничной и паховой области, в области половых губ, рези при мочеиспускании, слабая струя мочи, отёки, может повышаться артериальное давление.
Гидронефроз и гидроуретер
Декубитальная язва — глубокий воспалительный дефект эпителия слизистой различного размера, приводящий к воспалительным заболеваниям мочевых путей и почек (при длительном существовании) .
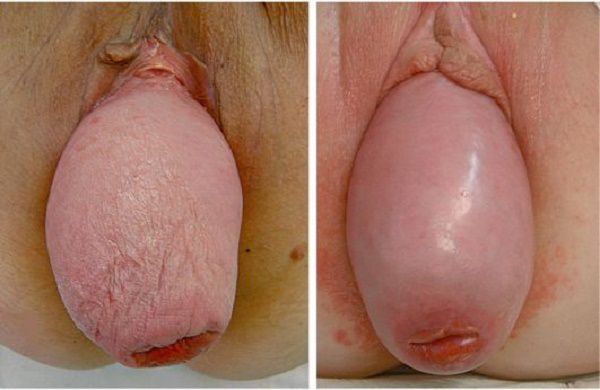
Декубитальная язва и полное выпадение матки
Диагностика опущении влагалища
Диагноз «опущение влагалища» устанавливается на основании опроса пациентки, осмотра, а также ряда обследований.
Опрос пациентки проводится с целью изучения начала заболевания, определения факторов риска. В ходе опроса и осмотра в дальнейшем доктор выясняет необходимость направления женщины к другим специалистам. Это зависит от конкретных жалоб.
Существует несколько опросников для пациентов, помогающих поставить правильный диагноз и определить врачебную тактику :
- Реестр расстройств со стороны тазового дна (The Pelvic Floor Distress Inventory) состоит из 46 (полная форма) или 20 вопросов (короткая форма) и имеет 3 раздела:
- Реестр расстройств, вызванных пролапсом стенок влагалища — для субъективной оценки тяжести симптомов.
- Реестр расстройств со стороны крайних отделов толстого кишечника и прямой кишки — для субъективной оценки тяжести симптомов нарушения их функции.
- Реестр расстройств мочеиспускания — для субъективной оценки тяжести симптомов расстройства мочеиспускания. Пациентка сама отвечает на вопросы письменно, ставит баллы от 0 до 4 в зависимости от степени выраженности симптомов. Например, в одном из вопросов нужно отметить, есть ли выпячивание или ощущение инородного тела во влагалище, или есть ли частое мочеиспускание (более 8 раз днем и 1 раза ночью).
- Вопросник по оценке влияния симптомов со стороны тазового дна — Pelvic Floor Impact Questionnaire-7 (PFIQ-7). Этот опросник состоит из 7 вопросов, он определяет влияние различных нарушений тазового дна на психологическое состояние человека и на социальную сторону его жизни. Например, женщине нужно оценить способность выполнять домашнюю работу (готовить пищу, убирать дом, стирать). При этом у пациентки есть 4 варианта ответов: никогда, редко, часто, очень часто.
Осмотр пациентки проводится как лёжа в кресле гинеколога, так и стоя, как в положении покоя, так и при натуживании (проба Вальсальвы). Для осмотра слизистой влагалища и шейки матки врач использует влагалищные зеркала. В зеркалах оцениваются рельеф слизистой оболочки влагалища, цвет и увлажнённость слизистой, выделения, наличие рубцовых или возрастных изменений, состояние шейки матки, её форма и целостность.
Затем проводят двуручное обследование, при котором врач-гинеколог одной рукой (правой) через влагалище, а второй (левой) через нижний отдел живота определяет состояние матки, маточных труб и яичников: величину и подвижность шейки матки; размер, форму, расположение, консистенцию, подвижность матки; наличие болезненности в этих областях. Также специалист ощупывает своды влагалища, оценивают тонус стенок влагалища в покое и при натуживании, используя кашлевой тест и пробу Вальсальвы, оценивает состояние мышц тазового дна и их сухожильного центра. Визуально обращают внимание на особенности наружного отверстия уретры, (полип уретры, выбухание слизистой оболочки), ширину входа во влагалище и целостность промежности (наличие разрывов мягких тканей).
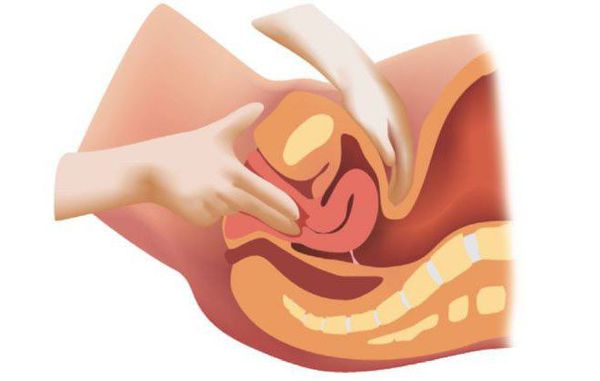
Двуручное обследование
Особенностью проведения кашлевой пробы, как и пробы с натуживанием, является наличие у пациентки явного позыва к мочеиспусканию, т. е. мочевой пузырь должен быть достаточно наполнен. Пациентку просят несколько раз покашлять. Этот тест позволяет врачу понять, способна ли женщина удерживать мочу, т. к. недержание — это один из симптомов опущения стенок влагалища.
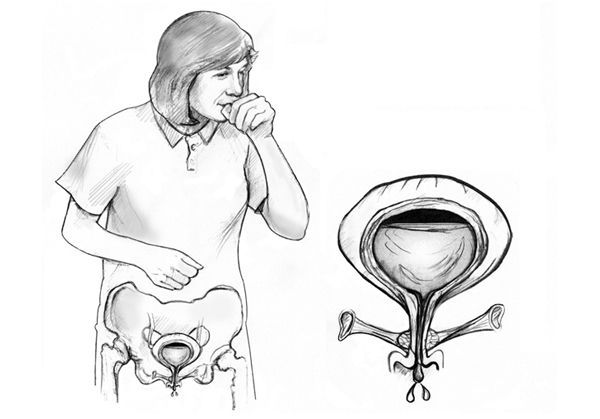
Кашлевая проба
Если доктор видит опущение, пробу проводят как без устранения пролапса, так и с репозицией его с руки или с помощью пессария — полимерного изделия для удерживания пролапса.
Дополнительное исследование
Расширенная кольпоскопия проводится для детального осмотра слизистой влагалища и видимой части шейки матки, а также для исключения рака шейки матки в случае наличия декубитальной язвы. С этой же целью проводится цитологическое исследование мазка из участков изъязвлений с возможной прицельной биопсией (забором кусочка ткани с поверхности шейки для гистологического исследования).
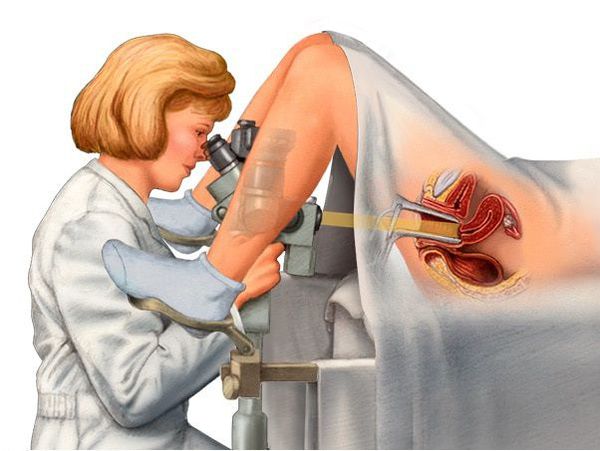
Кольпоскопия
Ультразвуковое исследование органов малого таза (УЗИ ОМТ). В основе метода лежит регистрация ультразвуковых волн, отражённых от внутренних структур (суть аналогична обычному отражению волн звукового диапазона). УЗИ ОМТ позволяет определить положение, форму и размеры матки, расположение тазовых органов относительно друг друга. Иногда помогает отличить опущение влагалища от миомы.
МРТ малого таза. Применяют для оценки состояния как внутренних половых органов, так и других, смежных с ними (мочевой пузырь, прямая кишка). С помощью этого метода определяют степень опущения по отношению к крестцовому отделу позвоночника и копчику. Чаще МРТ назначают женщинам с сочетанными формами опущения влагалища (ректоцеле, цистоцеле) при повторном возникновении проблемы после проведённой ранее хирургической коррекции опущения.
Диагностика должна быть комплексной. Для выбора метода лечения женщин с пролапсом необходима консультация и дообследование со стороны и других врачей.
Врач-уролог может порекомендовать выполнение комплексного уродинамического исследования (КУДИ). Этот метод даёт дополнительную информацию о функциональном состоянии сфинктеров мочевыводящих путей при проблеме стрессового недержания мочи (при смехе, кашле) в случае наличия данных жалоб. В зависимости от физического состояния пациентки в комплексное уродинамическое исследование могут входить следующие процедуры:
- урофлоуметрия — процедура, позволяющая оценить скорость мочеиспускания;
- цистометрия — определение давления в мочевом пузыре при его наполнении и опорожнении;
- профилометрия уретры — измерение давления в уретре;
- определение остаточной мочи. Для этого после мочеиспускания в мочевой пузырь пациентки вводится катетер и измеряется объём оставшейся мочи. Иногда объём остаточной мочи определяется с помощью УЗИ.
Врач-проктолог при наличии запоров и/или недержания кала может назначить анальную манометрию (измерение давления мышц сфинктеров ануса, управляющих актом дефекациии), дефекографию (рентгенографическое исследование процесса дефекации)
Лечение опущении влагалища
Консервативное лечение
Консервативное лечение направлено на поддержание и укрепление мышц тазового дна, а также на профилактику ухудшения. Оно рекомендуется:
- при опущении стенок влагалища без жалоб пациентки, когда опущение видит только врач;
- при наличии противопоказаний: тяжёлых заболеваний сердечно-сосудистой системы с нарушением сердечного ритма и периодами повышения артериального давления; старческого возраста; заболеваний свёртывающей системы из-за риска кровотечения или осложнения наркоза;
- при отказе пациента от оперативного лечения.
Упражнения на мышцы тазового дна
Существует много вариантов упражнений Кегеля. Они выполняются самой женщиной в положении стоя, сидя или лёжа . Чтобы найти «правильные» мышцы женщине нужно попробовать остановить поток мочи при опорожнении мочевого пузыря. При этом напрягаются именно те мышцы тазового дня, которые нужно тренировать.
Чтобы достичь наилучшего результата, важно тренироваться поэтапно. Первый этап — для пациентов с ослабленными мышцами тазового дна. Один из вариантов выполнения упражнения:
- Лечь на спину, слегка расставить ноги, согнув их в коленях. Ягодицы во время всего упражнения должны прочно лежать на полу.
- Подтянуть мышцы тазового дна (движение такое же, как при остановке мочеиспускания или удержании газов в кишечнике). Дыхание не задерживать, следить, чтобы при напряжении мышц тазового дна мышцы живота, спины и ног оставались расслабленными.
- Удерживать мышцы напряжёнными в течение 2-3 секунд, затем полностью расслабиться.

Исходное положение при выполнении упражнения Кегеля
Убедиться в том, что мышцы тазового дна действительно работают, можно с помощью зеркала: сухожилия в этой области должны быть натянуты. Сначала рекомендуется выполнять 5 повторений упражнения 3 раза в день. В дальнейшем комплекс упражнений при опущении стенок влагалища подбирает лечащий врач.
Упражнения можно выполнять с помощью различных приспособлений, например разных по весу конусов из безопасного силикона. Введение их во влагалище помогает женщине понять и ощутить те самые мышцы тазового дна. Когда конус находится во влагалище, мышцы тазового дна сокращаются рефлекторно.
Электостимуляторы и вибростимуляторы. Данные приспособления используются для развития силы мышц тазового дна и стенок влагалища, которые не поддаются управляемому сокращению. Фиксировать результаты тренировок и отслеживать изменения можно по нескольким параметрам с помощью приложения на смартфоне. Успеха можно достичь только при регулярных занятиях.
Гинекологический пессарий. Это полимерное медицинское изделие, устанавливаемое во влагалище как самой женщиной, так и врачом-гинекологом с целью поддержки стенок влагалища, матки от опущения, бывает различной формы и размера . Пессарий устраняет пролапс только на то время, пока женщина его использует. Некоторые пессарии для длительного непрерывного ношения (2 недели), кубический и грибовидный пессарии (Arabin) используются днем, а на ночь женщина их снимает.
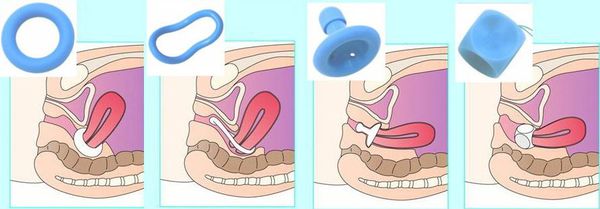
Гинекологический пессарий
Прежде всего в ходе осмотра и/или с помощью адаптационных колец (Arabin) подбирается форма и размер изделия. Правильно подобранный по размеру пессарий не должен вызывать дискомфорт. Кроме того, врач должен объяснить женщине, как пользоваться и хранить пессарий. Важно знать, что изделие нельзя кипятить. При наличии сухости часто назначаются эстрогенсодержащие кремы.
Назначение гормональной терапии
Гормональная терапия назначается с учётом возраста, сопутствующих заболеваний, наличия менструации, наличия/отсутствия противопоказаний в анамнезе (тромбозы — закупорка сосудов; заболевания свёртывающей системы; тяжёлые декомпенсированные заболевания печени, почек, сердечно-сосудистой системы). В зависимости от этих данных могут быть рекомендованы как комбинированные эстроген-гестагенные препараты или заместительная комбинированная менопаузальная терапия, так и местные влагалищные гормональные препараты .
Бельё-бандаж
Используется как временный этап лечения (подготовка перед операцией или перед подбором пессария). Представляет собой специальные эластичные плавки с завышенной талией. Приспособление гигиенично, удобно в использовании, предупреждает выпадение стенок влагалища. Бандаж можно приобрести в аптеке.

Бельё-бандаж
Диета
Правильное питание при пролапсе влагалища — профилактика запоров и повышенного газообразования. Принципы диеты:
- приём пищи небольшими порциями 5 раз в день;
- исключение переедания;
- обогащение рациона продуктами с растительными волокнами, овощами, фруктами, супами, кашами;
- отказ от употребления бобовых, жирных и жареных блюд.
Хирургическое лечение
При неэффективности консервативного лечения или прямых показаниях применяется хирургическое лечение. Показания к операции: 3-4 степень патологии, нарушение работы соседних органов, полное выпадение матки или быстрое прогрессирование болезни.
Цели хирургического лечения — при помощи малоинвазивной методики получить наилучший результат:
- устранить жалобы;
- восстановить целостность и соотношение всех органов, вовлечённых в опущение, восстановить их функции.
Выбирая метод хирургического лечения, врач оценивает несколько моментов: степень и вид опущения стенок влагалища, общее состояние и возраст женщины, желание выносить и родить в будущем ребёнка, характер половой жизни, состояние шейки матки, наличие других заболеваний органов малого таза.
Перед хирургическим лечением врач обсуждает с женщиной объём операции, риски возможных осложнений и правила поведения после операции.
Операции проводятся под общим наркозом, эпидуральной или внутривенной анестезией. Предварительно женщина проходит полное предоперационное обследование: сдаёт анализы крови и мочи, делает ЭКГ, флюорографию органов грудной клетки, посещает терапевта, анестезиолога и других специалистов с целью исключить противопоказания к операции при наличии сопутствующих заболеваний.
В хирургии для укрепления связочного аппарата и мышц используются как собственные ткани больной, так и синтетические материалы.
Основные виды операций
1. Укрепление стенок влагалища и тазового дна с использованием тканей из области половых органов самой женщины (передняя кольпорафия, кольпоперинеолеваторопластика).
Передняя кольпорафия показана при опущении передней стенки влагалища и/или цистоцеле (выбухании части мочевого пузыря). Проводится в стационаре под общим наркозом. Методика: выкраивание и иссечение лоскута из излишков ткани передней стенки влагалища. Размер удаляемого фрагмента должен соответствовать излишку растянутой или опущенной влагалищной стенки. После удаления очерченного лоскута края разрезов сшиваются .
Кольпоперинеолеваторопластика показана при опущении задней стенки влагалища и ректоцеле (опущении и выпадении передней стенки прямой кишки). Методика: удаление из задней стенки влагалища выбухающего излишка ткани путём выкраивания и наложения мышечно-фасциальных швов. Данный метод помогает восстановить целостность мышц тазового дна.
В ходе этих операций могут устраняться рубцы во влагалище и тканях промежности, полученные в ходе предыдущих родов.
2. Коррекция опущения путём подшивания шейки матки или купола влагалища к крестцово-маточным связкам.
Показана при опущении стенок влагалища и энтероцеле (опущении заднего свода влагалища). Доступ — влагалищный. Проводится в стационаре под общим наркозом. Условие — влагалище должно быть достаточной длины (не менее 7 см), что определяется при двуручном обследовании путём приближения влагалища к седалищной кости. Методика: фиксация шейки матки или купола влагалища (при отсутствии матки) к крестцово-остистым связкам, при этом тело матки или купол подтягиваются вверх .
3. Манчестерская операция — сочетание укрепления связочного аппарата и хирургии на слизисто-мышечных слоях стенок влагалища.
Показана при опущении стенок влагалища и матки, при наличии длинной шейки (более 4 см) и выбухании части мочевого пузыря во влагалище. Доступ — влагалищный. Методика состоит из нескольких этапов:
- укорочение длинной шейки матки и сшивание кардинальных связок между собой (функция данных связок — удержание матки от боковых смещений);
- передняя кольпорафия — выкраивание и иссечение лоскута из излишков ткани передней стенки влагалища;
- кольпоперинеолеваторопластика — удаление из задней стенки влагалища выбухающего излишка ткани путём выкраивания и наложения мышечно-фасциальных швов.
После вышеперечисленных операций (пункты 1, 2 и 3) беременность в дальнейшем не противопоказана, но исключаются роды через естественные родовые пути.
4. Влагалищная экстирпация (удаление) матки в сочетании с передней кольпорафией и кольпоперинеолеваторопластикой.
Проводится пациенткам пожилого возраста, выполнившим свою репродуктивную функцию, при всех вариантах опущения влагалища и матки. После этой операции менструации прекращаются и беременность в дальнейшем невозможна.
Доступ — влагалищный. Методика: удаление тела матки и шейки матки с тщательным формированием купола влагалища, что подразумевает:
- выкраивание и иссечение лоскута из излишков ткани передней стенки влагалища;
- удаление из задней стенки влагалища выбухающего излишка ткани путём выкраивания и наложения мышечно-фасциальных швов.
Пациентку предупреждают, что в ходе влагалищных операций возможны осложнения:
- образование гематом и абсцессов, которые устраняются в ходе последующей реабилитации;
- возникновение периодической боли в промежности в результате захватывания полового нерва при операции;
- ишалгии (боли по ходу седалищного нерва);
- боли при половом контакте.
Важно иметь в виду, что после всех описанных выше операций (пункты 1, 2, 3 и 4) возможно возвращение жалоб, если пациентка не будет соблюдать рекомендации доктора.
5. Операции, направленные на частичную облитерацию (склеивание) влагалища.
Эти операции предлагают очень редко, так как после них невозможно жить половой жизнью. Их выполняют только в старческом возрасте при полном выпадении матки (при отсутствии проблем со стороны шейки матки и эндометрия), если нет других альтернатив.
6. Операции с использованием синтетических материалов для укрепления связочного аппарата матки и её фиксации.
Влагалищная экстраперитонеальная кольпопексия (операция TVM — transvaginal mesh). В ходе этой операции используются нерассасывающиеся синтетические сетчатые протезы. Показания: повторные опущения и выпадения у ранее оперированных больных, наличие патологий органов других систем. Доступ — вагинальный. Методика:
- Один сетчатый имплант устанавливается под мочевой пузырь в качестве каркаса передней стенки влагалища.
- Другой имплант фиксируется над стенкой прямой кишки для укрепления задней стенки влагалища.
- Путём проведения лоскута протеза через запирательное отверстие костей таза в области паховых складок в области ягодиц выполняется полная реконструкция тазового дна .
Таким образом, находясь под мышечной оболочкой влагалища, сетчатый протез дублирует и укрепляет контур влагалищной трубки. Данная методика может сочетаться с удалением длинной части шейки матки и с удалением матки с сохранной шейкой. Плюсы операции — матка может сохраняться, практически нет рецидивов опущения, не мешает половой жизни. Минусы — высокая стоимость операции.
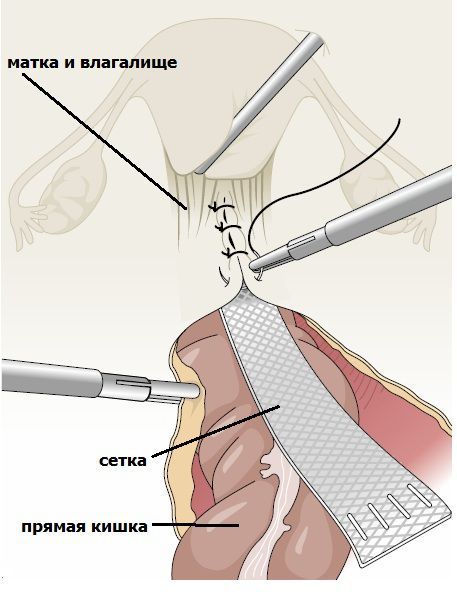
Имплант фиксируется над стенкой прямой кишки для укрепления задней стенки влагалища
Сакрокольпопексия. На сегодняшний день самая эффективная методика, превосходящая операции путём влагалищного доступа . Показания: при наличии опущения верхней части влагалища (переднего и/или заднего свода влагалища). Доступ — лапароскопический или лапаротомический При лапаротомии на брюшной стенке по надлобковой кожной складке послойно выполняется разрез скальпелем протяжённостью 15 см, пока доктор визуально не сможет увидеть органы малого таза. При лапароскопии делается надрез скальпелем длиной всего 1 см. Вводится специальный инструмент — троакар, через него в брюшную полость поступает углекислый газ, который раздувает живот. После этого в тело пациентки вводится лапароскоп. К лапароскопу подключается видеокамера и источник света, что позволяет передавать изображение с видеокамеры на монитор, где доктор видит состояние органов малого таза.
Методика: прикрепление верхней 2/3 задней стенки влагалища (если матка отсутствует) или тела матки (если матка сохранена) к передней продольной связке крестца с помощью синтетического нерассасывающегося сетчатого имплантата. Далее сетка фиксируется к передней стенке влагалища. Часто параллельно к сетке фиксируются с двух сторон крестцово-маточные связки. Плюсы — практически нет рецидивов, матка как репродуктивный орган сохранена. Минусы — более длительное время операции (2,5-3 часа), высокая стоимость и продолжительное время реабилитации.
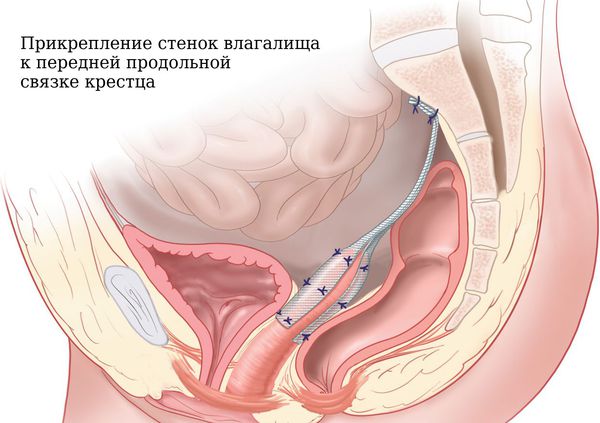
Сакрокольпопексия
Опущение стенок влагалища очень часто сопровождается таким симптомом, как стрессовое недержание мочи, на сегодняшний день есть варианты решения данной проблемы:
- Введение препарата гиалуроновой кислоты в подслизистый слой уретры передней стенки влагалища. В результате наполнения клеток ткани их объём увеличивается, возникает давление на просвет мочеиспускательного канала, что сужает его и предотвращает недержание. Проводится под местной анестезией по определённой методике в амбулаторных условиях. Эффект может продолжаться до 1,5 лет. Данная методика имеет большую популярность, так как проста в исполнении, малоинвазивна и гипоаллергенна. После введения реабилитация не требуется, но в ряде случаев для более длительного и полноценного эффекта может быть рекомендовано местное введение эстрогенсодержащих препаратов.
- Хирургически метод стрессового недержания мочи — слинговые (петлевые) операции. Доступ — влагалищный. Методика: наложение синтетической нерассасывающейся петли вокруг шейки мочевого пузыря. Вариантов несколько, в настоящее время распространена методика проведения петли из разреза передней стенки влагалища в зоне средней части уретры через запирательное отверстие костей таза, выводя концы петли на сгиб бедра и промежности (операцияTVT-О) . Анестезия — внутривенная/эпидуральная или общий наркоз. Может выполняться как хирургическая операция в рамках одного дня или в гинекологическом стационаре под общим наркозом. Продолжительность операции — 15-20 мин. Пациентка способна сидеть и вставать уже в первый день. Данная операция предусматривает коррекцию степени натяжения петли и после операции.
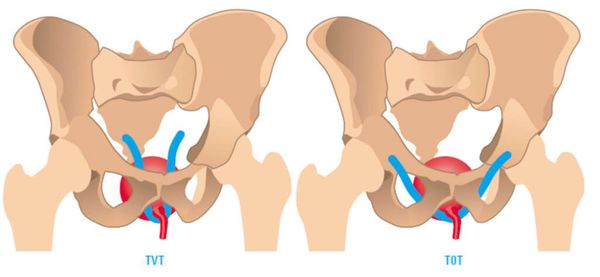
Слинговые (петлевые) операции
Реабилитация после хирургического лечения опущения влагалища
Рекомендации по восстановлению после хирургического лечения могут отличаться в зависимости от вида вмешательства. После всех операций:
- в течение двух месяцев исключается половая жизнь, поднятие тяжестей более 7 кг, бег, упражнения на пресс, прыжки, посещение парной, бассейна. Важна профилактика запоров. Всё это может привести к расхождению швов на «нежных» стенках влагалища и быть причиной кровотечения. За два месяца швы рассасываются.
- в течение трёх недель запрещено сидеть под прямым углом.
- исключаются физиотерапевтические процедуры.
После укрепления тазового дна с использованием тканей из области половых органов самой женщины (передняя кольпорафия или кольпоперинеолеваторопластика) рекомендован строгий постельный режим в течение трёх дней.
После операции влагалищным доступом назначаются антисептические или антибактериальные свечи во влагалище с целью предотвратить воспаление и расхождение (расплавление гноем) нитей после ушивания.
После операций лапароскопическим или лапаротомическим методом назначается антибиотикотерапия с целью профилактики воспалительных процессов в органах малого таза и более быстрого восстановления после операции.
Отдалённые рекомендации для профилактики рецидивов: исключение ношения тяжестей более 7 кг, профилактика запоров, контроль за массой тела.
Если после операции женщина планирует беременность, её необходимо предупредить, что роды через естественные родовые пути могут представлять риск разрыва стенок влагалища и промежности в будущем. Поэтому план ведения родов должен быть согласован с акушером-гинекологом, наблюдающим беременную. В каждом случае решается всё индивидуально. Таким образом, реабилитация сильно зависит от дисциплинированности самой женщины, её возраста и особенностей её организма.
Прогноз. Профилактика
По прогнозу некоторых авторов, каждая пятая женщина имеет риск быть прооперированной к пожилому или старческому возрасту . Это связано с тем, что в большинстве случаев опущение влагалища не сопровождается симптоматикой и со временем при воздействии факторов риска может только прогрессировать .
Важно отметить, что некоторые факторы развития опущения можно устранить коррекцией образа жизни, своевременным обращением к специалисту и выполнением его рекомендаций. К таким факторам можно отнести: частые запоры, метеоризм, тяжёлый физический труд, привычное поднятие тяжестей, длительная работа в положении стоя или сидя, частые простудные заболевания с надсадным кашлем. Рекомендации врача в данном случае могут включать: здоровое сбалансированное питание, умеренную физическую нагрузку, исключение ношения тяжестей, смену работы, борьбу с лишним весом.
Однако есть факторы, устранить которые невозможно:
- слабость соединительной ткани — группа патологических состояний, обусловленных наследственными или врождёнными дефектами синтеза коллагена. Патология сопровождается нарушением функции внутренних органов и опорно-двигательного аппарата. Также причиной может быть нарушение обменных процессов в соединительной ткани во время беременности в связи с увеличением синтеза релаксина и простагландинов ;
- возраст и атрофия тканей.
В этих случаях важной задачей пациентки также является своевременное обращение к врачу для получения рекомендаций и выбора оптимальной методики лечения.
Список литературы
- Гинекология: национальное руководство / под ред.: В.И. Кулакова, И.Б. Манухина, Г.М. Савельевой. — М.: ГЭОТАР-Медиа, 2011. — 1088 с. — (Серия «Национальные руководства»)
- М.Ю. Гвоздев, Н.В. Тупикина, Г.Р. Касян, Д.Ю. Пушкарь Пролапс тазовых органов в клинической практике врача-уролога: методические рекомендации № 3. — М., 2016.
- DeLancey J.O. Anatomic aspects of vaginal eversion after hysterectomy // Am J Obstet Gynecol. — 1992; 166: 1717–1724.ссылка
- Hendrix S.L., Clark A., Nygaard I. et al. Pelvic organ prolapse in the Women»s Health Initiative: gravity and gravidity // Am J Obstet Gynecol. — 2002; 186(6): 1160–1166.ссылка
- Thakar R., Stanton S. Management of genital prolapse // BMJ. — 2002; 324(7348): 1258–1562.
- Samuelsson E.C., Victor F.T., Tibblin G., Svärdsudd K.F. Signs of genital prolapse in a Swedish population of women 20 to 59 years of age and possible related factors // Am J Obstet Gynecol. — 1999; 180(2): 299–305. ссылка
- Wu J.M., Matthews C.A., ConoverM.M. et al. Lifetime risk ofstress urinar incontinence or pelvic organ prolapse surgery // Obstet Gynecol. — 2014; 123(6): 1201
- Garshasbi A., Faghih-Zadeh S., Falah N. The status of pelvic supporting organs in a population of iranian women 18–68 years of age and possible related factors // Arch Iran Med. — 2006; 9(2): 124-128. ссылка
- Nygaard I., Barber M.D., Burgio K.L. Prevalence of symptomatic pelvic floor disorders in US women // JAMA. — 2008; 300(11): 1311-1316.ссылка
- Bump R.C. Norton P.A. Epidemiology and natural history of pelvic floor dysfunction // Obstet Gynecol Clin North Am. — 1998;25(4):723–746.ссылка
- Гинекология. Клиническое руководство / пер. с англ., под ред. проф.В.Н. Прилепской. — М.: БИНОМ, 2009. — 464 с.
- Кулаков В.И. Руководство по оперативной гинекологии / В. И. Кулаков, Н. Д. Селезнева, С. Е. Белоглазова. — М. : Мед. информ. агентство, 2006. — 640 с.
- Bump R.C., Mattiasson A., Bo K. et al. The standardization of terminology of female pelvic organ prolapse and pelvic floor dysfunction // Am J Obstet Gynecol. — 1996; 175(1): 10–17.ссылка
- Walker G.J., Gunasekera P. Pelvic organ prolapse and incontinence in developing countries: review of prevalence and risk factors // Int Urogynecol J. — 2011; 22(2): 127-135.ссылка
- Haylen B.T., de Ridder D., Freeman R.M. et al. An International Urogynecological Association(IUGA)/International Continence Society(ICS) joint report on the terminology for female pelvic floor dysfunction // Int Urogynecol J Pelvic Floor Dysfunct. — 2010; 21: 5-26.ссылка
- Collins C.W., Winters J.C. AUA/SUFU adult urodynamics guideline: a clinical review // Urol Clin North Am. — 2014; 41(3): 353-362.ссылка
- Ghoniem G.M., Walters F., Lewis V. The value of the vaginal pack test in large cystoceles // J Urol. — 1994; 152: 931. ссылка
- Marinkovic S.P., Stanton S.L. Incontinence and voiding difficulties associated with prolapse // J Urol. — 2004; 171: 1021-1028. ссылка
- Versi E., Lyell D.J., Griffiths D.J. Videourodynamic diagnosis of occult genuine stress incontinence in patients with anterior vaginal wall relaxation // J Soc Gynecol Investig. — 1998; 5: 327-330.ссылка
- Парфенов А.И., Ручкина И.Н., Сильвестрова С.Ю. Профилактика и лечение функциональных запоров в свете консенсуса Рим III // РМЖ. — 2006. — Т. 8, № 2. — С. 109.
- Kegel A.H. Progressive resistance exercise in the functional restoration of the perineal muscles // Am J Obstet Gynecol. — 1948; 56(2): 238-248.
- Maher C., Feiner B., Baessler K., Schmid C. Surgical management of pelvic organ prolapse in women // Cochrane Database Syst Rev. — 2013; 4.ссылка
- Dumoulin C., Hay-Smith E.J., Mac Habée-Séguin G. Pelvic floor muscle training versus no treatment, or inactive control treatments, for urinary incontinence in women // Cochrane Database Syst Rev. — 2014; 14; 5.ссылка
- Cundiff G.W., Weidner A.C., Visco A.G. A survey of pessary use by members of the American Urogynaecologic Society // Obstet Gynecol. — 2000; 95: 931-935.ссылка
- Кулаков В.И., Чернуха Е.А., Гус А.И. и др. Оценка состояния тазового дна после родов через естественные родовые пути // Акушерство и гинекология. — 2004. — С. 26-30.
- Cespedes R.D. Anterior approach bilateral sacrospinous ligament fixation for vaginal valt prolapse // Urology. — 2000; 56: 70-75.ссылка
- Oliver J.L., Kim J.H. Robotic Sacrocolpopexy-Is It the Treatment of Choice for Advanced Apical Pelvic Organ Prolapse? // Curr Urol Rep. —2017; 18(9): 66.ссылка