Ревматическая полимиалгия (Rheumatic polymyalgia) — это хроническое воспалительное заболевание, возникающее у пожилых людей. Проявляется острой болью, скованностью мышц шеи, плеч и/или бёдер, повышением температуры до 37,1–38 °С (чаще на пике заболевания — 2–3-й неделе), быстрым похудением, слабостью в руках и ногах, анемией, высоким РОЭ (СОЭ).
Воспаление в организме может протекать долго и бессимптомно, но как только начинают появляться симптомы, они развиваются очень быстро: в течение нескольких дней или недель, а иногда сразу (за несколько часов) . При этом проявления болезни очень быстро проходят после приёма низкой дозы глюкокортикоидов.
Пациенты иногда путают ревматическую полимиалгию с радикулитом или временной проблемой в духе «сейчас расхожусь, и всё пройдёт», а ещё с последствиями вирусной инфекции.
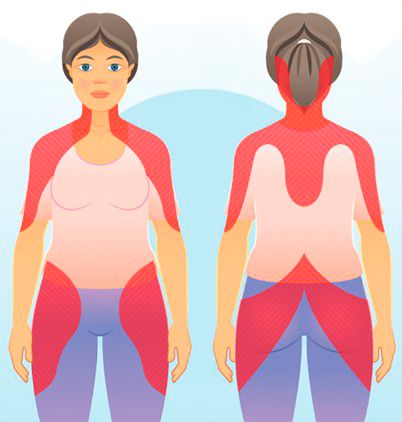
Области боли при ревматической полимиалгии
Ревматическая полимиалгия — это комплекс настолько ярких симптомов, что в 1988 году W. Bruce, впервые описавший эту патологию, назвал её сенильной ревматической подагрой. Позднее её называли миалгическим синдромом с системными реакциями (G. Kersley, 1951), плечелопаточным периартрозом с общими симптомами (Е. Meulengracht, 1945), периэкстраартикулярным ревматизмом (J. Holst, E. Jochansen, 1945), ризомелическим псевдополиoартритом (G. Foresteir, A. Certoncini, 1953). Термин «ревматическая полимиалгия» появился в 1957 году благодаря врачу H. Barber из Манчестера. Сейчас это единственное название болезни.
Распространённость
Заболевание чаще всего встречается в северных регионах. Так, в Англии распространённость ревматической полимиалгии составляет от 41,3 до 84 на 100 000 человек, а в Норвегии — 112,6 на 100 000. В странах с более мягким и тёплым климатом, например в Италии и Испании, она ниже — от 12,7 до 18,7, а в Турции — 3–15 на 100 000 человек старше 50 лет. Эти данные были стабильны в течение 30 лет .
В России такие эпидемиологические исследования не проводились, возможно из-за недостатка финансирования и дефицита кадров в северных регионах страны.
Причины ревматической полимиалгии
Причина заболевания неизвестна, но предполагается влияние холодного климата и генетики. Значимость генетического фактора выявлена в ряде работ: J. Barrier (1981), R. Armstrong (1983), C. Weyand (1994) . Исследователи установили, что носительство антигенов HLA DR4 встречается в два раза чаще у больных ревматической полимиалгией и гигантоклеточным артериитом, которые часто сочетаются.
Высокая частота носительства HLA DR1 выявлена при полимиалгии, протекающей с синовитом.
В ряде исследований была установлена временная связь между инфекционными болезнями, вызванными парвовирусом В19, Mycoplasma pneumonia, Chlamidia pneumonia, и пиком заболеваемости полимиалгией .Однако несмотря на ряд научных исследований, роль вирусов и бактерий в развитии болезни до конца не доказана. Точно известно, что она не связана с приёмом каких-либо лекарств .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ревматической полимиалгии
Заболевание начинается остро, напоминает вирусную инфекцию, протекает с субфебрильной (37,1–38 °С), реже фебрильной температурой (38–39 °C), болями в мышцах шеи, плечах, бёдрах, слабостью, невозможностью поднять руки и встать на ноги. Пациентам не удаётся нормально выспаться, потому что длительное пребывание в одной позе вызывает боль. Свои ощущения при попытке изменить положение тела больные описывают как «пронзило током», «боюсь пошевелиться ночью».
Для заболевания характерен феномен «геля», проявляющийся после ночного сна и длительного периода отдыха. Наиболее наглядно он выражен, когда человек с ревматической полимиалгией поднимается с постели: очень медленно, морщась от боли, переворачивается на бок, подтягивает ноги к животу и, опираясь на руки, спускает ноги с постели. Садится очень медленно, встаёт с большим трудом с помощью рук. Такое проявление болезни называют феноменом «геля», так как оно похоже на тягучее, медленное движение гелеобразной массы.
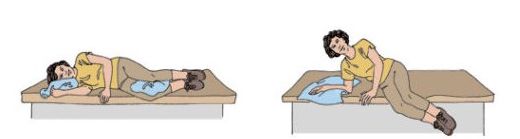
Феномен «геля»
Также пациенты могут жаловаться на боли в суставах, чаще в одном или 2–3, в основном коленных, лучезапястных или грудинно-ключичных, необязательно с двух сторон тела.
Симптомы более выражены в утренние часы: кроме того, что больному очень тяжело вставать с кровати, ему также трудно одеваться и наклоняться. В течение дня ему становится легче, но если приходится долго сидеть в одной позе, например ехать в машине, то симптомы могут снова усилиться .
Особенность болезни — интенсивные боли в плечевом и/или тазовом поясе (ризомиелические), при которых отсутствует напряжение мышц и уплотнения, при ощупывании — болезненность незначительная, может проявляться только в области плечевых суставов. Не уменьшается сила в руках и ногах, отсутствуют мышечные атрофии, что также проявляется сохраняющейся силой в руках и ногах.
Полимиалгия часто сочетается с гигантоклеточным артериитом, поэтому пациенты жалуются на головные боли и при жевании — из-за них человек вынужден останавливаться. Также характерна повышенная чувствительность головы при касании, боли в области сонных артерий, нарушения зрения (например, снижение зрения, слепота) и перемежающаяся хромота.
Болезнь обычно начинается достаточно остро, но затем симптомы становятся менее выраженными, сглаженными.
Ревматическая полимиалгия встречается часто, но редко диагностируется. Это связано с тем, что врач не ревматолог может не распознать болезнь, если ни разу не видел её проявлений, что приводит к позднему направлению к ревматологу и несвоевременной диагностике заболевания, причиняющего столько страданий.
Патогенез ревматической полимиалгии
Благодаря слаженной работе костей, суставов и мышц мы передвигаемся, занимаемся рутинными делами и более сложной работой. Замечать, что что-то не так, мы начинаем, когда у нас что-то начинает болеть, когда привычные действия становятся трудно осуществимыми. Хотя на самом деле нарушения могут возникнуть до появления симптомов, как воспаление при ревматической полимиалгии.
Заболевание относится к аутоиммунным патологиям, при которых организм воспринимает собственные клетки как чужеродные и начинает атаковать их. При определённых условиях, например после перенесённой инфекции, а также при стрессах и переохлаждении, активируется антиген, уже присутствующий в организме (носительство). В результате запускается воспалительный процесс, проявляющийся остро и достаточно специфическими симптомами. Бурная выработка цитокинов (медиаторов воспаления) приводит к повышенной продукции и скоплению воспалительной жидкости в области суставов — бурситам плечевого пояса, бёдер, шейного отдела позвоночника .
Классификация и стадии развития ревматической полимиалгии
Ревматическая полимиалгия — это системное заболевание соединительной ткани. В Международной классификации болезней (МКБ-10) оно выделено в отдельную рубрику — М 35.3, при сочетании с гигантоклеточном артериитом (темпоральным, болезнью Хортона) — М 35.1.
Варианты течения ревматической полимиалгии:
- классический — заболевание сочетается с артритами и височным артериитом;
- изолированный — без височного артериита и поражения суставов;
- стероиднезависимый — все типичные симптомы заболевания уменьшаются и исчезают при приёме НПВС, а не глюкокортикоидов, как при классическом течении;
- торпидный — боль в мышцах сохраняется, хотя и заметно уменьшается, при стандартной дозе Преднизолона;
- «немой» — нет боли в мышцах, но присутствует астения, депрессия и повышенный уровень СОЭ и СРБ; такой вариант встречается нечасто.
В 2003 году B. F. Leeb и H. A. Bird провели многоцентровое исследование, в котором оценили активность и течение ревматической полимиалгии с помощью специального индекса .
Показатели для расчёта индекса активности:
- оценка боли пациентом по визуальной аналоговой шкале (ВАШ), мм;
- оценка боли врачом по ВАШ при пальпации, мм;
- утренняя скованность, минуты;
- поднимание рук во время приёма, баллы;
- мышечная сила, баллы;
Визуальная аналоговая шкала боли (ВАШ)
Чем тяжелее проявления болезни, тем выше степень активности: индекс меньше 7 — это ремиссия, 7–17 — средняя степень активности, больше 17 — высокая степень . Этот показатель позволяет объективно оценивать состояние пациента и эффективность лечения .
Осложнения ревматической полимиалгии
Осложнения полимиалгии, такие как артрит, ладонный фасциит и туннельный синдром, относятся к проявлениям самого заболевания и бесследно проходят на фоне терапии гормонами (в редких случаях — НПВС) .
Боли при ревматической полимиалгии выматывающие, обычно не уменьшаются при приёме НПВС и усиливаются в ночные часы. Это сказывается на эмоциональном фоне: у таких пациентов часто подавленное настроение, нет желания что-либо делать, передвигаться, снижается интерес ко всему. Из-за нарастания анемии прогрессирует слабость, головокружение, появляется страх падений. Болезнь практически запирает человека в четырёх стенах и изолирует.
Диагностика ревматической полимиалгии
Ревматическая полимиалгия — это диагноз, который устанавливают врачи-ревматологи, опираясь на классификационные критерии ACR/EULAR (2012) или EULAR/ACR (2015). Критерии 2012 года применяются в России и Украине, но только в разрезе алгоритмов диагностики, а критерии 2015 года — алгоритма лечения.
Критерии EULAR/ACR 2015:
- возраст 65 и старше (согласно критериям 2012 года, в редких случаях болезнь возникает у людей 50 лет и моложе );
- двусторонние ноющие боли в области плечевого пояса, пик заболевания — менее чем через две недели от появления первых симптомов;
- повышение уровня СРБ/СОЭ более 40 мм/час по Вестергену;
- утренняя скованность более 60 минут;
- депрессия и/или снижение массы тела;
- болезненность обеих рук;
- отсутствие РФ (ревматоидного фактора) и АЦЦП (антител к циклическому цитруллинсодержащему пептиду) в крови;
- быстрый и выраженный ответ на терапию глюкокортикоидами .
Достаточно специфичными являются УЗ-признаки ревматической полимиалгии, также вошедшие в критерии 2012 года:
- наличие как минимум одностороннего поддельтовидного бурсита и/или теносиновита бицепса и/или синовита плечевого сустава (заднего или аксиллярного отдела) и/или как минимум одностороннего синовита тазобедренного сустава и/или трохантерного бурсита;
- наличие симметричного поддельтовидного бурсита, теносиновита бицепса или синовита плечевых суставов.
Ревматическая полимиалгия — это диагноз исключения, так как у заболевания нет специфических лабораторных показателей . При диагностике необходимо исключить ревматоидный артрит с миалгическим синдромом и паранеопластические синдромы (онкологические заболевания, которые могут «прятаться» под маской ревматической полимиалгии).
Лабораторная диагностика
Лабораторная диагностика носит вспомогательный характер, неспецифична, но всё же необходима.
При симптомах полимиалгии проводится:
- Общий анализ крови. Повышен уровень лейкоцитов, мало эритроцитов (анемия). Могут быть повышены показатели реакции или скорости оседания эритроцитов (РОЭ или СОЭ), но не у всех пациентов — у 6–20 % больных эти показатели в норме .
- Анализ АЛТ и АСТ (воспалительные трансаминазы). Несмотря на поражение мышечной ткани, уровень этих ферментов не увеличен, но может повышаться щелочная фосфатаза.
- С-реактивный белок (СРБ). Может как слегка повышаться, так и сильно превышать норму .
- Исследование других показателей (АЦЦП, РФ, КФК). Эти анализы необходимы, чтобы отличить полимиалгию от множества других болезней, например от ревматоидного артрита, болезни Бехтерева и эндокринных заболеваний. Так, повышенный уровень КФК и трансаминаз при наличии мышечной слабости и боли в плечевом и тазовом поясе — не характерно для ревматической полимиалгии и повод заподозрить идиопатическую воспалительную миалгию или заболевание щитовидной железы.
Инструментальная диагностика
Методы визуализации (УЗИ, рентгенография, МРТ) помогают установить диагноз. Если врач видит на УЗИ или МРТ двусторонний субакромиальный, поддельтовидный и трохантерный бурсит, диагноз ревматической полимиалгии более вероятен, даже при нормальных РОЭ и СРБ.
Из всех методов предпочтительнее УЗИ как более доступное обследование. По УЗИ достаточно часто обнаруживаются синовиты подключичные, поддельтовидные, чаще двусторонние. Редко, в 18 % случаев, присутствует синдром запястного канала. Ещё реже, до 10 % случаев, — умеренный отёк кистей со сгибательной контрактурой пальцев из-за ладонного фасциита . Эти нарушения проявляются болью, отёком кистей, затруднением при поднимании рук и передвижениях.
Чтобы отличить полимиалгию от других заболеваний, может применяться рентген. Например, при эрозивном артрите на МРТ и/или рентгенограммах более вероятен диагноз ревматоидного артрита.
При ПЭТ (позитронно-эмиссионной томографии) у 1/3 пациентов с ревматической полимиалгией обнаруживается поражение сосудов . Накопление радиофармакологического препарата (контраста, который вводят при ПЭТ) в стенках сосудов, чаще в подключичных артериях, — признак слабовыраженного васкулита, протекающего практически без симптомов. Это изменение достаточно часто встречается при ревматической полимиалгии, даже если нет признаков гигантоклеточного артериита.
ПЭТ проводится не всем пациентам, а только при необъяснимом отсутствии ответа на терапию, атипичном течении болезни, подозрении на злокачественную опухоль и васкулопатию крупных сосудов .
Дифференциальная диагностика
Ревматическую полимиалгию нужно отличать от следующих заболеваний:
- ревматоидного артрита;
- микрокристаллического артрита (подагры, пирофосфатной артропатии);
- серонегативного артрита (болезни Бехтерева, реактивного артрита, псориатического спондилоартрита);
- васкулитов (гигантоклеточного артериита, АНЦА-ассоциированного васкулита);
- дерматополимиозита;
- полимиозита;
- импиджмент-синдрома;
- адгезивного капсулита;
- остеоартрита;
- фибромиалгии;
- эндокринных заболеваний (щитовидной и паращитовидной желёз);
- инфекций, вирусов;
- онко- и гематологических болезней;
- лекарственных миалгий (например, при лечении статинами).
У 2–30 % больных диагноз ревматической полимиалгии позднее пересматривается на ревматоидный артрит . Например, был случай, когда при дообследовании 52-летней пациентки с ревматической полимиалгией был выявлен ревматоидный эрозивный артрит, т. е. первично был установлен диагноз «ревматическая полимиалгия», но затем он был изменён на «ревматоидный артрит». С помощью Метотрексата удалось достичь ремиссии и устранить суставной синдром.
Лечение ревматической полимиалгии
Основное лечение ревматической полимиалгии — это терапия глюкокортикоидами (ГК) . Выраженный эффект наступает в течение суток после начала приёма низких или умеренных доз.
Лечение проходит в несколько этапов:
- Начальная терапия ГК (индукция ремиссии).
- Поддерживающая терапия (снижение дозы ГК).
- Период отмены ГК.
Цель поддерживающей терапии — найти самую низкую эффективную дозу, которая поможет пациенту справиться с симптомами. Если дозу ГК сильно уменьшить, симптомы могут возникнуть снова . Поэтому важно не бояться приёма гормональных препаратов — самочувствие будет гораздо хуже после резкой отмены, когда возникнет рецидив. В период поддерживающей терапии важно добиться нужного накопительного эффекта от приёма ГК, чтобы снизить риск рецидива при отмене препарата. Доза снижается до полной отмены, но медленно.
Лечение Преднизолоном
Стандартная терапия ревматической полимиалгии, если нет подозрений на гигантоклеточный артериит, проводится низкими дозами глюкокортикоидов (Преднизолоном) в течение 2–4 недель с последующим очень медленным снижением каждые четыре недели. В течение месяца дозу препарата сохраняют, затем медленно, по 1 мг в месяц, снижают до полной отмены.
Согласно клиническим наблюдениям, такая схема сводит к минимуму риск рецидива ревматической полимиалгии и позволяет добиться полного выздоровления. Если пациенту не становится лучше через 2–3 недели лечения ГК, то нужно подобрать другой вариант терапии (например, НПВС), а при неэффективности и этого лечения — дообследоваться и пересмотреть диагноз .
Лечение Метилпреднизолоном
При наличии тяжёлых сопутствующих заболеваний, когда постоянный приём гормонов нежелателен или противопоказан (при сахарном диабете, гастропатии, язве желудка и двенадцатиперстной кишки, глаукоме и т. д.), а также при лёгком течении ревматической полимиалгии возможно лечение Метилпреднизолоном. Препарат применяют внутримышечно раз в 3–4 недели в течение трёх месяцев с последующим снижением дозы каждые 2–3 месяца.
Эффективность внутримышечной терапии Метилпреднизолоном и Преднизолоном в таблетках оценивалась в двойном слепом контролируемом исследовании. Частота наступления ремиссии в обоих группах была сопоставима, но у пациентов, получающих Метилпреднизолон внутримышечно и не ежедневно, возникало меньше побочных эффектов .
Лечение другими препаратами
Чтобы уменьшить риск развития остеопороза (побочного эффекта ГК), в терапию ревматической полимиалгии включаются препараты кальция и витамина Д.
При высоких рисках переломов (высчитываются по FRAX, если ранее пациент не получал препараты кальция, и/или с помощью остеоденситометрии — если получал), в терапию включаются бисфосфонаты (Стронция ранелат, препараты Алендроновой, Ибандроновой, Золедроновой кислоты).
К другим побочным эффектам ГК относится набор веса из-за повышенного аппетита, увеличение артериального давления, перепады настроения, раздражительность, язва желудка, повышенный риск развития вирусной инфекции .
Рецидивы заболевания и побочные эффекты глюкокортикоидов, которые пациенты с ревматической полимиалгией вынуждены принимать год и более, подтолкнули учёных к попытке скомбинировать терапию с Метотрексатом и Азатиоприном (M. van der Veen с соавторами). К сожалению, исследования не подтвердили эффективность такого лечения: частота рецидивов не снизилась, а количество побочных реакций при приёме Азатиоприна увеличилось на 40 % .
Позднее исследователи пробовали сочетать гормональную терапию с ГИБТ (генно-инженерными биологическими препаратами) — Инфликсимабом (Ремикейд). Но лечение тоже оказалось неэффективным . Также противоречивы данные при лечении Адалимумабом (Хумира), Ритуксимабом (Мабтера) и Этанерцептом (Энбрел) .
Ингибитор интерлейкина-6 Тоцилизумаб (Актемра) при лечении ревматической полимиалгии, сочетающейся с гигантоклеточным артериитом, доказал свою эффективность как в качестве монотерапии, так и вместе с Преднизолоном .
Прогноз. Профилактика
Несмотря на тяжесть и яркость симптомов, при ревматической полимиалгии можно полностью выздороветь.
Но у половины пациентов всё же возникают рецидивы .
Этому способствует:
- Женский пол.
- Высокая начальная доза глюкокортикоидов (выше 15–20 мг в сутки) и быстрое её снижение. В данном случае польза от гормональных препаратов превышает вред, поэтому важно не отказываться от приёма стероидов: при необходимости доктор поможет снизить их негативный эффект.
- Стойкое повышение интерлейкина (ИЛ-6) и С-реактивного белка (СРБ).
Профилактика рецидивов
Одна из основных причин рецидива — это быстрое снижение дозы глюкокортикоидов.
Чтобы предотвратить повторные эпизоды болезни, необходимо:
- Следовать рекомендациям врача и медленно снижать дозу гормонов.
- Регулярно посещать доктора и сдавать анализы крови. После отмены глюкокортикоидов нужно посещать врача каждые несколько недель в течение первых трёх месяцев, а затем раз в 3–6 месяцев .
- Выполнять упражнения и сохранять физическую активность.
Утренняя гимнастика, ходьба и плавание очень важны не только для сохранения тонуса мышц, но и для устойчивого эмоционального фона, контроля веса и артериального давления, профилактики саркопении, остеопороза и атеросклероза. При физической активности хрящевая ткань получает питание из субхондральной кости, работают клапаны венозной и лимфатической системы, кровь лучше обогащается кислородом, что способствует нормальному питанию всех органов и систем. Можно выполнять самые простые упражнения, основанные на анатомических особенностях суставов: блоковидные (сгибание и разгибание) — подходят практически для всех суставов рук и ног, кроме плечевых и тазобедренных, которые имеют шаровидную форму и позволяют расширить комплекс упражнений.
Упражнения на сгибание-разгибание
Не менее важна психологическая поддержка, групповые и индивидуальные занятия с психологом, психотерапевтом или психиатром при проявлениях депрессии .
Список литературы
- Кочерова Т. Ю., Оттева Э. Н. Клиническая картина ревматической полимиалгии у жителей Хабаровского края // Научно-практическая ревматология. — 2007. — № 4. — С. 35.
- Бунчук Н. В., Никитин С. С. Диагностика ревматической полимиалгии // Клиническая медицина. — 1986. — № 5. — С. 80–85.
- Бунчук Н. В., Рытикова М. И. Клинические проявления ревматической полимиалгии // Терапевтический архив. — 1991. — № 4. — С. 106–109.
- Бунчук Н. В. Ревматическая полимиалгия // Клиническая медицина. — 1993. — № 1. — С. 61–71.
- Ватутин Н. Т., Смирнова А. С., Тарадин Г. Г., Эль-Хатиб М. А. Обзор рекомендаций по лечению ревматической полимиалгии (EULAR/ACR 2015) // Архив внутренней медицины. — 2016. — № 27. — С. 3.
- Островский А. Б., Оттева Э. Н. Ревматическая полимиалгия // Материалы 2-го Всероссийского съезда ревматологов, Тула. — 1997. — С. 141.
- Doran M. F., Crowson C. S., O’Fallon W. M. et al. Trends in the incidence of polymyalgia rheumatica over a 30 year period in Olmsted County, Minnesota, USA // J Rheumatol. — 2002. — № 8. — Р. 1694–1697. ссылка
- Gonzales-Gay M. A., Garcia Porrua S., Varques-Carunsbo M. et al. The spectrum of polimialgia reumatica in nortbwestern Spain: incidence and analysis of variables associated with relapse in a 10 year study // J Reumatol. — 1999. — № 6. — Р. 1326–1332. ссылка
- Gran G. T., Myclebust G. The incidence of polimialgia rheumatica and temporal arteritis in the county of Aust Agder, soutb Norway: a prospective study 1987–94 // J Rheumatol. — 1997. — № 9. — Р. 1739–1743. ссылка
- Bernatsky S., Joseph L., Pineau C. A. et al. Polymyalgia rheumatica prevalence in a population-based sample // Arthritis Rheum. — 2009. — № 9. — Р. 1264–1267. ссылка
- Perfetto F., Moggi-Pignone A., Beccussi A. et al. Seasonal pattern in the onset of polimialgia rheumatic // Ann Rheum Dis. — 2005. — № 11. — Р. 1662–1663. ссылка
- Dasgupta B., Cummino M. A., Maradit-Kremers H. et al. 2012 provisional classification criteria for polymyalgia rheumatica: a European League Against Rheumatism/American College of Rheumatology collaborative initiative // Ann Rheum Dis. — 2012. — № 4. — Р. 484–492. ссылка
- Овчаренко С. И., Морозова Н. В., Давыдова Е. М., Кейсов О. И. Сложности диагностики ревматической полимиалгии // Трудный пациент. — 2008.
- Кочерова Т. Ю. Индекс активности как инструмент мониторинга и лечения ревматической полимиалгии: автореф. дис. … к-та мед. наук: 14.00.39. — Хабаровск, 2007. — 28 с.
- Олюнин Ю. А. Ревматическая полимиалгия // Consilium medicum. — 2013. — № 9. — С. 553–557.
- Головач И. Ю. Ревматическая полимиалгия: внедрение новых диагностических критериев (2012) и рекомендаций ACR/EULAR (2015) по менеджменту и лечению // Health-ua. Cпецiализованый медичний портал. — 2016.
- Salvarani C., Macchioni P., Manzini C. et al. Infliximab plus prednisone or placebo plus prednisone for the initial treatment of polymyalgia rheumatica: a randomized trial // Ann Intern Med. — 2007. — № 9. — Р. 631–639. ссылка
- Башкова И. Б., Тарасова Л. В., Буслаева Е. И. Ревматическая полимиалгия // Медицинский альманах. — 2018. — № 1. — С. 142.
- Оттева Э. Н., Островский А. Б. Ревматическая полимиалгия: от эпидемиологии до перспектив лечения // Практическая медицина. — 2015. — № 3. — С. 88.
- Ревматология. Российские клинические рекомендации / под ред. Е. Л. Насонова. — М.: ГЭОТАР-Медиа, 2019. — 461 с.
- Клуни Г., Никифору Е., Уилкинсон Н. Ревматология. Оксфордский справочник. — М.: ГЭОТАР-Медиа, 2022. — 1088 с.
- Polymyalgia Rheumatica // American College of Rheumatology. [Электронный ресурс]. Дата обращения: 20.06.2023.
- Кочерова Т. Ю., Оттева Э. Н. Ревматическая полимиалгия: клиническая картина, индекс активности // Сибирский медицинский журнал. — 2007. — № 7. — С. 68.
- Polymyalgia rheumatica // National Health Service. — 2023.
- Dasgupta В., Dolan A. L., Panayi G. S., Fernandes L. An initially double-blind controlled 96 week trial of depot methylprednisolone against oral prednisolone in the treatment of polymyalgia rheumatic // Br J Rheumatol. — 1998. — № 2. — Р. 189–195. ссылка
- Van der Veen M. J., Dinant H. J., Booma-Frankfort C. et al. Can methotrexate be used as a steroid sparing agent in the treatment of polymyalgia rheumatica and giant cell arteritis? // Ann Rheum Dis. — 1996. — № 4. — Р. 218–223. ссылка
- Caporali R., Montecucco C., Epis O. Presenting features of polymyalgia rheumatica (PMR) and rheumatoid arthritis with PMR-like onset: a prospective study // Ann Rheum Dis. — 2001. — № 11. — Р. 1021–1024. ссылка
- Barrier J., Bignon J. D., Soulillou J. P., Grolleau J. Increased prevalence of HLA-DR4 in giant-cell arteritis // N Engl J Med. — 1981. — № 2. — Р. 104–105. ссылка
- Armstrong R. D., Behn A., Myles A. et al. Histocompatibility antigens in polymyalgia rheumatica and giant cell arteritis // The Journal of Rheumatology. — 1983. — № 4. — Р. 659–661. ссылка
- Weyand C. M., Hunder N. N., Hicok K. C. et al. HLA-DRB1 alleles in polymyalgia rheumatica, giant cell arteritis, and rheumatoid arthritis // Arthritis & Rheumatology. — 1994. — № 4. — Р. 514—520.ссылка