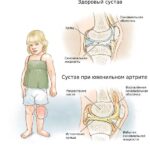
Псориатический артрит (Psoriatic аrthritis) — это хроническое иммуноопосредованное воспалительное заболевание костно-суставной системы, которое развивается у пациентов с псориазом.
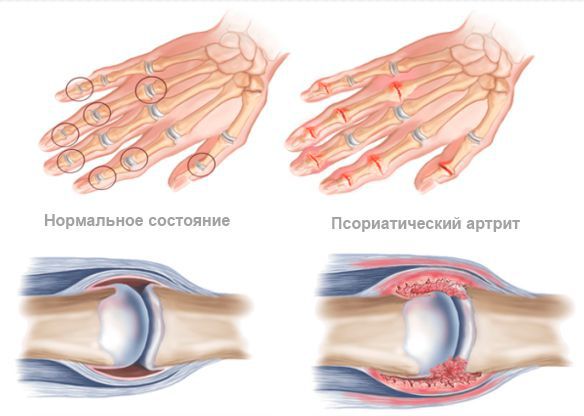
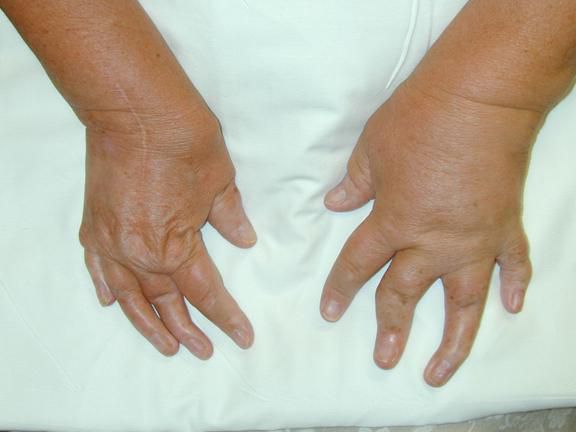
Норма и псориатический артрит
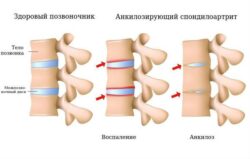
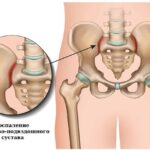
При псориатическом артрите преимущественно поражаются суставы и сухожилия кистей и стоп, а также энтезисы (места прикрепления сухожилий). Иногда в процесс вовлекается позвоночник с развитием спондилита и крестцово-подвздошные суставы с развитием сакроилеита .
В клинике псориатического артрита преобладают симптомы воспаления: боль, отёк, покраснение, повышение температуры в области поражённого сустава с постепенным снижением его функции.
Распространённость
Псориазом страдает от 1 до 3 % населения всего мира. Болезнь одинаково часто поражает мужчин и женщин. Из всех пациентов с псориазом, у 5–7 % развивается псориатический артрит. При этом некоторые исследователи указывают, что симптомы артрита у больных с псориазом встречаются в 46–61 % случаев .
Чаще всего псориатический артрит возникает в возрасте от 20 до 60 лет, но его симптомы могут появиться и в любом другом возрасте. У детей псориатический артрит встречается редко, обычно он проявляется в 1–2 года или в 6–16 лет .
Причины псориатического артрита
Псориаз — это системный процесс, в который могут вовлекаться суставные ткани. Заболевание не полностью изучено. Точные причины псориаза и псориатического артрита неизвестны.
Есть данные о наследственной предрасположенности: примерно у 40 % пациентов с псориазом или псориатическим артритом есть родственники первой степени родства с этими патологиями . В таком случае отмечается взаимосвязь с HLA-системой. HLA (Human Leukocyte Antigens, человеческие лейкоцитарные антигены) — это группа белковых молекул на поверхности клеток, которые позволяют организму распознавать собственные и чужие клетки (бактерии, вирусы, раковые клетки и т. д.) и при необходимости запускать иммунный ответ.
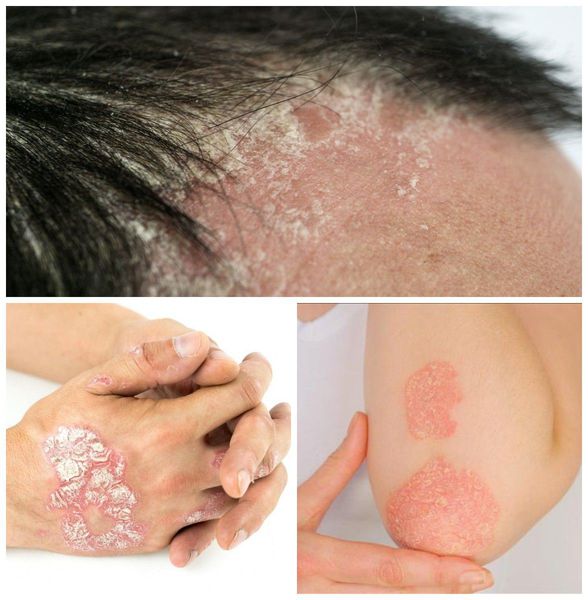
Симптомы псориаза
Наследственная предрасположенность проявляется под воздействием неблагоприятных факторов среды, которые изменяют состояние иммунной системы организма. К таким факторам относят:
- Инфекции — бактериальные, вирусные или грибковые.
- Иммунодефицит — врождённый или приобретённый, в том числе СПИД.
- Эндокринные факторы. Их воздействие на возникновение или прогрессирование псориатического артрита изучено не до конца. Известно, что пубертатный период (период полового созревания) и начало менопаузы обостряют течение заболевания, а при беременности оно протекает более мягко.
- Заболевания желудочно-кишечного тракта — гастрит, холецистит, дисбактериоз кишечника.
- Психоэмоциональный стресс способствует началу заболевания в 70 % случаев, а обострению процесса — в 65 % .
- Лекарства — препараты лития, β-адреноблокаторы, аминохинолиновые средства, иногда нестероидные противовоспалительные препараты (НПВП). Эти медикаменты повышают в крови уровень провоспалительных ферментов, которые при наличии генетической предрасположенности запускают патологический процесс.
- Травмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы псориатического артрита
Основной симптом псориатического артрита — это поражение суставов, которое характеризуется типичными проявлениями артрита: болью, припухлостью и ограничением подвижности суставов. Характерной особенностью этого заболевания является асимметричность и хаотичность воспаления суставов.
Иногда псориатический артрит протекает в форме симметричного полиартрита. Такой артрит напоминает ревматоидный характер суставного синдрома: у пациента возникает боль, припухлость, ограничение движений, утренняя скованность более чем в четырёх симметричных суставах рук и ног (преимущественно суставов кистей, стоп и коленей).
Для псориатического артрита типично:
- одновременное воспаление нескольких суставов одного пальца (осевой артрит);
- воспаление дистальных (дальних) и I межфаланговых суставов кистей и стоп, I запястно-пястных суставов и плюснефаланговых суставов стоп, т. е. суставов-исключений для ревматоидного артрита.
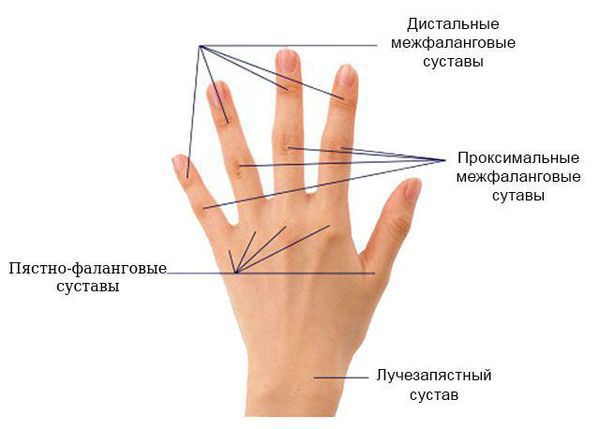
Суставы кисти
Артрит коленных суставов при псориазе сопровождается большим количеством выпота (жидкости) .
При вовлечении осевого скелета пациента беспокоят воспалительные боли в спине, главным образом в шейном и поясничном отделах. Эта боль возникает или усиливается ночью, утром или когда человек долго находится в одном положении. Утром пациенты обычно чувствуют скованность суставов, после разминки она уменьшается или проходит. Также может возникать боль в грудной клетке при дыхании. Сакроилеит проявляется перемежающейся болью в ягодичных мышцах.
У 48 % пациентов с псориатическим артритом обнаруживается дактилит (воспаление фалангов пальцев кисти или стопы) . При остром дактилите весь палец становится резко болезненным, равномерно припухает, отекает и краснеет. Развивается «сосискообразная» деформация пальца. Хронический дактилит вызывает отёк и припухлость пальца без болевых ощущений.
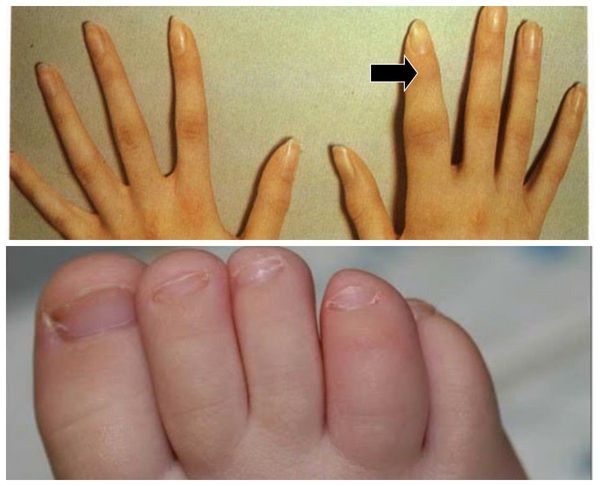
Дактилит
Ещё одним частым клиническим проявлением псориатического артрита являются энтезиты — воспаление в местах прикрепления сухожилий мышц к кости. Чаще всего страдает область пятки: место прикрепления подошвенной фасции и ахиллова сухожилия к пяточной кости. Также могут поражаться остистые отростки позвонков, верхний край надколенника, крылья подвздошных костей и др.
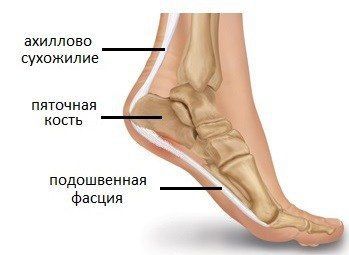
Место прикрепления подошвенной фасции и ахиллова сухожилия к пяточной кости
При высокой степени активности артрита к клинической картине может присоединяться лихорадка с подъёмами температуры до 38–39 °C.
Патогенез псориатического артрита
Псориатический артрит входит в симптомокомплекс псориаза. Кроме суставов и соединительной ткани псориаз поражает кожу, внутренние органы и лимфатические узлы, а также нарушает микроциркуляцию.
Установлено, что 30 % генетической предрасположенности псориатического артрита связано с HLA, которая представляет собой значительную часть хромосомы . Различные антигены этой системы предопределяют развитие разных вариантов псориатического артрита. Например, антиген В17 ассоциирован с развитием олигоартритического или спондилоартритического вариантов псориатического артрита, В27 — с поражением осевого скелета, а антиген В38 — с асимметрическим артритом.
Патогенез псориатического артрита связан с взаимодействием клеточных и гуморальных (жидкостных) факторов иммунной системы.
Главная роль в этом процессе принадлежит провоспалительным цитокинам. Это информационные молекулы, которые синтезируются активированными иммуноцитами и клетками эпидермиса и обеспечивают воспалительный ответ организма.
При псориатическом артрите количество провоспалительных цитокинов увеличивается. Под их воздействием на начальных стадиях в синовиальных оболочках суставов расширяются капилляры, появляется отёк и инфильтрация вокруг кровеносных сосудов. Инфильтрация подразумевает пропитывание ткани воспалительной жидкостью. Основу этой жидкости в коже при псориазе и в синовиальных оболочках суставов при псориатическом артрите составляют активированные Т-лимфоциты вместе с тканевыми макрофагами и дендритными клетками. Т. е. псориаз и псориатический артрит — это Т-клеточно опосредованный процесс .
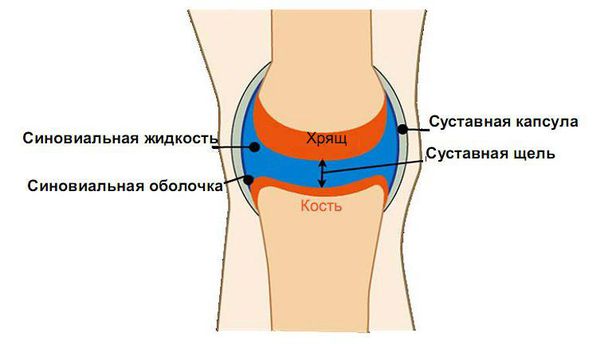
Расположение синовиальной оболочки
В последних исследованиях всё большее значение в возникновении и прогрессировании псориатического артрита отводится ангиогенезу, т. е. образованию новых кровеносных сосудов. Это происходит под влиянием провоспалительных цитокинов, которые имеют проангиогенный характер: эндотелиальный фактор роста, фактор некроза опухоли α (ФНО-α), интерлейкин 8 и др. . Они провоцируют образование новых сосудов, из-за этого усиливается синовиальная инфильтрация и гиперплазия (разрастание тканей), увеличивается синтез цитокинов и факторов роста, и возникает порочный круг.
Провоспалительные цитокины также вызывают гиперчувствительность воспринимающих нервных волокон. В результате возбуждённые болевые рецепторы начинают отвечать на обычные неболевые воздействия, и человек ощущает боль в суставе при лёгком давлении и движении.
Классификация и стадии развития псориатического артрита
Варианты псориатического артрита по клинической картине:
- Дистальная форма. Преимущественно поражаются дистальные (дальние) межфаланговые суставы кистей и стоп. При классической дистальной форме возникает изолированный артрит этих суставов. Но они могут вовлекаться в патологический процесс и при других клинических формах псориатического артрита.
- Асимметричный моно- или олигоартрит. Этот вариант псориатического артрита встречается чаще всего. Могут поражаться коленные, локтевые, лучезапястные, голеностопные и межфаланговые суставы, но число вовлечённых суставов не превышает четырёх.
- Симметричный полиартрит (ревматоидоподобная форма). Поражаются симметричные суставы (парные суставные области), как при ревматоидном артрите. Асимметричная патология при этой форме также возможна, но количество вовлечённых в патологический процесс суставов должно быть не менее пяти.
- Псориатический спондилит. В изолированной форме встречается редко, чаще сочетается с периферическим артритом. Псориатический спондилит сопровождается воспалительным поражением межпозвонковых суставов, а также крестцово-подвздошного сочленения.
- Мутилирующий артрит. Характеризуется распространённым остеолизом (разрушением) суставных поверхностей. Это редкая форма псориатического артрита, при которой из-за разрушения суставной поверхности пальцы кистей и стоп укорачиваются и деформируются, появляются множественные разнонаправленные подвывихи пальцев .
Мутилирующий артрит
У детей встречаются два клинических варианта заболевания, которые не исключают друг друга:
- Первый вариант развивается преимущественно у девочек 1–2 лет и характеризуется поражением не более четырёх суставов, дактилитами, хроническим увеитом и положительным тестом на антинуклеарные антитела.
- Второй вариант детского псориатического артрита дебютирует обычно в 6–12 лет. Он одинаково часто встречается у мальчиков и у девочек. Поражаться может любое количество суставов, иногда вовлекается осевой скелет, возникают дактилиты и энтезиты. Антиядерные антитела обычно отсутствуют, однако наблюдается ассоциация с HLA-B27 .
Формы псориатического артрита, которые отражают основные черты патологического процесса, степень его тяжести, степень прогрессирования костно-суставной деструкции, наличие и выраженность системных проявлений и т. д.:
- Обычная форма. Прогрессирует медленно. Воспаление развивается в ограниченном числе суставов, в крестцово-подвздошных суставах или позвоночнике. Функциональной недостаточности нет. Деструкции отмечаются в единичных суставах.
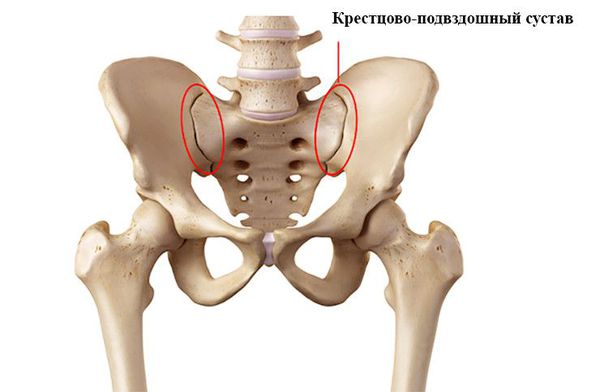
Крестцово-подвздошный сустав
- Тяжёлая форма. Характеризуется генерализованным артритом, спондилитом с выраженной деформацией позвоночника, множественными эрозиями суставов, функциональной недостаточностью суставов II–III степени, выраженными общими и висцеральными проявлениями, прогрессирующим течением экссудативного или атипичного псориаза.
- Злокачественная форма. Отличается особо тяжёлым течением: гектической лихорадкой с перепадами температуры тела на 3–5 °C, которые могут повторяться 2–3 раза за сутки; генерализованным артритом с выраженными экссудативными проявлениями — развивается только у мужчин с пустулёзным или эритродермическим псориазом. При пустулёзном псориазе у пациента появляются высыпания — пустулы, заполненные жидкостью. Эритродермический псориаз — это тяжёлая форма заболевания с распространением псориатических высыпаний по всему телу. При этом высыпания становятся ярко-красными и покрываются белыми чешуйками. Злокачественная форма псориатического артрита очень плохо поддаётся лечению.
Степени активности:
- Минимальная активность. Пациента беспокоят незначительные боли в суставах при движении, утренняя скованность отсутствует или не превышает 30 минут. Температура тела в этом случае нормальная, скорость оседания эритроцитов (СОЭ) в общем анализе крови не превышает 20 мм/ч.
- Умеренная активность. Боль в суставах возникает не только при движении, но и в покое. В этой стадии утренняя скованность длится до трёх часов, температура тела повышается до 38 °С, СОЭ — до 40 мм/ч. Возможен лейкоцитоз и сдвиг лейкоцитарной формулы влево (увеличение количества молодых незрелых нейтрофилов).
- Максимальная активность. Характеризуется сильными болями в суставах при движении и в покое, а также значительным и стойким отёком вокруг суставов. Температура тела повышается до 39 °С, лабораторные показатели значительно изменены .
Осложнения псориатического артрита
Осложнения псориатического артрита условно можно разделить на суставные и системные.
Суставные осложнения связаны в первую очередь с эрозией суставных поверхностей, разрушением костей концевых фаланг. В результате прогрессирует функциональная недостаточность суставов, вплоть до четвёртой степени, при которой суставы полностью неподвижны из-за костных анкилозов (сращений суставных концов костей).
Если не лечить стойкий дактилит, достаточно рано развивается сгибательная контрактура пальцев (укорочение и уплотнение сухожилий ладонной поверхности) и функциональная недостаточность кистей и стоп .
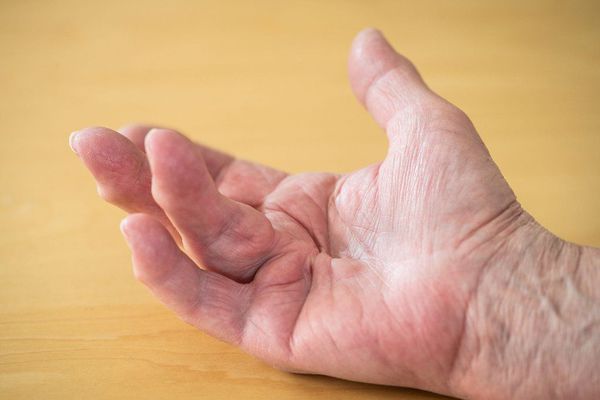
Контрактура пальцев
К системным проявлениям псориатического артрита относят поражение следующих органов:
- глаз (конъюнктивит, иридоциклит, увеит, реже эписклерит);
- почек (гломерулонефрит, амилоидоз почек, тубулопатия);
- сердца (миокардит, эндокардит с поражением клапанного аппарата сердца, чаще аортального клапана с развитием аортита);
- печени (гепатит);
- периферической нервной системы (полиневрит) и др.
Причиной возникновения системных проявлений псориатического артрита считают прогрессирующую дезорганизацию соединительной ткани, сложные нарушения в системе клеточного и гуморального иммунитета, а также системный пролиферативно-деструктивный васкулит (воспаление сосудов) .
При псориатическом артрите происходят метаболические нарушения, например дислипидемия — изменение уровня липидов в крови с увеличением «вредных» липопротеидов низкой плотности. В сочетании с прогрессирующим атеросклерозом это повышает риск сердечно-сосудистых смертей у таких пациентов.
Атеросклероз прогрессирует из-за повышения в крови провоспалительных цитокинов, которые нарушают функции эндотелия (внутренней стенки сосудов). Эндотелий при этом продуцирует проатерогенные и прокоагулянтные медиаторы, под влиянием которых в стенке сосудов откладываются липиды, «дестабилизируются» атеросклеротические бляшки и возникают тромбы .
Диагностика псориатического артрита
Диагноз «псориатический артрит» ставится на основании клинической картины, лабораторных тестов и рентгенологических данных.
Клинические проявления
В клинической картине отмечается два основных симптомокомплекса: суставной синдром и наличие характерных псориатических высыпаний на коже.
Воспалительное поражение опорно-двигательного аппарата (артрит, спондилит, энтезит) в 60–70 % случаев развивается на фоне уже имеющихся кожных проявлений . Однако в ряде случаев псориатический артрит начинается именно с суставного синдрома при отсутствии изменений на коже.
Поражение осевого скелета возможно и без сопутствующего артрита, но чаще оно наблюдается при воспалении в периферических суставах. Псориатический сакроилеит обычно является односторонним. Часто это единственное проявление поражения осевого скелета (изолированный псориатический сакроилеит).
Суставной синдром обычно развивается остро, реже подостро в виде стойкой артралгии (суставной боли). Боль интенсивная, часто сопровождается скованностью. В редких случаях боль и скованность обездвиживают больного .
Псориаз кожи может быть как распространённым, так и ограниченным — в виде единичных бляшек. Высыпания обычно появляются на волосистая части головы, за ушными раковинами, на локтевых и коленных суставах, в области пупка и межъягодичной складки. Иногда единственным проявлением патологии является псориаз ногтей в виде напёрстковидного псориаза, онихолизиса, подногтевого гиперкератоза и др.
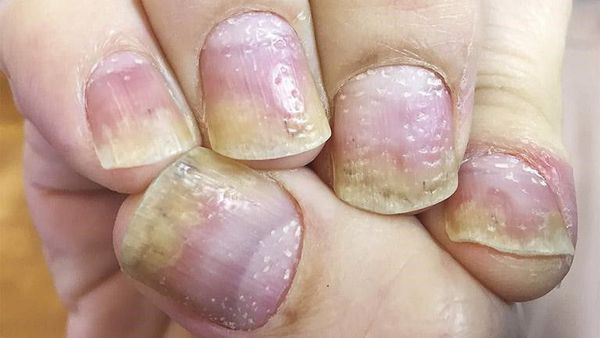
Напёрстковидный псориаз
Лабораторная диагностика
Лабораторные проявления при псориатическом артрите неспецифичны и связаны с активностью воспалительного суставного процесса. При умеренной и максимальной активности наблюдается повышение СОЭ, лейкоцитоз со сдвигом лейкоцитарной формулы, увеличение уровня С-реактивного белка (СРБ), диспротеинемия (нарушение содержания белков в плазме крови). Чем выше активность воспалительного процесса, тем более выражены эти изменения .
У 5–10 % пациентов в небольших концентрациях (титр не выше 1/64) выявляется ревматоидный фактор — антитела, которые ошибочно атакуют собственные ткани организма. У 20 % повышается уровень мочевой кислоты, при этом симптомы подагры практически никогда не определяются .
Для уточнения диагноза псориатического артрита также определяют ген системы гистосовметимости HLA-B27 с помощью полимеразной цепной реакции. У трети пациентов тест является положительным .
Инструментальная диагностика
Рентгенологическая картина псориатического артрита имеет свои особенности. На первых этапах видно сужение суставных щелей. Когда болезнь прогрессирует, развиваются эрозивные изменения в дистальных межфаланговых суставах. Эрозия сначала поражает края суставов, затем распространяется к центру. Также может наблюдаться разрушение концевых фаланг, в результате возникает костная деформация по типу «карандаш в стакане».
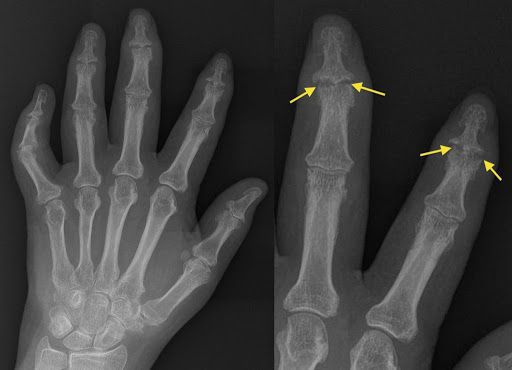
Эрозии суставов при псориатическом артрите. Рентгенограмма.
Заподозрить у пациента псориатический артрит также позволяют:
- костные пролиферации (разрастания): энтезофиты (костные выступы в месте крепления сухожилия или связки) и краевые костные разрастания;
- костные анкилозы (сращения);
- изменения в позвоночнике: паравертебральные оссификаты (очаги патологического окостенения рядом с позвоночником); краевые синдесмофиты (костные наросты позвонков);
- периостит (воспаление надкостницы);
- односторонний или асимметричный двусторонний сакроилеит (воспаление крестцово-подвздошного сустава);
Диагноз псориатического артрита ставится при наличии воспалительного суставного синдрома, а также трёх и более баллов по критериям CASPAR (ClASsification criteria for Psoriatic ARthritis, 2006) . В критерии CASPAR входят:
- Наличие кожного псориаза (как на момент осмотра, так и в анамнезе, в том числе семейном).
- Псориатические изменения ногтей.
- Отрицательный тест на ревматоидный фактор.
- Дактилиты.
- Рентгенологические признаки внесуставной костной пролиферации.
Дифференциальная диагностика
Псориатический артрит сложно отличить от других болезней, если суставной синдром возникает до развития кожных проявлений.
Дифференциальную диагностику проводят со следующими заболеваниями:
- Ревматоидным артритом. Псориатический артрит отличается от ревматоидного асимметричным характером суставного процесса и отсутствием ревматоидного фактора в сыворотке крови и синовиальной жидкости.
- Болезнью Рейтера. При псориатическом артрите в отличие от болезни Рейтера нет связи суставного синдрома с урогенитальной инфекцией.
- Идиопатическим анкилозирующим спондилитом (болезнью Бехтерева). Эта патология отличается более выраженной скованностью и болью позвоночника, а также отсутствием рентгенологических особенностей псориатического спондилита.
- Подагрой.
- Остеоартритом.
Подагра
Лечение псориатического артрита
Терапевтические цели лечения псориатического артрита:
- Достичь ремиссии или минимальной активности клинических проявлений, если невозможно добиться ремиссии.
- Предупредить или замедлить прогрессирование заболевания, в том числе рентгенологическое.
- Увеличить продолжительность жизни пациента и улучшить её качество.
- Снизить риск возникновения коморбидных заболеваний.
В лечении используются нестероидные противовоспалительные препараты (НПВП), глюкокортикоиды (ГКС), синтетические и таргетные синтетические базисные противовоспалительные препараты, а также генно-инженерные биологические препараты с различным механизмом действия.
НПВП и ГКС — это «симптом-модифицирующие препараты», которые уменьшают боль, отёчность и другие симптомы артрита, энтезита и дактилита. При назначении НПВП учитываются сопутствующие заболевания пациента. При заболеваниях желудочно-кишечного тракта преимущественно назначаются селективные ингибиторы ЦОГ-2, при патологии сердечно-сосудистой системы — неселективные ингибиторы ЦОГ. В ряде случаев для профилактики осложнений со стороны желудочного тракта назначаются специальные протективные препараты (Нольпаза, Омез и т. д.).
ГКС в основном вводят внутрисуставно. Системное применение (т. е. для всего организма) при псориатическом артрите нецелесообразно, так как может вызвать обострение псориаза, вплоть до пустулёзных форм.
Если терапия НПВП и ГКС неэффективна, к лечению подключают синтетические и таргетные синтетические базисные противовоспалительные препараты, а также генно-инженерные биологические препараты. Все они обладают «болезнь-модифицирующим эффект», т. е. воздействуют на механизм развития болезни.
К синтетическим базисным противовоспалительным препаратам (cБПВП) относятся Метотрексат, Сульфасалазин, Лефлуномид, Циклоспорин. Они подавляют воспаление в костно-суставном аппарате и в коже, а также задерживают структурные повреждения суставов. Показания для назначения cБПВП: сохраняющаяся активность псориатического артрита, высокие уровни СОЭ и С-реактивного белка, тяжёлый псориаз, наличие эрозий суставных поверхностей. Однако эти препараты неэффективны при спондилите и энтезитах .
Среди cБПВП первым назначают Метотрексат, начиная с минимальной дозировки 10 мг/нед. У Метотрексата много побочных действий, поэтому перед его назначением пациента обследуют: определяют уровень печёночных ферментов, креатинина, глюкозы, выполняют общий клинический анализ крови, анализ на ВИЧ и вирусные гепатиты, делают рентгенографию грудной клетки. При назначении Метотрексата обязательно нужно принимать фолиевую кислоту в дозе не менее 5–10 мг/нед. Если у пациента есть противопоказания к приёму Метотрексата, назначают другие препараты этой группы.
Таргентные синтетические базисные противовоспалительные препараты (тсБПВП) — это новая группа препаратов для лечения псориатического артрита. К этой группе относятся Апремиласт и Тофацитиниб. Эти препараты эффективно подавляют воспаление в коже и суставах, замедляют рентгенологическое прогрессирование заболевания, также они эффективны в отношении дактилита, энтезита и спондилита .
Среди генно-инженерных биологических препаратов (ГИБП) используются ингибиторы фактора некроза опухоли α (Инфликсимаб, Адалимумаб и др.), моноклональные антитела к интерлейкину 12 и 23 (Устекинумаб) и к интерлейкину 17 (Секукинумаб).
ГИБП уменьшают активность артрита, энтезита, дактилита и замедляют рентгенологическое прогрессирование артрита . Ингибиторы фактора некроза опухоли α используют как в монотерапии (терапии одним препаратом), так и в сочетании с Метотрексатом. До назначения ГИБП необходимо обследовать пациента на туберкулёз. Для этого назначают пробу Манту, диаскин-тест, рентген органов грудной клетки и консультацию фтизиатра.
Прогноз. Профилактика
Псориаз — это хроническое прогрессирующее заболевание, которое приводит к функциональной недостаточности суставов и инвалидизации пациента. Неблагоприятное развитие псориатического артрита чаще наблюдается у мужчин и молодых людей .
Прогноз хуже, если рано развивается функциональная недостаточность суставов высокой степени. Провоцирующими факторами для этого может быть полиартрит, эрозии суставов, предшествующий приём глюкокортикоидов, увеличение СОЭ и С-реактивного белка .
Если болезнь не лечить, то уже через 6 месяцев от начала заболевания могут развиваться эрозии, мутилирующий артрит и сакроилеит, что ухудшает дальнейший прогноз заболевания .
При псориатическом артрите пациент утрачивает трудоспособность в течение 5 лет с начала заболевания. Смертность в этой группе выше, чем у населения в целом (у женщин на 65 %, у мужчин на 59 %) . Это связано с внесуставными системными проявлениями псориатического артрита:
- обструктивными заболеваниями сосудов сердца и головного мозга;
- почечной недостаточностью, которая впоследствии приводит к амилоидной нефропатии;
- болезнями системы дыхания;
- злокачественными опухолями;
- осложнениями от проводимого лечения.
Ранняя диагностика и лечение псориатического артрита замедляют поражение суставов, снижают риск обострений и осложнений, что улучшает качество жизни пациента. Поэтому важно вовремя обратиться к врачу и выполнять все его предписания.
Профилактика
Первичная профилактика псориатического артрита не разработана, т. е. пока не существует мер, которые помогли бы предотвратить развитие этой болезни.
Вторичная профилактика направлена на снижение активности процесса, замедление темпов прогрессирования артрита и сохранение функции суставов. Основная роль среди мер вторичной профилактики отводится подбору адекватной стандартной терапии, а также включению в лечение генно-инженерных базисных препаратов. Также целесообразно проводить скрининговую диагностику артрита у пациентов с псориазом или с семейным анамнезом псориаза и псориатического артрита. Таким пациентам рекомендуется проходить осмотры у ревматолога, а при наличии суставных жалоб врач должен назначить дополнительную диагностику: УЗИ или рентген суставов, анализы крови.
Список литературы
- Болезни суставов: руководство для врачей / под ред. В. И. Мазурова. — СПб.: СпецЛит, 2008. — 397 с.
- Насонов Е. Л., Насонова В. А. Ревматология: национальное руководство. — М.: ГЭОТАР-Медиа, 2008. — 738 с.
- Заболотных И. И. Болезни суставов: руководство для врачей. — СПб.: СпецЛит, 2013. — 270 с.
- Российское общество дерматовенерологов и косметологов, Ассоциация Ревматологов России. Псориатический артрит: федеральные клинические рекомендации. — 2016. — 41 с.
- Гараева З. Ш., Юсупова Л. А., Мавлютова Г. И., Юнусова Е. И. Псориатический артрит. Современные аспекты диагностики и лечения // Лечащий врач. — 2015. — № 4. — С. 36–38.
- Коротаева Т. В., Корсакова Ю. Л., Логинова Е. Ю. и др. Псориатический артрит: клинические рекомендации по диагностике и лечению // Современная ревматология. — 2018. — Т. 12, № 2. — С. 22–35.
- Трошкина И. А., Бадокин В. В., Гусева И. А. Роль антигенов HLA-системы класса I в развитии псориатического артрита и его клинической презентации // Научно-практическая ревматология. — 2012. — № 4. — С. 34–39.
- Коротаева Т. В. Ангиогенез при псориазе и псориатическом артрите: клеточные и гуморальные механизмы, роль в патогенезе и поиск перспективных решений в терапии // Современная ревматология. — 2014. — № 2. — С. 60–64.
- Коротаева Т. В., Корсакова Ю. Л. Псориатический артрит: классификация, клиническая картина, диагностика и лечение // Научно-практическая ревматология. — 2018. — № 1. — С. 60–69.
- Баткаева Н. В., Донченко И. Ю., Баткаев А. Э. Диагностика псориатического артрита без кожных проявлений заболевания // РМЖ. Медицинское обозрение. — 2019. — № 12. — С. 36–38.
- Юсупова Л. А., Филатова М. А. Современное состояние проблемы псориатического артрита // Практическая медицина. — 2013. — № 1–4 (73). — С. 24–28.
- Янышева А. В. Метаболические нарушения при псориатическом артрите // Сибирский медицинский журнал. — 2009. — № 2. — С. 25–28.
- Бакулев А. Л., Шагова Ю. В., Козлова И. В. Псориаз как системная патология // Саратовский научно-медицинский Журнал. — 2008. — № 1 (19). — С. 13–20.
- Янышева А. В., Бадокин В. В. Псориатический артрит и риск развития кардиоваскулярной патологии // Сибирский медицинский журнал. — 2008. — № 6. — С. 8–13.
- Гайдукова И. З., Ребров А. П., Лебединская О. А. и др. Кардиоваскулярная заболеваемость и смертность при анкилозирующем спондилите и псориатическом артрите — результаты одноцентрового четырёхлетнего наблюдения// Практическая медицина. — 2015. — Т. 88, № 3. — С. 120–129.
- Бадокин В. В. Терапия поражений периферических суставов при псориатическом артрите // РМЖ. Ревматология. — 2012. — № 7. — С. 354.
- Chandran V., Raychaudhuri S. P. Geoepidemiology and environmental factors of psoriasis and psoriatic arthritis // J Autoimmun. — 2010. — Vol. 34, № 3. — Р. J314–321.ссылка
- Nograles K. E., Brasington R. D., Bowcock A. M. New insights into the pathogenesis and genetics of psoriatic arthritis // Nat Clin Pract Rheumatol. — 2009. — Vol. 5, № 2. — Р. 83–91.ссылка