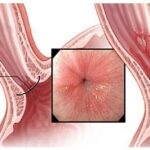
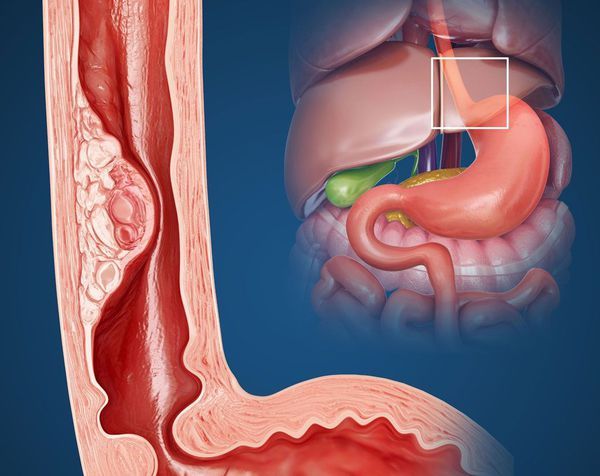
Язва пищевода (Esophageal ulcer) — это нарушение целостности слизистой оболочки пищевода с образованием язвенного дефекта.
Заболевание сопровождается изжогой и болью за грудиной и/или в районе солнечного сплетения. При длительном течении может возникать грозное осложнение — стриктура (сужение) выходной части пищевода, при котором пища перестаёт поступать в желудок. Также при длительном воспалении может развиться предраковое заболевание (пищевод Барретта) и рак пищевода .
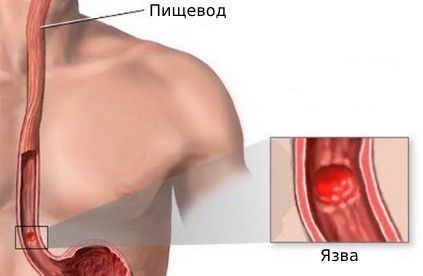
Язва пищевода
Причины язвы пищевода
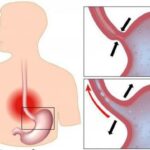
Наиболее частая причина язвы пищевода — это гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Это заболевание развивается из-за нарушений в желудочно-пищеводной зоне, например из-за слабости нижнего пищеводного сфинктера или грыжи пищеводного отверстия диафрагмы. В результате содержимое желудка и двенадцатиперстной кишки попадает в пищевод и возникает воспаление, эрозии и язвы .
К другим причинам относятся:
- травма пищевода из-за проглоченного кипятка, инородного предмета, бытовой химии (стиральных порошков и моющих средств), щелочных или кислотных растворов (например, уксуса);
- длительный приём лекарств, например НПВС, бисфосфонатов и некоторых антибиотиков.
Факторы риска:
- воздействие инфекции на фоне ослабленного иммунитета (в частности, при ВИЧ-инфекции);
- регулярное употребление кислотной пищи и напитков (например, маринадов, крепкого кофе и алкоголя) — может усиливать уже имеющиеся изменения слизистой оболочки, т. е. довести до язвы, но если потреблять эти продукты при здоровой слизистой, то язвенный дефект не возникнет;
- курение — фактор развития ГЭРБ и, соответственно, язвы, который также усугубляет уже имеющиеся патологические изменения ;
- стресс — на фоне обширных оперативных вмешательств или выраженного психоэмоционального напряжения.
Распространённость
ГЭРБ страдает 13,3 % людей, заболеваемость выше среди пациентов с ожирением и курильщиков, а также людей старше 50 лет . Тяжёлый эзофагит, который предшествует образованию эрозии и язвы пищевода, развивается у 5 человек на 100 000 населения в год .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы язвы пищевода
Язвенное поражение пищевода проявляется в первую очередь болью, которая может быть как локализованной в области солнечного сплетения, так и распространяться в область за грудиной и лопатками. Выраженность болевого синдрома также может быть различной — от дискомфорта до жгучих болей. В некоторых ситуациях боль усиливается при приёме пищи, в таких случаях пациенты ощущают, как пищевой комом продвигается по пищеводу.
Второй по частоте симптом — изжога, которая появляется в результате раздражения слизистой пищевода желудочным содержимым и ощущается как жжение и жар за грудиной. Может быть постоянной, но чаще возникает периодически при употреблении продуктов-провокаторов: острой и жареной пищи, кофе, шоколада, томатов, алкоголя и газированных напитков. Лежание после еды, поднятие тяжестей, тугие пояса и наклоны вперёд также могут провоцировать рефлюкс и приводить к изжоге.
Локализация боли при язве пищевода
Отрыжка кислым и ощущение горечи во рту развиваются при забросе содержимого желудка и двенадцатиперстной кишки из пищевода в ротовую полость. Обычно эти симптомы наиболее ощущаются после приёма пищи и при нахождении в горизонтальном положении.
Дисфагия, или нарушение проглатывания твёрдой пищи, также является симптомом эрозивно-язвенного поражения пищевода. Пациенты с трудом проглатывают твёрдую пищу, запивая её водой, при этом трудностей с проглатыванием жидкой пищи не возникает. Этот симптом может указывать на развитие стриктуры пищевода.
Регургитация (срыгивание) съеденной пищи возникает обычно в горизонтальном положении и при физической нагрузке. Проявляется, как правило, пассивно, без участия мускулатуры передней брюшной стенки и не сопровождается тошной и рвотой. Возникает именно срыгивание пищей — пациенты ощущают пищевые массы в ротовой полости.
Снижение веса и общая слабость возникают в результате дефицита питательных веществ на фоне ограничений в еде при выраженных язвенных дефектах — из-за боли, изжоги и срыгивания пациенты начинают реже есть .
Все описанные жалобы могут сопровождаться внепищеводными симптомами: першением в горле, сухим кашлем, осиплостью и потерей голоса, бронхиальной астмой, эрозией зубов, кариесом и афтозным стоматитом. Все эти симптомы являются следствием высоких рефлюксов (забросов), т. е. попадания содержимого желудка в глотку и ротовую полость .
Язва пищевода характеризуется большой вариабельностью симптомов, наличие и выраженность которых в каждом конкретном случае индивидуальна. Поэтому, чтобы поставить верный диагноз, важен комплексный подход с оценкой симптомов, данных физикального осмотра и результатов инструментальных исследований.
Патогенез язвы пищевода
Основное звено в патогенезе язвенного поражения слизистой оболочки пищевода — это высокая частота и/или длительное нахождение желудочного содержимого в пищеводе. Заброс желудочного содержимого происходит и в норме, но именно частота и длительность рефлюксов в сочетании с неадекватной работой защитных факторов слизистой оболочки пищевода имеют решающее значение в развитии эрозивно-язвенного поражения пищевода .
У здорового человека в пищеводе есть факторы защиты от агрессивного желудочного содержимого: во-первых, сама слизистая оболочка, а во-вторых, скоординированная работа нижнего пищеводного сфинктера (НПС) и диафрагмы.
Слизистая оболочка вырабатывает муцин, бикарбонаты, простагландин E2 и эпидермальный фактор, покрывающие эпителий пищевода и защищающие его от повреждающего воздействия. Однако при повышенной секреции соляной кислоты и/или недостаточных барьерных свойствах слизистой эпителиальные клетки пищевода разрушаются и запускается каскад воспалительных реакций.
Также существует особый механизм — пищеводный клиренс, который представляет собой время, необходимое для очищения слизистой оболочки пищевода от соляной кислоты и других агрессивных факторов. При удлинении пищеводного клиренса увеличивается время нахождения соляной кислоты в пищеводе, что закономерно усиливает разрушение слизистой.
Нормальная работа пищеводного клиренса связана с двумя механизмами:
- физиологической перистальтикой пищевода, которая обеспечивает освобождение слизистой от соляной кислоты;
- адекватной работой слюнных желёз, так как слюна способствует нейтрализации соляной кислоты.
Нарушение в работе указанных механизмов приводит к удлинению пищеводного клиренса.
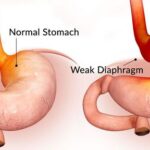
Скоординированная работа нижнего пищеводного сфинктера (НПС) и диафрагмы помогает удалять желудочное содержимое из пищевода и блокирует возникновение рефлюксов. Однако при наличии ряда патологических факторов работа НПС нарушается и формируется патологический заброс в пищевод. К этим факторам относятся:
- грыжа пищеводного отверстия диафрагмы;
- слабость ножек диафрагмы;
- состояния, сопровождающиеся повышением внутрибрюшного давления (например, запоры, ожирение, метеоризм и хронический кашель);
- нарушение эвакуаторной функции желудка (при функциональной диспепсии, воспалительно-язвенных поражениях желудка, раке желудка, стенозе антрального отдела, пониженном уровне калия и повышенном содержании кальция в крови, приёме высоких доз алкоголя и некоторых лекарств, таких как трициклические антидепрессанты, опиаты и прогестерон) .
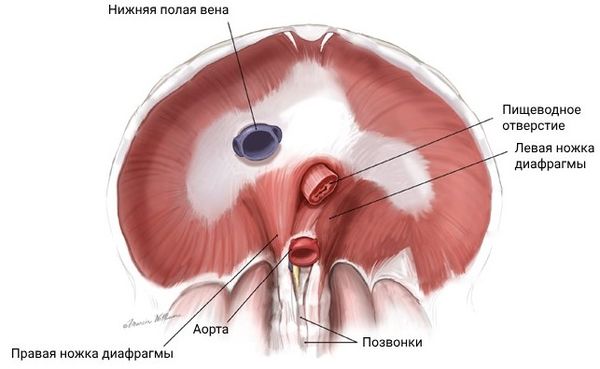
Диафрагма (вид снизу) [15]
Длительное и частое воздействие на слизистую оболочку пищевода содержимого желудка и двенадцатиперстной кишки ведёт к развитию воспаления, инфильтрации (пропитыванию) её клетками иммунной системы — нейтрофилами и эозинофилами. В результате нарушается целостность клеток эпителия и развивается гиперемия (увеличивается приток крови), эрозии и язвы .
Классификация и стадии развития язвы пищевода
Согласно Лос-Анжелесской эндоскопической классификации, выделяют четыре стадии язвы пищевода:
- стадия А: одно или более поражение слизистой оболочки размером до 5 мм, ограниченное одной складкой;
- стадия В: одно или более поражение слизистой оболочки размером от 5 мм, ограниченное одной складкой;
- стадия С: поражение слизистой оболочки распространяется на две и более складки слизистой оболочки, но занимает менее 75 % окружности пищевода;
- стадия D: поражение слизистой оболочки распространяется на 75 % и более окружности пищевода. .
Под поражением слизистой оболочки в этой классификации имеются в виду любые повреждения: воспаление, эрозия, язва.
Все язвенные поражения также классифицируют на единичные и множественные.
Симптомы язвы, по Монреальской классификации клинических проявлений ГЭРБ, можно разделить на две больше группы:
1. Пищеводные проявления:
а) Симптомы:
- типичные проявления гастроэзофагеального рефлюкса;
- боли за грудиной, не связанные со спазмом коронарных артерий.
б) Синдром повреждения структуры пищевода:
- рефлюкс-эзофагит — гиперемия или эрозия слизистой оболочки пищевода;
- пептическая стриктура пищевода — язвенное сужение;
- пищевод Барретта — замещение нормальных клеток пищевода на эпителий кишечного типа;
- аденокарцинома пищевода — злокачественное перерождение эпителия.
2. Внепищеводные проявления (поражение органов за пределами пищевода):
а) Достоверно связанные с рефлюксом:
- продолжительный кашель (дольше 6 месяцев) при исключении других причин;
- ларингит — длительное и постоянное воспаление гортани, которое проявляется болью в горле и осиплостью голоса;
- бронхиальная астма;
- эрозии эмали зубов.
б) Вероятно связанные:
- фарингит — воспаление глотки;
- синусит — воспаление пазух носа;
- идиопатический лёгочный фиброз — замещение нормальной лёгочной ткани соединительной с развитием дыхательных нарушений (одышки и ощущения нехватки воздуха);
- рецидивирующий отит — частые воспалительные заболевания ушей .
При язве чаще всего присутствуют все пищеводные симптомы и некоторые перечисленные синдромы, причём эти пищеводные проявления могут сочетаться с внепищеводными.
Осложнения язвы пищевода
К осложнениям язвы пищевода относятся:
- пептическая стриктура;
- кровотечение из язвенного дефекта;
- пищевод Барретта;
- аденокарцинома (рак пищевода).
Пептическая стриктура развивается, когда язвенный дефект существует долго и преобладают склеротические изменения — образование и утолщение соединительных тканей. Из-за рубцевания стенок просвет пищевода сужается, в результате чего затрудняется прохождение пищевого комка, в первую очередь твёрдой пищи. Затем диаметр пищевода продолжает уменьшаться и уже с трудом проходят даже жидкости.
Эти процессы сопровождаются застоем пищи в просвете пищевода, что проявляется рвотой недавно съеденной пищей. В результате развивается дефицит питательных веществ, снижается масса тела и прогрессирует слабость. В терминальной стадии развивается полиорганная недостаточность — нарушение работы нескольких органов и систем.
Также при язве пищевода могут развиться кровотечения, которые проявляются кровавой рвотой или рвотой по типу «кофейной гущи» (чёрно-коричневого цвета). Последняя разновидность рвотных масс образуется при взаимодействии в желудке соляной кислоты с кровью . При появлении этих симптомов нужно вызвать скорую или самому экстренно обратиться в больницу.
При пищеводе Барретта нормальные клетки слизистой пищевода замещаются на клетки кишечного типа. Это состояние относится к предраковым заболеваниям, требующим эндоскопического контроля. В год у 0,4–0,6 % больных выявляется дисплазия высокой степени и рак пищевода . При пищеводе Барретта нормальные клетки эпителия пищевода замещаются на клетки кишечного типа . Проявления болезни аналогичны описанным в разделе «Симптомы».
Пищевод Барретта
Аденокарцинома — это злокачественная опухоль пищевода, которой в большинстве случаев предшествует пищевод Барретта . При развитии аденокарциомы пищевода усиливается срыгивание, а вместе с ростом опухоли появляется стеноз нижнего отдела пищевода и нарастают проявления белково-энергетической недостаточности (дефицит питательных веществ, снижение веса и слабость).
Сужение просвета пищевода при аденокарциноме
Диагностика язвы пищевода
Первичная диагностика включает:
- сбор анамнеза (истории болезни) — при жалобах, характерных для язвы пищевода, врач спросит, как эти симптомы связаны с положением тела и употреблением некоторых продуктов, а также менялся ли в последнее время вес;
- эндоскопическое исследование — позволяет оценить состояние слизистой оболочки пищевода;
- клинический и биохимический анализы крови — проводятся, чтобы выявить признаки кровотечения (снижение гемоглобина в клиническом анализе крови) и оценить состояние гепатобилиарной системы (по биохимическому анализу крови);
- ультразвуковое исследование (УЗИ) органов брюшной полости — также позволяет оценить состояние гепатобилиарной системы (печени, желчного пузыря, желчевыводящих путей и других органов).
На втором этапе, при выявлении язвы, обязательно проводится рентгеноскопия пищевода, с помощью которой можно выявить возможные причины язвы.
Эзофагогастродуоденоскопия (ЭГДС) позволяет оценить внешнее состояние слизистой оболочки пищевода и выявить органическую патологию, в том числе эрозии и язвы. Также во время ЭГДС может проводиться биопсия — с помощью неё исследуют клеточный состав изменённой слизистой. Забор биопсийного материала выполняется при всех случаях язв пищевода, а также при выявлении различных образований, длительно незаживающих эрозий и эндоскопических признаках пищевода Барретта.
ЭГДС
Проведение функциональных проб (изменение положения тела пациента в горизонтальной и вертикальной плоскостях) позволяет выявить возможные причины язвы, такие как рефлюксы, грыжа пищеводного отверстия диафрагмы и нарушение моторики пищевода. Обязательно выполняется всем пациентам с язвой пищевода.
24-часовая рН-импедансометрия — наиболее достоверный метод, позволяющий подтвердить диагноз ГЭРБ как основную причину язвы пищевода. Исследование не является обязательным при язве пищевода и выполняется в ситуациях, когда нет явных симптомов, но есть эндоскопические изменения и внепищеводные проявления ГЭРБ, а также при планировании оперативного лечения (например, фундопликации).
Пищеводная манометрия высокого разрешения позволяет оценить моторику пищевода, выявить причины язвы и подобрать наилучшую тактику лечения. Исследование обязательно проводится при подготовке к операции, а также при подозрении на нарушение моторики пищевода (ахалазии кардии, диффузном эзофагоспазме, гипокинезии пищевода, гиперкинезии грудного отдела пищевода, «пищеводе щелкунчика»). Может также назначаться по результатам рентгенологического исследования (многие расстройства моторики первично выявляются именно при рентгеноскопии).
Рентгеноскопия пищевода и желудка с барием и применением функциональных проб — оценивается распространение бариевой взвеси (рентген-контрастного вещества) по верхним отделам ЖКТ. Позволяет выявить грыжу пищеводного отверстия диафрагмы, стеноз нижнего отдела пищевода и эрозивно-язвенное поражение.
УЗИ органов брюшной полости позволяет оценить структуру печени и поджелудочной железы, а также исключить опухоли и желчнокаменную болезнь. УЗИ в сочетании с исследованиями, перечисленными выше, даёт более полное представление о картине заболевания и помогает отличить его от других болезней.
Эндоскопическое УЗИ применяется в сложных случаях, когда исследуемое образование находится в толще стенки органа, а ЭГДС и рентгеновские исследования позволяют оценить его только косвенно.
Результаты клинического и биохимического анализа крови на начальных стадиях чаще всего в норме. Однако при развитии осложнений снижается уровень гемоглобина и развивается анемия . Также при выраженном стенозе пищевода развивается дефицит электролитов и белка, может ухудшаться работа печени и почек. На нарушение работы этих органов указывает повышение таких показателей крови, как АЛТ, АСТ, ГГТП, ЩФ и билирубин. Кроме того, ухудшение способности печени синтезировать белки, необходимые для нормальной работы организма, проявляется снижением общего белка, альбумина и протромбинового индекса, а ухудшение работы почек сопровождается повышением креатинина и мочевины.
Лечение язвы пищевода
Лечение включает устранение повреждающего фактора (например, воздействия НПВС и кислот), лечение основного заболевания (например, ВИЧ-инфекции) и заживление язвенного дефекта, что включает изменение образа жизни и приём медикаментов. В некоторых тяжёлых случаях может потребоваться операция.
Изменение образа жизни
Это основной фактор эффективного лечения. В первую очередь, нужно отказаться от курения и нормализовать вес. Необходимо избавиться от привычки есть перед сном и уменьшить объём принимаемой пищи. Нужно есть три-четыре раза в день, но необязательно чаще: доказано, что наличие перекусов не приводит к уменьшению симптомов . Из рациона нужно исключить продукты, провоцирующие рефлюкс: томаты в любом виде, кислые фруктовые соки, жирную пищу, шоколад, кофе и продукты, усиливающие газообразование (бобовые, капусту, мучные и хлебобулочные изделия). Также симптомы ГЭРБ усиливаются при употреблении алкоголя, газированных напитков, горячей и холодной пищи .
Также необходимо исключить факторы, повышающие внутрибрюшное давление: не носить тугие пояса и корсеты, не поднимать тяжести более 8–10 кг на обе руки, отказаться от физических упражнений на брюшной пресс и наклонов туловища вперёд.
Кроме того, будет полезно поднять головной конец кровати (примерно на 45 ° или 15 см), особенно если ночью возникает изжога, сухой приступообразный кашель и отрыжка воздухом.
Всех этих рекомендаций нужно придерживаться, если причиной язвы пищевода является ГЭРБ. Если же заболевание связано с острым состоянием или воздействием химических веществ, то достаточно соблюдать режим питания с механическим, термическим и химическим щажением, что позволит язве быстрее зажить.
Медикаментозное лечение
Каждый препарат действует на определённое звено патогенеза:
- Антисекреторная терапия — позволяет снизить кислотность желудочного сока и, соответственно, уменьшить агрессивные свойства рефлюктата (содержимого желудка, попадающего в пищевод). К современным препаратам из этой группы относятся ингибиторы протонной помпы (Омепразол, Пантопразол, Рабепразол и т. д.).
- Цитопротективная терапия — направлена на эпителизацию (зарастание) эрозивно-язвенного дефекта и восстановление защитного слоя слизистой оболочки при помощи замещения факторов защиты (Ребамипид и Альфазокс).
- Препараты для нормализации моторики пищевода и желудка — позволяют сократить время нахождения соляной кислоты в пищеводе и тем самым уменьшить повреждение слизистой оболочки.
- Антацидные препараты — нейтрализуют кислое содержимое желудка, тем самым защищая пищевод и устраняя изжогу . Сюда относится Альфазокс, упомянутый во втором пункте (это средство двойного назначения).
Все перечисленные препараты назначают независимо от причин язвы пищевода, схема лечения едина, за исключением группы препаратов, нормализующих моторику, они применяются при доказанной ГЭРБ.
Хирургическое лечение
Проводится при осложнённом течении заболевания, повторных кровотечениях, стенозе и пищеводе Барретта с дисплазией высокой степени. При пищеводе Барретта операцию выполняют в высокоспециализированном эндоскопическом центре .
Прогноз. Профилактика
Прогноз зависит от продолжительности заболевания, ответа на терапию и наличия осложнений. При своевременной диагностике и лечении шанс на полное излечение достаточно велик. Однако без адекватного лечения повышается риск развития осложнённых форм, вплоть до аденокарциномы .
Диспансерное наблюдение
При язве пищевода (без пищевода Барретта) в течение трёх лет с момента её появления нужно один раз в шесть месяцев посещать терапевта и один раз в год — гастроэнтеролога. При наличии жалоб проводится эндоскопия.
Если выявлен пищевод Барретта и дисплазия низкой степени, то рекомендовано раз в три месяца проходить диспансерное наблюдение с обязательным эндоскопическим и гистологическим исследованием. Если признаки дисплазии сохраняются на фоне лечения, эндоскопию с гистологическим исследованием в первые 3–6 месяцев нужно проходить не реже одного раза в три месяца . Затем эндоскопическое исследование повторяют ежегодно.
Профилактика язвы пищевода
Чтобы предотвратить развитие язвы пищевода, нужно правильно питаться, поддерживать нормальный вес, быть физически активным и отказаться от вредных привычек, особенно при наследственной предрасположенности.
При частых обострениях ГЭРБ, осложнённых формах и пищеводе Барретта необходимо регулярно посещать врача и принимать назначенные препараты .
При пищеводе Барретта показано длительное противорецидивное лечение с эндоскопическим и гистологическим контролем .
Список литературы
- Ройтберг Г. Е., Струтынский А. В. Внутренние болезни. Система органов пищеварения. Учебное пособие. — М.: МЕДпресс-информ, 2018. — С. 41–58.
- Тактика врача-гастроэнтеролога: практическое руководство / под ред. И. В. Маева. — М.: ГЭОТАР-Медиа, 2021. — С. 15–22.
- Ших Е. В., Дроздов В. Н. Фармакотерапия заболеваний желудочно-кишечного тракта. Руководство для врачей. — М.: ГЭОТАР-Медиа, 2023. — С. 14–16.
- Ивашкин В. Т., Маев И. В., Трухманов А. С. и др. Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению гастроэзофагеальной рефлюксной болезни // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2020. — № 4. — С. 70–97.
- Nguyen M. Esophageal Cancer // MSD Manual. — 2023.
- Российская гастроэнтерологическая ассоциация. Пищевод Барретта: клинические рекомендации. — М., 2014. — 31 c.
- Черноусов А. Ф., Хоробрых Т. В., Ветшев Ф. П. Рефлюкс-эзофагит. — М.: Практическая медицина, 2017. — С. 80–87.
- Сторонова О. А., Трухманов А. С., Джахая Н. Л., Ивашкин В. Т. Нарушения пищеводного клиренса при гастроэзофагеальной рефлюксной болезни и возможности их коррекции // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2012. — № 2. — С. 14–21.
- Сторонова О. А., Трухманов А. С., Ивашкин В. Т. Роль защитных факторов слизистой оболочки пищевода в лечении гастроэзофагеальной рефлюксной болезни // Клинические перспективы гастроэнтерологии, гепатологии. — 2014. — № 5. — С. 37–42.
- Ивашкин В. Т., Маев И. В., Каприн А. Д. и др. Раннее выявление онкологических заболеваний органов пищеварения (методическое руководство Российской гастроэнтерологической ассоциации и Ассоциации онкологов России для врачей первичного звена здравоохранения) // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2019. — № 5. — С. 53–74.
- Министерство здравоохранения РФ. Об утверждении порядка проведения диспансерного наблюдения: приказ от 21.12.2012 № 1344н.
- Chiejina M., Samant H. Esophageal Ulcer // StatPearls Publishing. — 2023. ссылка
- Леушина Е. А., Чичерина Е. Н. Современные представления о моторно-эвакуаторных нарушениях верхнего отдела желудочно-кишечного тракта (обзор литературы) // Лечащий Врач. — 2015. — № 8. — С. 31–35.
- Овсепян М. А., Баркалова Е. В., Андреев Д. Н., Маев И. В. Оптимизация лечения больных гастроэзофагеальной рефлюксной болезнью: акцент на нутритивные факторы риска и диетологические подходы // Медицинский совет. — 2023. — № 8. — С. 51–58.
- Incision, Resection, and Replacement of the Diaphragm // Thoracic Key. — 2018.