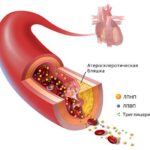
Атеросклероз артерий нижних конечностей (peripheral arterial disease) — это заболевание, при котором в артериях таза и ног образуются атеросклеротические бляшки. Чаще всего поражаются стенки артерий крупного и среднего размера. Это самая распространённая болезнь среди заболеваний артерий нижних конечностей (ЗАНК).
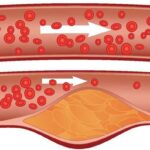
Нормальная артерия и атеросклероз
При атеросклерозе ног просвет артерий постепенно перекрывается бляшками и возникает синдром хронической ишемии нижних конечностей, при которой тканям ног не хватает кислорода и питательных веществ. В финальной стадии ишемии развивается гангрена конечности .
Основным симптомом атеросклероза артерий ног является перемежающаяся хромота: из-за недостатка кровоснабжения тканей у пациента при ходьбе возникает сильная мышечная боль в ногах, которая не даёт идти дальше.
Атеросклероз впервые был описан в 1904 году немецким патологом Маршаном Феликсом. Термин был сложен из двух греческих слов: «атеро» — кашица и «склерозис» — затвердевание.
В 1948 году началось самое известное исследование в области атеросклероза и сосудов, которое назвали Фрамингемским. В исследовании участвовали почти все жители города Фрамингем в штате Массачусетс. Организаторы изучали и записывали, какие у жителей были вредные привычки, диета, какие лекарства они принимали, отслеживали результаты анализов крови и других исследований. Наблюдение продолжается и сейчас, только уже на четвёртом поколении населения города.
Факторы риска атеросклероза артерий нижних конечностей
- Пол. Атеросклероз артерий ног, как с перемежающейся хромотой, так и бессимптомный, у мужчин встречается чаще, чем у женщин. Соотношение примерно 2:1. На поздних стадиях атеросклероза, в том числе при критической ишемии ног, это соотношение может увеличиться до 3:1 и более . Это связано с тем, что у мужчин больше факторов риска: они чаще курят и употребляют алкоголь, меньше следят за диетой и др.
- Возраст. Чем старше человек, тем выше риск развития атеросклероза артерий ног. В ходе Фрамингемского исследования выяснилось, что распространённость перемежающейся хромоты среди людей около 40 лет она составляла примерно 3 %, в возрасте 60 лет — 6 %
- Курение табака. Курение повышает риск развития атеросклероза артерий нижних конечностей в 2–6 раз, вероятность перемежающейся хромоты увеличивается в 3–10 раз по сравнению с некурящими людьми . Табачный дым повреждает сосуды, увеличивает вязкость крови и вероятность тромбоза. При длительном употреблении табака увеличивается артериальное давление и снижается уровень «хорошего холестерина» — ЛПВП. Среди пациентов, попадающих в отделение сосудистой хирургии с атеросклерозом артерий ног, от 40 до 80 % курильщиков.
- Сахарный диабет. По данным Фрамингемского исследования, сахарный диабет увеличивает риск перемежающейся хромоты у мужчин в 3,5 раза, у женщин — в 8,6 раз. При сахарном диабете ранний и поздний послеоперационный период протекает сложнее, а отдалённые результаты реконструктивных операций на артериях ног при атеросклерозе хуже .
- Нарушение липидного обмена. Подразумевается повышения общего холестерина и его составляющих, в частности снижение «хорошего холестерина» (ЛПВП), повышение «плохого холестерина» (ЛПНП) и триглицеридов. Например, при увеличении общего холестерина в крови на 10 мг/дл вероятность развития атеросклероза периферических артерий увеличивается на 5–10 % .
- Артериальная гипертензия (повышение артериального давления). Увеличивает риск появления перемежающейся хромоты в 2,5 раза у мужчин и в 4 раза у женщин . Согласно исследованиям, чем выше уровень систолического артериального давления, тем больше случаев ампутации нижних конечностей и летальных исходов, связанных с атеросклерозом артерий ног .
- Повышенный уровень гомоцистеина в крови. При высоком уровне гомоцистеин повреждает внутреннюю оболочку артерий. Если его концентрация натощак превышает 12,1 мкмоль/л, риск развития атеросклероза артерий ног повышается в два раза, независимо от наличия других факторов риска. Известно, что у 30–40 % пациентов с атеросклерозом артерий ног гомоцистеин повышен . Чаще всего это связано с дефицитом витаминов группы В.
- Повышенный уровень С-реактивного белка (СРБ). Он повышается при любом воспалении или повреждении тканей как ответная реакция. В исследовании Physicians’ HealthStudy было доказано, что уровень СРБ был выше у пациентов, которым в последующем ставили диагноз «атеросклероз артерий нижний конечностей» .
- Повышенная вязкость крови и гиперкоагуляционные состояния. Было замечено, что у пациентов с атеросклерозом артерий ног был повышен уровень фибриногена, что увеличивает риск развития тромбоза в сосудах. Уровень гематокрита, фибриногена и вязкость крови могут повышаться от любых воспалений, обострений хронических заболеваний, кровопотерь, несбалансированного питания, приёма некоторых препаратов и др.
- Повышение маркеров воспаления. Повышенные показатели маркеров воспаления, включая интерлейкин-6, ICAM-1, асимметричный диметиларгинин, b-2 макроглобулин и цистатин C являются новыми факторами риска. Их влияние на развитие атеросклероза артерий ног активно изучается .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы атеросклероза сосудов нижних конечностей
Бессимптомное течение
Атеросклероз может протекать без симптомов в течение всей жизни. Такие пациенты, как правило, не страдают от перемежающейся хромоты и других клинических признаков артериальной недостаточности конечностей. Однако отсутствие симптомов может быть связано с тем, что некоторые пациенты мало ходят пешком. В этом случае могут появиться жалобы не на ограничение ходьбы, а на различные неприятные ощущения в ногах: тяжесть, чувство сдавливания, ноющие и тянущие боли, покалывания и др.
Симптомное течение
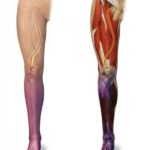
Основным симптомом атеоросклероза артерий ног является перемежающаяся хромота. При этом синдроме появляется боль в мышцах ног, чаще всего в области икр, но иногда и в ягодичной области, бёдрах и стопах. Атеросклероз на уровне аорты и подвздошных артерий проявляется болевыми ощущениями в ягодицах, бёдрах и икрах. Для атеросклероза бедренных и подколенных артерии характерна боль в икрах. При поражении берцовых артерий болят икроножные мышцы и стопы, в стопах нарушается чувствительность .
Артерии ног
К дополнительным симптомам можно отнести посинение или побледнение стоп, зябкость и похолодание в ногах, длительно незаживающие раны, гангрены (омертвение) пальцев и участков стоп. Если поражена аорта и подвздошные артерии, дополнительным симптомом у мужчин может быть снижение потенции.
При декомпенсации ишемии нижних конечностей, когда организм уже не может поддерживать нормальное кровоснабжение ног, боль в ногах возникает даже в покое. Если мышечная боль возникает ночью, пациенты часто опускают ноги с кровати. Это помогает ненадолго облегчить боль, но из-за сниженного кровоснабжения в ногах нарушается венозный отток и возникает отёк и гиперемия (покраснение) стопы. Если ноги не свешивать, то отёка не будет.
Патогенез атеросклероза сосудов нижних конечностей
Пусковым моментом в развитии атеросклероза является повреждение стенки артерии каким-либо фактором: табачным дымом, гомоцистеином, кусочками ЛПНП и др. Повреждённый участок сосуда воспаляется, и в этом месте возникают благоприятные условия для роста атеросклеротической бляшки.
Даже при атеросклерозе сосудов кровоснабжение ног до определённого момента остаётся нормальным, так как кровь поступает в конечности в обход поражённых артерий по коллатеральным (боковым) сосудам. Но со временем возникает декомпенсация, крови поступает всё меньше и тканям не хватает кислорода и питательных веществ для нормальной работы.
В воспалённой атеросклеротической бляшке находится тканевой тромбопластин (фактор свёртывания крови III). При разрыве бляшки большое количество тромбопластина попадает в кровоток, что провоцирует свёртывание крови в повреждённом сосуде. Итогом этого процесса становится образование тромба (сгустка крови) .
Тромб закрывает просвет сосуда, из-за этого нарушается кровоснабжение тканей, которые питал сосуд. К тканям поступает меньше кислорода и питательных веществ, что нарушает их работу. В зависимости от размеров поражённой артерии появляются признаки артериальной недостаточности различной стадии.
Образование атеросклеротической бляшки
Классификация и стадии развития атеросклероза сосудов нижних конечностей
При диагностике и лечении атеросклероза российские врачи чаще всего пользуются классификацией Фонтейна — Покровского.
| Стадия | Симптомы |
|---|---|
| I | Чувство зябкости в пальцах стоп, самих стопах, ломкость ногтей, обеднение волосяного покрова на ногах, слабость, быстрая утомляемость, перемежающаяся хромота появляется после прохождения менее 1000 м. |
| II а | Перемежающаяся хромота появляется при прохождении от 200 до 500 м. Трофические проявления: уменьшается мышечная и жировая масса, утолщаются ногти и кожа стоп. |
| II б | Перемежающаяся хромота появляется при прохождении менее 200 м. |
| III | Боль в ногах появляется в покое. Чтобы уменьшить боль, пациенты опускают поражённую ногу, но вскоре она становится багрово-синюшной. Прогрессирующая атрофия мышц. |
| IV | Трофические нарушения: язвы, некрозы, гангрена. |
Осложнения атеросклероза сосудов нижних конечностей
Каких-либо специфичных осложнений нет. Основным осложнением можно назвать то, что ишемия нижних конечностей, как правило, постоянно прогрессирует. Скорость прогрессирования зависит от образа жизни, количества факторов риска, соблюдения рекомендаций. Ишемия может в течение нескольких лет дойти до гангрены, а может всю жизнь оставаться примерно на одном уровне.
При III и IV стадии заболевания часто используется термин «критическая ишемия нижних конечностей» (КИНК). При КИНК из-за снижения локального кровоснабжения тканей возникают боли в ногах в покое и/или появляются трофические расстройства (язвы или некроз). Если в течение 6 месяцев не лечить эти состояния или лечить неправильно, есть риск развития гангрены. Если не лечить гангрену, продукты распада тканей конечности будут всасываться в организм, что может привести к развитию хронической болезни почек и летальному исходу .
Диагностика атеросклероза сосудов нижних конечностей
Сбор жалоб и анамнеза
На приёме врач (сосудистый или общий хирург) подробно расспрашивает пациента: что и как беспокоит, как давно, какие новые симптомы появлялись и через какое время, были ли подобные случаи у бабушки, дедушки или родителей.
Не все пациенты с атеросклерозом артерий ног ощущают именно боли в конечностях, характер жалоб может немного отличаться. Чтобы не забыть рассказать врачу обо всех жалобах и правильно их сформулировать, можно заранее записать их на бумаге или в смартфоне.
Осмотр
При осмотре врач в первую очередь определяет пульсацию артерий ног. При атеросклерозе артерий нижних конечностей пульс в паху, подколенной ямке или на берцовых артериях слабый или его нет совсем.
Также врач обращает внимание на состояние кожи, наличие язв, участков некроза, волосяной покров конечностей, состояние ногтей, чувствительность и температуру поверхности кожи, состояние мышц. Чтобы уточнить диагноз, иногда проводится аускультация — врач «слушает» пульсацию над областью артерий при помощи фонендоскопа.
Лабораторная диагностика
Лабораторные исследования проводятся, чтобы оценить общее состояние организма:
- Общий анализ крови и анализ на ультрачувствительный С-реактивный белок (СРБ) — позволяют выявить воспаление в организме. На воспалительный процесс указывает повышенный уровень лейкоцитов и СРБ.
- Анализ на липидный спектр, гомоцистеин и глюкозу крови — помогает оценить риск прогрессирования болезни. Высокие показатели ухудшают прогноз.
- Анализ на гликированный (гликозилированный) гемоглобин — показывает средний уровень глюкозы за предыдущие три месяца, что облегчает диагностику начальных проявлений сахарного диабета.
- Анализ на креатинин — позволяет оценить степень нагрузки на почки при некрозе конечности. При распаде тканей креатинин повышается, что может нарушить работу почек.
Инструментальная диагностика
При подозрении на патологию артерий ног, чтобы подтвердить диагноз, проводятся инструментальные исследования.
Ультразвуковое дуплексное сканирование (УЗДС). При подозрении на атеросклероз артерий ног УЗДС выполняется в первую очередь. Этот метод позволяет обследовать артерии, выявить стенозы (сужения) и окклюзии (закупорки) артерий. Также с помощью УЗДС можно оценить работоспособность шунтов после операции.
Исследование проводит врач ультразвуковой диагностики, интерпретацией обычно занимаются общие или сосудистые хирурги.
УЗДС сосудов ног
Лодыжечно-плечевой индекс (ЛПИ). Это доступный метод исследования, его проводят и в амбулаторных условиях, и в стационаре. В течение 10 минут пациент лежит на кушетке, обычной манжетой ему измеряют систолическое артериальное давление на обеих плечевых артериях, обеих артериях тыла стопы и на задней большеберцовой артерии .
Тест с нагрузочной ходьбой (тредмил-тест). Один из самых доступных и недорогих методов инструментальной диагностики, который помогает оценить функции нижних конечностей. Однако в практике он применяется нечасто.
С помощью тредмил-теста определяют максимальную дистанцию безболевой ходьбы. Если лодыжечно-плечевой индекс падает после упражнения более чем на 20 %, это указывает на атеросклероз артерий ног.
Тредмил-тест
КТ-ангиография. Информативный, современный метод диагностики. Часто выполняется в амбулаторных условиях. Пациенту внутривенно вводят контрастное вещество, чаще всего йодсодержащее. Томограф делает снимки, на которых чётко видно артерии и места сужения. Исследование в среднем длится от 15 минут до часа. После окончания рекомендуется пить больше жидкости.
Нужно учитывать, что при КТ-ангиографии пациент получает радиоактивное облучение, которое соответствует примерно пятилетнему естественному фоновому облучению.
Магнитно-резонансная томография (МРТ). Метод основан на излучении радиоволн и магнита, радиоактивного облучения пациент не получает. Может проводиться амбулаторно. Исследование длится от получаса до часа. Методика проведения такая же, как при КТ-ангиографии: пациенту внутривенно вводится препарат (для контраста используются вещества, не содержащие йод) и делаются снимки. Противопоказанием к процедуре является наличие металлоконструкций в организме. Все съёмные металлические предметы перед исследованием нужно оставить за пределами кабинета.
Ангиография. Через прокол в артерии в области запястья или в паховой области вводится катетер — тонкая полая трубочка, через которую вводят контрастное вещество. При помощи проволочного направителя катетер внутри артерии доводится до интересующей области. Манипуляция проводится под местной анестезией, длится от 20 минут до нескольких часов. Обычно в области прокола артерии делается давящая повязка на 24 часа.
Ангиография сосудов выполняется с той же целью, что и КТ-ангиография артерий нижних конечностей. Основным преимуществом является возможность в ходе исследования сразу выполнить операцию — балонную ангиопластику сосуда. Ангиография выполняется только в стационаре.
Дифференциальная диагностика
Атеросклероз артерий нижних конечностей нужно отличать от таких заболеваний:
- нейропатий: остеохондроза, нейропатий отдельных нервов и др.;
- неспецифического аортоартериита (болезни Такаясу);
- облитерирующего эндартериита/тромбангиита (болезни Бюргера);
- болезни Рейно;
- синдрома «мёртвого пальца» (болезни Рейля);
- эритромелалгии (болезни Митчелла);
- рожистого воспаления кожи, флегмоны, синдрома диабетической стопы, артритов;
- различных посттравматических окклюзий и спазмов артерий нижних конечностей;
- болезни Барре — Массона;
- тромбированных аневризм артерий нижних конечностей;
- в случаях язв атеросклероз артерий ног дифференцируют с варикозной болезнью, нейротрофическими поражениями конечности и др.
Исключить или подтвердить диагноз помогают названные лабораторные и инструментальные исследования. Также могут использоваться дополнительные методы: электронейромиография, посев с язвы на микрофлору, холодовые пробы, анализы крови и др.
Лечение атеросклероза сосудов нижних конечностей
Лечение атеросклероза артерий нижних конечностей может быть консервативным (терапевтическим) и хирургическим (оперативным).
Консервативное лечение
Цели консервативного лечения — устранить симптомы атеросклероза и снизить риск прогрессирования заболевания. Лечение должно включать лекарственную терапию, немедикаментозные средства лечения и профилактики патологии сосудов .
1. Немедикаментозное лечение
При атеросклерозе артерий ног пациентам нужно изменить свой образ жизни, чтобы не допустить осложнений и прогрессирования болезни:
- Бережно обращаться с кожей ног: ежедневно мыть ноги, избегать царапин, порезов и других повреждений кожи. При атеросклерозе, особенно на фоне сахарного диабета, малейшая царапина может привести к трофической язве.
- Ходить пешком не менее трёх раз в неделю, а лучше ежедневно. При правильных нагрузках тренировочная ходьба улучшает эффективность лечения. Рекомендованная продолжительность тренировочной ходьбы — от получаса до 45 минут, но можно увеличивать нагрузку.
- Отказаться от курения.
- Избегать длительного переохлаждения ног и др.
2. Медикаментозное лечение
Липидоснижающая терапия. У всех пациентов с заболеваниями артерий ног уровень «плохого холестерина» не должен превышать 1,8 ммоль/л (70 мг/дл) . Чтобы снизить холестерин, назначаются статины (Розувастатин, Аторвастатин и др.) и фибраты .
Антигипертензивная терапия. По данным действующих европейских рекомендаций, в ходе лечения нужно добиться, чтобы артериальное давление не превышало 140/90 мм рт. ст. Снизить давление помогают ингибиторы ангиотензинпревращающего фермента (ИАПФ), диуретики, антагонисты кальция, блокаторы рецепторов к ангиотензину (БРА) II поколения.
Антиагреганты и антикоагулянты. Эти препараты предназначены для профилактики тромбоза, но они различаются по механизму действия. Антикоагулянты подавляют активность белков, участвующих в свёртывании крови. Антиагреганты не дают тромбоцитам собираться в сгустки.
Если нет противопоказаний, антиагреганты нужно принимать всем пациентам с симптомным атеросклерозом артерий ног и всем пациентам после операции по реваскуляризации конечности. Чаще всего используется Ацетилсалициловая кислота, иногда Клопидогрел.
Если есть дополнительные факторы (сопутствующий венозный тромбоз, нарушения ритма сердца, аллергия на антиагреганты и др.), врач может назначить антикоагулянты.
В случае недавно перенесённой операции по реваскуляризации конечности антикоагулянты и антиагрегантны могут применяться вместе.
Терапия перемежающейся хромоты. При перемежающейся хромоте применяются препараты, способные расширить мелкие артерии, наиболее эффективные из них:
- Для парентерального введения (инъекции/капельницы/уколы): Пентоксифиллин, Актовегин (депротеинизированный гемодериват крови телят), Вессел Дуэ Ф (Сулодексид), крайне редко назначается никотиновая кислота и простагландины (Алпростадил или Илопрост).
- Для перорального применения (в форме таблеток): Цилостазол, Сулодексид, Пентоксифиллин и др.
Терапия гипергомоцистеинемии. Назначаются препараты фолиевой кислоты и кобаламин (B12). В исследованиях была доказана эффективность приёма фолиевой кислоты в дозах от 0,5 до 5,0 мг и кобаламина в дозировке 0,5 мг в сутки . Перед назначением этих препаратов нужно проверить их уровень в крови и исключить противопоказания, так как эти вещества оказывают значительный биостимулирующий (и даже онкогенный) эффект.
Терапия болевого синдрома. Применяются нестероидные противовоспалительные препараты (НПВС): Кетопрофен, Анальгин и др. Для лечения и очищения язв могут использовать антимикробные мази и порошки.
Препараты стимуляторы репарации тканей. Эти препараты стимулируют рост мелких сосудов, но по поводу такого лечения нет единого мнения среди врачей. Кто-то категорически против из-за побочных эффектов, кто-то использует. В Национальных рекомендациях по диагностике и лечению заболеваний артерий нижних конечностей этот метод не указан. Эффективность и результаты лечения сильно различаются в зависимости от клиники и врача, который проводит лечение.
3. Физиолечение
При атеросклерозе артерий ног может применяться электрофорез с Новокаином, дарсонвализация, гипербарическая оксигенация и др. Физиотерапия всегда используется как дополнительный метод лечения. Она упоминается в книгах и применяется на практике, но научных исследований по эффективности именно этих методов в сосудистой хирургии нет.
Осложнения, ассоциированные с терапией симптомного атеросклероза артерий нижних конечностей:
- Болезни желудка, связанные с приёмом НПВС, вплоть до язв.
- Психические нарушения на фоне постоянного болевого синдрома: депрессивные состояния, неврозы и др.
- Обострение болезней печени и почек (гепатитов, цирроза, нефрита, сморщенной почки и др.), связанные с неправильным применением лекарственных препаратов. Нужно учитывать, что лекарства всасываются в организме не полностью и выходят через печень или почки. Из-за чрезмерной нагрузки на эти болезни могут обостриться .
Хирургическое лечение
Так как причиной ишемии является сужение или закупорка просвета артерий атеросклеротическими бляшками, оптимальнее всего провести хирургическое лечение.
У большинства пациентов с заболеваниями артерий ног возможно провести реконструктивные операции артерий. Такие операции направлены на восстановление анатомии или функции нижних конечностей.
Возможные реконструктивные операции:
1. Открытые операции:
- Тромбэндартерэктомия — удаление тромбов и бляшек из просвета сосудов.
- Протезирование артерии — замена сосуда искусственным протезом либо собственной веной пациента.
- Профундопластика — пластика глубокой бедренной артерии, при которой из неё удаляют бляшки, после чего диаметр просвета артерии расширяют при помощи заплат.
- Артериализация венозного русла — операция, при которой кровоток из артерии пускают в вену.
- Шунтирующие операции — наложение мостика между здоровыми участками сосуда в обход закрытого участка артерии. Например, при перекрёстном бедренно-бедренном (подвздошно-бедренном) шунтировании соединяют артерии двух нижних конечностей и нога кровоснабжается за счёт другой ноги. Также бывает аорто-бедренное шунтирование, бедренно-подколенное, бедренно-берцовое, подмышечно-бедренное и др.
Шунтирование артерии
2. Эндоваскулярные процедуры — восстановление сосудов без разрезов:
- Транслюминальная баллонная ангиопластика — в артерию вводят тонкую трубку с маленьким баллоном, который позволит расширить русло сосуда.
- Стентирование — в просвет сосуда помещают упругий металлический каркас, расширяющий просвет артерии.
Баллонная ангиопластика и стентирование
3. Гибридные операции — сочетание открытых и эндоваскулярных методов лечения. Проводятся при сложном, многоуровневом поражении артерий.
Неклассические методы восстановления и улучшения кровотока
- Симпатэктомия — удаление симпатических нервных узлов.
- Операция Рота — выполнение дырочек на кости, чтобы мелкие сосуды прорастали из костного мозга в окружающие ткани.
- Аутодермопластика — пластика трофических язв, чтобы ускорить их заживление при неэффективности консервативного лечения.
- Ампутация — отсечение участка ноги при его необратимом поражении. Какую часть придётся удалить, зависит от уровня поражения.
Эти методы используются редко.
Реабилитация после операции
Стандартный послеоперационный период длится от 4 до 10 суток. После этого периода пациента отпускают на амбулаторное наблюдение и лечение у хирурга по месту жительства.
В зависимости от характера операции рекомендации по реабилитации могут отличаться: например, при протезировании или шунтировании врач может рекомендовать не передавливать область протеза или шунта другой ногой. Также даются рекомендации по ходьбе (какие нагрузки возможны), образу жизни, питанию и другим факторам. При стандартном течении заболевания через 10 дней после операции можно включать обычные физические нагрузки и постепенно снижать ограничения. Каких-то специфических реабилитационных мероприятий не требуется.
Прогноз. Профилактика
По мнению большинства сосудистых хирургов, эффективность лечения в основном зависит от приверженности пациента к терапии. Если пациент осознаёт своё заболевание и его последствия, соблюдает рекомендации и периодически наблюдается у сосудистого хирурга, прогноз более оптимистичный.
Прогноз также напрямую зависит от степени поражения артерий ног на момент лечения и сопутствующих патологий .
Профилактика атеросклероза артерий нижних конечностей
Чтобы предотвратить развитие атеросклероза артерий ног, нужно избегать факторов риска:
- Отказаться от курения. Когда человек бросает курить, организм постепенно восстанавливается: уже через год риск развития ишемической болезни сердца у бывших курильщиков снижается в два раза, а через 15 лет становится таким же, как у некурящих .
- Контролировать сахарный диабет:
- строго соблюдать диету, назначенную врачом-эндокринологом;
- быть физически активным, если каждый день выполнять физические упражнения, возможно уменьшить дозировку лекарственных препаратов;
- контролировать вес;
- контролировать уровень глюкозы в крови, натощак он должен составлять от 70 до 130 мг/дл, после употребления еды не должен превышать 180 мг/дл .
- Соблюдать гипохолестериновую диету. Рекомендуется употреблять:
- нежирное мясо кролика, индейки, курицы и телёнка, желательно варёное или приготовленное на пару;
- овощи и фрукты, любая съедобная зелень;
- любая рыба, желательно запечёная;
- любые супы на овощном бульоне;
- любые морепродукты;
- любые крупы, не рекомендуется часто употреблять кукурузную крупу;
- натуральные соки и компоты из сухофруктов, любые травяные чаи;
- оливковое масло, но можно и подсолнечное;
- отварные яйца (в небольших количествах);
- обезжиренные молочные продукты.
- Бороться с лишним весом. При ожирении увеличивается объём тканей, которые нужно кровоснабжать, из-за этого повышается нагрузка на сердце и может развиваться гипертония. Снижение веса на пять килограммов в среднем может уменьшить верхнюю границу артериального давления на 3–8 мм рт. ст.
- Бороться с повышенным артериальным давлением с помощью лекарств .
- Регулярно заниматься спортом. При малоподвижном образе жизни повышается риск появления и прогрессирования гипертонии. Умеренные физические нагрузки помогают его снизить. Нужно учитывать, что умеренные ежедневные нагрузки эффективнее, чем интенсивные занятия 2–3 раза в неделю или реже. Достаточно просто ходьбы в быстром темпе в течение получаса ежедневно.
- Не злоупотреблять алкогольными напитками. При частом приёме алкоголя повышается артериальное давление. Также из-за спиртных напитков организм может не реагировать на препараты, снижающие давление. Отказ от алкоголя позволяет долгосрочно снизить артериальное давление.
Для профилактики осложнений необходимо выполнять рекомендации врача.
Список литературы
- Российское общество ангиологов и сосудистых хирургов. Ассоциация сердечно-сосудистых хирургов России. Российское научное общество рентгенэндоваскулярных хирургов и интервенционных радиологов. Всероссийское научное общество кардиологов. Ассоциация флебологов России. Национальные рекомендации по ведению пациентов с заболеваниями артерий нижних конечностей. — М., 2013. — 70 с.
- Сергиенко И. В., Аншелес А. А., Кухарчук В. В. Дислипидемии, атеросклероз и ишемическая болезнь сердца. Генетика, патогенез, фенотипы, диагностика, терапия, коморбидность. — М., 2020. — 295 с.
- Покровский А. В. и др. Отдалённые результаты аорто-бедренных реконструкций у больных сахарным диабетом 2 типа // Ангиология и сосудистая хирургия. — 2010. — Т. 16, № 1. — С. 48–53.
- Ассоциация сердечно-сосудистых хирургов России. Российское общество ангиологов и сосудистых хирургов. Российское общество хирургов. Российское кардиологическое общество. Российская ассоциация эндокринологов. Национальные рекомендации по диагностике и лечению заболеваний артерий нижних конечностей. — М., 2019. — 89 с.
- Агафонов В. Ф., Андрияшкин В. В., Богачев В. Ю. и др. Амбулаторная ангиология: руководство для врачей. — М.: Литтерра, 2010. — 327 с.
- Савельев В. С. и др. Критическая ишемия нижних конечностей: определение понятия и гемодинамическая характеристика // Ангиология и сосудистая хирургия. — 1996. — № 3. — С. 84–90.
- Бокерия Л. А., Гудкова Р. Г. Сердечно-сосудистая хирургия – 2015. Болезни и врождённые аномалии системы кровообращения. — М.: НЦССХ им. А. Н. Бакулева, 2016. — 208 с.
- Бокерия Л. А., Покровский А. В., Сокуренко Г. Ю. и др. Национальные рекомендации по ведению пациентов с заболеваниями брахиоцефальных артерий // Российский согласительный документ. — 2013. — 72 с.
- Дебейки М. Э., Готто А. М. Здоровое сердце. Издание XXI века. — Минск: Попурри, 2014. — 352 с.
- Rydеn L., Grant Р. J., Anker S. D. et al. ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD: the Task Force on diabetes, pre-diabetes, and cardiovascular diseases of the European Society of Cardiology (ESC) and developed in collaboration with the European Association for the Study of Diabetes (EASD) // Eur. Heart J. — 2013. — Vol. 34, № 39. — P. 3035–3087.
- Aboyans V. et al. 2017 ESC Guidelines on the Diagnosis and Treatment of Peripheral Arterial Diseases, in collaboration with the European Society for Vascular Surgery (ESVS): Document covering atherosclerotic disease of extracranial carotid and vertebral, mesenteric, renal // Eur. HeartJ. England. — 2018. — Vol. 39, № 9. — P. 763–816.
- Piepoli M. F. et al. 2016 European Guidelines on cardiovascular disease prevention in clinical practice // Eur Heart J. — 2016. — Vol. 37, № 29. — P. 2315–2381.ссылка
- Grundy S. M. et al. Implications of recent clinical trials for the National Cholesterol Education Program Adult Treatment Panel III guidelines // Circulation. — 2004. — Vol. 110, № 2. — Р. 227–239.ссылка
- Adler A. I. Association of systolic blood pressure with macrovascular and microvascular complications of type 2 diabetes (UKPDS 36): prospective observational study // BMJ. — 2000. — Vol. 321, № 7258. — P. 412–419.ссылка
- 2018 ЕОК/ЕОАГ Рекомендации по лечению больных с артериальной гипертензией: клинические рекомендации // Российский кардиологический журнал. — 2018. — Т. 12, № 23. — С. 143–228.
- Warren C. Emergent cardiovascular risk factor: Homocysteine // Prog Cardio-rei.se Nuts. — 2002. — Vol. 17, № 1. — Р. 35–41. ссылка
- Покровский А. В. Консервативное лечение пациентов с перемежающейся хромотой // Ангиология и сосудистая хирургия. — 2014. — № 1. — С. 173–180.
- Norgren L. et al. Inter-Society Consensus for the Management of Peripheral Arterial Disease (TASC II) // J. Vasc. Surg. Elsevier BV. — 2007. — Vol. 45, № 1. — P. 5–67.
- Teraa M. et al. Critical Limb Ischemia: Current Trends and Future Directions // J. Am. Heart Assoc. Ovid Technologies (Wolters Kluwer Health). — 2016. — Vol. 5, № 2.ссылка
- Сергиенко И. В. Атеросклероз и дислипидемии: современные аспекты патогенеза, диагностики и лечения. — М.: ПатиСС, 2017. — 140 с.
- Pujades-Rodriguez M. et al. Heterogeneous associations between smoking and a wide range of initial presentations of cardiovascular disease in 1937 360 people in England: lifetime risks and implications for risk prediction // Int. J. Epidemiol. — 2015. — Vol. 44, № 1. — P. 129–141. ссылка
- Ridker P. M., Glynn R. J., Hennekens C. H. C-reactive protein adds to the predictive value of total and HDL cholesterol in determining risk of first myocardial infarction // Circulation. — 1998. — Vol. 97, № 20. — Р. 2007–2011.ссылка