В феврале 2019 года в нейрохирургическое отделение Дорожной клинической больницы на станции Нижний Новгород поступил пациент с симптомами радикулопатии L5 позвонка справа после продолжительной консервативной терапии для проведения оперативного лечения.
Жалобы
Жаловался на выраженные боли в пояснично-крестцовом отделе позвоночника с иррадиацией по передненаружной поверхности правого бедра и голени, а также на снижение чувствительности тыльной поверхности правой стопы и слабость в правой стопе и большом пальце при тыльном подъёме.
Боль в правой ноге снижается после приёма анальгетиков, усиливается в вертикальном положении, при ходьбе и наклонах вперёд.
Анамнез
Вертеброгенные нарушения беспокоят длительное время. В связи с последним обострением — прострелом и болью в правой ноге — с 19.11.2018 года до момента поступления проходил лечение в поликлинике и в стационаре по месту жительства, но без существенной динамики: болевой синдром уменьшился, отмечаются чувствительные нарушения, снижение силы в правой стопе, вертебральный синдром и нарушение походки из-за болей.По данным МРТ пояснично-крестцового отдела позвоночника (ПКОП) от 23.11.2018 года, наблюдается МР-картина дегенеративно-дистрофических изменений сегментов ПКОП, медиальная грыжа L4-L5 и L5-S1 позвонков, относительный спинальный стеноз позвоночного канала на уровне сегмента L4-L5.Направлен на хирургическое лечение в указанную Дорожную клиническую больницу для оперативного лечения.
Работает бульдозеристом. Со слов пациента, с юношества занимается тяжёлым физическим трудом.
Обследование
Соматически здоров. Сознание ясное. Ориентирован в месте, времени и собственной личности. Речь правильная. Зрачки d=s, округлой формы, d = 3 мм, фотореакция средней живости. Ширина глазных щелей в пределах нормы. Движения глазных яблок в полном объёме. Чувствительность в зонах иннервации ветвей тройничного нерва и функция мимических мышц не нарушены. Фонация и глотание в норме. Язык по средней линии.Походка щадящая из-за болей. Сухожильные рефлексы d=s, средней живости. Гипестезия (сниженная чувствительность) в зоне иннерваций L5 корешка справа. Наблюдается корешковый болевой синдром по передненаружной поверхности правого бедра и голени. Симптом Ласега справа при подъёме ноги до угла 45 градусов и выше положителен. Координаторные пробы выполняет удовлетворительно. В позе Ромберга устойчив. Менингеальные симптомы отсутствуют. Отмечается дефанс (напряжение) паравертебральных мышц поясничного отдела.
Функциональная спондилография поясничного отдела от 12.02.2019: остеохондроз II степени; спондилоартроз; нестабильность сегментов на уровне L4-L5 и L5-S1; ретролистез — смещение L5 позвонка назад — I степени.Электронейромиография (ЭНМГ) от 12.02.2019: малоберцовые нервы в норме с обеих сторон; признаки заинтересованности корешков L4-S1 справа.Мультиспиральная компьютерная томография (МСКТ) ПКОП от 13.02.2019: КТ-картина дегенеративно-дистрофических изменений поясничного отдела позвоночника; большая задняя срединная грыжа межпозвонкового диска на уровне L4-L5 позвонков с абсолютным стенозом спинального канала; задние диффузные протрузии дисков L5-S1 и умеренная протрузия уровня L2-L3. МРТ ПКОП от 14.02.2019: МР-картина дегенеративно-дистрофических изменений сегментов ПКОП; задняя медианная экструзия (выбухание) диска L4-L5 с признаками компрессии корешков конского хвоста и вторичного дурального стеноза на уровне L4-L5 на 2/3; протрузии дисков L2-L3 и L5-S1; ретролистез L5 I степени.
Диагноз
Остеохондроз пояснично-крестцового отдела позвоночника. Дискогенная радикулопатия L5 справа, обусловленная секвестрированной парамедианной транслигаментарной грыжей диска L4-L5 с компрессией L5 корешка и абсолютным стенозом позвоночного канала. Выраженный стойкий болевой и миотонический синдром.
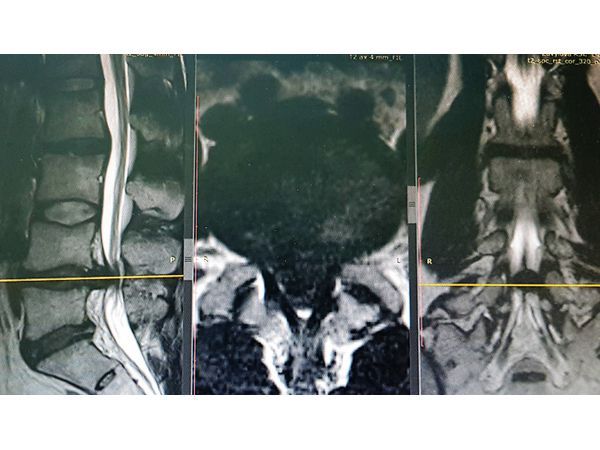
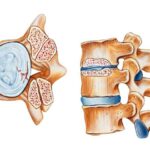
МРТ до операции в трёх проекциях
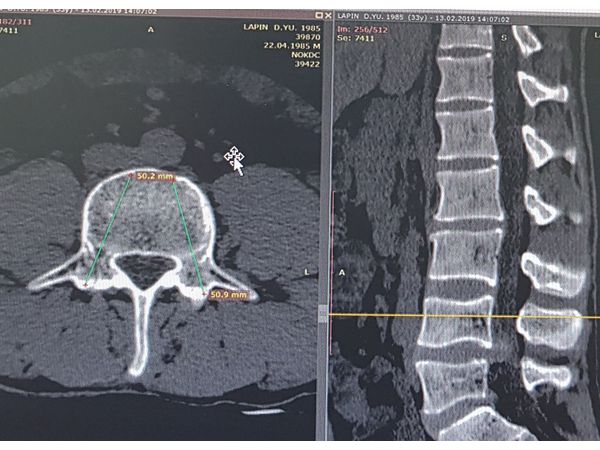
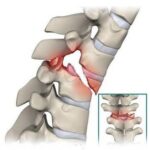
МСКТ ПКОП до операции
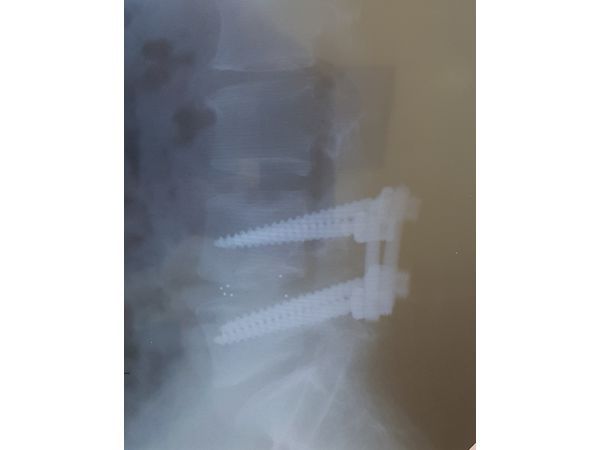
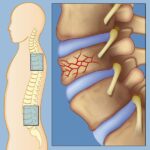
Рентгенография ПКОП после операции
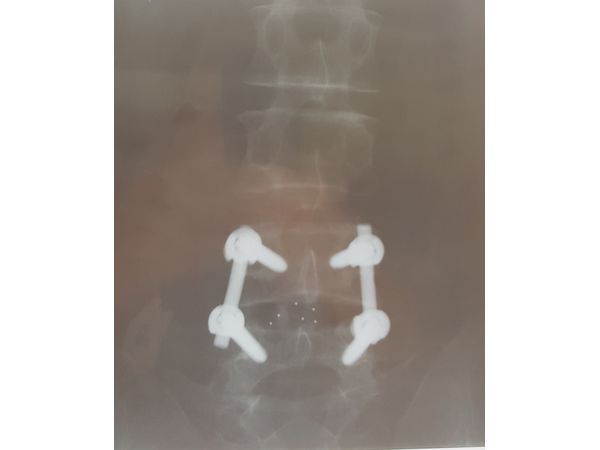
Рентгенография ПКОП после операции
1 / 4
Лечение
19.02.2019 проведены:⠀•⠀двусторонняя расширенная интерламинэктомия (удаление грыжи диска);⠀•⠀двусторонняя фасетэктомия (удаление суставной поверхности позвонков);⠀•⠀микродискэктомия (удаление межпозвонковой грыжи) с последующим спондилодезом (обездвиживанием позвонков) PLIF кейджами Peek CONCORD Вullet и фиксацией сегмента 4 винтовой ТПФС фирмы Stryker ХIA3. Длительность хирургического лечения — около четырёх часов.ОПИСАНИЕ ОПЕРАЦИИ:1. В пронационном положении пациента на операционном столе после предварительной маркировки нужного уровня сделан разрез по линии остистых отростков от L1 до L5 длиной 10 см:⠀•⠀рассечены кожа, поверхностная фасция, общая фасция справа и слева,а также волокна футлярной фасции с каждой стороны;⠀•⠀выделены суставные отростки 4 и 5 поясничных позвонков.2. Под контролем электронно-оптического преобразователя (в двух проекциях) в ножки L4 и L5 позвонков установлены полиаксиальные винты длиной 55 мм и диаметром 6,5 мм.3. В предварительно ревизованный межпозвонковый диск L4-L5 с обеих сторон после очищения замыкательных пластин смежных позвонков установлены два кейджа типа Peek CONCORD Bullet размерами 9*11*27 мм. Полость кейджей заполнена аутокостью. Винты стоят адекватно, укреплены на стержнях.4. Рана обильно промыта физраствором с антибиотиками (цефтриаксон 2,0) и перекисью водорода, а также водным раствором хлоргексидина, установлены улавливающие дренажи типа РЕДОН с двумя трубками справа и слева, послойно ушиты все фасции и кожа. Наложена спиртовая повязка.В дальнейшем проводилось консервативное лечение: приём НПВП, глюкокортикостероидов, анестетиков, витаминов группы В, АХЭ препаратов, антикоагулянтов, сосудистая терапия, антибиотикотерапия и перевязки.
Динамика положительная. Корешковый болевой синдром купирован полностью. Послеоперационная рана зажила первичным натяжением.
Для скорейшего восстановления функции правой ноги при проведении реабилитации в раннем послеоперационном периоде было подключено физиотерапевтическое лечение.
Заключение
Оперативное лечение дегенеративного абсолютного стеноза позвоночного канала с корешковой компрессией и проявлениями нестабильности в позвоночно-двигательном сегменте на уровне компрессии является безальтернативным методом лечения.