В августе 2018 года в поликлинику ГУЗ «Елецкая РБ» к неврологу обратился пациент с жалобами на нарушение зрения, слабость в ногах и потерю голоса.
Жалобы
Помимо этого его беспокоили головные боли, головокружение, повышенная утомляемость, общая слабость, повышение артериального давления и сердцебиения. Перед газами возникала серая пелена, отмечал выпадение полей зрения слева.
При повышении давления головные боли, головокружение, слабость и нарушение зрения усиливались.
Анамнез
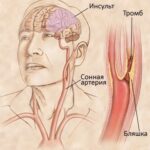
Болен с января 2003 года, когда впервые перенёс ишемический инсульт в бассейне левой средней мозговой артерии. По этому поводу находился на стационарном лечении в городской больнице г. Норильска. В феврале 2014 года произведена МРТ головного мозга, выявлены последствия инсульта: немногочисленные очаги сосудистого глиоза (повреждения нейронов) над намётом мозжечка, а также очаги лакунарных кист левой теменной доли, заместительной левосторонней гидроцефалии и признаки диффузной кортикальной дистрофии. В мае 2016 года проходил курс лечения на неврологической койке дневного стационара в поликлинике ГУЗ «Елецкой РБ» с диагнозом «Дисциркуляторная энцефалопатия (ДЭП), хроническая цервикокраниалгия (дорсопатия шейного отдела позвоночника на фоне остеохондроза, сопровождающаяся болью) и полиневропатия». В июле 2018 года остро нарушилось зрение. Был прооперирован по поводу катаракты, но зрение не восстановилось, поэтому позже обратился к неврологу.
Ранее перенесённые заболевания и травмы: детские инфекции, ОРВИ, грипп, ушиб головного мозга с трещиной основания черепа в результате ДТП в молодом возрасте. В анамнезе:
- хроническая цереброваскулярная болезнь;
- последствия ишемического инсульта;
- ишемическая болезнь сердца, экстрасистолия, тахикардия (проходил плановое лечение верапамилом 80 мг 2 раза в день и кардиомагнилом 75 мг вечером);
- облитерирующий атеросклероз сосудов нижних конечностей;
- киста правой почки;
- хронический панкреатит;
- гепатоз печени.
Перенесённые операции:
- 2011 год — ревизия левой подколенной артерии;
- 2015 год — оперирован по поводу геморроя + циркулярная резекция по поводу рака сигмовидной кишки;
- 2016 год — пульмонэктомия слева по поводу рака левого лёгкого;
- 2018 год — операция по поводу катаракты с двух сторон.
Хронические заболевания: рак сигмовидной кишки и рак левого лёгкого. С 2015 года состоит на «Д» учёте у онколога. На момент обращения к неврологу пациент находился на пенсии, не работал, имел вторую группу инвалидности по онкологии.
Обследование
Состояние удовлетворительное. Кожные покровы обычной окраски и влажности. Справа в лёгком дыхание везикулярное, хрипов нет. Частота дыхательных движений — 17 в минуту. Сердечные тоны ритмичны, приглушены. Пульс — 86 в минуту. АД — 140/80 мм рт. ст. Сознание ясное. Ориентирован. Интеллектуально и мнестически сохранён. Звучность речи утеряна, глотание не нарушено. Живот мягкий, безболезненный. Периферических отёков и менингеальных знаков нет. Физиологические отправления в норме. Перкуссия черепа безболезненна. Черепно-мозговая иннервация: левосторонняя гемианопсия (слепота в левых половинах полей зрения). Мышечный тонус в конечностях повышен справа по пирамидному гемитипу. Сила в руках и ногах в норме. Сухожильные рефлексы (сгибательнолоктевые, карпорадиальные, коленные и ахилловы) оживлены с правой стороны по гемитипу. Патологические знаки: справа определяются синдром Гофманна и синдром Бабинского. Объём движений в шейном, грудном и пояснично-крестцовом отделе позвоночника не ограничен. Отмечается болезненность при пальпации остистых отростков позвоночника. Мышцы не напряжены, функции тазовых органов не нарушены. Пальце-носовую и пяточно-коленную пробы пациент выполняет с промахиванием. В позе Ромберга неустойчив. Астенизирован (истощён).
Были проведены обследования: ⠀
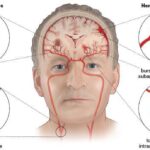
- МРТ головного мозга от 07.09.2018: метастатический очаг в левой теменной доле, постишемические лакунарные кисты в правой затылочной и левой теменной долях (признаки последствия нарушения мозгового кровообращения, дисциркуляторной энцефалопатии). ⠀
- МРТ сосудов головного мозга от 07.09.2018: сужение просвета и снижение кровотока по левой средней мозговой артерии, сужения диаметров артерий/периферических отделов супраинсулярных сегментов с обеих сторон.
Также пациент проконсультирован окулистом: выявлена ангиопатия сетчатки.
Данные предыдущих обследований: ⠀
- рентгеновская КТ органов грудной клетки от 28.08.2018 после пульмонэктомии: жидкостно-фиброзные изменения в левом половине грудной клетки, смещение средостения, нарушение двигательной активности пищевода (ахалазия), высокое стояние купола диафрагмы; ⠀
- общий анализ крови от 27.08.2018: нерезко выраженная лейкопения (не исключено, что возникла на фоне лечения онкологии); ⠀
- общий анализ мочи от 27.08.2018: без отклонений от нормы; ⠀
- ЭКГ от 27.08.2018: синусовый ритм, ЭОС отклонена влево, блокада передней ветви левой ножки пучка Гиса; ⠀
- биохимия крови от 27.08.2018: биохимические показатели в норме.
Диагноз
Метастазы левой теменной доли. ДЭП 2-3 степени сложного генеза (гипертонического, атеросклеротического, посттравматического). Вестибулярный, цефалгический и церебро-астенический синдромы на фоне последствий ишемических инсультов в бассейне правой задней мозговой артерии от июля 2018 года и в бассейне левой средней мозговой артерии от 2003 года. Левосторонняя гемианопсия, правосторонняя пирамидная недостаточность, парез гортанного нерва слева, афония. Полиневритический синдром моторно-вегето-сенсорной формы второй степени паранеопластического и сосудистого генеза (на фоне облитерирующего атеросклероза нижних конечностей). Периферический нижний парапарез.
Лечение
После обследования был направлен на лечение в дневном стационаре. Амбулаторно рекомендовано: «Цитофлавин» по 10 мл в течение 10 дней, «Цераксон» по 4 мл в течение 10 дней, «Мексидол» по 2 мл в течение 10 дней и «Пикамилон» по 2 мл в течение 10 дней. Записан на приём к областному онкологу и нейрохирургу на 27.09.2018. В ноябре 2018 года в Липецком областном онкологическом диспансере была произведена стереотаксическая радиохирургия на очаг метастазов в головном мозге. Далее находился на терапии дексаметазоном по убывающей схеме: внутримышечное введение 8 мг — 8-4 мг — 4-2 мг — 2 мг — 1 мг. На момент этого лечения отмечались отёки на ногах, которые регрессировали на фоне снижения дозировки препарата, и выраженная мышечная слабость, преимущественно в ногах. Во время дообследования в онкологическом диспансере была проведена рентгеновская КТ органов грудной клетки — выявлен новый очаг рака в правом лёгком.
Слабость в ногах продолжала прогрессировать: не исключено, что это происходило на фоне паранеопластической полиневропатии, отягощённой облитерирующим атеросклерозом нижних конечностей.
Через три недели после стереотаксической радиохирургии по поводу нового злокачественного образования в лёгком пациент с очередным инсультом был госпитализирован в сосудистый центр ГУЗ «Елецкая ГБ №1», откуда после улучшения состояния был переведён в паллиативное отделение, где умер от онкологии.
Заключение
Данный клинический случай подтверждает сложность и запутанность диагностики при одновременном течении нескольких заболеваний головного мозга. Их лечение, безусловно, должно быть комплексным: например, при лечении этого пациента требовалось назначение и химиотерапии, и лучевой терапии по поводу нового очага в правом лёгком. Также этот случай демонстрирует сложность лечения именно онкологии головного мозга. Хотя стереотаксическая радиохирургия (с использованием гамма-ножа) и является прогрессивной методикой лечения онкологии головного мозга, всё же она пока не обеспечивает хороший прогноз и увеличение срока выживаемости онкобольных.