В августе 2019 года бригада скорой медицинской помощи доставила в Областную больницу Тобольска больную Ш. 22 лет. Девушка попала в ДТП.
Жалобы
Пациентка жаловалась на боль в шейном отделе позвоночника, обширную гематому мягких тканей в правой лобно-височно-теменной области и лёгкое головокружение.
Признаков алкогольного или наркотического опьянения при поступлении не выявлено.
Анамнез
Девушка вела машину, потеряла сознание и попала в аварию.
Ранее заболеваниями не страдала.
Обследование
При осмотре сознание ясное, пациентка адекватна. Зрачки одинакового размера, фотореакция живая. Движения глазных яблок выполняет в полном объёме. Лицо симметричное. Язык по средней линии. Движения в конечностях делает в полном объёме. Брюшные рефлексы живые. Сухожильные рефлексы оживлены, одинаковые справа и слева. Патологических рефлексов не выявлено.
Отмечается мелкоразмашистый нистагм (быстрые непроизвольные колебательные движения глаз) при крайнем отведении глаз. В позе Ромберга не исследовалась.
В правой лобно-височно-теменной области визуально и пальпаторно (при ощупывании) определяется подапоневротическая гематома (скопление крови между апоневрозом и надкостницей).
Пациентке сделали компьютерную томографию (КТ):
- Компьютерная томография головного мозга: травматической патологии не выявлено; определяется обширная гематома мягких тканей в правой лобно-височно-теменной области.
- Компьютерная томография шейного отдела позвоночника: выявлен компрессионно-оскольчатый перелом тела 6-го шейного позвонка (С6) и его дуги справа.
Диагноз
- Сочетанная травма.
- Закрытая черепно-мозговая травма.
- Сотрясение головного мозга.
- Ушиб мягких тканей, подапоневротическая гематома в правой лобно-височно-теменной области.
- Неосложнённый компрессионно-оскольчатый перелом тела позвонка С6.
- Перелом дуги позвонка С6 справа.
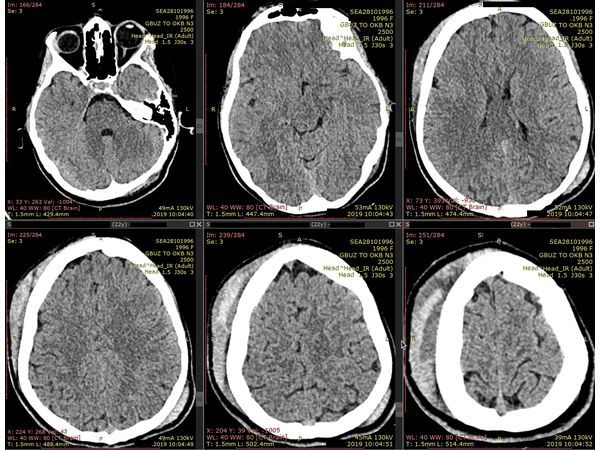
КТ головного мозга при поступлении. Видна гематома мягких тканей справа.
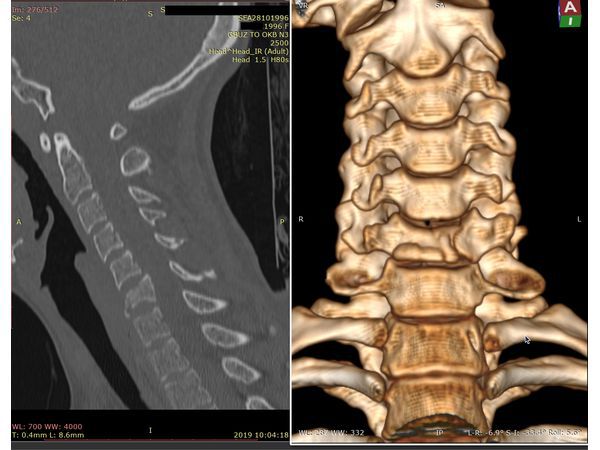
КТ шейного отдела позвоночника. Виден перелом тела позвонка С6.
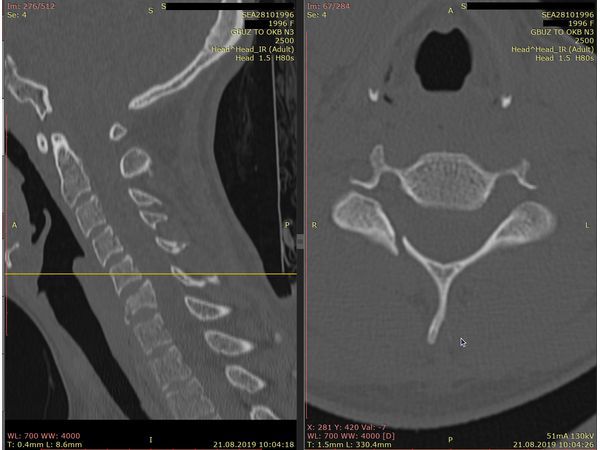
КТ шейного отдела позвоночника. Виден перелом дуги позвонка С6 справа.
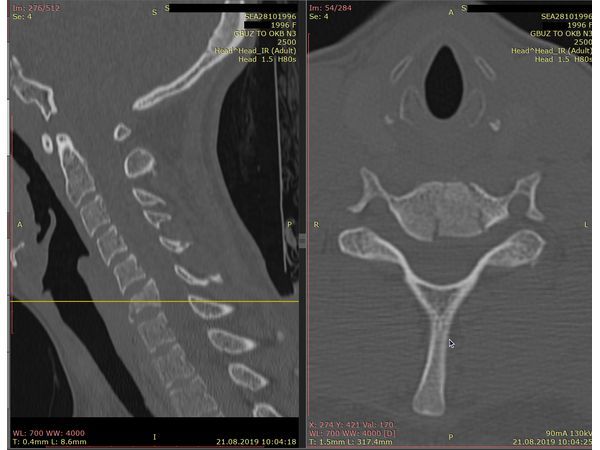
КТ шейного отдела позвоночника. Виден компрессионно-оскольчатый перелом тела позвонка С6.
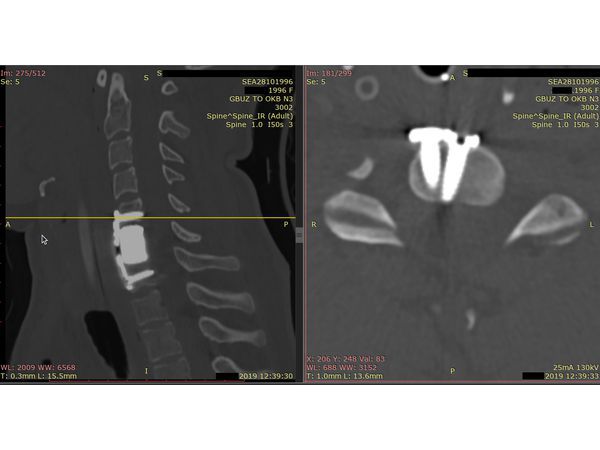
Контрольная КТ шейного отдела позвоночника. Скан на уровне позвонка С5.
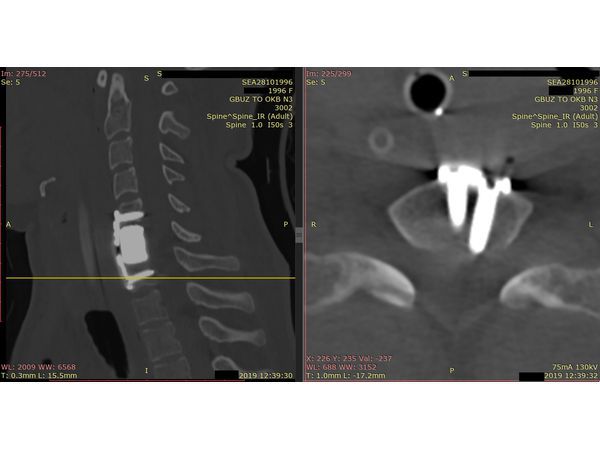
Контрольная КТ шейного отдела позвоночника. Скан на уровне позвонка С7.
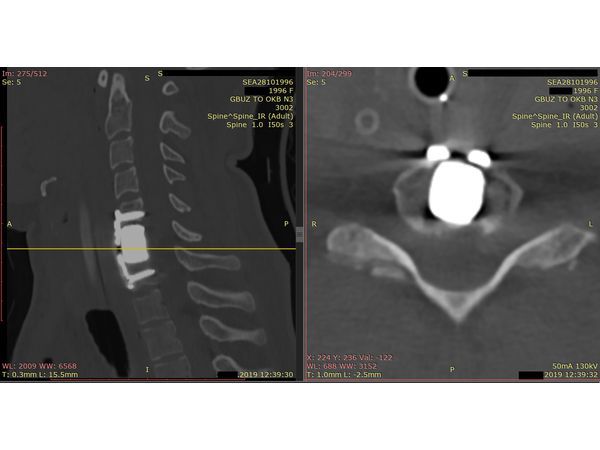
Контрольная КТ шейного отдела позвоночника на уровне тела позвонка С6. Виден установленный кейдж из пористого никелида титана и фиксирующая шейная пластина.
1 / 7
Лечение
Пациентке назначено хирургическое лечение.
Операция № 1: пункционная аспирация (откачивание) подапоневротической гематомы.
Под местной анестезией иглой для гемотрансфузий (в диаметре она больше, чем обычная игла) сделали прокол подапоневротического пространства и откачали скопившуюся кровь. Игла при этом направлялась в разные стороны, чтобы удалить всю кровь. Общий объём аспирированной крови — около 50 мл.
Операция № 2: корпорэктомия (удаление) позвонка С6. Спондилодез (стабилизация) позвонков С5–С7.
- Ввели пациентке внутривенный наркоз, интубировали и подключили к аппарату искусственной вентиляции лёгких (ИВЛ).
- Уложили на спину. Линейно разрезали мягкие ткани по внутреннему краю грудино-ключично-сосцевидной мышцы слева. Разрез 7 см.
- Рассекли подкожную мышцу шеи. Тупым и острым путём открыли доступ к передней поверхности шейного отдела позвоночника (доступ по Кловарду).
- Трахею и пищевод отодвинули вправо пластинчатыми крючками Фарабефа. Поставили метку и сделали рентген для контроля.
- Рассекли переднюю продольную связку. Открыли доступ к телу позвонка С6 и удалили его. Кровотечение остановили воском, перекисью водорода и биполярной коагуляцией.
- Сформировали имплант из пористого никелида титана и установили между телами позвонков С5 и С7.
- Установили шейную пластину и зафиксировали 4 винтами: по 2 винта в тела позвонков С5 и С7. Выполнили рентген для контроля.
- Рану промыли 3%-м раствором перекиси водорода и послойно ушили нитью Викрил. Края раны ушили непрерывным обвивным швом по Мультановскому. Наложили асептическую повязку.
Операционная рана зажила первичным натяжением. Швы сняли на 8-е сутки после операции. Сделали контрольную КТ шейного отдела позвоночника. На 10-е сутки после госпитализации девушку выписали.
Ей рекомендовано на месяц обездвижить шейный отдел позвоночника жёстким шейным ортезом. Через месяц назначена контрольная КТ шейного отдела позвоночника и повторный осмотр.
Через месяц на КТ шейного отдела позвоночника не было отрицательной динамики. При осмотре: неврологический статус без патологии, пациентка жаловалась на лёгкую осиплость голоса.
Ей рекомендовано на 3 месяца обездвижить шейный отдел позвоночника мягким шейным ортезом. С амбулаторного лечения пациентку выписали и разрешили продолжить учёбу в медицинском училище.
Заключение
При наличии необходимого оборудования, инструментов, расходных материалов и квалифицированного специалиста операцию при травме шейного отдела позвоночника можно выполнить не только в федеральном медицинском учреждении или в больницах областного центра, но и в межрайонном стационаре, работающем в качестве травматологического центра 2-го уровня.