Гастропарез (Gastroparesis) — это нарушение моторики желудка, при котором замедляется эвакуация из него твёрдой пищи. Причём такое состояние вызвано не механической обструкцией, например сужением просвета или опухолью, а снижением тонуса мышц.
При приёме пищи у пациентов быстро наступает чувство переполнения и раннее насыщение, может возникать тошнота, рвота и боль в верхней части живота . Гастропарез — это хроническое расстройство, поэтому, чтобы поставить диагноз, симптомы должны присутствовать не менее трёх месяцев .
Раньше это нарушение называли гастростазом .
Гастропарез
Гастропарез относится к расстройствам, а не к болезням. Болезнь — это патологический процесс, при котором врачи могут увидеть отклонения в анализах или при визуальных обследованиях, например язву желудка можно обнаружить при эндоскопии. При расстройстве моторики нарушается двигательная активность органа, но никаких визуальных изменений при этом нет.
Распространённость гастропареза
Точная распространённость неизвестна, главным образом потому, что для этого требуется исследовать опорожнение желудка. Такие обследования не проводились на популяционном уровне, обычно они выполняются только в частных клиниках по назначению врача.
Гастропарез может возникнуть в любом возрасте, но чаще всего встречается у молодых и зрелых женщин .
Причины гастропареза
К причинам, из-за которых может замедляться опорожнение желудка, относятся:
- Сахарный диабет. В исследовании за десятилетний период болезни гастропарез развился у 5,2 % пациентов с диабетом 1-го типа и у 1 % с диабетом 2-го типа . Примерно у 50 % пациентов с диабетом гастропарез начинается остро, у 33 % обострения возникают периодически, а у 10 % наблюдается циклический характер заболевания .
- Острая вирусная желудочно-кишечная инфекция, например ротавирусная и энтеровирусная.
- Операции, при которых мог повредиться блуждающий нерв. К гастропарезу может привести частичная резекция желудка или ваготомия (удаление части желудка или пересечение блуждающего нерва, который связывает желудок с нервной системой), бариатрическая операция при ожирении, антирефлюксная хирургия при ГЭРБ и в целом любая операция на пищеводе, желудке, двенадцатиперстной кишке или поджелудочной железе, которая может осложниться повреждением блуждающего нерва.
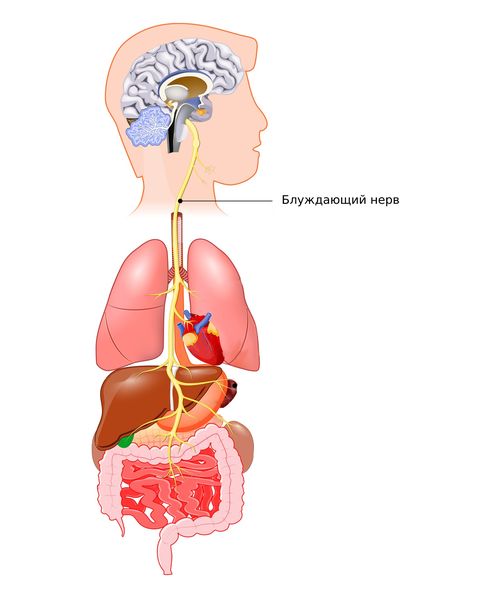
Блуждающий нерв
- Гипотиреоз.
- Определённые неврологические расстройства (например, болезнь Паркинсона, рассеянный склероз, амилоидная нейропатия).
- Некоторые заболевания соединительной ткани (склеродермия, амилоидоз).
- Некоторые лекарственные средства (опиоиды, некоторые антидепрессанты, препараты для лечения гиперактивного мочевого пузыря) .
Иногда причины гастропареза выявить не удаётся, в таких случаях его называют идиопатическим.
Чаще всего гастропарез развивается при сахарном диабете, приёме лекарств, после операций или по неизвестной причине. Причём при диабете он возникает, если не контролировать уровень сахара или когда болезнь существует довольно давно .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гастропареза
Основными симптомами гастропареза являются тошнота и рвота. Также пациенты могут испытывать чувство переполнения желудка, ранее насыщение, жаловаться на отрыжку, вздутие и боль в верхней части живота .
Симптомы обычно возникают после приёма пищи. Очень важно контролировать проявления расстройства, а не ограничивать питание или избегать каких-либо продуктов, так как из-за этого снижается аппетит, а затем и вес.
В тяжёлых случаях из-за нарушения опорожнения желудка и частых рвот в тонкую кишку поступает меньше питательных веществ, в результате чего пациент начинает худеть .
При выраженных симптомах, рвоте более четырёх раз в день и потери веса может потребоваться госпитализация .
Патогенез гастропареза
При гастропарезе замедляется опорожнение желудка, что связано со снижением тонуса мышц и ослаблением перистальтики. Из-за этого возникают симптомы расстройства: тошнота, рвота, раннее насыщение, чувство переполнения, вздутие и боли в верхней части живота после еды .
Важным патофизиологическим звеном гастропареза является нарушение аккомодации желудка и повышенная чувствительность его нервных окончаний к растяжению .
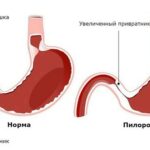
В норме при приёме пищи дно и проксимальная (верхняя) часть желудка расслабляются, т. е. его объём увеличивается. Это позволяет сохранить нормальное внутрижелудочное давление независимо от количества пищи. При нарушении аккомодации дно и проксимальный отдел недостаточно расслабляются. Из-за этого нарушается распределение пищи в желудке — она сразу попадает в антральный, или выходной, отдел и растягивает его. Желудок очень чувствителен к растяжению, поэтому пациент ощущает насыщение и переполнение желудка. Чрезмерно повышенное внутрижелудочное давление приводит к вздутию и боли в верхней части живота.
В норме в антральном отделе возникают перистальтические волны, которые перемешивают и измельчают содержимое, а затем опорожняют его в двенадцатиперстную кишку. При гастропарезе моторика антрального отдела снижена, содержимое желудка не опорожняется, что приводит к ощущению тошноты и рвоте — эвакуации непереваренной пищи через рот.
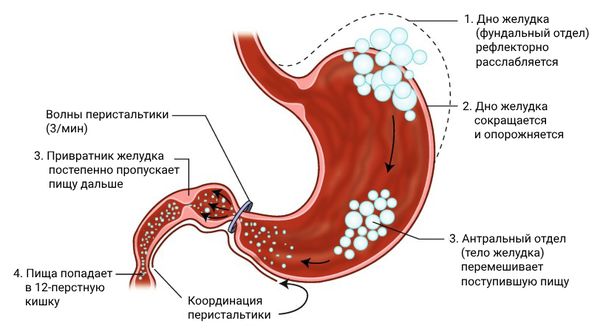
Анатомия и физиология желудка
Классификация и стадии развития гастропареза
По причине расстройства выделяют:
- диабетический гастропарез;
- постинфекционный;
- постоперационный (может возникнуть как сразу после операции, так и через несколько лет );
- гастропарез на фоне хронического неврологического заболевания или болезни соединительной ткани;
- лекарственный;
- идиопатический.
В зависимости от выраженности симптомов диабетический гастропарез делят на три степени тяжести:
- 1 степень (лёгкий гастропарез). Симптомы относительно легко контролируются, вес остаётся нормальным при обычном питании или слегка модифицированной диете.
- 2 степень (средней тяжести). Симптомы умеренно выражены, частично контролируются лекарствами, изменением питания и образа жизни.
- 3 степень (тяжёлый). Симптомы устойчивы, восстановить работу желудка не удаётся, даже принимая лекарства. Пациенту приходится часто обращаться к врачу, ложиться в больницу, поддерживать достаточный уровень питания обычным способом он не может. Кроме комбинированной медикаментозной терапии, нередко требуется энтеральное или парентеральное питание, т. е. через зонд или капельницы, а также эндоскопическое или хирургическое лечение .
Осложнения гастропареза
Гастропарез может вызвать следующие осложнения:
- Тяжёлое обезвоживание. Длительная рвота может привести к обезвоживанию, что сопровождается жаждой, уменьшением мочеиспускания, сухостью кожи и общей слабостью. В тяжёлых ситуациях снижается давление и нарушается сознание.
- Мальнутрицию, или недостаточность питания. Сниженный аппетит, нехватка калорий или невозможность из-за рвоты усвоить достаточно питательных веществ приводит к их дефициту и снижению массы тела. Симптомы нехватки питательных веществ: быстрая потеря веса, истончение подкожно-жировой клетчатки, хорошо заметные контуры рёбер и тазовых костей, бледная огрубевшая сухая холодная кожа, ломкие ногти и волосы, вялость и слабость, иногда появляются коричневые пигментные пятна.
- Возникновение безоаров. Не переваренная в желудке пища может превратиться в твёрдую массу, называемую безоаром. Безоары могут вызывать тошноту, рвоту и угрожать жизни, если они препятствуют попаданию пищи в тонкий кишечник. Также они могут спровоцировать развитие язвы желудка и желудочно-кишечное кровотечение .
- Непредсказуемые изменения уровня сахара в крови. Хотя гастропарез не вызывает диабет, частые изменения количества пищи и скорости её поступления в тонкий кишечник могут привести к колебаниям уровня сахара в крови, которые усугубляют диабет. В свою очередь, плохой контроль за уровнем сахара усиливает гастропарез.
- Снижение качества жизни. Симптомы могут затруднять работу и нарушать привычный ход жизни. Так как приём пищи вызывает неприятные симптомы, пациенты меньше едят, редко получают удовольствие от пищи, отказываются от совместных семейных посиделок за ужином, походов с друзьями в кафе и т. д. Если после еды часто возникает рвота, им нужно заранее узнавать, где находятся уборные. При тяжёлых формах гастропареза может потребоваться парентеральное питание — специальные смеси, вводимые через внутривенную капельницу. Это очень ограничивает в выходах из дома и путешествиях .
В основном осложнения возникают, если гастропарез уже давно беспокоит пациента .
Диагностика гастропареза
Для диагностики гастропареза потребуется сбор анамнеза (истории болезни), анкетирование, осмотр и инструментальные методы.
Сбор анамнеза и анкетирование
На приёме врач спросит:
- беспокоит ли тошнота и рвота;
- сколько раз была рвота за последние 24 часа;
- есть ли вздутие живота, получается ли доесть блюдо обычного объёма, беспокоит ли чувство переполнения желудка после еды или раннее насыщение;
- возникают ли боли в верхней части живота.
Чтобы оценить выраженность симптомов и контролировать успешность лечения, используют GCSI — индекс кардинальных симптомов гастропареза. Это инструмент для оценки симптомов на основе данных пациента, подходящий для ежедневного контроля, как дневник. Недавно вышла свежая модификация от Американского общества нейрогастроэнтерологии и моторики (ANMS GCSI-DD) . Этот дневник разработан для наблюдения за пациентами с идиопатическим и диабетическим гастропарезом.
Пациентов просят оценить симптомы по шкале от 0 до 4, где 0 — отсутствие, а 4 — очень тяжёлая степень. Также нужно указать, сколько раз была рвота за последние 24 часа.
Дневник индекса основных симптомов гастропареза (ANMS GCSI-DD)
| Симптомы | Не беспокоит (0) | В лёгкой степени (1) | В умеренной степени (2) | В тяжёлой степени (3) | В очень тяжёлой степени (4) |
|---|---|---|---|---|---|
| А. Вздутие живота (ощущение, что вам нужно расстегнуть одежду) | |||||
| 1. Тошнота | |||||
| 2. Неспособность доесть блюдо обычного объёма | |||||
| 3. Чувство чрезмерного переполнения желудка после еды | |||||
| 4. Боль в верхней части живота (выше пупка) | |||||
| 5. Сколько раз была рвота за последние 24 часа _____ от 0 (отсутствие эпизодов рвоты) до 4 (четыре или более эпизодов рвоты). Также нужно уточнить количество рвотных масс и было ли несколько приступов рвоты за один поход в туалет или за несколько. | |||||
Затем нужно сложить баллы по каждому из пяти пунктов симптомов (тошнота, раннее насыщение, чувство переполнения, боль в верхней части живота и количество эпизодов рвоты). После этого результат делится на 5. Таким образом, получаем итоговый балл: 0, 1, 2, 3 или 4, что соответствует тяжести состояния.
Если снижен вес, то необходимо исключить расстройства пищевого поведения, в особенности избирательное или ограничительное расстройство приёма пищи (ARFID) и нервную анорексию. Для этого обычно используют тесты SCOFF, EAT-26 или другие похожие опросники.
Тест SCOFF содержит вопросы, на которые нужно отвечать «Да» или «Нет»:
- Sick (тошнота): вызываете ли вы рвоту, когда чувствуете себя переевшим?
- Control (контроль): беспокоит ли вас утрата контроля над тем, сколько вы едите?
- Over (более): за последние 3 месяца вы потеряли 6,35 кг и более?
- Fat (толстый): чувствуете ли вы себя «в теле», хотя окружающие говорят, что вы худой?
- Food (еда): вы слишком часто думаете о еде, и она доминирует в вашей жизни?
Два и более ответа «Да» означают, что у человека может быть расстройство пищевого поведения.
Тест EAT-26 содержит 26 похожих вопросов, которые тоже помогают оценить вероятность этого расстройства. Для уточнения диагноза и дальнейшего лечения рекомендуется обратиться к психотерапевту или психиатру.
Осмотр
При осмотре врач может обнаружить вздутие и болезненность в верхней части живота. На более поздних стадиях появляются признаки недостаточности питания или обезвоживания: низкая масса тела, истончение подкожно-жировой клетчатки, бледная огрубевшая сухая холодная кожа, ломкие ногти и волосы и другие симптомы. В тяжёлых ситуациях снижается давление и нарушается сознание.
Инструментальная и лабораторная диагностика
При симптомах гастропареза сперва нужно исключить механическую обструкцию верхних отделов желудочно-кишечного тракта. Для этого проводят эзофагогастродуоденоскопию (ЭГДС).
ЭГДС
Задержка пищи в желудке часто выявляется во время ЭГДС, однако это не следует рассматривать как диагностический критерий гастропареза, так как пища в желудке может задерживаться и по другим причинам.
Стандартным тестом, исключающим или подтверждающим гастропарез, является четырёхчасовое сцинтиграфическое исследование опорожнения желудка. Обследование длится около четырёх часов, не дольше, так как за это время даже твёрдая пища покидает желудок. Гастропарез подтверждается, если через два часа после еды в желудке остаётся более 60 % принятой пищи и/или через четыре часа — более 10 % .
За 48 часов до обследования рекомендуется прекратить приём лекарств, которые могут повлиять на результаты теста: опиоидов, прокинетиков, противорвотных средств и нейромодуляторов .
Сцинтиграфия желудка доступна не во всех городах, поэтому вместо неё может проводиться рентгенологическое исследование с барием. Но следует помнить, что это обследование позволяет только исключить механическую обструкцию выходного отдела желудка, но не подтвердить гастропарез. Чувствительность рентгеноконтрастного исследования при гастропарезе составляет 34 %, а специфичность 97 % . Т. е. если выявлен гастропарез, то он на самом деле есть лишь в 34 % случаев, но при этом если гастропарез не обнаружен, то в 97 % его действительно нет.
При подозрении на непроходимость тонкой кишки рекомендуется сделать обзорную рентгенографию органов брюшной полости .
УЗИ желудка обладает низкой чувствительностью — его эффективность сильно зависит от опыта узиста и позы пациента. Кроме того, этот метод не позволяет различить твёрдые и жидкие компоненты пищи .
Также при первичной диагностике могут потребоваться общие анализы крови и мочи.
Дифференциальная диагностика
Гастропарез следует отличать от следующих заболеваний:
- Механической непроходимости. В первую очередь нужно исключить органическую патологию, которая может мешать пище продвигаться из желудка в двенадцатиперстную кишку. Причин для этого множество, начиная от стеноза привратника (выходного отдела желудка) из-за рубцовых изменений при язве желудка и двенадцатиперстной кишки, заканчивая новообразованиями. Для уточнения используют ЭГДС и рентгенографию .
- Функциональной диспепсии. Раннее насыщение, чувство сытости после приёма пищи, боль в верхней части живота или жжение относятся к основным симптомам функциональной диспепсии, тогда как тошнота и рвота более характерны для гастропареза . Функциональная диспепсия и гаспропарез имеют схожие механизмы, но при этом остаются совершенно разными расстройствами. Помимо жалоб, они отличаются тем, что гастропарез может привести к осложнениям (обезвоживанию, недостаточности питания, возникновению безоаров и др.), а функциональная диспепсия имеет более доброкачественное течение, без осложнений, максимум симптомы могут снижать качество жизни. Также в корне отличается и лечение. При функциональной диспепсии могут использоваться нейромодуляторы (антидепрессанты и нейролептики), при гастропарезе они неэффективны. Тогда как при гастропарезе может проводиться хирургическое лечение, которого не будет при функциональной диспепсии .
- Психического заболевания. Рвота, снижение веса и другие симптомы гастропареза могут быть проявлением психических заболеваний (например, депрессии или тревоги), классических расстройств пищевого поведения (например, нервной анорексии и булимии), психогенной рвоты или побочным эффектом психотропных препаратов. Отличить задержку опорожнения пищи от расстройства пищевого поведения со рвотой бывает очень сложно. Может помочь тщательный сбор анамнеза и проведение психологических тестов (EAT-26, SCOFF). Врач обязательно уточнит, возникает ли рвота самостоятельно или человек вызывает её сам. Однако известны случаи, когда у пациентов с анорексией были физиологические нарушения со стороны желудка, такие как задержка опорожнения или нарушение ритма, что затрудняет диагностику .
- Синдрома руминации (пережёвывания пищи). Это расстройство поведения, которое заключается в отрыгивании непереваренной еды без усилий в ротовую полость в течение нескольких минут после начала или завершения приёма пищи. Срыгиванию не предшествуют тошнота или рвотные позывы. Далее человек пережёвывает пищу и снова проглатывает. В отличие от людей с гастропарезом, у пациентов с синдромом руминации желудок опорожняется нормально .
- Синдром циклической рвоты. Проявляется повторяющимися эпизодами сильной тошноты и рвоты, которые длятся от нескольких часов до нескольких дней. Между такими эпизодами могут быть бессимптомные периоды различной продолжительности. Предположить этот синдром можно, если было хотя бы три отдельных эпизода за предыдущий год или два эпизода за последние шесть месяцев с интервалом не менее недели.
- Синдром хронической тошноты и рвоты. Это тоже функциональное расстройство, проявляющееся по крайней мере одним эпизодом сильной тошноты и рвоты в неделю и/или одним или несколькими эпизодами рвоты в неделю. При этих расстройствах отсутствуют признаки органических, системных или метаболических заболеваний, которые могли бы объяснить симптомы при обычных обследованиях .
Лечение гастропареза
Лечение гастропареза может включать диету, приём препаратов и хирургическое лечение.
Диета
Чтобы усилить опорожнение желудка и облегчить симптомы, рекомендуется питаться измельчённой и пюреобразной пищей с низким содержанием жиров. В тяжёлых ситуациях при трудноизлечимом гастропарезе с потерей веса и/или дефицитом питательных веществ пациента могут госпитализировать и назначить специальные нутритивные смеси для питания через рот, зонд или внутривенно .
Чек-лист по питанию от клиники Mэйо (одного из крупнейших частных медицинских и исследовательских центров мира):
- ешьте меньше и чаще (4–6 раз в день );
- тщательно пережёвывайте пищу;
- ешьте хорошо приготовленные фрукты и овощи, а не сырые;
- избегайте волокнистых фруктов и овощей (например, моркови, свёклы, картофеля, тыквы, болгарского перца, огурцов, авокадо, граната, груши, киви, яблок, бананов, клубники и инжира);
- выбирайте в основном продукты с низким содержанием жира, но если вы нормально его переносите, то добавьте в свой рацион небольшие порции жирной пищи;
- попробуйте есть супы и протёртые продукты, так как они легко перевариваются;
- выпивайте от 1 до 1,5 литров воды в день;
- выполняйте лёгкие физические упражнения после еды, например отправляйтесь на прогулку;
- избегайте газированных напитков, алкоголя и курения;
- старайтесь не ложиться в течение двух часов после еды .
Патогенетическая терапия
При лечении идиопатического и диабетического гастропареза могут применяться лекарства, но при этом должны учитываться преимущества и риски лечения. Наиболее исследованными препаратами, помогающими пище быстрее проходить через желудок, считаются Метоклопрамид и Домперидон.
Метоклопрамид одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) США для лечения гастропареза. В российских инструкциях к препарату также есть показание «диабетический гастропарез». Однако Метоклопрамид может вызывать побочные эффекты, включая позднюю дискинезию, при которой после длительного лечения у человека начинают непроизвольно сокращаться мышцы лица, т. е. возникает тик. Поздняя дискинезия при применении Метоклопрамида наблюдается < 0,1 % пациентов . К группам высокого риска развития осложнений на фоне лечения этим препаратом относятся пожилые женщины, диабетики, пациенты с печёночной или почечной недостаточностью, а также люди, принимающие антипсихотические препараты, уменьшающие неврологические осложнения. Метоклопрамид рекомендуется использовать не дольше 12 недель и только у пациентов младше 65 лет.
Также в инструкции к Метоклопрамиду FDA указало, что примерно у 10 % пациентов наблюдалось беспокойство, сонливость, утомляемость и вялость .
Домперидон применяется для облегчения тошноты и рвоты, препарат одобрен Европейским обществом нейрогастроэнтерологии и моторики (ESNM), а также Объединённой европейской федерацией гастроэнтерологов (UEG) как эффективное средство при гастропарезе . Однако это лекарство может вызывать аритмию, при которой удлиняется интервал QT. В инструкциях к препарату указано, что его нужно принимать не дольше одной недели, но по назначению врача приём может быть продлён до четырёх недель.
Домперидон был исследован на больных идиопатическим, диабетическим и послеоперационным гастропарезом. После лечения у этих пациентов уменьшилась частота и интенсивность симптомов .
Остальные группы препаратов в российских инструкциях не имеют показаний для лечения гастропареза, или данных для их назначения пока недостаточно.
НЕ рекомендованные препараты: центральные нейромодуляторы, агонисты грелина, Галоперидол.
Другие лекарственные методы лечения
Пациентам с диабетическим гастропарезом необходимо контролировать и поддерживать оптимальный уровень сахара в крови.
Также было доказано, что во время обострения гастропареза при диабетической форме непрерывная подкожная инфузия инсулина и постоянный мониторинг уровня глюкозы помогали уменьшить симптомы: тошноту, рвоту, раннее насыщение и вздутие живота. Также у пациентов улучшилось качество жизни. Непрерывная подкожная инфузия инсулина достаточно безопасна, риск развития гипогликемии минимален .
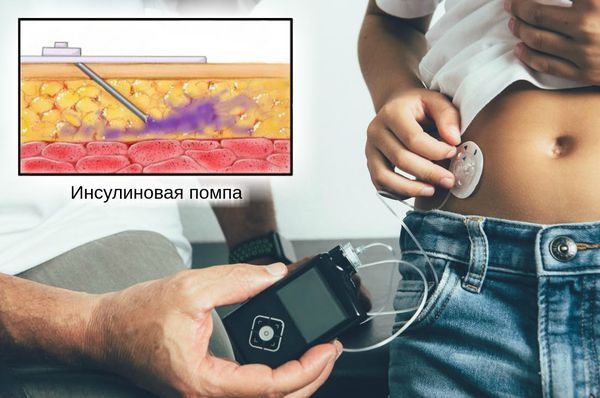
Непрерывная подкожная инфузия инсулина
Нефармакологическая терапия
В качестве паллиативной помощи, чтобы облегчить состояние неизлечимо больных пациентов, может применяться электростимуляция желудка.
Согласно данным исследований, для лечения гастропареза не рекомендуется делать инъекции ботулинического токсина в пилорический сфинктер .
Хирургическое лечение
При симптомах, устойчивых к медикаментозной терапии, может применяться пилоромиотомия — рассечение мышечного слоя сфинктера, который ведёт из желудка в двенадцатиперстную кишку. Эта операция позволяет увеличить размер отверстия и помочь пище быстрее эвакуироваться из желудка.
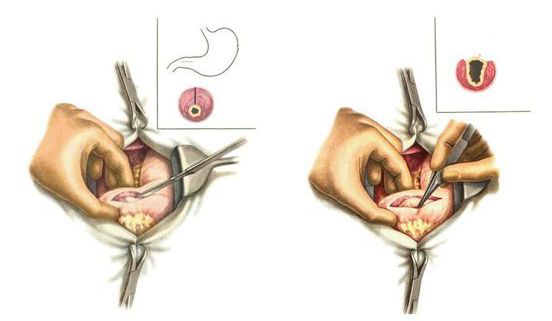
Пилоромиотомия
Среди современных методов выделяют желудочную пероральную эндоскопическую пилоромиотомию (G-POEM) . Однако эта процедура эффективна не для всех пациентов. Чтобы спрогнозировать результаты лечения, до операции рекомендуется исследовать желудок с помощью зонда Endo-FLIP .
Результаты эндоскопической пилоромиотомии сопоставимы с хирургической миотомией (традиционной или лапароскопической), но после эндоскопического лечения возникает меньше осложнений и короче срок пребывания в больнице .
Прогноз. Профилактика
Прогноз зависит от причины гастропареза. При постинфекционной форме симптомы с большой вероятностью со временем исчезнут . У пациентов с диабетическим гастропарезом риск обострения и тяжесть течения связаны с уровнем глюкозы в крови .
Прогноз хуже при избыточном весе или ожирении, регулярном курении, умеренной или сильной боли в животе, выраженном гастроэзофагеальном рефлюксе, умеренной или тяжёлой депрессии, приёме болеутоляющих средств . Обезболивающие при гастропарезе обычно не помогают, и они не указаны ни в одних рекомендациях.
Обычно гастропарез не снижает продолжительность жизни, но сильно ухудшает её качество и может приводить к развитию психических расстройств, например депрессии. Высокий уровень смертности у пациентов с гастропарезом в значительной степени связан не с самим расстройством, а с сопутствующими сердечно-сосудистыми патологиями на фоне диабета .
Первичной профилактики гастропареза не существует, потому что на многие причины нельзя повлиять, например не получится предотвратить гастропарез, развивающийся после инфекции, операции или на фоне хронических заболеваний (склеродермии и др.).
Список литературы
- Schol J., Wauters L., Dickman R. et al. United European Gastroenterology (UEG) and European Society for Neurogastroenterology and Motility (ESNM) consensus on gastroparesis // United European Gastroenterol J. — 2021. — № 3. — Р. 287–306. ссылка
- Camilleri M., Kuo B., Nguyen L. ACG Clinical Guideline: Gastroparesis // Am J Gastroenterol. — 2022. — № 8. — Р. 1197–1220. ссылка
- Camilleri M., Parkman H. P., Shafi M. A. et al. Clinical guideline: Management of gastroparesis // Am J Gastroenterol. — 2013. — № 1. — Р. 18–37.ссылка
- Gastroparesis // Mayo Clinic. — 2022.
- Шептулин А. А., Трухманов А. С., Сторонова О. А., Румянцева Д. Е. Согласительное совещание Европейского общества нейрогастроэнтерологии и моторики по гастропарезу (2020): какие вопросы остаются нерешёнными? // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2022. — № 4. — С. 89–94.
- Маев И. В., Самсонов А. А., Бордин Д. С., Андреев Д. Н. Гастропарез: этиология, патогенез, диагностика и терапия // Фарматека. — 2015. — № 2. — С. 12–20.
- Gastroparesis // National Organization for Rare Disorders. — 2012.
- Reddivari A. K. R., Mehta P. Gastroparesis // StatPearls Publishing. — 2023.ссылка
- Gastroparesis // National Health Service. — 2023.
- Gastroparesis // National Institute of Diabetes and Digestive and Kidney Diseases. — 2018.
- Krishnasamy S., Abell T. L. Diabetic Gastroparesis: Principles and Current Trends in Management // Diabetes Ther. — 2018. — Р. 1–42.
- Туркина С. В., Стаценко М. Е. Желудочно-кишечные осложнения пациентов с сахарным диабетом: вопросы диагностики и лечения // Лекарственный вестник. — 2018. — № 2. — С. 14–22.
- User Manuel for the ANMS GCSI-DD // Food and Drug Administration. — 2018.
- Алгоритмы специализированной медицинской помощи больным сахарным диабетом / под ред. И. И. Дедова, М. В. Шестаковой, А. Ю. Майорова. — 10-й выпуск. — М., 2021. — 221 с.
- Koch K. L., Van Natta M. L., Parkman H. P. et al. Subtypes of gastroparesis (GP) and functional dyspepsia (FD) based on gastric myoelectrical activity (GMA) in response to the water load satiety test WLST // Abstracts of the 19th ANMS Annual Meeting. — 2021.
- Black C. J., Paine P. A., Agrawal A. et al British Society of Gastroenterology guidelines on the management of functional dyspepsia // Gut. — 2022. — № 9. — Р. 1697–1723.ссылка
- Camilleri M. Gastroparesis: Etiology, clinical manifestations, and diagnosis // UpToDate. — 2023.
- Rome IV Criteria. A. Esophageal Disorders // Rome Foundation. [Электронный ресурс]. Дата обращения: 25.10.2023.
- Gan S.-I. Gastric outlet obstruction in adults Literature review current through // UpToDate. — 2023.
- Buddam А., Hoilat G. J., Dacha S. Gastric Stasis // StatPearls Publishing. — 2023. ссылка