Антенатальная гибель плода — это внутриутробная смерть плода, наступившая до начала родов, но после 21 недели беременности. Является причиной 39-42 % мертворождений. У таких детей отсутствует сердцебиение, дыхание, движения и пульсация сосудов пуповины .
Сроки развития плода
Согласно первым комплексным оценкам, каждый год на свет появляется более 7200 мертворождённых детей. Даже в высокоразвитых странах Европы и Северной Америки показатель мертворождения не опускается ниже 1,3 % . Уровень мертворождения в России в 2018 году был равен 5,51 %. При этом доля антенатальной гибели плода составила 91,8 %. Однако за последние пять лет показатель перинатальной смертности (гибели ребёнка до и после родов) стал снижаться .
Чаще внутриутробная гибель плода наблюдается у девочек-подростков в силу незрелости организма, а также у беременных 35 лет и старше. К этому возрасту у женщины, как правило, возникает ряд хронических заболеваний, снижается овариальный резерв — запас фолликулов в яичниках. Всё это является риском неразвивающейся беременности по причине хромосомной патологии плода.
Также риск антенатальной потери выше у женщин с более чем двумя родами в анамнезе, привычным невынашиванием беременности, искусственными абортами, многоплодными беременностями, наличием послеоперационного рубца на матке и при экстракорпоральном оплодотворении (ЭКО) .
Существует множество причин внутриутробной гибели плода. Они могут быть как со стороны самого плода, так и стороны матери .
Непосредственной причиной смерти является дистресс-синдром плода. Он подразумевает под собой все нарушения функционального состояния плода, в первую очередь, его движений и сердцебиения.
Опосредованные причины антенатальной гибели плода:
- Врождённые аномалии развития плода — синдром Дауна, синдром Патау, синдром Эдвардса и др.
- Инфицирование плода в утробе матери. Чаще всего это происходит при:
- инвазивной диагностике и лечении беременной — амниоцентезе (во время удаления излишков околоплодных вод, введения лекарств или пункции амниотической оболочки), пунктировании сосудов пуповины и др.;
- нарушении стерильности во время введения препаратов крови внутрь матки через сосуды пуповины (например, при переливании эритроцитарной массы плоду с гемолитической болезнью);
- преждевременном разрыве околоплодных оболочек в случае пролонгированной беременности;
- общих инфекциях беременной — TORCH-инфекциях, сифилисе, туберкулёзе, урогенитальном хламидиозе и ВИЧ-инфекции .
- Экстрагенитальные заболевания матери — сахарный диабет, нарушения работы щитовидной железы, почек и надпочечников, травмы, злоупотребление алкоголем и курение, особенно при наличии воспалений урогенитального тракта.
- Особенности течения беременности:
- различные формы позднего токсикоза;
- угроза прерывания беременности;
- истмико-цервикальная и фетоплацентарная недостаточность;
- инфекционные заболевания;
- нарушение кровотока в матке и плаценте;
- тазовое предлежании плода.
- Неустановленные причины.
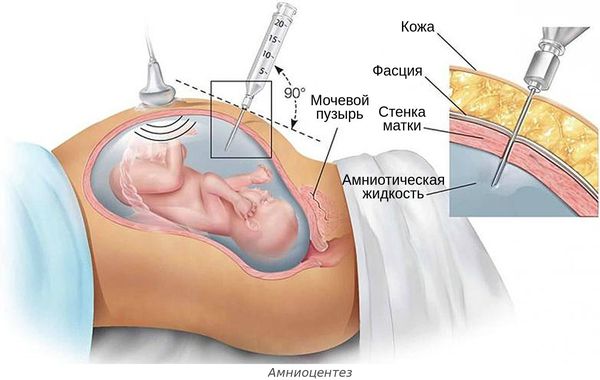
Амниоцентез
Инфекция может быть вирусной (цитомегаловирусы, вирусы простого герпеса, краснухи, Коксаки, ВИЧ), бактериальной (хламидии, микоплазмы, уреаплазмы, стрептококки группы В, энтеробактерии, кишечная палочка) и грибковой (кандидоз).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы антенатальной гибели плода
Процесс внутриутробной гибели плода далеко не всегда может сопровождаться изменениями в самочувствии женщины. Иногда беременная отмечает более частые шевеления плода, но позже происходит их полное прекращение. Это говорит об острой гипоксии плода — снижении содержания кислорода в организме . Однако часто гибель малыша наступает незаметно для матери и врача, что приводит к поздней диагностике антенатальной смерти плода .
В течение первых трёх дней гибели малыша пациентка может обратить внимание на изменения своего состояния:
- прекращаются шевеления плода;
- уменьшается размер молочных желёз, снижается их напряжение;
- живот перестаёт увеличиваться в объёме;
- возникает слабость, недомогание, тяжесть внизу живота.
Если с момента гибели плода в утробе матери прошло несколько недель, могут присоединяться признаки воспалительной реакции:
- повышение температуры до 38 ℃;
- сильные тянущие боли внизу живота;
- головная боль и головокружение;
- сонливость;
- нарушение сознания .
Патогенез антенатальной гибели плода
Несмотря на то, что внутриутробная гибель плода является общемировой проблемой, вопросы её патогенеза остаются нерешёнными . В связи с этим проводится множество исследований, в частности исследования плаценты — предполагается, что её изменения являются основной или одной из главных причин смерти плода. Установить фактическую причину при аутопсии (вскрытии) мертворождённого довольно трудно .
Суть патогенеза заключается в нарушении функции плаценты, развитии хронической плацентарной недостаточности, нарушении кровоснабжения плода, его росте и развитии. Поражаются внутренние органы плода — развивается внутриутробная пневмония, менингит и др. В какой-то момент происходит нарушение нормального функционирования плаценты, развивается острая плацентарная недостаточность и плод погибает.
Профессором И. В. Бариновой в 2015 году были представлены два типа плодовых потерь при внутриутробной гипоксии. Каждому из них характерно своеобразное сочетание патогенетических факторов, связанных с матерью, плацентой и плодом.
Патогенез первого типа отличается комплексом таких признаков, как ранняя тяжёлая преэклампсия и васкулопатия, т. е. патологическое изменение сосудов базальной пластинки плаценты (неполноценная перестройка спиральных артерий, необходимая для улучшения кровоснабжения плода, острый атероз, тромбоз и кровотечения). Всё это нарушает циркуляцию материнской крови в плаценте .
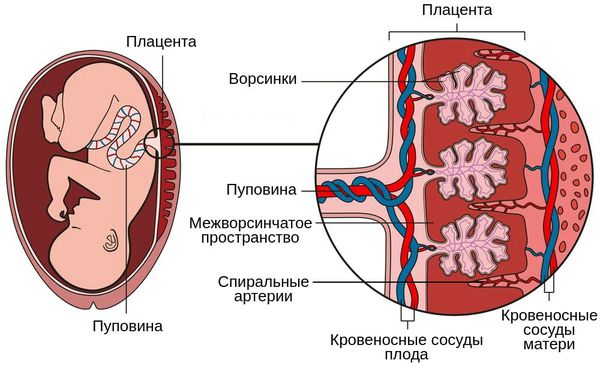
Плацентарное кровообращение
Патогенез второго типа обусловлен нарушением циркуляции в плодовой части плаценты, незрелостью ворсин относительно срока беременности, а также васкулопатией сосудов плода и тромбозом ворсин.
Эти основные звенья патогенеза антенатальной гибели позволяют своевременно профилактировать и назначать патогенетическую терапию фетоплацентарной недостаточности .
Классификация и стадии развития антенатальной гибели плода
Пока не существует общепринятой классификации внутриутробной гибели плода. Однако изучение причин перинатальной смертности привело к появлению двух понятий:
- «Необъяснимое» мертворождение — внезапная гибель малыша наступает по неизвестным причинам. Установить их можно только после анатомического вскрытия плода и исследования плаценты. Зачастую выявляются аномалии опорно-двигательной и нервной системы, несовместимые с жизнью, а также поражения сердечно-сосудистой системы, в частности фатальная аритмия — нарушение сердечного ритма.
- Мертворождение, связанное с задержкой роста плода — гибель плода обусловлена нарушениями обмена веществ, поступления кислорода и кровоснабжения плода из-за материнских факторов, а также факторов, связанных с плодом и плацентой .
Полноценное гистологическое исследование внутриутробно погибшего плода необходимо для установления причины его смерти. Некоторые матери отказываются от него, но это неправильно. Дело в том, что у многих женщин с гибелью плода в анамнезе повышается риск повторных потерь при следующих беременностях . Поэтому исследование причин мертворождения позволит предотвратить повторение этой трагедии в будущем.
Осложнения антенатальной гибели плода
При своевременном обращении к доктору антенатальная гибель плода не приводит к осложнениям. Если же пациентка обратилась за медицинской помощью спустя больше двух недель после смерти ребёнка, то у неё с большой вероятностью могут развиваться такие осложнения, как:
- Кровотечение во время и после родов.
- Гнойно-септические осложнения:
- хориоамнионит — воспаление стенок плодного пузыря и заражение инфекцией околоплодных вод;
- послеродовой метроэндометрит — воспаление мышечной и слизистой оболочки стенки матки;
- инфекции послеоперационной раны — может возникнуть, если роды проходили путём кесарева сечения, например, при раннем отделении плаценты;
- послеродовой сепсис — заражение крови.
Чтобы избежать их, необходимо тщательно наблюдать за состоянием пациентки и выполнять профилактические мероприятия:
- плановое проведение родов при высоком риске кровотечения;
- профилактика анемии;
- гемостатическая терапия;
- пережатие пуповины ребёнка не раньше первой минуты после рождения;
- строгое соблюдение стерильности при выполнении кесарева сечения и вагинальных исследований во время родов;
- использование индивидуальных комплектов при родоразрешении;
- отказ от катетеризации мочевого пузыря и эпизиотомии (рассечения задней стенки влагалища) без явной необходимости;
- профилактический приём антибиотиков после выполнения инвазивной диагностики или при длительном безводном периоде;
- ранняя выписка из родильного дома (на третьи сутки после родов) .
Эпизиотомия
Антенатальная гибель плода является серьёзным состоянием при многоплодной беременности. В случае дихориальной беременности (когда малыши развиваются независимо друг от друга: каждый имеет свои жизненно важные структуры — плодный мешок и плаценту) гибель близнеца не влияет на другого ребёнка. При монохориальной беременности (когда у малышей одна плацента на двоих) риски повреждения второго плода существенно выше:
- в 12 % случаев происходит гибель второго ребёнка;
- в 18 % случаев у него диагностируются неврологические нарушения.
В связи с этим рекомендован контроль показателей эхокардиографии (УЗИ сердца), оценка мозгового кровотока (УЗИ головного мозга) и МРТ выжившего плода .
Помимо прочих осложнений у женщины может возникнуть депрессия, тревожное и посттравматическое расстройство на почве пережитой трагедии или чувства вины. У неё может развиться страх перед будущей беременностью, желание избежать её . В этих случаях пациентке требуется психотерапевтическая помощь.
Диагностика антенатальной гибели плода
После того как женщина обращается к врачу с жалобами на недомогание и отсутствие шевеления плода, врач направляет пациентку на диагностическое обследование. Оно позволяет поставить точный диагноз.
Постановка диагноза внутриутробной гибели плода включает следующие этапы обследования:
- Выслушивание сердечных сокращений плода специальным стетоскопом. Обычным медицинским стетоскопом в данном случае услышать сердцебиение невозможно. Для этого существует деревянный акушерский стетоскоп. Он отличается широкой воронкой, которая плотно прикладывается к животу беременной.
- Выслушивание сердечных сокращений фетальным аудиодопплером и/или монитором. Фетальный допплер можно использовать даже в домашних условиях, начиная с 12-ой недели беременности. Для этого женщине нужно лечь на спину и для чёткого сигнала нанести гель на те участки живота, которые будут соприкасаться с датчиком. Сам допплер нужно передвигать медленно, без резких движений. Длительность исследования — 3-7 минут.
- Ультразвуковое исследование плода (УЗИ). Этот метод является одним из самых достоверных для диагностики внутриутробной гибели плода. С его помощью доктор констатирует отсутствие сердцебиения у малыша .

Выслушивание сердечных сокращений плода специальным стетоскопом и фетальным допплером
Анализы для диагностики внутриутробной гибели плода на позднем сроке беременности не так важны. Отсутствия шевелений плода в течение нескольких дней и сердцебиения по данным УЗИ достаточно для правильной постановки диагноза.
Лечение антенатальной гибели плода
При подтверждённом диагнозе антенатальной гибели плода показана экстренная госпитализация и принятие решения о методе и сроке родоразрешения. Чем меньше интервал между установленным диагнозом и родоразрешением, тем меньше риск возникновения осложнений во время и после родов.
Выбор метода определяется индивидуально, на основании клинических данных и особенностей акушерской ситуации. Оптимальным вариантом родоразрешения при антенатальной гибели плода являются роды через родовые пути. Но иногда выполняется кесарево сечение, например при раннем отделении плаценты от стенок матки, обильном или продолжающемся кровотечении из половых путей.
При родоразрешении беременных с антенатальной гибелью плода, осложнившейся септическим состоянием, показано экстренное оперативное вмешательство. Объём операции решается индивидуально, возможна удаление матки с плодом (экстирпация).
После родов важно тщательно наблюдать за состоянием роженицы, провести профилактику послеродового кровотечения и гнойно-септических осложнений. Необходимо обратить внимание на выделения из половых путей (гнойные или кровянистые), температуру тела, появление озноба, слабости, тянущих болей внизу живота.
Во всех случаях внутриутробной гибели плода показано патологоанатомическое исследование плода и последа (его оболочки). Отказ от исследования по желанию родственников оформляется в соответствии с нормами действующего законодательства .
Самым тяжёлым остаётся вопрос о том, когда же произошла гибель плода. Раньше считалось, что в основе определения времени гибели лежит оценка выраженности процессов мацерации — размягчения и разрыхления тканей плода . Однако наличие признаков мацерации не всегда позволяет достоверно судить о давности наступления гибели, т. к. время её развития зависит от причин гибели малыша.
Прогноз. Профилактика
Потеря беременности является показанием к проведению медицинской, психологической и социальной реабилитации пациенток. Необходим полный комплекс диагностических исследований для выяснения причины гибели плода. Выбор алгоритма обследования базируется на данных анамнеза, особенностях течения беременности и результатах патологоанатомического исследования плода и последа.
Женщины с внутриутробной гибелью плода в анамнезе входят в группу риска данного осложнения при последующих беременностях. Поэтому наступление беременности у таких пациенток требует выполнения комплекса мероприятий по подготовке организма женщины к полноценному зачатию, вынашиванию и рождению здорового ребёнка . Оптимальный интервал между беременностями должен составлять не менее 6 месяцев, чтобы минимизировать потенциальные сложности течения последующей беременности .
При неустановленной причине гибели плода в анамнезе необходимо учитывать данный факт при выработке тактики родоразрешения последующих беременностей.
Профилактика антенатальной гибели плода предполагает:
- ведение здорового образа жизни;
- диагностику и адекватное лечение соматических и хронических инфекционных заболеваний;
- своевременное выявление генетической патологии;
- лечение высокого артериального давления;
- контроль уровня глюкозы в крови при сахарном диабете ;
- предупреждение травм живота;
- прекращение контакта с бытовыми токсичными веществами;
- ликвидацию профессиональных вредностей (переход на другую работу);
- адекватное назначение лекарств в период беременности;
- приём фолиевой кислоты до зачатия;
- комплексное антенатальное наблюдение за состоянием плода ;
- регистрацию шевелений плода на 28 неделе беременности;
- ведение гравидограммы с 24 недели беременности (сводной таблицы данных, регистрирующей динамику течения беременности) — повышает качество диагностики задержки развития плода и снижает риск потери малыша в 1,8 раз .
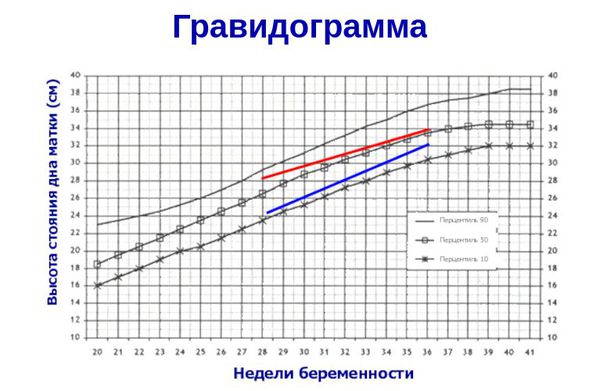
Гравидограмма
Курение увеличивает риск перинатальной смертности на 27 % . Однако чаще антенатальная гибель плода наблюдается у беременных, употребляющих алкоголь — в 6,25 % случаев . Поэтому отказ от вредных привычек значительно увеличивает шансы родить здорового ребёнка.
Список литературы
- Баринова И. В. Патогенез и танатогенез плодовых потерь при антенатальной гипоксии / Автореферат диссертации на соискание учёной степени доктора медицинских наук. — М., 2015. — С. 39-40.
- Беженарь В. Ф., Иванова Л. А., Белитченко Н. В. Стандарты ультразвукового исследования при антенатальной гибели плода / Лучевая диагностика и терапия. — 2019. — № 1 (10). — С. 98-104.
- Глуховец Б. И., Рец Ю. В. Компенсаторные, приспособительные и патологические реакции плода при хронической фетоплацентарной недостаточности // Архив патологии. — 2008. — Т. 70, № 2. — С. 59-62.
- Глуховец Б. И., Глуховец Н. Г. и др. Внутриутробная смерть жизнеспособного плода: нозология, этиология, диагностика. — СПб., 2010. — 90 с.
- Захаренкова Т. Н., Санталова М. А. Клинико-морфологические параллели при антенатальной гибели плода // Проблемы здоровья и экологии. — 2017. — № 3 (53). — С. 18-24.
- Зиганшина М. М., Павлович С. В., Бовин Н. В., Сухих Г. Т. Гуморальное отторжение в генезе акушерской патологии // Акушерство и гинекология. — 2013. — № 6. — С. 3-10.
- Министерство здравоохранения РФ. Клинические рекомендации. Нормальная беременность. — 2019. — 88 с.
- Коротова С. В., Фаткуллина И. Б., Намжилова Л. С., Ли-Ван-Хай А. В. и др. Современный взгляд на проблему антенатальной гибели плода // Сибирский медицинский журнал. — 2014. — № 7 (130). — С. 5-10.
- Всемирная организация здравоохранения. Мировая статистика здравоохранения, 2017: мониторинг показателей здоровья в отношении Целей устойчивого развития. — 2018. — 112 с.ссылка
- Радзинский В. Е. и др. Прегравидарная подготовка: клинический протокол. — М.: Редакция журнала StatusPraesens, 2016. — 84 с.
- Министерство здравоохранения РФ. Приказ № 50 «О совершенствовании акушерско-гинекологической помощи в амбулаторно-поликлинических учреждениях». — 2003.
- Министерство здравоохранения и социального развития РФ. Приказ № 1687 «О медицинских критериях рождения, форме документа о рождении и порядке его выдачи». — 2019.
- Министерство здравоохранения РФ. Протоколы диагностики, лечения и профилактики внутриутробных инфекций у новорожденных детей. — 2-е изд., перераб. и доп. — М., 2002. — 54 с.
- Ремнева О. В., Ершова Е. Г., Чернова А. Е., Кравцова Е. С., Брусенцов И. Г. Антенатальная гибель доношенного плода: факторы риска, возможности телемедицины в её прогнозировании // Современные проблемы науки и образования. — 2018. — № 5.
- Сельков С. А., Павлов О. В. Плацентарные макрофаги. — М., 2007. — 186 с.
- Министерство здравоохранения РФ. Септические осложнения в акушерстве. Клинические рекомендации (протокол лечения). — 2017. — 59 с.
- Серов В. Н., Абубакирова А. М., Баранов И. И. Возможности применения эфферентных методов в лечении наркоманий у беременных // Акушерство и гинекология. — 2001. — № 1. — С. 54-56.
- Серов В. Н., Сухих Г. Т., Прилепская В. Н., Радзинский В. Е. Руководство по амбулаторно-поликлинической помощи в акушерстве и гинекологии. — 3-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2018. — С. 241.
- Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» от 21.11.2011 № 323-ФЗ.
- Щеголев А. И., Туманова У. Н., Ляпин В. М. Патологоанатомическая оценка давности внутриутробной гибели плода // Архив патологии. — 2017. — № 6. — С. 60-65.
- Flenady V., Koopmans L., Middleton P., Frøen J. F., et al. Major risk factors for stillbirth in high-income countries: asystematic review and metaanalysis // Lancet. — 2011. — 377 (9774). — P. 1331-1340. ссылка
- Korteweg F. J., Gordijn S. J., Timmer A., Holm J. P., et al. A placental cause of intra-uterine fetal death depends on the perinatal mortality classification system used // Placenta. — 2008; 29 (1): 71-80. ссылка
- MacDorman M. F., Kirmeyer S., Division of Vital Statistics. The Challenge of Fetal Mortality // NCHS Data Brief. — 2009; 16: 8.ссылка
- Pinar M. H., Singer D. B. Сauses of fetal and neonatal death // Potter s Patholody of the fetus, infant and child. — 2 Ed. Enid Gilbert-Barness. — Mosby, 2007. — P. 307-332.
- Reddy U. M., Laughon S. K., Sun L., Troendle J., et al. Prepregnancy risk factors for antepartum stillbirth in the United States // Obstet. Gynecol. — 2010; 116 (5): 1119-1126. ссылка
- Maslovich M. M., Burke L. M. Intrauterine Fetal Demise // StatPearls Publishing. — 2020.ссылка