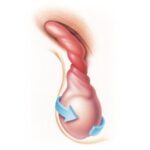
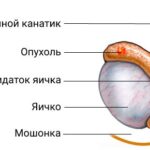
Крипторхизм (Cryptorchidism) — это врождённый или приобретённый порок развития, при котором одно или оба яичка отсутствуют в мошонке. Иногда болезнь называют «неопущение яичка».
Крипторхизм
В норме у доношенного мальчика яички опускаются в мошонку к моменту рождения. Если этого не произошло, необходимо пройти осмотр у уролога или хирурга, после чего врач определит дальнейшие действия.
Распространённость крипторхизма
Крипторхизм — это один из наиболее частых пороков развития у мальчиков. По результатам систематического обзора, у доношенных младенцев и/или с массой тела больше 2,5 кг крипторхизм встречается в 1–4,6 % случаях, у недоношенных и/или с массой тела меньше 2,5 кг — 1,1–45,3 %. Частота болезни также зависит от возраста. Например, среди доношенных мальчиков и/или с массой тела при рождении больше 2,5 кг:
- в 1 год болеют 1–1,5 % детей;
- 6 лет — 0–2,6 %;
- 11 лет — 0–6,6 %;
- 15 лет — 1,6–2,2 % .
В группе риска находятся:
- недоношенные мальчики;
- малыши, размер которых не соответствовал гестационному возрасту (сроку беременности);
- младенцы, чей вес при рождении был меньше 2,5 кг.
Причины крипторхизма
По результатам метаанилиза, который охватил больше 111 000 младенцев, курение при беременности увеличивает риск развития крипторхизма в 1,18 раз .
Обычно крипторхизм — это изолированная патология. Однако он может сочетаться с эндокринными нарушениями, генетическими синдромами и аномалиями строения тела, особенно если крипторхизм двухсторонний. Сопутствующие состояния включают:
- аномалии брюшной стенки — синдром Игла — Барретта (врождённое отсутствие или недоразвитость мышц брюшной стенки);
- детский церебральный паралич;
- нарушения полового развития — у пациентов с крипторхизмом и гипоспадией выше риск нарушения полового развития, например смешанной дисгенезии гонад (при которой с одной стороны образуется яичко, а с другой — тяжевидная половая железа), истинного гермафродитизма и синдрома персистенции мюллеровых протоков (наличия у мальчика матки, маточных труб и влагалищного отростка);
- генетические нарушения, при которых снижается восприимчивость клеток к тестостерону или уровень самого гормона, — синдром Каллмана, синдром Клайнфельтера, синдром Прадера — Вилли, синдром нечувствительности к андрогенам;
- генетические нарушения, которые связаны с первичным гипогонадизмом и повышенным уровнем гонадотропинов (инициируют и поддерживают сперматогенез), — синдром Нунана, синдром Лоуренса — Муна;
- генетические нарушения, которые не влияют на гонадотропины или тестостерон, но приводят к множественным порокам развития, — синдром трисомии 18 (дублирование 18-й хромосомы), трисомии 13 или синдрома Беквита — Видемана;
- дефекты нервной трубки — менингомиелоцеле (грыжа спинномозгового канала).
Менингомиелоцеле
Все вышеперечисленные патологии встречаются редко. Однако у мальчиков с крипторхизмом генетические изменения наблюдаются чаще, чем у мальчиков без него. Так, изменения присутствовали у 17 из 600 детей с крипторхизмом (2,8 %), в то время как у мальчиков без крипторхизма частота генетических нарушений составила 0,3 % .
Крипторхизм также может быть приобретённым, то есть яичко сначала находилось в мошонке, но потом перестало в ней определяться. Такой крипторхизм может возникнуть после операции на паховой грыже или травмы, когда яичко подтягивается кверху из-за формирования рубцовой ткани.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы крипторхизма
Основной симптом крипторхизма — это отсутствие одного или обоих яичек в мошонке. Также важно обращать внимание на состояние мошонки. Из-за отсутствия яичка она неправильно развивается: на её коже меньше складок, она менее эластичная. При пальпации яичко в мошонке не прощупывается.
Если в мошонке нет яичка, но обе её половины выглядят одинаково, это может говорить об избыточно подвижном яичке, которое поднимается вверх. Некоторые врачи называют это состояние ложным крипторхизмом, так как часто яичко опускается на место самостоятельно. Такая подвижность связана с высоким рефлексом мышцы-кремастера, которая поднимает яичко из мошонки в паховый канал.
При избыточно подвижных яичках нужно наблюдаться у хирурга или уролога примерно раз в 3–6 месяцев .
Патогенез крипторхизма
Механизмы, которые отвечают за нормальное опускание яичек, ещё недостаточно изучены. Дефицит гонадотропина в утробе матери, снижение антимюллерова фактора, который отвечает за формирование пола, и повышенная концентрация эстрадиола в плаценте — это предположительные факторы, нарушающие процесс опускания яичка.
Яички начинают развиваться из первичных зародышевых клеток, которые на 5-ой неделе беременности мигрируют из внутренних зародышевых листов желточного мешка. На 6-ой неделе клетки достигают полового гребня в жировой капсуле почки. С 20-ой по 28-ую неделю яички из брюшной полости проходят через паховый канал, а на 7-ом месяце беременности перемещаются в мошонку .
Формирование яичка у эмбриона
При истинном крипторхизме яичко идёт по «правильному» пути в мошонку, но не доходит до неё.
Также к крипторхизму относится эктопия — это состояние, когда яичко отклоняется от нормального пути опущения и находится вне мошонки. Чаще яичко располагается в паховой области, но может определяться на бедре, в промежности или лобковой области. Эктопию яичка обычно лечат с помощью операции. Когда яичко не прощупывается, в 50–60 % случаев оно находится внутри брюшной полости, в паховой области или у входа в паховый канал. У 20 % мальчиков яичко отсутствует, в 30 % случаев оно атрофировано или недоразвито .
Эктопия яичка
Если яичко находится внутри брюшной полости, чаще всего оно располагается рядом с внутренним паховым кольцом, но иногда яичко находят около почки, на передней брюшной стенке или позади мочевого пузыря.
Отсутствие яичка (монорхизм) диагностируют у 4 % мальчиков с неопущением яичка. Во внутриутробном периоде семенные канатики могут перекрутиться, из-за чего нарушается кровообращение, яичко атрофируется и после рождения уже не определяется.
Двухстороннее отсутствие яичка (анорхизм) встречается в менее 1 % случаев. Такое состояние связывают с перекрутом яичковых сосудов и последующим внутриутробным инфарктом яичка (омертвением тканей) .
Классификация и стадии развития крипторхизма
Наиболее простая классификация крипторхизма — это разделение на прощупываемые и непрощупываемые яички.
Приблизительно 80 % неопущенных яичек удаётся прощупать . Их можно разделить:
- на истинно неопущенные яички — прощупываются в паховом канале или сразу за наружным паховым кольцом и находятся в этом положении с рождения;
- ретрактильные (избыточно подвижные) яички — находятся выше мошонки, но при осмотре могут опускаться до мошонки и оставаться там, пока их удерживают, однако после этого вновь поднимаются;
- эктопированные яички — могут располагаться в промежности, паховой, надлобковой области и в области бедра, т. е. яички изначально развивались правильно, но впоследствии оказались в другом месте.
Крипторхизм, ассоциированный с гипоспадией
При сочетании одностороннего непрощупываемого яичка и гипоспадии врач проверяет, нет ли у ребёнка нарушений полового развития. В этом случае также нужна консультация генетика или эндокринолога.
Непрощупываемое одностороннее яичко без порока развития уретры можно разделить:
- на истинное неопущенное яичко — определяется нормальное яичко и его сосуды на пути естественного следования;
- отсутствующее яичко — также отсутствуют все его структуры, но можно найти их остатки. Это возможно при нарушении внутриутробного кровообращения (например, внутриутробном перекруте яичка).
- эктопии яичка — нормальное яичко и его сосуды находят в неправильном месте .
По результатам ретроспективного анализа, яички не прощупывались у 24 % пациентов с неопустившимися яичками. Среди 447 случаев непрощупываемых яичек у 41 % пациентов гонады были атрофированы или отсутствовали, у 20 % располагались в брюшной полости, у 30 % — в паховом канале и у 9 % находились в других местах .
Осложнения крипторхизма
К потенциальным осложнениям истинного крипторхизма относят:
- паховую грыжу;
- повышенный риск травмы и перекрута яичка;
- ухудшение работы репродуктивной системы вплоть до бесплодия;
- злокачественные образования .
Диагностика крипторхизма
Крипторхизм может обнаружить врач-неонатолог при первичном осмотре ребёнка сразу после рождения или педиатр во время наблюдений новорождённого на дому после выписки из родильного дома. Чтобы подтвердить диагноз и определить форму болезни, необходимо проконсультироваться с хирургом или урологом.
Основным диагностическим методом является тщательный физикальный осмотр. Сначала врач осматривает нормальный путь опущения яичка. Если яичка там нет, доктор прощупывает область бедра, промежность и лобковую зону.
Детей до года обследуют в положении лёжа на спине, в более старшем возрасте (после 4–6 недель) — стоя и лёжа. При одностороннем непрощупываемом яичке врач осматривает противоположное яичко: оценивает его размер и положение. Если оно увеличено, это может говорить об отсутствии или атрофии второго яичка, но этот симптом не специфичный, поэтому врач продолжает поиск .
Если у ребёнка двухсторонний крипторхизм или непрощупываемые яички, а также есть другие признаки нарушения полового развития (например, гипоспадия), врач уточняет диагноз с помощью тщательного осмотра малого таза и брюшной полости. Мальчика также обследует генетик и эндокринолог. Если после мультидисциплинарного дообследования нарушение подтверждается, врачи принимают решение о дальнейшей тактике лечения.
Гипоспадия
Первоначальное обследование новорождённого с двусторонним крипторхизмом включает:
- УЗИ брюшной полости и таза — обычно проводят в первую очередь;
- определение кариотипа — анализ, для которого берут кровь из вены, назначают после консультации генетика;
- исследование гормонов и метаболитов надпочечников — помогает оценить врождённое увеличение коры надпочечников, проводится по показаниям врача;
- определение лютеинизирующего гормона (ЛГ), фолликулстимулирующего гормона (ФСГ), тестостерона и мюллерова ингибирующего фактора (МИФ) — эти исследования проводят в возрасте около 6 недель по показаниям врача ;
- осмотр паховой области — помогает определить, где находится яичко, и обнаружить паховую грыжу, если она есть.
В более старшем возрасте, после периода новорождённости, диагноз также уточняют с помощью эндокринологического обследования: определяют уровень тестостерона и проводят тест стимуляции хорионического гонадотропина (ХГЧ), чтобы исключить вторичную атрофию яичек в результате дефицита тестостерона .
Как правило, окончательный диагноз устанавливают с помощью диагностической лапароскопии и обследования паховой области.
Помимо осмотра яичек, необходимо провести полное обследование гениталий: осмотреть половой член, мошонку и паховые области, оценить расположение наружного отверстия уретры (меатуса). Это необходимо, чтобы исключить другие нарушения и осложнения, которые могут сочетаться с крипторхизмом, например:
- маленький половой член — может быть признаком нарушения полового развития или гипопитуитаризма;
- неправильное расположение меатуса — чем отверстие уретры ближе к промежности, тем выше вероятность нарушений полового развития;
- недоразвитая или плохо покрытая складками мошонка — снижает вероятность самостоятельного опускания яичка;
- раздвоение мошонки — может быть признаком нарушения полового развития.
Чтобы найти непрощупываемое яичко, могут выполнить УЗИ, однако достоверность этого метода остаётся низкой. По результату систематического исследования, чувствительность и специфичность ультразвука при обнаружении непрощупываемых яичек составила 45 и 78 % соответственно .
УЗИ используют при дифференциальной диагностике или планировании хирургического вмешательства, например:
- УЗИ может быть показано для поиска гонад (яичек) или матки у мальчика младше 1 года с двухсторонним непрощупываемым яичком — помогает оценить нарушения полового развития;
- УЗИ могут порекомендовать мальчикам с ожирением, у которых трудно провести пальпацию, — в зависимости от результатов врач может сменить тактику лечения: провести открытую операцию вместо лапароскопии.
При крипторхизме не используют компьютерную томографию из-за высокой дозы облучения и МРТ из-за высокой стоимости исследования, которое зачастую требует седации или анестезии.
Если врач так и не выявил местоположение яичка, это не значит, что его нет. Часто яичко находят с помощью лапароскопии, поэтому она считается главным методом диагностики и может использоваться дальше при лечении .
Лечение крипторхизма
Так как опущение яичка зависит от гормонов, раньше при лечении врачи использовали ХГЧ или гонадотропин-рилизинг гормон, однако такая терапия имела лишь 20 % успеха . Даже при успешном опущении яичка в 20 % случаев появлялся риск повторного подъёма . Чем выше располагалось яичко до начала лечения, тем ниже вероятность успеха гормонотерапии . Сейчас лечить крипторхизм с помощью гормонов не рекомендуют .
Хирургическое лечение
Если яичко не опускается в мошонку к 6-му месяцу, то вероятность его самоопущения крайне низкая, поэтому необходимо проводить операцию . Операция по опущению яичка в мошонку называют орхипексией. Ранняя орхипексия может частично ускорить рост яичка, чего не наблюдается при поздней операции, поэтому оптимальным сроком для проведения хирургического вмешательства является возраст от 6 до 12 месяцев . Лечение рекомендуют завершить к 12–18 месяцам, так как микроскопические исследования неопущенных гонад показывают, что уже в этом возрасте мальчики начинают терять половые клетки и клетки Лейдига, которые продуцируют гормоны . Это говорит о том, что неопущенные яички могут оказать негативное влияние на дальнейшую работу репродуктивной системы.
Если не сделать операцию вовремя, повышается риск развития следующих осложнений:
- Паховой грыжи — в 60–90 % случаях крипторхизм сочетается с открытым влагалищным отростком (причиной паховой грыжи) .
- Травмы — риск травмы увеличивается при неопущенном яичке. Нормальное положение яичка позволяет ему двигаться при ударе, что невозможно при крипторхизме. Также прикрепление яичка к тканям позволяет избежать травм в результате сдавливания сокращёнными мышцами паха.
- Опухоли — при неопустившемся яичке риск развития опухоли повышается, особенно когда яичко находится в брюшной области.
- Орхоэпидидимита — воспаления яичка в придатке в результате травмы в паховом канале.
- Бесплодия — температура в паху и брюшной полости на 1,5–2 °С выше, чем в мошонке. Операция помогает предотвратить повреждение яичка, связанное с повышенной температурой. Чем дольше яичко находится в ненормальном положении, тем выше риск бесплодия.
- Перекрута — низведение яичка предотвращает его перекрут, вызванный неправильным прикреплением .
Перекрут яичка
Операцию также проводят, исходя из эстетических показаний: орхипексия помогает восстановить привычный симметричный вид мошонки.
При прощупываемом яичке обычно проводят орхипексию с помощью рассечения мягких тканей паха, при этом её эффективность достигает 92 % . При операции важно отделить яичко и семенной канатик до уровня внутреннего пахового кольца, после чего разрезать мышцу, которая поднимает яичко, и связку, направляющую его. Это предотвращает повторный выход яичка из мошонки. Его укладывают в «карман» из мясистой оболочки мошонки и там подшивают. Также необходимо тщательно выделить и рассечь влагалищный отросток брюшины на уровне внутреннего пахового кольца. Если этого не сделать, повышается риск рецидива .
Орхипексия
Во время операции можно удалить отростки придатка яичка (гидатиду Морганьи), оценить объём и консистенцию яичка, а также связь яичка и придатка. Значительное расстояние между придатком и яичком может ухудшить прогноз фертильности (способности зачать ребёнка).
При непрощупываемых яичках цель операции — определить, имеется яичко или нет. После того как врач его обнаружил, он решает, удалять яичко или низводить в мошонку. Повторный осмотр под общей анестезией иногда помогает найти ранее непрощупываемое яичко.
Самым простым и точным способом обнаружить непальпируемое яичко остаётся диагностическая лапароскопия брюшной полости. С помощью камеры врач может найти:
- яичко в брюшной полости — 40 % случаев;
- яичко в паховом канале — 10 %;
- семенные сосуды, которые входят в паховый канал — 40 %;
- слепо заканчивающиеся семенные сосуды — 10 %.
Слепо заканчивающиеся сосуды говорят об исчезновении яичка. Они могут возникнуть при внутриутробном перекруте или ишемии яичка. После такой находки операция заканчивается .
Если сосуды входят в паховый канал, врач исследует паховую область. Когда он находит здоровое или атрофированное яичко, то следом проводит стандартную орхипексию.
Иногда яичко находится далеко от входа в паховый канал, поэтому низвести его в мошонку стандартным способом невозможно. Тогда используют операцию Фаулер — Стивенса, при которой разрезают яичковые сосуды. При этом кровь к яичку поступает через артерию семявыносящего протока и сосуды мышцы, поднимающей яичко.
После рассечения сосудов яичко опускают по направлению к мошонке. Как правило, полностью низвести яичко за одну операцию не получается, так как сосуды ещё недостаточно развиты: их длина не позволяет свободно опустить яичко, а если сосуды «перетянуть», кровоснабжение будет нарушено и яичко атрофируется. Повторную операцию проводят через 6 месяцев. Частота сохранения яичек при одноэтапной операции составляет 50–60 %, при двухэтапной эффективность повышается до 90 % .
Послеоперационные осложнения
Атрофия яичка — наиболее серьёзное осложнение хирургического лечения. По результатам систематического обзора, общая частота атрофии яичка при первичной орхипексии составляет 1,83 %, при одноэтапной операции Фаулера — Стивенса — 28,1 %, при двухэтапной — 8,2 % . Среди осложнений после операции также выделяют повторное поднятие яичка, повреждение семявыносящего протока или самого яичка, раневую инфекцию и гематому.
Прогноз. Профилактика
Мужчины с неопущением одного яичка становятся отцами почти также часто, как и мужчины без крипторхизма. При двухстороннем крипторхизме уровень отцовства понижается.
Исследования, оценивающие гормональные изменения, доказали преимущество более раннего хирургического вмешательства при крипторхизме . Также учёные обнаружили, что неопущение яичка связано с повышенной потерей половых клеток и клеток Лейдига. Поэтому, чтобы сохранить фертильность, важно своевременно лечить крипторхизм .
Двухстороннему крипторхизму в 100 % случаев сопутствует олигоозоспермия (снижение количества сперматозоидов), в 75 % — азооспермия (отсутствие сперматозоидов в семенной жидкости). После успешного лечения у 75 % пациентов сохранялась олигоозоспермия, у 42 % — азооспермия .
У больных с крипторхизмом повышен риск развития опухолей яичка, при этом риск понижается, если лечение провели в допубертантный период: у мужчин, которые перенесли операцию по поводу крипторхизма до 13 лет, опухоль развивается в 2,23 раза чаще, чем среди жителей в целом, а у больных, прошедших хирургическое вмешательство после 13 лет — в 5,4 раза . У мальчиков с изолированным крипторхизмом в 3 раза больше шансов заболеть раком яичек .
Профилактика крипторхизма
Профилактики крипторхизма нет, но важно соблюдать врачебные рекомендации после лечения и возвращения яичка не место и проходить необходимые осмотры:
- через неделю после операции — врач оценивает заживление послеоперационных ран;
- через 3 месяца — контрольный осмотр, при котором доктор проверяет, атрофировалось ли яичко и где оно расположено;
- в начале полового созревания (13–15 лет) и после его окончания (18–19 лет) — иногда необходимо проверить уровень тестостерона и выполнить спермограмму.
Чтобы предупредить развитие злокачественного образования, важно иногда проводить самообследование. Уточнить, как правильно это делать, можно у лечащего врача.
Список литературы
- Sijstermans K. et al. The frequency of undescended testis from birth to adulthood: a review // Int J Androl. — 2008. — № 1. — Р. 1–11.ссылка
- Kollin C. et al. Cryptorchidism: a clinical perspective // Pediatr Endocrinol Rev. — 2014. — № 11. — Р. 240–250.ссылка
- Barthold J. S. et al. The epidemiology of congenital cryptorchidism, testicular ascent and orchiopexy // J Urol. — 2003. — № 6. — Р. 2396–2401.ссылка
- Braga L. H. et al. Is there an optimal contralateral testicular cut-off size that predicts monorchism in boys with nonpalpable testicles? // J Pediatr Urol. — 2014. — № 4. — Р. 693–698.ссылка
- Hurwitz R. S. et al. How well does contralateral testis hypertrophy predict the absence of the nonpalpable testis? // J Urol. — 2001. — № 2. — Р. 588–592.ссылка
- Wenzler D. L. et al. What is the rate of spontaneous testicular descent in infants with cryptorchidism? // J Urol. — 2004. — № 2. — Р. 848–851.ссылка
- Park K. H. et al. Histological evidences suggest recommending orchiopexy within the first year of life for children with unilateral inguinal cryptorchid testis // Int J Urol. — 2007. — № 7. — Р. 616–621.ссылка
- Pyorala S. et al. A review and meta-analysis of hormonal treatment of cryptorchidism // J Clin Endocrinol Metab. — 1995. — № 9. — Р. 2795–2799.ссылка
- Rajfer J. et al. The incidence of intersexuality in patients with hypospadias and cryptorchidism // J Urol. — 1976. — № 6. — Р. 769–770.ссылка
- Forest M. G. et al. Undescended testis: comparison of two protocols of treatment with human chorionic gonadotropin. Effect on testicular descent and hormonal response // Horm Res. — 1988. — № 4–5. — Р. 198–205.ссылка
- Engeler D. S. et al. Early orchiopexy: prepubertal intratubular germ cell neoplasia and fertility outcome // Urology. — 2000. — № 1. — Р. 44–48.ссылка
- Kollin C. et al. Surgical treatment of unilaterally undescended testes: testicular growth after randomization to orchiopexy at age 9 months or 3 years // J Urol. — 2007. — № 4. — Р. 1589–1593.ссылка
- Wenzler D. L. et al. What is the rate of spontaneous testicular descent in infants with cryptorchidism? // J Urol. — 2004. — № 2. — Р. 849–851.ссылка
- Docimo S. G. The results of surgical therapy for cryptorchidism: a literature review and analysis // J Urol. — 1995. — № 3. — Р. 1148–1152. ссылка
- Ziylan O. et al. Failed orchiopexy // Urol Int. — 2004. — № 4. — Р. 313–315.ссылка
- Cisek L. J. et al. Current findings in diagnostic laparoscopic evaluation of the nonpalpable testis // J Urol. — 1998. — № 3. — Р. 1145–1149. ссылка
- Radmayr C. et al. Long-term outcome of laparoscopically managed nonpalpable testes // J Urol. — 2003. — № 6. — Р. 2409–2411.ссылка
- Penson D. et al. Effectiveness of hormonal and surgical therapies for cryptorchidism: a systematic review // Pediatrics. — 2013. — № 6. — Р. 1897–1907.ссылка
- Coughlin M. T. et al. Age at unilateral orchiopexy: effect on hormone levels and sperm count in adulthood // J Urol. — 1999. — № 3. — Р. 986–988.ссылка
- Tasian G. E. et al. Age at orchiopexy and testis palpability predict germ and Leydig cell loss: clinical predictors of adverse histological features of cryptorchidism // J Urol. — 2009. — № 2. — Р. 704–709.ссылка
- Lee P. A. Fertility after cryptorchidism: epidemiology and other outcome studies // Urology. — 2005. — № 2. — Р. 427–431.ссылка
- Pettersson A. et al. Age at surgery for undescended testis and risk of testicular cancer // N Engl J Med. — 2007. — № 18. — Р. 1835–1841.ссылка
- Lip S. Z. L., Murchison L. E. D., Cullis P. S., Govan L., Carachi R. A meta-analysis of the risk of boys with isolated cryptorchidism developing testicular cancer in later life // Arch Dis Child. — 2013. — № 1. — Р. 20–26. ссылка
- Kolon T. F., Herndon C. D, Baker L. A. et al. Evaluation and treatment of cryptorchidism: AUA guideline // J Urol. — 2014. — № 2. — Р. 337–345. ссылка
- Ferlin A., Zuccarello D., Zuccarello B. et al. Genetic alterations associated with cryptorchidism // JAMA. — 2008. — № 19. — Р. 2271–2276.ссылка
- Kirsch A. J., Escala J., Duckett J. W. et al. Surgical management of the nonpalpable testis: the Children’s Hospital of Philadelphia experience // J Urol. — 1998. — № 4. — Р. 1340–1343.ссылка
- Aynsley-Green A., Zachmann M., Illig R. et al. Congenital bilateral anorchia in childhood: a clinical, endocrine and therapeutic evaluation of twenty-one cases // Clin Endocrinol (Oxf). — 1976. — № 4. — Р. 381–391.ссылка
- Tasian G. E., Copp H. L., Baskin L. S. Diagnostic imaging in cryptorchidism: utility, indications, and effectiveness // J Pediatr Surg. — 2011. — № 12. — Р. 2406–2413.ссылка
- Taghavi K., Chin A., Radhakrishnan J. Cryptorchidism // Pediatric Surgical Resource. — 2021.
- Cooper C. S., Docimo S. G. Undescended testes (cryptorchidism) in children: Clinical features and evaluation // UpToDate. — 2021.
- European Society for Paediatric Urology Guidelines on Paediatric // Urology. — 2019.
- Yu C., Wei Y., Tang X., Liu B. et al. Maternal smoking during pregnancy and risk of cryptorchidism: a systematic review and meta-analysis // European Journal of Pediatrics. — 2019. — № 3. — Р. 287–297.ссылка
- Rodrigo A., Gómez M. B., Cayetano S. R., Packan R. Cryptorchidism and sperm production failure // inviTRA. — 2018.
- Koopman P. Sex determination and formation of gonads // Sex Development: Genetics, Biology and Variations. — 2021.