Неврома Мортона (Morton’s neuroma) — это патология, при которой средняя ветвь подошвенного нерва сдавливается между головками 3-й и 4-й плюсневых костей (иногда 2-й и 3-й). Проявляется стреляющими, ноющими, жгучими болями между 3-м и 4-м пальцами стопы и нарушением чувствительности в этой области. Боль возникает при нагрузке на стопу, например во время ходьбы и бега, и уменьшается в покое. Также может появиться ощущение инородного тела между пальцами и онемение в них.
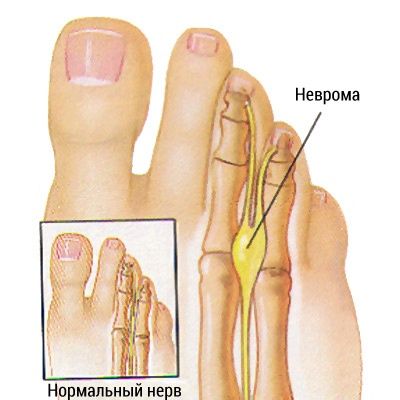
Неврома Мортона
Неврома не является опухолью, как можно предположить по названию. При сдавливании нерва возникает локальное увеличение толщины и плотности его оболочки в поражённом участке, а также разрастание соединительной ткани вокруг нервного ствола, но характерные опухолевые изменения в поражённом участке нерва отсутствуют.
Заболевание впервые описал американский хирург Томас Грин Мортон в 1876 году. Он поделился клиническими случаями 12 больных «с необычным и болезненным поражением 4-го плюснефалангового сустава» .
У этой патологии имеется множество синонимов: метатарзалгия Мортона, подошвенная, межплюсневая неврома, неврома стопы, подошвенный пальцевой неврит, межпальцевая неврома. Метатарзалгией называют хронический болевой синдром (боль беспокоит более 3 месяцев).
Распространённость невромы Мортона
Неврома Мортона — достаточно редкая патология. Она составляет 1,9 % среди заболеваний стоп и 7,3 % среди причин болей в переднем отделе стопы . Чаще всего страдают женщины в возрасте от 40 до 60 лет. Процент женщин, по разным данным, составляет от 62 до 96 % . У мужчин болезнь обычно развивается из-за плоскостопия.
Причины невромы Мортона
В образовании компрессионных невропатий, таких как неврома Мортона, играет роль генетическая предрасположенность, а также воздействие внешних и внутренних факторов.
К внешним причинам относят:
- ношение обуви на высоком каблуке с зауженным носком;
- лишний вес;
- травму стопы (переломы, вывихи, ушибы);
- нарушение походки с подворотом стопы внутрь;
- повышенные нагрузки на стопу, особенно на передние её отделы.
К внутренним факторам можно отнести:
- дегенеративные процессы опорно-двигательной системы (остеохондроз позвоночника, артроз суставов ног);
- кровоизлияния в месте прохождения нервных волокон;
- липомы, расположенные на уровне плюсневых костей;
- облитерирующий атеросклероз сосудов нижних конечностей;
- инфекции и аутоиммунные патологии (бурсит, тендовагинит стопы, воспаление плюснефаланговых суставов стопы при ревматоидном артрите).
В группе риска находятся люди, которым приходится подолгу стоять на рабочем месте (продавцы, парикмахеры, хирурги) или сидеть на корточках (работники в сфере овощеводства и цветоводства), а также спортсмены и пациенты с деформацией стопы (плоскостопием, высоким сводом стопы, вальгусным отклонением большого пальца и др.) .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы невромы Мортона
Основной симптом невромы Мортона — это стреляющая, жгучая боль в переднем отделе стопы, в области 3-го, реже 2-го межплюсневого промежутка с распространением на указательный, средний и безымянный палец. В атипичных случаях боль может распространяться на всю стопу, голень и даже на бедро.
В начале заболевания боли провоцируются нагрузкой (ходьбой, бегом, длительным пребыванием в положении стоя) и стихают в покое, после снятия обуви и растирания стоп.
На более позднем этапе боль может сохраняться постоянно. В покое она носит тупой, пульсирующий характер, значительно возрастает при нагрузке. Иногда боль при ходьбе настолько интенсивна, что может вызвать обморок. Боли часто сопровождаются онемением в области подошвы и пальцах, чувством ползанья «мурашек», ощущением, что в ботинок попал камень. При пальпации (ощупывании) стопы на более поздних стадиях прощупывается припухлость по ходу нерва между костями плюсны. Надавливание на зону припухлости сопровождается выраженной болью.
Неврома Мортона может протекать бессимптомно, если её размер менее 5 мм (средний размер составляет 1,2 мм в длину и 0,4 мм в ширину). Но при постоянном воздействии внешних и внутренних патологических факторов она может расти .
Патогенез невромы Мортона
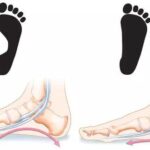
Во время ходьбы и в положении стоя вес распространяется на плоскость опоры в основном через пятку и согнутые пальцы. Неврома Мортона обычно возникает в случаях, когда есть чрезмерное давление на область плюсны («подушечку» стопы). У женщин, которые носят обувь на высоком каблуке с зауженным носком, давление на пяточную область уменьшается, а на переднюю часть стопы увеличивается. Сгибатели пальцев у большинства женщин слабые, поэтому, когда они носят обувь с высоким каблуком, под давлением веса пальцы разгибаются в плюснефаланговых суставах и давят на нерв.
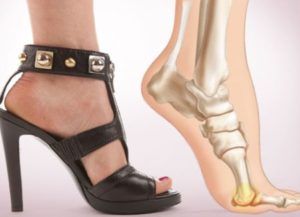
Влияние обуви на высоких каблуках на стопу
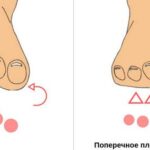
При поперечном плоскостопии давление на плюснефаланговые суставы также усиливается. При разогнутых во время стояния или ходьбы пальцах подошвенные пальцевые нервы прижимаются к поперечной плюсневой связке и натягиваются. Если человек трудится в положении сидя на корточках, пальцы также разгибаются — механизм сдавливания нервов аналогичен.
Поражение нерва возникает из-за локального раздражения, сдавления подошвенных пальцевых нервов под связкой, натянутой между головками 2–4-й плюсневыми костями, а также ишемией — нарушением кровоснабжения. Всё это может привести к компрессионно-ишемической невропатии (одновременному воздействию на нерв компрессии и ишемии). В результате могут появиться воспалительные инфильтраты, из-за чего наружные ткани нерва со временем срастаются с окружающими их костями и мышцами .
Классификация и стадии развития невромы Мортона
В Международной классификации болезней (МКБ-10) заболевание кодируется как G57.6 Поражение подошвенного нерва. Метатарзалгия Мортона.
Неврома Мортона — это туннельный синдром, который, в свою очередь, относится к заболеваниям, вызванным сдавлением и нарушением кровоснабжения периферического нерва. Такие синдромы — это одна из наиболее распространённых патологий периферических нервов. Они составляют, по различным данным, от 25 до 40 % всех патологий периферической нервной системы .
Как правило, встречается одностороннее поражение нерва, но крайне редко наблюдается заболевание обеих стоп .
Осложнения невромы Мортона
Если своевременно не обратиться к врачу, то постепенно частота и выраженность болей увеличивается, а время от начала нагрузки на стопу до появления симптомов уменьшается. Впоследствии боли становятся острыми, жгучими, могут появляться в покое, что может привести к инвалидности из-за того, что человек не может даже наступить на стопу.
Параллельно с усилением болей может нарастать нарушение чувствительности, вплоть до полной её утраты. Таким образом, пониженная чувствительность (гипестезия) сочетается с усиленной и продолжительной болевой реакцией на слабые раздражения (гиперпатией) . При запущенных стадиях боль сохраняется даже в покое.
Отсутствие правильной диагностики и лечения приводит к нарушению функции стопы и существенному снижению качества жизни: человек не может вставать на цыпочки, подолгу гулять на свежем воздухе, заниматься спортом, привычными, любимыми делами и просто спокойно ходить по дому. Особенно это касается пациентов молодого трудоспособного возраста, работа которых связана с высокими нагрузками на стопы (спортсменов, танцоров, экскурсоводов, курьеров и представителей других профессий, требующих пребывания на ногах большую часть рабочего времени) . Постоянный выраженный болевой синдром способен привести к развитию депрессии.
К осложнениям также можно отнести искривление и дегенеративно-дистрофические изменения в поясничном отделе позвоночника: остеохондроз, спондилёз, спондилоартроз и спондилолистез. Также из-за нарушения походки могут развиться патологические изменения в других суставах: коленном и тазобедренном (деформирующий остеоратроз коленных и тазобедренных суставов).
Диагностика невромы Мортона
При диагностике невромы Мортона большую роль играет тщательный сбор анамнеза (истории болезни). Также проводится осмотр и применяются инструментальные методы.
Сбор анамнеза
На приёме врач спросит, были ли травмы или операции на стопе, которые могли привести к изменению её строения. Также важна информация о наличии сахарного диабета, так как при этой патологии существенно страдают периферические нервы и может возникать артропатия — патология суставов стопы, которая и может оказаться настоящей причиной боли.
Врач может заподозрить неврому Мортона по типичной локализации боли между 3–4-м, реже 2–3-м пальцами стопы, стреляющему, жгучему характеру боли, онемению пальцев, провоцированию боли ходьбой и другой нагрузкой.
Осмотр
При обследовании врач осмотрит стопы в положении стоя и при ходьбе, оценит связки, взаиморасположение костей, выявит наличие очагов гиперкератоза (утолщения верхнего слоя кожи) в области поперечного свода стопы. Также доктор проверит чувствительность, периферический пульс и толщину подкожной жировой клетчатки на подошве.
При осмотре может обнаружиться отёк мягких тканей в области тыльной поверхности стопы. В промежутке между плюсневыми костями при пальпации часто можно почувствовать припухлость («псевдоневрому»). Пассивно сгибая и разгибая пальцы пациента, врач может добиться скольжения невромы над поперечной связкой плюсны и выявить щёлканье. Часто можно обнаружить боль при постукивании неврологическим молоточком над головками 3 и 4-х плюсневых костей (положительный симптом Тиннеля).
Реже встречаются сенсорные расстройства, при которых снижается чувствительность кончиков пальцев стопы и повышается их чувствительности с подошвенной стороны.
Диагноз «неврома Мортона» становится весьма вероятным при положительным компрессионном тесте, когда при надавливании на головки плюсневых костей появляется характерная боль. Иногда для диагностики в проекцию общего межпальцевого нерва делают инъекцию анестетика и оценивают, насколько уменьшилась боль .
Инструментальная диагностика
Для диагностики невромы Мортона проводится рентгенография (Rg-графия) и ультразвуковое исследование (УЗИ) стопы.
На рентгенограмме врач может обнаружить продольно-поперечное плоскостопие. Также рентгеновское исследование позволяет отличить неврому от синовита, артрита плюснефаланговых суставов, стресс-переломов плюсневых костей (переломов из-за постоянной нагрузки), остеонекроза головок плюсневых костей, опухолей, гематом и посттравматического артрита. Также необходимо отличать неврому от дегенеративно-дистрофических изменений поясничного отдела позвоночника с болями, отдающими в область стопы (грыжи межпозвонкового диска).
Однако как Rg-графия, так и КТ-исследование хорошо визуализируют кости, но не позволяют увидеть участок патологически изменённой нервной ткани.
УЗИ мягких тканей в зоне предполагаемой локализации патологического процесса является наиболее используемым методом диагностики невромы. Проводится продольное и поперечное исследование мягких тканей и суставов стопы с тыльной и подошвенной сторон. При исследовании выявляется ограниченный участок утолщения нерва в форме веретена между головками 3-й и 4-й или 2-й и 3-й плюсневых костей .
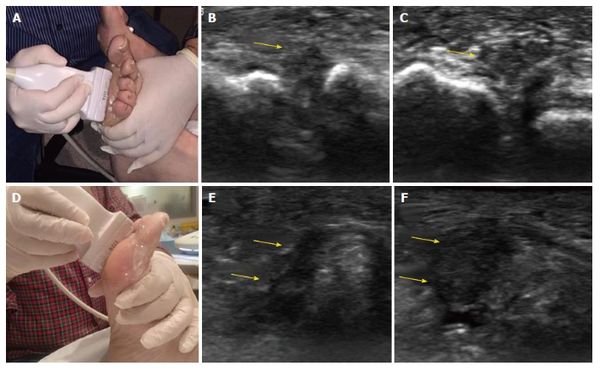
УЗИ невромы Мортона [11]
Магнитно-резонансная томография (МРТ) стопы тоже помогает установить диагноз, но из-за продолжительности исследования, необходимости контрастирования и высокой цены этот метод редко используется при невромах. Кроме того, томография при диагностике этого заболевания не имеет преимуществ перед ультразвуковым исследованием, поэтому УЗИ предпочтительнее.
Лечение невромы Мортона
Самопроизвольное излечение практически не наблюдается. Cначала неврому лечат консервативными методами, при отсутствии положительного эффекта проводится оперативное лечение.
Консервативное лечение
Консервативное лечение включает рациональный режим труда и отдыха, ограничение или прекращение на время лечения занятий спортом и танцами, ношение удобной обуви на невысоком каблуке (не более 4 см) без зауженного носка. Чтобы разгрузить передний отдел стопы, рекомендуется использовать специальные ортопедические плюсневые прокладки или подъёмники. Их можно комбинировать с поддерживающей прокладкой под срединной продольной дугой. Эти средства подбирают по размеру стопы в ортопедическом салоне. Также рекомендована лечебная физкультура и массаж.
Если при правильно подобранной ортопедической коррекции (например, ортопедические стельки при плоскостопии, корсет при сколиозе) боль сохраняется, то назначается лекарственное лечение: нестероидные противовоспалительные препараты (НПВС) в комплексе с мышечными релаксантами. При их недостаточной эффективности проводят лекарственные блокады: в область невромы вводят раствор анестетика и глюкокортикостероидного гормона (3–6 инъекций на курс лечения) .
При наличии у больного сопутствующего артроза суставов стопы назначается терапия хондропротекторами, которые питают и восстанавливают повреждённую хрящевую ткань суставов. В дополнение к остальным методам лечения может проводиться физиотерапия: диадинамические и синусоидальные модулированные токи, электрофорез анальгетиков, ультрафиолетовое облучение, подводный душ-массаж, местная баротерапия и другие методы. Физиотерапия помогает устранить боль и отёк тканей в зоне поражения, активизировать местное крово- и лимфообращение . Однако эффективность этих методов пока однозначно не доказана.
Как правило, консервативная терапия позволяет достичь удовлетворительного результата и улучшить состояние пациентов.
Хирургическое лечение
Хирургическое лечение показано при безуспешности консервативной терапии. Хороший результат после оперативного лечения достигается в 51–93 % случаев .
Операция проводится под местной анестезией. Выполняется невролиз (высвобождение нерва) либо удаление невромы. В последнее время часто используется радиочастотная абляция (РЧА), при которой на поражённый участок нерва воздействуют токами высокой частоты, что позволяет «прижечь» неврому.
У части пациентов после любой из этих операции (не только РЧА) снижается чувствительность внутренней поверхности пальцев в зоне иннервации иссечённого нерва. Однако это не мешает ходить, и пациенты обычно удовлетворены результатом лечения.
Также может проводиться лигаментотомия (рассечение) межплюсневой связки. После такой операции не нарушается чувствительность, что является несомненным преимуществом этого метода лечения. Если после лигаментотомии не будет достигнут значимый положительный эффект, всегда можно прибегнуть к удалению невромы.
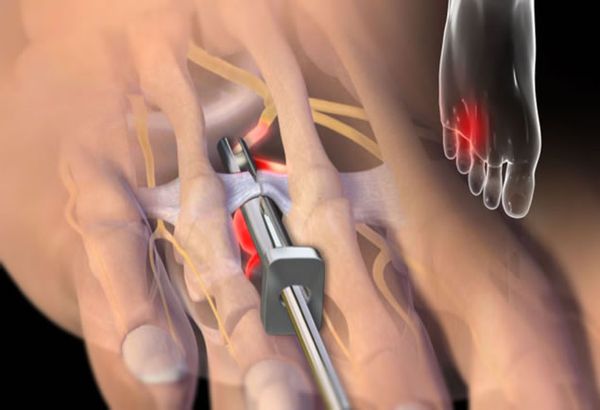
Рассечение межплюсневой связки [12]
Реже используется остеотомия 4-й плюсневой кости, при которой выполняется её искусственный перелом с последующим смещением головки и освобождением сдавленного нерва. Операция проводится под рентгеновским контролем через разрез размером до 2 мм.
В большинстве случаев оперативное лечение приводит к полному или почти полному прекращению боли .
Прогноз. Профилактика
Прогноз при невроме Мортона благоприятный. Если при появлении боли в стопе сразу обратиться за медицинской помощью, то избавиться от симптомов можно с помощью консервативных методов. При недостаточном эффекте от них выполняется операция, после которой большинство пациентов выздоравливают.
После оперативного лечения необходима реабилитация, которая включает массаж, ЛФК и физиопроцедуры для восстановления опорно-двигательной функции стопы, снятия отёка и улучшения метаболизма мягких тканей . Реабилитация занимает от 2 до 4 недель. В этот период пациенту рекомендуют снизить нагрузку на стопу.
Для профилактики рекомендуется:
- носить удобную обувь на низком каблуке с широким носком;
- ежедневно делать расслабляющий массаж стоп;
- нормализовать вес, чтобы снизить нагрузку на стопы;
- своевременно выявлять и лечить деформирующий артроз суставов стопы, плоскостопие, облитерирующий атеросклероз сосудов ног, эндокринные заболевания (сахарный диабет, гипотиреоз), которые могут привести к развитию невромы;
- своевременно обращаться к врачу при появлении боли или дискомфорта в области стопы .
Список литературы
- Лебедев И. А., Безносов Е. В., Колчанов А. А. и др. Неврома Мортона // РМЖ. Медицинское обозрение. — 2018. — № 5. — С. 32–34.
- Скоромец А. А. Туннельные компрессионно-ишемические моно- и мультиневропатии. — М.: ГЭОТАР-Медиа, 2019. — С. 255–261.
- Волков Г. П., Бабаев М. В. Случай практической диагностики невромы Мортона // Медицинский вестник Юга России. — 2019. — № 2. — С. 55–58.
- Салтыкова В. Г., Левин А. Н. Возможности ультразвуковой диагностики невромы Мортона // Ультразвуковая и функциональная диагностика. — 2007. — № 5. — С. 92–98.
- Гончарова Ю. А., Михнович Е. Р., Гузов С. А., Сорока Н. Ф. Неврома Мортона у пациентки с ревматоидным артритом // Здравоохранение. — 2016. — № 8.
- Шайхутдинов И. И., Масгутов Р. Ф., Валеева Л. Р., Ягудин Р. Х. Неврома Мортона как причина болей в стопе — диагностика и тактика лечения // Практическая медицина. — 2016. — № 4. — С. 182–186.
- Пахомов И. А., Садовой М. А., Прохоренко В. М. и др. Особенности диагностики и лечения пациентов с невромой Мортона // Травматология и ортопедия России. — 2008. — № 3. — С. 42–46.
- Гольдблат Ю. В. Медико-социальная реабилитация в неврологии. — СПб.: Политехника, 2006. — С. 527–545.
- Привалов А. М. Опыт лечения хронического болевого синдрома переднего отдела стопы различного генеза // Казанский медицинский журнал. — 2017. — № 6. — С. 1053–1057.
- Халимов А. Р., Мирзабаев М. Ж., Аргумбаев М. Б. и др. Редкие причины хронических болевых синдромов конечностей: описание клинических случаев // Нейрохирургия и неврология Казахстана. — 2020. — № 1. — С. 36–40.
- Santiago F. R., Muñoz P. T., Pryest P. et al. Role of imaging methods in diagnosis and treatment of Morton’s neuroma // World J Radiol. — 2018. — № 9. — Р. 91–99.ссылка
- Barrett S. L., Rabat E., Buitrago M. et al. Endoscopic Decompression of Intermetatarsal Nerve (EDIN) for the Treatment of Morton’s Entrapment — Multicenter Retrospective Review // Open Journal of Orthopedics. — 2012. — № 2. — P. 19–24.