Инородное тело в глазу (Foreign object in the eye) — это обобщающее название всех состояний, сопровождающихся попаданием в ткани глаза постороннего предмета .
При попадании инородного тела в глаз нужно как можно скорее обратиться к офтальмологу. Попытка самостоятельно извлечь предмет из глаза может усугубить ситуацию и привести к развитию осложнений.
Синонимы: травма глаза, эрозия эпителия роговицы, инородное тело роговицы и склеры. Народное название: окалина в глазу. При таком состоянии люди чувствуют, что что-то попало в глаз, как будто ресница царапает.
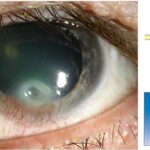
Инородное тело роговицы [15]
Попадание постороннего предмета в ткани глаза может носить как поверхностный характер — закрытая травма глаза, при которой инородное тело не проникает через все оболочки глаза, так и характер проникающего ранения — открытая травма глаза, при которой инородный предмет попадает внутрь глаза, а иногда проникает и через него насквозь, вглубь орбиты.
Закрытая травма глаза возникает при лёгких несчастных случаях: при рубке дров, попадании соринки или окалины во время работы с инструментом без защиты и т. д. Открытые травмы нередко случаются при тяжёлых обстоятельствах: при криминальных и боевых травмах, производственных катастрофах и ДТП.
Открытые травмы относятся к теме травмы глаза и поэтому рассмотрены в отдельной статье.
Инородное тело может попасть:
- в роговицу (чаще всего);
- в конъюнктиву и склеру;
- под верхнее или нижнее веко .
Во всех трёх случаях симптомы будут общими: боль в глазу, обильное или умеренное слезотечение, покраснение глаза и отёк.
Статистика заболеваемости
Инородное тело роговицы — это одна из самых частых причин неотложного обращения к офтальмологу. До 30–50 % всех пациентов посещают неотложный кабинет именно с этой проблемой. Наиболее часто — мужчины трудоспособного возраста, работающие на стройке .
Причины и факторы риска
Поверхностное попадание инородного тела в глаза чаще всего происходит в результате несчастного случая или при игнорировании техники безопасности во время работы с металлом и камнем (работа с молотком и болгаркой). Криминальные и военные причины часто приводят к очень тяжёлым последствиям и рассматриваются отдельно .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы инородного тела в глазу
Клиническая картина при попадании инородного тела в глаз достаточно яркая. Чаще всего человек сам замечает чёткую взаимосвязь между событием (работа с болгаркой, падение рядом с сухой травой, укус насекомого, после которого в глазу осталось жало, и т. д.) и резким возникновением симптомов.
Независимо от того, как инородное тело попало в глаз, на передний план обычно выходят одни и те же признаки:
- Боль в глазу — это первый и ведущий симптом, на который жалуются практически все пациенты. Он связан с раздражением чувствительных тканей глаза, в которых много нервных окончаний, из-за чего и возникает очень острая реакция. Этот симптом в зависимости от конкретного случая бывает разной степени выраженности: от лёгкого дискомфорта и чувства царапания глаза до нестерпимой боли, при которой нельзя даже открыть глаз. Достаточно часто боль в глазу может остаться даже после посещения офтальмолога и извлечения инородного тела. Это связано с нарушением целостности нежного эпителия роговицы (клеток, которые выстилают переднюю часть глаза) и обнажением нервных волокон этой части глаза, поэтому даже после удаления постороннего предмета остаётся некоторая болезненность.
- Слезотечение — один из обязательных признаков повреждения передней части глаза попавшим в него предметом. «Слёзы текут ручьём», — можно услышать на приёме. Своеобразная защитная реакция организма в виде обильного слезотечения призвана удалить собственными силами инородный предмет из глаза, но это получается далеко не всегда.
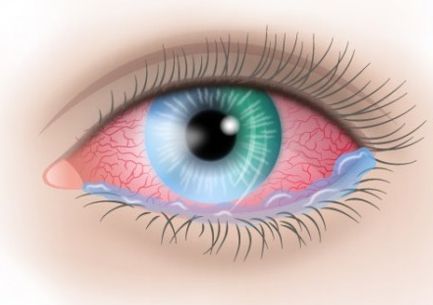
Внешний вид раздражённого глаза при попадании инородного тела
- Блефароспазм — непреодолимое желание закрыть глаза, зажмуриться. Это ещё один из механизмов врождённой защиты глаза. Однако иногда он настолько выражен, что не получается открыть глаз даже для осмотра у офтальмолога. В таком случае для облегчения этого симптома врачи иногда используют специальные капли.
- Светобоязнь — при попадании постороннего предмета в глаз через какое-то время развивается острая реакция на яркий свет. Это может привести к невозможности ориентироваться в пространстве, когда человек выходит на улицу при дневном свете. В большинстве случаев солнцезащитные очки позволяют уменьшить выраженность этого симптома.
- Покраснение глаза и отёк тканей — это симптом развивается спустя какое-то время после попадания инородного тела в глаз. При взгляде в зеркало можно увидеть сильное покраснение глаза, яркий сосудистый рисунок на его поверхности, а также отёк век. Покраснение и отёк — это второстепенная защитная реакция, призванная привлечь к месту проникновения инородного предмета как можно больше защитных факторов организма.
- Снижение зрения — происходит далеко не в каждом случае, может сигнализировать о попадании инородного тела в центральную часть роговицы. Это неблагоприятный признак, поскольку в таком случае зрение может не полностью восстановиться после лечения .
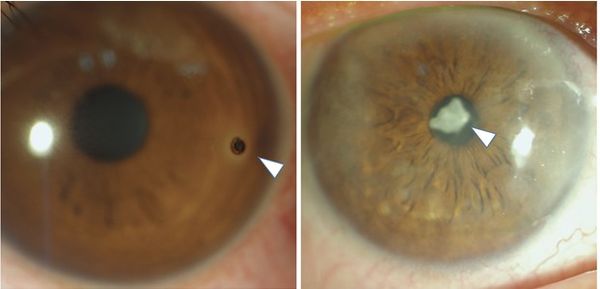
Слева — инородное тело в периферической части роговицы, не влияет на зрение. Справа — инородное тело в центре роговицы, ухудшает зрение [16]
- Заметное инородное тело в глазу — в некоторых случаях в зеркале можно увидеть непосредственную причину, т. е. посторонний предмет, который попал в глаз. Однако это не значит, что нужно пытаться самостоятельно этот предмет достать. Глубину поражения, тактику лечения, а также необходимые капли и препараты для глаз может определить и назначить только опытный врач-офтальмолог .
Патогенез инородного тела в глазу
Функции здоровой роговицы и склеры
Здоровая глазная поверхность, а именно прозрачная роговица, неповреждённая склера и гладкая конъюнктива, участвуют в большинстве функций органа зрения .
Среди этих функций:
- Зрение — роговица является первой линзой, которую встречает свет на пути внутрь глаза. Любая непрозрачность роговицы в центральной части (напротив зрачка) приводит к снижению зрения.
- Целостность глазного яблока — роговица и склера служат внешней оболочкой глаза, поддерживают его форму и герметичность.
- Защитный барьер — роговица, склера и конъюнктива формируют непрерывный контур глаза, сквозь который не могут проникнуть болезнетворные микроорганизмы и посторонние предметы.
- Образование слёзной плёнки — она состоит из воды, липидов, белков и покрывает всю вступающую в контакт с внешней средой поверхность глаза. Её обновление и распределение напрямую зависит от сохранности роговицы и конъюнктивы .
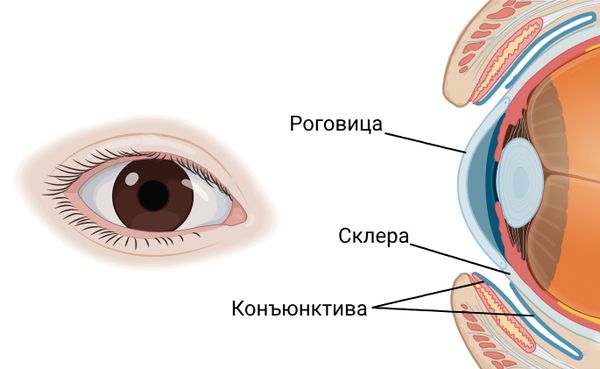
Роговица, склера и конъюнктива
Механизм развития заболевания
Заболевание всегда начинается с попадания в глаз инородного предмета. Это может быть частица металла, камня, песка, обломок сухой травы, щепка дерева, опилки, острый осколок разбитого стекла, ворс из тканых материалов, кусочки разлетевшегося пластика, иногда собственные ресницы, а также другие многочисленные предметы, окружающие нас.
Три основных фактора, определяющие патогенез заболевания:
- Свойства инородного тела — его величина, химические, физические и биологические свойства. Наибольшую опасность представляют инородные тела органического происхождения, поскольку они загрязнены болезнетворными микроорганизмами: бактериями, вирусами, грибками и простейшими. Именно после попадания древесных щепок, обломков сухой травы, кусков земли или предметов животного происхождения развиваются наиболее опасные осложнения (например, при попадании мицелия грибов в ткани роговицы может развиваться грибковый кератит, который тяжело поддаётся лечению и имеет затяжное течение). В свою очередь, неорганические вещества — осколки металла, стекла и пластика — реже приводят к выраженному инфекционному процессу.
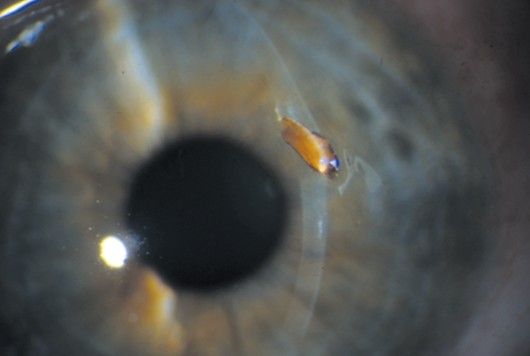
Щепка, попавшая в глаз. Очень высокий риск инфекции [17]
- Место проникновения инородного тела — при попадании в конъюнктиву предмет может не вызвать серьёзных осложнений, поскольку биологически эта ткань отличается от роговицы. В то же время даже небольшое повреждение центральной части роговицы может сильно сказаться на качестве зрения и течении воспалительной реакции.
- Скорость обращения за помощью к офтальмологу — это главный фактор. Немедленный визит к врачу может избавить практически от всех неприятных последствий попадания инородного тела в глаз, поскольку в клинике возможна полная диагностика, хирургическое лечение и своевременное назначение правильных препаратов, что в совокупности приводит к благоприятному течению заболевания. Любое попадание инородного тела в глаз, которое вызывает беспокойство у пациента, нуждается во внимании офтальмолога .
Классификация и стадии развития инородного тела в глазу
Основной критерий для разделения клинических форм — это степень проникновения инородного тела в ткани глаза .
По этому признаку все ранения глаза разделяют на две группы:
- Прободные — инородное тело полностью погружается внутрь глаза, и формируется раневой канал сквозь роговицу или склеру. Это наиболее опасная форма травмы глаза.
- Непрободные — посторонний предмет «застревает» в тканях глаза, при этом целостность его оболочек не нарушается. При своевременном лечении такая травма менее опасна.
Это разделение согласуется с международной классификацией повреждений глаза, в которой прободное ранение относится к открытой ране, а непрободное — к закрытой. Все они по степени тяжести расцениваются как тип B (вторая степень тяжести из пяти).
При этом существует и второстепенная классификация клинических форм, при котором непрободные (закрытые) повреждения роговицы инородным телом делят на две формы:
- поверхностные — посторонний предмет находится в эпителии роговицы или в самых передних слоях основного вещества роговицы (стромы);
- глубокие — инородное тело залегает в глубоких слоях стромы роговицы, что чаще приводит к развитию осложнений .

Схематическое изображение попадания инородного тела в глаз. Слева направо: поверхностное, глубокое, проникающее
В зависимости от общей клинической картины и прогноза заболевания выделяют:
- лёгкие травмы — инородное тело находится в поверхностных слоях, зрение при таких травмах не ухудшается, косметический дефект не возникает;
- травмы средней тяжести — инородное тело попало в более глубокие слои роговицы, при этом может умеренно снижаться зрение или возникать небольшой косметический дефект;
- тяжёлые травмы — проникающие ранения глазного яблока, грозящие стойким и выраженным снижением зрения, а также значительным нарушением анатомии глаза .
Стадии заболевания
При попадании инородного тела в глаз развивается воспаление, которое протекает в несколько последовательных этапов:
- Повреждение тканей.
- Стадия экссудативного воспаления с отёком.
- Расплавление тканей либо отграничение зоны поражения капсулой .
Осложнения инородного тела в глазу
При попадании инородного тела в глаз нужно незамедлительно обратиться к офтальмологу. Если сделать это своевременно, то можно избежать большинство серьёзных осложнений. Вот лишь примерный список таких осложнений:
- Помутнение роговицы. Оно неизбежно наступает при проникновении инородного тела глубже эпителия роговицы, однако степень его выраженности и влияние на зрение может сильно варьировать от случая к случаю. Мелкие окалины, попавшие в периферическую часть роговицы, после удаления могут оставить за собой лишь небольшое облачковидное помутнение, которое заметно только при осмотре за щелевой лампой. В то же время крупный осколок, попавший в центральную часть, может вызвать заметное ухудшение зрения. Наиболее сильное помутнение возникает из-за воспалительной реакции глаза без лечения. Такое воспаление может привести даже к полному закрытию поверхности роговицы стойким помутнением — бельму роговицы .
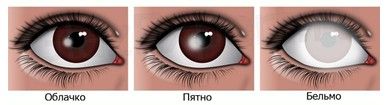
Виды помутнения роговицы при попадании инородного тела
- Химическое воздействие инородного тела. Иногда инородное тело достаточно быстро зарастает сверху эпителием и перестаёт беспокоить. В этом случае человек может решить, что нет причины обращаться к офтальмологу. Однако нахождение инородного тела в глазу приводит к каскаду биологических и химических реакций и может вызвать такие неблагоприятные процессы, как металлозы: сидероз (от окалин, содержащих железо) и халькоз роговицы (при попадании осколков меди) .
- Проникновение инородного тела в глубжележащие части глаза . Посторонний предмет, проходящий вглубь глаза, может повредить внутренние структуры: радужку, хрусталик или сетчатку. При этом некоторые инородные тела в силу особенностей строения постоянно углубляются внутрь слоёв роговицы, вплоть до перехода поверхностного повреждения в проникающее ранение глазного яблока. Такими свойствами обладают жала некоторых насекомых, а также инородные тела растительного происхождения. Особенно опасно в этом случае часто моргать и пытаться «протереть» глаза сильным надавливанием пальцами на веки.
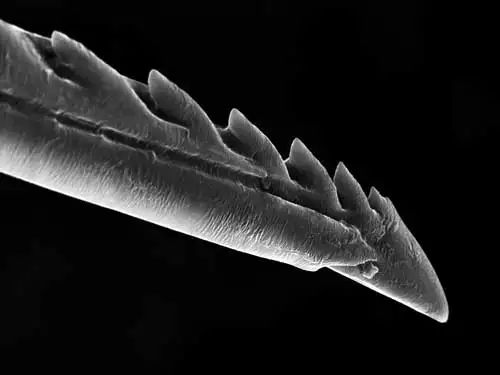
Микроскопическое изображение жала пчелы. Зазубрины на его поверхности помогают ему двигаться только вглубь тканей [18]
- Инфекционные и воспалительные осложнения. Без своевременного лечения ткани глаза могут инфицироваться самим инородным телом или инфекция может присоединиться извне. В этом случае может развиться инфекционный кератит, иридоциклит и даже эндофтальмит. Все эти состояния крайне опасны и могут приводить к необратимому снижению зрения .
Диагностика инородного тела в глазу
Диагностика включает сбор анамнеза (истории болезни), физикальный осмотр и инструментальные исследования.
Сбор анамнеза
Во время сбора анамнеза врач выяснит важнейшие данные, которые влияют на тактику дальнейшего обследования и лечения:
- жалобы и симптомы — на основе этого составляется примерная картина болезни, выясняется сторона поражения и вовлечённость парного глаза;
- обстоятельства полученной травмы — так врач-офтальмолог сможет понять, какой объект попал в глаз;
- время, прошедшее с момента попадания инородного тела, а также предпринятые меры.
Физикальный осмотр
При неотложном обращении офтальмолог выяснит общее состояние пациента и сопутствующие заболевания. Может оказаться так, что в момент попадания инородного тела в глаз человек подвергся и другим травмам, опасным для жизни. Но в большинстве случаев общее физикальное обследование не выявляет никаких отклонений, и тогда инородное тело в глазу принимается за ведущее заболевание.
Инструментальная диагностика
Наличие инородного тела глаза — это показание к полноценному общему обследованию обоих глаз, позволяющее исключить серьёзные последствия для органа зрения.
Рекомендовано проведение следующих исследований:
- Визометрия — определение остроты зрения обоих глаз по отдельности с использованием таблицы и средств коррекции при наличии близорукости или дальнозоркости.
- Биомикроскопия глаза (осмотр за щелевой лампой) — основной способ, позволяющий обнаружить инородное тело и оценить общее состояние глаза, осмотрев его передний и задний сегменты. В большинстве случаев за этим же аппаратом врач может удалить инородное тело .
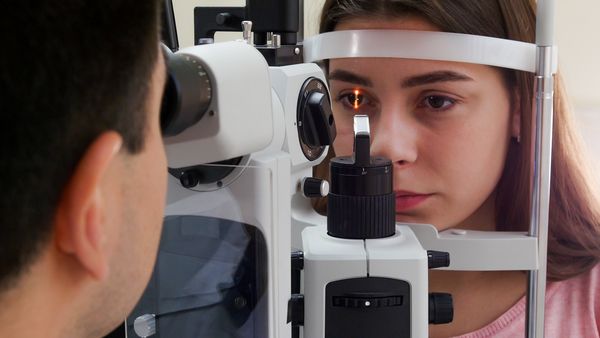
Осмотр за щелевой лампой
- Флюоресцеиновая проба (проба Зейделя) — этот способ применяют при подозрении на проникающий характер поражения глаза посторонним предметом. Во время исследования на поверхность глаза наносят специальную краску и наблюдают за раной. При проникающем ранении из неё будет истекать жидкость.
- Оптическая когерентная томография (ОКТ) роговицы — технологичный способ исследования роговицы, необходимый лишь в редких случаях. Оптический когерентный томограф даёт представление о характере поражения роговицы на микроскопическом уровне с детальным изображением глубоких тканей поражённого глаза .
- Рентгенологическое исследование и компьютерная томография (КТ) глаза, орбит и головного мозга — к этому исследованию прибегают при крайне серьёзных травмах, когда врач подозревает попадание инородных тел внутрь глаза или даже за него: в орбиту или глубжележащие структуры .
Дифференциальная диагностика
На основании анамнеза и данных инструментального обследования инородное тело глаза отличают от следующих офтальмологических болезней: синдрома сухого глаза, проникающих ранений глазного яблока, воспаления конъюнктивы, век и роговицы, увеита и приступа глаукомы .
Лечение инородного тела в глазу
При попадании инородного тела в глаз, особенно если оно вызывает беспокойство, нельзя заниматься самолечением и необходимо как можно скорее обратиться к офтальмологу.
Хирургическое лечение
Основным способом лечения является хирургическое удаление инородного тела. Для непроникающих инородных тел — это амбулаторная процедура, не требующая госпитализации и наркоза .
Перед началом процедуры в глаз закапывают обезболивающие капли (если есть аллергия на анестетики, об этом нужно сказать врачу) . Обычно достаточно одного или двух закапываний. После этого пациент садится на стул перед щелевой лампой, за которой чаще всего происходит удаление инородного тела. При этом важно расположиться удобно, чтобы можно было сидеть неподвижно в течение всей процедуры (от 1 до 10 минут).
Затем врач-офтальмолог удаляет инородное тело — механически смещает предмет из раны, где он застрял, наружу, и затем убирает его с глазной поверхности. Чаще всего для этого используется стерильная игла для инъекций или другой подходящий и привычный врачу инструмент (например, скребок-копьё).

Скребок-копьё — один из инструментов, применяемый для удаления инородных тел глаза
Если инородное тело металлическое, то важно, чтобы врач удалил окислившуюся ткань. После попадания такого предмета в тканях глаза, в частности в роговице, часто образуется ржавый ободок. Его обязательно очищают (в пределах безопасного удаления тканей), чтобы исключить риск дальнейшего воспаления. После этого в конъюнктивальную полость закапывают растворы антисептика и антибиотика.
Удаление инородных тел из склеры и конъюнктивы верхнего и нижнего века проводится аналогично. При проникающей травме, расположении инородного тела в глубоких слоях роговицы, склеры или век процедура может проводиться в операционной, где используются разные инструменты для надрезов роговицы, доступу к постороннему предмету и его удалению из тканей глаза .
Консервативное лечение
После удаления инородного тела врач-офтальмолог повторно осмотрит рану и назначит капли для самостоятельного применения. В зависимости от конкретного клинического случая это могут быть:
- растворы антисептиков: Бензилдиметил-миристоиламино-пропиламмоний, Пиклоксидин и др.;
- растворы или мази антибиотиков: Тобрамицин, Левофлоксацин, Гентамицин и др.;
- препараты заживляющего действия: Декспантенол и др.;
- глюкокортикостероиды и нестероидные противовоспалительные препараты: Дексаметазон, Диклофенак, Бромфенак и др.
В редких случаях на поверхность роговицы может быть надета мягкая контактная линза. При тяжёлых травмах меры консервативного лечения могут быть существенно расширены, в первую очередь за счёт системного введения противомикробных и противовоспалительных препаратов (в инъекциях или таблетках) .
Как удаляют инородный предмет из глаза ребёнка
Если посторонний предмет попал в глаз ребёнку, то диагностика и лечение будут проводиться схожим образом, но могут быть особенности при обезболивании перед хирургической процедурой. Проведение обезболивания будет зависеть от готовности ребёнка сотрудничать с врачом и решается в индивидуальном порядке.
Реабилитация
В подавляющем большинстве случаев после удаления инородного тела реабилитация не требуется. При небольшом поражении роговицы чаще всего уже на следующий день после посещения офтальмолога можно вернуться к работе без существенных ограничений . При больших инородных телах роговицы болезненность может беспокоить до 2–3 дней, а после операции и дольше.
В первые дни после удаления инородного дела важно внимательно следовать назначениям офтальмолога, а также отказаться от водных процедур (посещения бани, бассейна, сауны) и купаний в открытых водоёмах.
Возможные осложнения, связанные с лечением
Наиболее часто осложнения развиваются из-за позднего обращения за медицинской помощью . Помимо воспалительных и инфекционных осложнений, описанных выше, после попадания инородного тела и его удаления может развиться помутнение роговицы, т. е. нарушение её прозрачности. Если оно крупное или находится на зрительной оси, то может значительно ухудшить зрение. Это связано с возникновением непрозрачностью оптических сред или нарушений преломления в роговице (астигматизм). Помутнение роговицы можно устранить при помощи консервативных методов, лазерной коррекции зрения (ФРК) или хирургических способов (поверхностной кератэктомии или пересадки роговицы — сквозной и послойной) . Метод лечения подбирается индивидуально.
Прогноз. Профилактика
Точный прогноз может дать только врач-офтальмолог после полноценного осмотра, уточнения природы инородного тела, глубины его залегания и оценки повреждения структур глаза. Из опыта можно сказать, что при своевременном обращении к офтальмологу и правильном лечении более 90 % случаев поверхностного попадания постороннего предмета в глаз завершается полным выздоровлением без серьёзных последствий . Однако повреждение глубоких слоёв роговицы, затронувших её центральную часть, а также все случаи тяжёлых травм глаза могут привести к снижению зрения вплоть до полной его утраты.
Самой важной профилактической мерой является полное соблюдение техники безопасности при работе в зоне повышенного риска (на стройке, при работе с камнем, металлом, углём, песком и т. д.). Чтобы предотвратить случайное попадание посторонних предметов в глаза, нужно носить специальные очки .

Советский плакат с техникой безопасности
Список литературы
- Офтальмология: национальное руководство / под ред. С. Э. Аветисова, Е. А. Егорова, Л. К. Мошетовой и др. — 2-е издание, переработанное и дополненное. — М.: ГЭОТАР-Медиа, 2022. — 904 с.
- American Academy of Ophthalmology. 2023–2024 Basic and Clinical Science Course, Section 08: External Disease and Cornea. — 2023. — 584 р.
- Современная офтальмология. Главы 3 и 8 / под ред. В. Ф. Даниличева. — СПб.: Питер, 2009. — 688 с.
- Barrientez B., Nicholas S. E., Whelchel A. et al. Corneal injury: Clinical and molecular aspects // Exp Eye Res. — 2019. — Vol. 186. ссылка
- Кун Ф. Травматология глазного яблока / пер. с англ., под ред. В. В. Волкова. — М.: Логосфера, 2011. — 556 с.
- Волков В. В. Открытая травма глаза. — СПб.: ВМедА, 2016. — 280 с.
- Camodeca A. J., Anderson E. P. Corneal Foreign Body // StatPearls Publishing. — 2023. ссылка
- Гундорова Р. А., Степанов А. В., Курбанова Н. Ф. Современная офтальмотравматология. — М.: Медицина, 2007. — 149 с.
- Сусайкова М. С. Особенности клиники, диагностики и лечения больных с травмой глаза на этапе неотложной специализированной помощи: автореф. дис. … к-та мед. наук: 14.00.08. — М., 2005. — 24 с.
- Ассоциация врачей-офтальмологов. Инородное тело роговицы: клинические рекомендации. — М., 2021. — 32 с.
- Macarie S. S., Vlad F., Macarie D. M. Corneal perforation after corneal foreign body — Case Report // Rom J Ophthalmol. — 2023. — № 1. — Р. 77–80. ссылка
- Uyar E., Sarıbaş F. Evaluating Depth and Width of Corneal Wounds Using Anterior Segment Optical Coherence Tomography After Foreign Body Removal // Semin Ophthalmol. — 2022. — № 6. — Р. 774–779. ссылка
- Rathi V. M., Vyas S. P., Sangwan V. S. Phototherapeutic keratectomy // Indian J Ophthalmol. — 2012. — № 1. — Р. 5–14.ссылка
- Mathur V., Parihar J. K., Srivastava V. K., Avasthi A. Clinical evaluation of Deep Anterior Lamellar Keratoplasty (DALK) for stromal corneal opacities // Med J Armed Forces India. — 2013. — № 1. — Р. 21–26.ссылка
- Corneal Foreign Body Removal. [Видеозапись] // YouTube. — 2019.
- Wang T., Zhong L., Yin S. et al. Advances and Clinical Applications of Anterior Segment Imaging Techniques 2020 // Journal of Ophthalmology. — 2020.
- Corneal Foreign Body and Corneal Abrasion // Basicmedical Key. [Электронный ресурс]. Дата обращения: 11.01.2024.
- Stings, wings and hairy eyes: honeybee close-ups // NewScientist. — 2020.