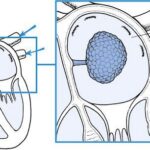
Опухоли сердца (Cardiac tumors) — это разнородные по происхождению и характеру новообразования, которые возникают в тканях сердца. Они могут развиваться из-за перерождения и роста его собственных клеток или быть метастазами из других органов.
Опухоли сердца могут сопровождаться лихорадкой, слабостью, одышкой, кашлем, болью за грудиной, учащённым и неритмичным сердцебиением, но эти симптомы неспецифические, т. е. встречаются и при других заболеваниях .
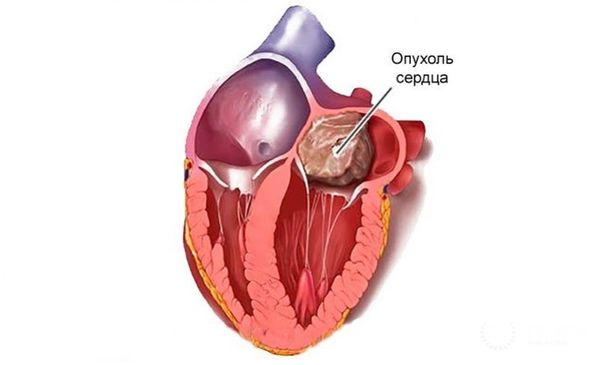
Опухоль сердца
Распространённость
Среди всех заболеваний сердца первичные опухоли, т. е. происходящие из клеток сердца, составляют 0,2 %; вторичные (метастатические) встречаются в 25–30 раз чаще.
Первичные опухоли делятся на доброкачественные (до 75 % от всех первичных опухолей) и злокачественные (до 25 %) .
Причины опухолей сердца
Провокаторами опухолевого перерождения и дальнейшего роста новообразований могут быть различные факторы:
- наследственная предрасположенность;
- токсическое влияние агрессивной внешней среды — физические (ионизирующие излучение, температура) и химические факторы (канцерогенные вещества, такие как асбест, 3,4-бензпирен, содержащийся в табачном дыме, каменноугольная смола, бензин, 2-хлоранилин и др.);
- некоторые онкогенные вирусы (например, выявлена связь между развитием миксомы и вирусами папилломы человека, герпеса и Эпштейна — Барр );
- нарушения при эмбриональном развитии (опухоли развиваются в результате смещения и неправильного развития тканей эмбриональных листков);
- рецидивирующие инфекции;
- курение и частое употребление спиртных напитков;
- избыточный вес.
Опухоли сердца также могут развиваться как метастазы из ближайших и отдалённых органов.
Некоторые авторы отмечают, что опухоли сердца могут появиться на фоне хронической ишемии и системного апоптоза (гибели клеток). Поэтому эти факторы тоже могут расцениваться как причины роста опухолей в сердце и не только .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы опухолей сердца
Cимптомы в значительной степени зависят от вида опухоли, её локализации и степени развития.
Можно выделить три группы возможных симптомов:
- Системные (экстракардиальные):
- лихорадка, как правило до 38 °C;
- упадок сил, слабость;
- ночная потливость;
- боли в суставах;
- синюшность пальцев при нажатии на них;
- одышка;
- отсутствие аппетита и потеря веса;
- сыпь на коже.
- Интракардиальные:
- нарушение ритма, частоты и последовательности сердечных сокращений (аритмия);
- учащённое сердцебиение (тахикардия);
- Внутриполостные:
- отёки ног, живота и лица;
- кашель;
- вздутие шейных вен;
- затруднённое дыхание;
- головокружения, обмороки;
- ощущение кома в груди, боли «ползущего» характера;
- боли в груди.
В основном возникают общие проявления. При закупоривании опухолью магистральных сосудов, расположенных в сердце, в первую очередь аорты, и эмболических осложнениях могут появиться полуобморочные состояния, случаи потери сознания. Со временем в запущенных случаях возникают проявления сердечной недостаточности: отёки, одышка, кашель и аритмия.
Также из-за сдавливания или врастания опухоли в проводящую систему (что характерно для рабдомиом и фибром) пациентов могут мучить приступообразные сердцебиения, вызванные пароксизмальной суправентрикулярной аритмией или желудочковой тахикардией. Подобные симптомы появляются на фоне влияния опухоли на проводящую систему сердца: синусовый узел, ножки Гиса, волокна Пуркинье и др.
Проводящая система сердца
Симптомы опухолей, находящихся в полости сердца, зависят от того, насколько они воздействуют на работу клапанного аппарата и/или кровоток в магистральных сосудах сердца (с развитием клапанной или сердечной недостаточности, клапанного стеноза). При клапанном поражении пациенты начинают испытывать одышку как при нагрузке, так и в покое, нарушения ритмичной работы сердца, его урежение, но чаще всё же встречается учащённое сердцебиение. Также зачастую одышка сопровождается разнообразными дискомфортами, болью в околосердечной области жгучего, давящего и удушающего характера, побледнением кожи, посинением кончиков пальцев, изменением их формы по типу барабанных палочек, посинением кончика носа, губ и носогубного треугольника. Нередко на фоне подобных проявлений появляется избыточная тревожность, бессонница, панические атаки и депрессивные состояния.
Многие симптомы зависят от положения тела, поворотов туловища и наклонов . Например, при прорастании опухоли в перикард (сердечную сумку) часто бывают боли в околосердечной области, которые проходят при наклонах туловища и нахождении в «позе молящегося мусульманина».
Поставить верный диагноз при новообразованиях сердца достаточно сложно. На первых стадиях у болезни обычно нет проявлений. А когда появляются симптомы, их легко перепутать с признаками других заболеваний. Поэтому нередко пациенты обращаются за помощью на поздних стадиях или даже умирают от внезапной смерти, так и не узнав, что у них был такой диагноз.
Патогенез опухолей сердца
В патогенезе развития опухолей важнейшую роль играют свободные радикалы — активные неустойчивые частицы, молекулы без одного электрона, которые образуются при обмене веществ. Состояние, при котором в организме слишком много свободных радикалов, называют оксидативным стрессом. Он может развиваться в результате токсического влияния агрессивной внешней среды, рецидивирующих инфекций, курения, частого употребления спиртных напитков, избыточного веса и других факторов.
Свободные радикалы являются спутниками кислорода и обладают высокой химической активностью. Они легко образуются из-за уникальных свойств молекул кислорода, входящих в его состав. В химических соединениях атомы кислорода имеют двухвалентную структуру, но в молекуле кислорода два атома соединены только одинарной связью, на каждом атоме кислорода один электрон свободен. Когда их валентности направлены в разные стороны, образуется опасный нестабильный токсичный кислород. Среди наиболее значимых для организма «физиологических» первичных свободных радикалов можно выделить гидроксильный радикал, синглетный кислород, супероксидный анион-радикал, перекись водорода, гипохлорную кислоту, пероксинитрит и оксид азота.
Вторичные свободные радикалы, в отличие от первичных, не выполняют полезные для организма функции, а наоборот, деструктивно влияют на клетки, отсоединяя электроны у «здоровых» молекул, из-за чего эти молекулы становятся слабым (третичным) свободным радикалом .
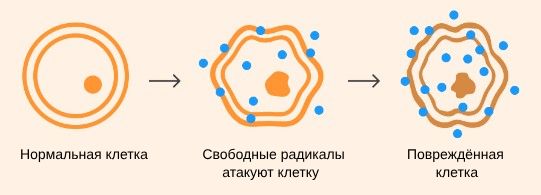
Оксидативный стресс
Свободные радикалы отличаются крайней неустойчивостью — срок их существования порой не превышает одной миллионной доли секунды. Однако каждый из них порождает собственную цепочку свободных радикалов. Такие процессы запускают в организме воспалительные реакции и опухолевый рост.
Что касается вирусного воздействия на клетки, то оно связано с активным взаимодействием вируса с ДНК человека, что вызывает трансформацию протоонкогенов (предшественников онкоклеток) в собственно онкогены. Геном вирусов содержит высокоактивные онкогены, которые активируются после включения его генетического материала в ДНК клеток человека .
Классификация и стадии развития опухолей сердца
Опухоли сердца подразделяют на первичные и вторичные. Первичные опухоли происходят из клеток сердца и бывают злокачественными (около 20 % случаев) и доброкачественными (остальные 80 % случаев).
Злокачественные первичные опухоли сердца
Такие опухоли образуются непосредственно в сердце. К ним относятся перикардиальные первичные лимфомы, саркомы и мезотелиомы.
Саркома — это наиболее распространённая злокачественная опухоль сердца. Средний возраст, когда она чаще всего появляется, составляет примерно 45 лет. Причём 40 % из этих опухолей — ангиосаркомы, которые могут развиваться в правом предсердии и затрагивать перикард, тем самым закупоривая приносящий тракт правого желудочка. Кроме того, эти опухоли могут давать метастазы в лёгкие и вызывать тампонаду перикарда.
К злокачественным опухолям сердца также относят недифференцированную саркому, фибросаркому, лейомиосаркому, злокачественную фиброзную гистиоцитоксантому, липосаркому, остеосаркому и рабдомиосаркому. Эти опухоли чаще развиваются в левом предсердии, вызывают закупорку митрального клапана и сопровождаются признаками сердечной недостаточности.
Перикардиальная мезотелиома — это достаточно редкая опухоль. Чаще страдают мужчины, возраст пациентов разный. Опухоль может вызывать спазм и тампонаду сердца, её метастазы могут проникать в прилежащие мягкие ткани, позвоночник и мозг.
Первичная лимфома сердца очень редка, чаще связана с ВИЧ/СПИДом или другими иммунодефицитами. Такие опухоли быстро растут и вызывают аритмию, тампонаду сердца, синдром верхней полой вены и сердечную недостаточность .
Метастатические опухоли (злокачественные вторичные)
Метастазы могут проникать в сердце из раковых опухолей, находящихся, как правило, в молочной железе, желудке, лёгких, реже в щитовидной железе и почках. Так, карцинома молочной железы и лёгкого, саркома мягких тканей и рак почки часто дают метастазы в сердце.
Ещё одна опухоль, которая с высокой вероятностью может поразить сердце, — это меланома .
Лейкемия и лимфома тоже часто вызывают развитие метастазов в сердце, однако во многих случаях такое поражение длительно протекает без симптомов и обнаруживается случайно.
Саркома Капоши в основном встречается у пациентов с иммунодефицитом (обычно страдающих СПИДом). Опухоль распространяется по всему организму, в том числе проникает в сердце, однако какие-либо симптомы с его стороны появляются очень редко.
Доброкачественные опухоли сердца
Миксома — это самая распространённая из первичных доброкачественных опухолей сердца, на неё приходится больше 50 % от всех случаев. У женщин миксомы встречаются примерно в 2–4 раза чаще, чем у мужчин. Но при редких генетических заболеваниях (синдроме Карнея) мужчины болеют чаще.
Примерно 80 % всех миксом локализуются в левом предсердии, в редких случаях встречаются множественные миксомы. Около 75 % миксом располагаются на ножке, при этом они могут нарушать гемодинамику сердца, т. е. движение крови по сосудам: как правило, достигая размера более 4–5 см, опухоль выпячивается через митральный клапан и препятствует наполнению желудочка при его расслаблении (диастоле). Остальные миксомы имеют широкое основание и фиксируются на толстой ножке в камере сердца.
Встречаются миксоидные и желатинозные миксомы; гладкие, твёрдые и дольчатые; рыхлые и неровные. Рыхлые, неравномерные миксомы являются причиной самого грозного осложнения — системной эмболии, при которой в артерии застревает сгусток крови .
Синдром Карнея — это генетический, семейный синдром, котором сопровождается рецидивирующими миксомами сердца. Также для него характерны пигментные поражения кожи (лентиго, веснушки, синие невусы), кожные миксомы, опухоли яичек, аденома щитовидной железы и другие различные новообразования. Синдром проявляется в молодом возрасте, в среднем в 20 лет. У таких пациентов высокий риск рецидивов опухолей .
Папиллярные фиброэластомы — это аваскулярные папилломы (т. е. которые не кровоснабжаются), в 80 % случаев они возникают на клапанах в левых камерах сердца, чаще на митральном и аортальном. Женщины и мужчины страдают одинаково часто. Опухоль разрастается в виде папиллярных веточек, расположенных на центральном ядре, и по виду схожа с морскими анемонами.
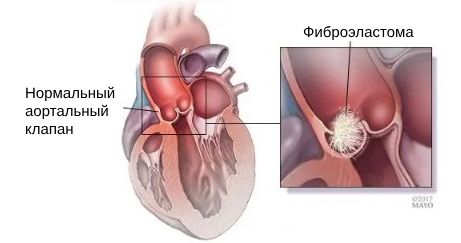
Фиброэластома
В 45 % случаев фиброэластомы крепятся на ножке. Они не повышают риск эмболии и не нарушают работу клапана .
Рабдомиомы — зачастую это множественные опухолевые разрастания, которые развиваются внутри ткани в перегородке или в свободной стенке камеры сердца, чаще левого желудочка, и поражают проводящую систему сердца. Представляют собой белые твёрдые дольчатые образования, с возрастом часто уменьшаются и «сходят на нет». У небольшого процента пациентов развивается тахиаритмия и сердечная недостаточность из-за нарушения оттока в камере левого желудочка.
Фибромы чаще возникают у детей и сопровождаются опухолями почек и кератоакантомой кожи. Расположены в левой части сердца, часто локализуются в миокарде правого и левого желудочков, могут развиваться после миокардита (воспаления сердечной мышцы). Эти опухоли сдавливают ткани проводящей системы сердца или внедряются в неё, вызывая аритмии и внезапную сердечную смерть. Бывают фибромы, которые сочетаются с избыточным ростом тела, кератокистами челюсти, множественными доброкачественными и злокачественными опухолями, аномалиями скелета (синдром базально-клеточного невуса, или Горлина) .
Липомы возникают у людей разных возрастов. Чаще эти опухоли развиваются в эпикарде и эндокарде, имеют большую ножку в основании. Липомы обычно не сопровождаются какими-либо проявлениями, однако некоторые из них препятствуют кровотоку и могут вызывать аритмии.
Гемангиомы, как правило, не вызывают симптомов. Обнаруживаются у небольшого количества пациентов случайно во время обследований, выполняемых по другому поводу.
Тератомы перикарда возникают преимущественно у новорождённых и детей постарше. Часто располагаются у основания крупных сосудов, нарушая в них кровоток. В 90 % случаев развиваются в переднем средостении, в 10 % — в заднем.
Параганглиомы, включая феохромоцитомы, редко поражают сердце, однако если это происходит, то они располагаются в основании сердца у окончания блуждающего нерва. Могут появиться симптомы, вызванные секрецией катехоламинов: учащение сердцебиения, тремор, повышение артериального давления и потливости. Параганглиомы могут быть злокачественными или доброкачественными.
Перикардиальные кисты на рентгенограмме могут выглядеть как опухоли или перикардиальный выпот. Обычно никак не проявляются, однако некоторые вызывают симптомы сдавливания, например боль в грудной клетке, одышку и кашель .
Стадии развития опухолей
Выделяют четыре основные стадии развития злокачественных опухолей (лимфомы, саркомы и перикардиальной мезотелиомы):
- Опухоль менее 2 см (без метастазов).
- Опухоль размером от 2 до 5 см (без метастазов).
- Метастазирование, опухоль, как правило, превышает 5 см.
- Распространение метастазов в разные органы: печень, желудок, почки и др.
Осложнения опухолей сердца
Осложнения опухолей сердца могут быть как системными, зависящими от выраженности и стадии процесса, так и специфичными, т. е. характерными для самой опухоли.
Наиболее распространённая опухоль — это миксома. Самым частым её осложнением является эмболия: кусочки и тромбы, которые формируются на поверхности опухоли, часто отрываются и, перемещаясь с током крови в другие органы, блокируют артерии. Осложнения будут зависеть от локализации поражённых эмболами артерий. Например, закупорка артерии головного мозга опухолевыми сгустками и тканями миксомы левого предсердия может привести к инсульту, а заблокированная артерия лёгких при миксоме правого предсердия может вызвать инфаркт лёгкого, который проявляется болью и кашлем с кровью.
Также осложнениями опухолей сердца могут стать аномалии крови, чаще всего железодефицитная анемия. Её развитие связано со следующими нарушениями:
- при злокачественном процессе переродившиеся клетки выделяют провоспалительные агенты, или цитокины, способные угнетать выработку эритроцитов;
- при поражении опухолями клапанов развивается хроническая сердечная недостаточность, которая при длительном течении сопровождается мальабсорбцией (неперевариванием, плохим усвоением пищи в тонком кишечнике);
- воздействием лекарств и возможными скрытыми кровотечениями;
- на фоне хронического воспаления железо из крови нередко перераспределяется в депо (например, в печень).
Низкое количество эритроцитов (анемия) может проявляться утомляемостью, слабостью и бледностью кожи. Снижение тромбоцитов зачастую вызывает проблемы со свёртыванием крови, могут появиться красные пятна (петехии, экхимозы) или синяки на коже.
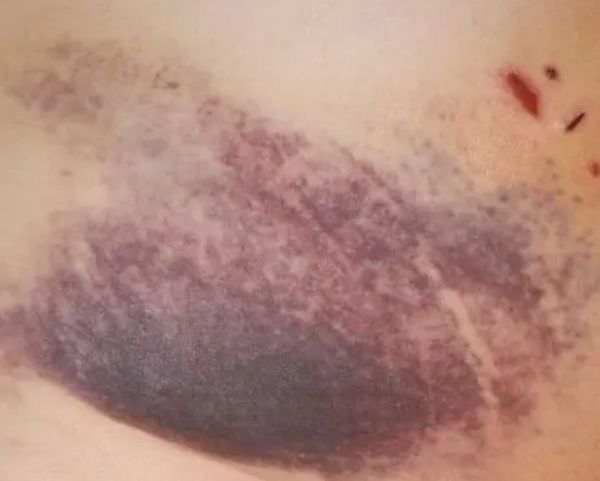
Экхимоз [12]
Также часто встречаются такие осложнения, как выраженная интоксикация, сепсис, тампонада сердца, тяжёлые аритмии и др. Эти состояния опасны для жизни, поэтому очень важна своевременная диагностика и лечение.
Диагностика опухолей сердца
Диагностика опухолей сердца начинается со сбора анамнеза (истории болезни). Нужно максимально точно рассказать врачу обо всех симптомах, о том, как давно они появились и после чего возникают. Доктор обратит особое внимание на жалобы, которые возникли на фоне полного благополучия у пациентов, не имевших ранее пороков и патологии сердца.
При проведении осмотра и физикального исследования может наблюдаться бледность кожи, пульсация яремных вен, цианоз, акроцианоз (синеватый оттенок кожи в основном на кистях и стопах), отёки ног, живота, петехии и синяки.
Пульсоксиметрия показывает снижение сатурации (насыщения кислородом крови) до 92 % и ниже.
Аускультативно (при выслушивании) выявляется ослабленное везикулярное дыхание, в запущенных случаях — сухие, мелко и крупнопузырчатые хрипы над поверхностью лёгких; различные шумы сердца, признаки аритмии .
Затем проводится электрокардиография (ЭКГ), а после неё с учётом полученных данных — дальнейшая диагностика. У пациентов с опухолями сердца могут наблюдаться различные аритмии в виде фибрилляции предсердий, тахиаритмии, экстрасистолии, а также блокада правой и левой ножки пучка Гиса из-за сдавливания опухолью и нарушение реполяризации в виде смещения сегмента ST.
ЭКГ
Важнейшую роль в диагностике на первичном этапе имеет эхокардиография (ЭхоКГ, УЗИ сердца), в ходе которой визуализируется сама опухоль либо её признаки. С помощью ЭхоКГ определяют локализацию, размеры и примерную структуру опухоли, наличие либо отсутствие нарушений гемодинамики. Однако, несмотря на низкую стоимость исследования и возможность оценить сократимость миокарда, у этого метода есть недостатки: низкое качество изображений и невозможность чётко определить распространение процесса .
ЭхоКГ
При диагностике опухолей сердца обязательно проводится рентгенография органов грудной клетки, в ходе которой оценивают состояние лёгких, исключают патологические процессы в них, плевре, перикарде, определяют конфигурацию и размеры сердца.
Вентрикулография — это ещё один важный метод исследования, который позволяет определить точные размеры опухоли. При этой процедуре контрастное вещество вводится непосредственно в сердце, а затем с помощью рентгенологического аппарата выявляются мельчайшие подробности в строении сердца и новообразований в его полостях, а также другие параметры, которые важны при подготовке к операции . Исследование проводят натощак, специальная подготовка не требуется.
МРТ и МСКТ сердца также проводятся с контрастным веществом и дают возможность увидеть мельчайшие структуры, такие как коронарные артерии и клапанный аппарат. Преимуществом МРТ является возможность с большой точностью рассмотреть структурные образования и мягкие ткани. Но провести МРТ не всегда возможно, так есть множество относительных противопоказаний: наличие кардиостимулятора, обструкции клапанного аппарата, вес более 120 кг, тяжёлая почечная недостаточность, сахарный диабет, выраженная хроническая сердечная недостаточность.
МСКТ тоже позволяет получить чёткое пространственное изображение, но из-за большой лучевой нагрузки эту процедуру во многих случаях не проводят. Хотя бывает, что делают и ЭхоКГ, и МСКТ, и вентрикулографию и не один раз.
При лабораторной диагностике важными исследованиями является общий и биохимический анализ крови. По общему анализу крови можно выявить железодефицитную анемию, компенсаторное «сгущение» крови в виде увеличения гематокрита, числа эритроцитов, повышения уровня гемоглобина и скорости оседания эритроцитов (СОЭ повышается, как правило, более чем 25 ммоль/л). Биохимический анализ крови позволяет оценить работу всех органов и систем и проводится прежде всего для дифференциальной диагностики и выявления верного диагноза. Важны такие показатели, как пронатрийуретический пептид, АЛТ, АСТ, билирубин, креатинин, мочевина, КФК МВ, липидный профиль, гликированный гемоглобин, С-реактивный белок, тиреотропный гормон, тироксин, калий, магний, РЭА и другие онкомаркеры, которые также помогут провести дифференциальную диагностику с опухолевым ростом в других органах.
Алгоритм исследования. Первичным визуальным методом является эхокардиография, далее, как правило, проводят МРТ, в некоторых случаях МСКТ, затем вентрикулографию. Также потребуется лабораторная диагностика и оценка наличия и степени сердечной недостаточности. Специфическим маркером для оценки степени сердечной недостаточности является пронатрийуретический пептид, помимо этого проводятся все перечисленные выше лабораторные исследования. Кроме того, врач исключит другие сопутствующие заболевания, а при их выявлении оценит, насколько они влияют на здоровье пациента. Чтобы назначить лечение, доктор должен иметь представление о состоянии человека. Нередко решение о том, какое лечение необходимо (хирургическое, паллиативное и др.), принимается коллегиально — совместно несколькими специалистами.
При проведении биопсии непосредственно из опухоли берут кусочки тканей. Для этого в мышечный слой правого желудочка проводят катетер через яремную, бедренную либо подключичную вену. В полости левого желудочка — через бедренную артерию. Процедуру проводят под контролем электрокардиографии, постоянно измеряя пульс и давление, а само продвижение катетера фиксируют и контролируют при помощи эхокардиографии или рентгена .
Дифференциальный диагноз следует проводить в первую очередь между самими новообразованиями, т. е. важно определить тип опухоли. Также их нужно отличать от врождённых и приобретённых пороков сердца, перикардита, эндокардита и системных заболеваний.
Лечение опухолей сердца
При выявлении первичных доброкачественных опухолей сердца проводится радикальное иссечение. После операции нужно в течение не менее 5–6 лет периодически проходить эхокардиографию, чтобы своевременно выявить возможный рецидив.
Лечение метастатических и первичных злокачественных новообразований зачастую паллиативное (лучевая терапия, химиотерапия), однако всегда учитывается индивидуальная ситуация пациента.
В целом общая тактика лечения в зависимости от типа опухоли такова:
- доброкачественные первичные опухоли: хирургическое лечение;
- злокачественные первичные: паллиативное лечение;
- метастатические: зависит от происхождения опухоли.
Опухоли иссекают, если нет противопоказаний в особенностях строения, а также нет других заболеваний, которые могут препятствовать хирургическому лечению . Операция зачастую приносит хорошие результаты (в течение трёх лет выживает 95 % пациентов).
Операцию проводят преимущественно в возрасте до 65 лет, так как у пожилых пациентов обычно есть значительные ограничения: ишемическая болезнь сердца, сахарный диабет и другие относительные и абсолютные противопоказания.
Первые дни после операции пациенты находятся под наблюдением врача, в этот период ограничивается нагрузка и соблюдается щадящая диета. Пища должна быть преимущественно жидкая в виде супов, каш, пюре, перекрученных мясных продуктов. Период реабилитации всегда индивидуален. Как правило, первые 2–3 недели нужно ограничить физическую нагрузку и соблюдать полупостельный режим, а затем постепенно расширять его.
Другая ситуация с тактикой лечения рабдомиом. Большинство таких опухолей регрессирует спонтанно, в связи с чем лечение не требуется. При множественных рабдомиомах или фибромах хирургическое лечение обычно неэффективно и прогноз плохой (пятилетняя выживаемость может быть ниже 15 %) .
При перикардиальных тератомах нужен срочный перикардиоцентез — пункция перикарда.
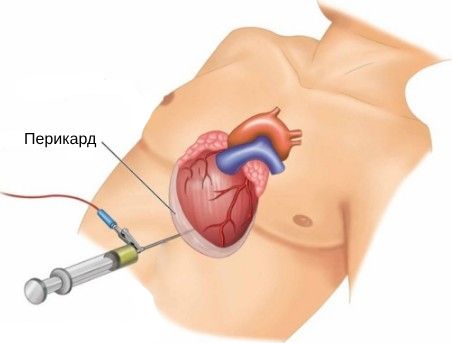
Перикардиоцентез
Пациенты с фиброэластомой часто нуждаются в пластике клапана или протезировании.
При злокачественных первичных опухолях обычно проводится паллиативное лечение (например, химиотерапия, лучевая терапия, лечение осложнений), поскольку прогноз плохой.
Терапия метастатических сердечных опухолей зависит от происхождения новообразования и может включать системную химиотерапию и другие паллиативные процедуры .
Прогноз. Профилактика
Прогноз зависит от типа опухоли, её локализации и степени злокачественности. У доброкачественных опухолей прогноз благоприятный. Примерно 90 % всех опухолей составляют миксомы, хирургическое лечение которых приводит к хорошим результатам и сопровождается очень низкой летальностью (3,4–4,1 %) как на этапе госпитализации, так и в отсроченном периоде .
Злокачественные опухоли встречаются редко, но отличаются молниеносным развитием и неблагоприятным исходом (статистика неутешительна, многие пациенты погибают).
Профилактика заключается в здоровом образе жизни и своевременном обращении к врачу при появлении жалоб.
Список литературы
- Баженова О. В., Даев Е. В. Онконеогенез. Большая российская в энциклопедия в 35 томах. Том 24. — М., 2014. — С. 207.
- Степанова Ю. А., Гринберг М. С., Малышенко Е. С. и др. Опухоли сердца: классификация, клиническая картина, характеристика, лучевые признаки // Медицинская визуализация. — 2019. — № 4. — С. 24–41.
- Ассоциация онкологов России. Опухоли средостения и сердца: клинические рекомендации. — М., 2018. — 43 с.
- Луговский М. К. Миксомы сердца: результаты хирургического лечения и клинико-морфологическая характеристика: автореф. дис. … д-ра мед. наук: 14.01.26. — М.: ФГБУ НМИЦ Трансплантологии и искусственных органов имени академика В. И. Шумакова МЗ РФ, 2017. — 148 с.
- Ушаков А. В., Захарьян Е. А., Ризк Г. Э. Миксомы сердца: современный взгляд на проблему // Український кардіологічний журнал. — 2013. — № 2. — С. 124–131.
- Шонбин А. Н., Мизинцова М. А., Миролюбова О. А., Антонов А. Б. Опухоли сердца: анализ хирургического лечения // Кардиология и сердечно-сосудистая хирургия. — 2016. — № 4. — С. 39–42.
- Azari A., Moravvej Z., Chamanian S., Bigdelu L. An unusual biatrial cardiac myxoma in a young patient // Korean J Thorac Cardiovasc Surg. — 2015. — № 1. — Р. 67–69. ссылка
- Demarchi V. А., de Campos F. P. Cardiac myxoma // Autops Case Reports. — 2016. — № 2. — Р. 5–7.ссылка
- Merello L., Elton V., González D., Elgueta F. et al. Cardiac myxomas. Analysis of 78 cases // Rev Med Chil. — 2020. — № 1. — Р. 78–82. ссылка
- Muthiah R. Right ventricular myxoma — a case report // Case Report Clin Med. — 2016. — № 5. — Р. 158–164.
- Шакирова Г. Х., Краева Т. В., Демина А. С. Опухоли сердца. Клинические наблюдения // Здравоохранение Югры: опыт и инновации. — 2017. — № 3. — С. 17–24.
- Murrell D. What is ecchymosis? // Medical News Today. — 2023.