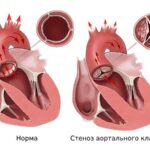
Недостаточность аортального клапана (Aortic insufficiency) — это порок сердца, при котором створки клапана смыкаются не полностью, что приводит к обратному току крови из аорты в левый желудочек, чего у здорового человека не наблюдается.
Недостаточность аортального клапана
Распространённость
По данным Фремингемского исследования — одного из самых известных и крупных исследований заболеваний сердца, аортальная недостаточность встречается у 4,9 % людей. Среди них регургитацию, т. е. обратный ток крови, средней и тяжёлой степени выявляют у 0,5 % .
Причины аортальной недостаточности
Причин недостаточности аортального клапана довольно много:
- Врождённые особенности строения аортального клапана. В норме у него три створки, но встречаются случаи, когда створок две или четыре. У таких людей одна из створок часто прогибается в обратную сторону, что приводит к аортальной недостаточности. Заболевание может развиться как в детстве, так и во взрослом возрасте .
Нормальный и двухстворчатый аортальный клапан
- Наследственные заболевания соединительной ткани (синдромы Марфана и Элерса — Данлоса, болезнь Эрдгейма, муковисцидоз и др.). При этих болезнях на тканевом уровне меняется строение створок клапана, из-за этого он перестаёт полностью смыкаться .
- Ревматизм. Это наиболее распространённая приобретённая причина аортальной недостаточности. Ревматизм развивается на фоне ангины, вызванной стрептококком, организм при этом вырабатывает антитела против собственной соединительной ткани, в том числе и тканей клапана аорты, что сопровождается его патологическими изменениями: сморщиванием, утолщением и деформацией. Поэтому так важно лечить ангину вовремя и под наблюдением врача, а после выздоровления контролировать состояние в динамике.
- Сифилис. При этом заболевании также может разрушаться клапан и развиваться аортальная недостаточность.
- Аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит и болезнь Такаясу).
- Атеросклероз. Работа створок клапана нарушается из-за отложения кальция и часто связана с аортальным стенозом — сужением аортального клапана.
- Инфекционный эндокардит. Бактерии, попавшие в организм, разрушают клапан, что тоже может привести к аортальной недостаточности .
- Механическая травма грудной клетки, при которой створки аортального клапана могут отрываться или разрушаться.
Кроме того, выделяют относительную аортальную недостаточность, когда причина порока связана не с изменением створок клапана, а с расширением фиброзного кольца, внутри которого находятся створки. В результате клапан тоже перестаёт смыкаться и возникает обратный ток крови. Причиной такого состояния может быть неконтролируемая артериальная гипертензия, аневризма восходящего отдела аорты, болезнь Бехтерева и др.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы недостаточности аортального клапана
Симптомы зависят от формы аортальной недостаточности: острой или хронической.
При острой форме порок развивается в течение нескольких часов или даже минут, чаще всего из-за разрушения створок клапана при инфекционном эндокардите либо механической травме грудной клетки.
В этом случае на первый план выходят симптомы острой сердечной недостаточности:
- резко выраженная одышка (ощущение нехватки воздуха);
- затруднённое дыхание;
- хрипы в лёгких из-за нарастающего острого отёка;
- снижение артериального давления.
Острую аортальную недостаточность часто сопровождают желудочковые аритмии, что очень опасно для жизни.
При хронической форме события развиваются медленно, что позволяет сердечной мышце адаптироваться. Поэтому порок длительное время может протекать бессимптомно и часто выявляется случайно во время плановой диспансеризации.
Первыми наиболее распространёнными симптомами могут быть:
- снижение работоспособности;
- повышенная утомляемость и вялость;
- обмороки или предобморочные состояния, которые связаны с общим снижением кровотока в органах и системах организма .
Затем происходит перегрузка левого желудочка объёмом крови, что проявляется расширением его полости, и появляются признаки хронической сердечной недостаточности:
- одышка при обычной, а затем и при минимальной физической нагрузке или даже в покое;
- отёки ног;
- скопление жидкости в животе и лёгких;
- стенокардитические боли — сжимающего, давящего, жгучего характера, возникающие за грудиной и проходящие после приёма Нитроглицерина (такие боли появляются из-за нарушения кровоснабжения миокарда);
- приступы удушья;
- нарушения сердечного ритма в различных проявлениях, начиная от мерцательной аритмии (неправильного сокращения предсердий) и заканчивая опасными для жизни желудочковыми аритмиями.
Среди специфических симптомов аортальной недостаточности также выделяют:
- усиленную пульсацию сонных и других крупных артерий, расположенных поверхностно (это объясняется резким перепадом между систолическим и диастолическим давлением);
- симптом Де Мюссе — покачивание головой синхронно с ритмом сердца;
- капиллярный пульс — поочерёдное покраснение и побледнение ногтевого ложа, если на него предварительно сильно надавить;
- симптом Мюллера — пульсация мягкого нёба;
- пульсирующее сужение и расширение зрачков — также синхронное с ритмом сердца.
Все эти специфические симптомы связаны с изменением кровообращения, а именно с резким перепадом давления от систолы, когда левый желудочек выбрасывает кровь в аорту, к диастоле, когда он расслабляется.
Патогенез недостаточности аортального клапана
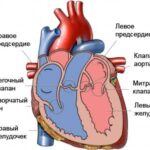
Чтобы понять механизмы развития аортальной недостаточности, нужно разобраться, как работает клапан в норме. У здорового человека во время диастолы (периода расслабления) кровь из левого предсердия через митральный клапан попадает в левый желудочек. Далее этот желудочек наполняется кровью и сокращается (происходит систола), в результате чего кровь через открытый аортальный клапан выбрасывается в аорту. При этом митральный клапан смыкается, не давая крови из желудочка попасть обратно в левое предсердие. После систолы опять наступает диастола, и створки аортального клапана смыкаются, не давая вернуться в левый желудочек только что изгнанной из него крови.
Систола и диастола
При аортальной недостаточности створки аортального клапана смыкаются неплотно, из-за чего определённый объём только что изгнанной в аорту крови просачивается обратно в левый желудочек. Причём чем хуже закрываются створки клапана, тем больше крови возвращается в левый желудочек.
Таким образом, при заболевании кровь во время диастолы поступает в левый желудочек не только из левого предсердия, но и из аорты. Это приводит к перегрузке левого желудочка объёмом крови и срабатывает компенсаторный механизм Франка — Старлинга: чем больше растягивается левый желудочек во время диастолы, тем сильнее он сокращается во время систолы. Этот механизм временно компенсирует порок, и пациент может не подозревать о начинающихся проблемах, но при обследовании уже можно обнаружить гипертрофию миокарда — утолщение сердечной мышцы.
Со временем компенсаторные резервы миокарда истощаются, левый желудочек перерастягивается и его объём значительно увеличивается (до 400 мл, при норме от 50 до 150 мл). Увеличение размеров и растяжение левого желудочка приводит к тому, что изменяется геометрия опорного кольца митрального клапана — его створки начинают смыкаться неплотно. Возникает относительная митральная недостаточность: во время систолы лишний объём крови начинает изгоняться не только в нужном направлении — в аорту, но и обратно — в левое предсердие.
Митральная недостаточность
В результате повышается давление в левом предсердии, оно перерастягивается и увеличивается в объёме. В дальнейшем может нарушиться сердечный ритм — развивается мерцательная аритмия.
Увеличение давления в левом предсердии является серьёзным препятствием для оттока крови из малого круга кровообращения. Из-за этого повышается давление в лёгочной артерии и возрастает нагрузка на правый желудочек. Его стенки утолщаются, и развивается застой в малом круге кровообращения с правожелудочковой недостаточностью .
Классификация и стадии развития недостаточности аортального клапана
Выделяют пять стадий недостаточности аортального клапана:
- Компенсация. Признаки порока можно обнаружить при аускультациии (выслушивании) и проведении эхокардиографии, симптомов при этом нет и человек ведёт привычный образ жизни.
- Скрытая сердечная недостаточность. Незначительно снижается выносливость при физической нагрузке — появляется утомляемость и лёгкая одышка. При обследовании выявляется гипертрофия миокарда левого желудочка и его перегрузка.
- Субкомпенсация. Симптомы более выраженные, появляются сжимающие, давящие, жгучие боли за грудиной, снижается устойчивость к физической нагрузке — привычные повседневные дела даются с трудом. При обследовании врач может выявить выраженную гипертрофию левого желудочка, его расширение.
- Декомпенсация. Появляется одышка и боли за грудиной при минимальной физической нагрузке. Камеры сердца ещё больше расширяются, начинаются изменения в органах-мишенях — лёгких и печени, что проявляется дыхательной и печёночной недостаточностью.
- Терминальная стадия. Появляются признаки необратимой сердечной недостаточности: одышка в покое, застойный кашель, непроходящие отёки ног, бледность кожи, жидкость в животе (асцит).
Помимо клинической классификации заболевания, существует градация по степени изменения аортального клапана. Заключение выставляется на основании данных эхокардиографии — определяют ширину потока регургитации (обратного тока крови), её объём и фракцию, эффективную площадь отверстия регургитации, ангиографические данные.
Всего выделяют три степени тяжести аортальной регургитации:
- Мягкая.
- Умеренная.
- Выраженная.
| Параметр | Степени | ||
|---|---|---|---|
| Мягкая | Умеренная | Высокая | |
| Ширина потока регургитации, % | менее 25 | 25–64 | более 65 |
| Ширина струи регургитации в месте её формирования (Vena cantracta), см | менее 0,3 | 0,3–0,6 | более 0,6 |
| Объём регургитации, мл/уд. | менее 30 | 30–59 | более 60 |
| Фракция регургитации, % | менее 30 | 30–49 | более 50 |
| Эффективное отверстие регургитации (ERO), см2 | менее 0,1 | 0,1–0,29 | более 0,3 |
| Ангиографические данные | 1 степень | 2 степень | 3 степень |
Осложнения недостаточности аортального клапана
Осложнения развиваются вслед за утяжелением степени аортальной недостаточности и связаны прежде всего с нарушением насосной функции сердца. Одно из самых ранних осложнений — это недостаточное поступление крови, а следовательно, кислорода и питательных веществ в мозговые ткани, что проявляется обмороками или предобморочными состояниями.
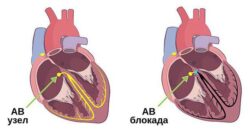
В дальнейшем при увеличении нагрузки на левый желудочек появляются различные внутрисердечные блокады и другие аритмии. Также заболевание всегда сопровождается таким осложнением, как острая и хроническая сердечная недостаточность, которая сопровождается одышкой, отёком ног и другими симптомами.
Сердечная недостаточность
При прогрессировании порока присоединяется правожелудочковая недостаточность с застоем в малом круге кровообращения. На терминальных стадиях наблюдается печёночная и почечная недостаточность, вызванная нарушением кровоснабжения внутренних органов.
Одно из самых грозных осложнений — внезапная сердечная смерть, причиной которой являются желудочковые нарушения ритма. При этом события развиваются так стремительно, что пациент даже не успевает вызвать скорую помощь .
Диагностика недостаточности аортального клапана
Диагностика аортальной недостаточности включает сбор анамнеза (истории болезни), осмотр и инструментальные методы.
Сбор анамнеза и осмотр
Пациенты с аортальной недостаточностью обычно жалуются на общую слабость, повышенную утомляемость и одышку. При осмотре врач обращает внимание на усиление верхушечного толчка (т. е. более явное и ощутимое движение верхушки сердца во время сокращения левого желудочка) и усиленную пульсацию сонных артерий. При измерении артериального давления фиксируют повышенное систолическое и сниженное диастолическое артериальное давление, что приводит к повышению пульсового давления (разнице между систолическим и диастолическим давлением).
Измерение систолического и диастолического давления
Инструментальные методы
Для диагностики аортальной недостаточности применяется электрокардиография (ЭКГ), эхокардиография (ЭхоКГ), рентгенография и катетеризация камер сердца.
Характерным изменением на электрокардиограмме является гипертрофия левого желудочка — утолщение стенки с одновременным расширением его полости. На более поздних стадиях происходят изменения в левом предсердии и также появляются признаки его гипертрофии.
ЭКГ
При выполнении рентгенографии отмечается смещение тени сердца за счёт гипертрофии левого желудочка, а также расширение восходящей аорты и застойные явления в лёгочной ткани.
Эхокардиография является оптимальным методом диагностики клапанных пороков сердца, в том числе и аортальной недостаточности. При её проведении врач может рассмотреть все структуры сердца и оценить характер внутрисердечного кровообращения .
Эхокардиография
При недостаточности аортального клапана виден поток регургитации крови через аортальный клапан во время диастолы. Измерение ширины и объёма потока позволяет оценить тяжесть заболевания и его прогрессирование в динамике. На более поздних стадиях утолщается межжелудочковая и задняя стенка левого желудочка. При митрализации порока, т. е. относительной недостаточности митрального клапана, выявляется обратный ток крови через этот клапан и гипертрофия левого предсердия.
Все перечисленные методы диагностики аортальной недостаточности не заменяют, а дополняют друг друга, поэтому их назначают всем пациентам.
Катетеризация камер сердца проводится в условиях рентгеноперационной. Этот метод необходим, чтобы точно определить давление в камерах сердца. При аортальной недостаточности увеличивается конечно-диастолическое давление в левом желудочке и повышается сердечный выброс. Аортография (введение рентгеноконтрастного препарата в аорту через катетер) покажет поток регургитации в левый желудочек.
При расширении аорты выполняют компьютерную томографию, которая позволяет оценить анатомию корня аорты и его изменения в динамике .
Если планируется хирургическая коррекция порока, то при подготовке к операции выполняют коронарографию для оценки кровотока по коронарным артериям и исключения/подтверждения их атеросклеротического поражения.
Лечение недостаточности аортального клапана
Выбор тактики лечения аортальной недостаточности зависит от степени тяжести порока.
Лёгкая степень с бессимптомным течением не требует никакого лечения, нужен только динамический контроль и снижение интенсивности физических нагрузок до уровня повседневных.
При умеренной аортальной недостаточности уже требуется медикаментозное лечение. Препараты позволят замедлить отрицательное ремоделирование левого желудочка (увеличение его объёма и толщины стенки) и нарушение его работы. В первую очередь назначают ингибиторы ангиотензинпревращающего фактора, диуретики, блокаторы кальциевых каналов и блокаторы рецепторов к ангиотензину . Комбинации препаратов и их дозировку подбирает врач-кардиолог. Стоит отметить, что назначаемые лекарства нужно принимать всю жизнь или до момента операции, после чего медикаментозную терапию обычно корректируют.
Хирургическое лечение рассматривается только у пациентов с выраженной аортальной недостаточностью в следующих случаях:
- есть симптомы, даже если работа левого желудочка не нарушена;
- симптомов нет, но имеется дисфункция левого желудочка (по данным эхокардиографии, фракция выброса менее 50 %) и/или выраженная его дилатация (размер в систолу более 50 мм);
- отсутствуют симптомы, но планируется операция на коронарных артериях или аорте;
- имеется дилатация корня аорты более 50 мм — в таком случае хирургическое лечение проводится вне зависимости от степени тяжести аортальной недостаточности .
На выживаемость после операции сильно влияет продолжительность симптомов и дисфункция левого желудочка перед хирургическим вмешательством . Поэтому пациентам, у которых нарушена систолическая функция левого желудочка, операция показана даже при слабо выраженной клинической картине. Операция не показана больным, у которых нет симптомов и сохраняется нормальная функция левого желудочка (фракция выброса более 50 %).
При выборе хирургической тактики возможны несколько вариантов. Это либо клапан-сберегающая операция, когда родной клапан пациента не иссекается, а делается пластика его створок, либо протезирование клапана, когда на место поражённого клапана вшивается искусственный протез. Он может быть механическим (из металла) или биологическим (из тканей животных, например быка или свиньи).
Механический и биологический клапан
Биологический клапан более функционален и физиологичен, однако срок его службы около десяти лет. Поэтому имплантируется он, как правило, людям старше 60 лет. Если пациент более молодого возраста, то предпочтение отдаётся механическому протезу, срок службы которого исчисляется несколькими десятилетиями. У пациентов с расширенной восходящей аортой выполняют одновременно протезирование и аорты, и клапана.
Операции на аортальном клапане проводятся в условиях искусственного кровообращения. В кардиохирургических центрах нашей страны такие операции отработаны на высоком уровне. Риск осложнений во время и после операции довольно низкий, а летальность в отдалённом периоде составляет порядка 0,2 % в год, что значительно ниже, чем при естественном течении заболевания .
При острой аортальной недостаточности говорить о консервативной терапии как методе лечения не приходится, поскольку пациент может погибнуть от отёка лёгких, кардиогенного шока и желудочковой аритмии. Поэтому единственным правильным решением в такой ситуации является хирургическое лечение.
Прогноз. Профилактика
Прогноз при аортальной недостаточности напрямую зависит от того, насколько нарушена работа клапана и когда начато лечение — как медикаментозное, так и хирургическое при наличии показаний к нему. При нормальной сократительной функции левого желудочка симптомы прогрессируют примерно на 4 % в год, а средняя смертность за этот период составляет менее 0,2 % .
При тяжёлой аортальной недостаточности, но с сохранённой функцией левого желудочка средняя продолжительность жизни достигает 10 лет. Однако при декомпенсации порока эта цифра не превышает 2 лет. Поэтому так важно после установки диагноза регулярно наблюдаться у кардиолога. При впервые выявленной недостаточности аортального клапана врач оценит стабильность аортальной регургитации и изменения левого желудочка в ответ на возросшую нагрузку. Если показаний к операции нет, на повторный осмотр нужно прийти через три месяца, что позволит исключить быстрое прогрессирование порока. В дальнейшем при стабильном состоянии частоту контрольных обследований определяет врач.
Профилактика аортальной недостаточности
Для профилактики нужно своевременно выявлять и лечить заболевания, которые вовлекают в патологический процесс аортальный клапан. К таким болезням относятся:
- острая ревматическая лихорадка;
- инфекционный эндокардит;
- атеросклероз;
- артериальная гипертензия;
- ангина;
- другие инфекционные и аутоиммунные заболевания.
Кроме того, пациенты с пороками аортального клапана входят в группу риска развития инфекционного эндокардита, поэтому перед проведением ряда диагностических и лечебных манипуляций (например, цистоскопии, биопсии, удаления миндалин и зубов и т. д.) им требуется профилактическая антимикробная терапия по стандартным схемам.
Пациентам с диагностированной аортальной недостаточностью нужно вести здоровый образ жизни в соответствии с общими рекомендациями:
- избавиться от вредных привычек (не курить, не злоупотреблять алкоголем);
- придерживаться правильного питания;
- избегать чрезмерных физических нагрузок, но при этом стараться вести подвижный образ жизни;
- ежегодно проходить диспансеризацию, в том числе и осмотр у кардиолога/кардиохирурга по поводу недостаточности клапана.
Всё это позволяет избежать осложнений и замедлить прогрессирование заболевания.
Список литературы
- Борис А. М. Аортальные пороки сердца в практике терапевта: методические рекомендации. — Минск: БГМУ, 2008. — 32 с.
- Пацоева И. М., Аверина И. И., Мироненко М. Ю. и др. Использование стресс-эхокардиографии для прогнозирования сердечной недостаточности в послеоперационном периоде у пациентов с аортальной недостаточностью // Бюллетень НЦССХ им. А. Н. Бакулева РАМН. Сердечно-сосудистые заболевания. — 2022. — № 2. — С. 255–261.
- Сторожаков Г. И., Гендлин Г. Е. Недостаточность клапана аорты, не связанная с ревматической лихорадкой. Лечение недостаточности аортального клапана // Сердце: журнал для практикующих врачей. — 2007. — № 1. — С. 54–58.
- Amsallem M., Ou P., Milleron O. et al. Comparative assessment of ascending aortic aneurysms in Marfan patients using ECG-gated computerized tomographic angiography versus trans-thoracic echocardiography // Int J Cardiol. — 2015. — Vol. 184. — Р. 22–27.ссылка
- Baumgartner H., Falk V., Bax J. J. et al. 2017 ESC/EACTS Guidelines for the management of valvular heart disease // Eur Heart J. — 2017. — № 36. — Р. 2739–2791. ссылка
- Evangelista A., Tornos P., Sambola A. et al. Long-term vasodilator therapy in patients with severe aortic regurgitation // N Engl J Med. — 2005. — № 13. — Р. 1342–1349. ссылка
- Lansac E., Di Centa I., Raoux F. et al. A lesional classification to standardize surgical management of aortic insufficiency towards valve repair // Eur J Cardiothorac Surg. — 2008. — № 5. — Р. 872–878.ссылка
- Otto C. M. Valve disease: timing of aortic valve surgery // Heart. — 2000. — № 2. — Р. 211–218.ссылка
- Pizarro R., Bazzino O. O., Oberti P. F. et al. Prospective validation of the prognostic usefulness of B-type natriuretic peptide in asymptomatic patients with chronic severe aortic regurgitation // J Am Coll Cardiol. — 2011. — № 16. — Р. 1705–1714.ссылка
- Walpot J., Vermeiren G. L., Al Mafragi A. et al. Comprehensive assessment of the aortic valve in critically ill patients for the non-cardiologist. Part II: Chronic aortic regurgitation of the native valve // Anaesthesiol Intensive Ther. — 2021. — № 1. — Р. 55–68. ссылка
- Рекомендации ESC/EACTS 2017 по лечению клапанной болезни сердца // Российский кардиологический журнал. — 2018. — № 7. — С. 103–155.
- Ассоциация сердечно-сосудистых хирургов России. Аортальная недостаточность: проект клинических рекомендаций. — М., 2021. — 69 с.
- Akinseye O. A., Pathak A., Ibebuogu U. N. Aortic Valve Regurgitation: A Comprehensive Review // Curr Probl Cardiol. — 2018. — № 8. — P. 315–334. ссылка
- Alashi A., Khullar T., Mentias A. et al. Long-Term Outcomes After Aortic Valve Surgery in Patients With Asymptomatic Chronic Aortic Regurgitation and Preserved LVEF: Impact of Baseline and Follow-Up Global Longitudinal Strain // JACC Cardiovasc Imaging. — 2020. — Vol. 13. — P. 12–21. ссылка