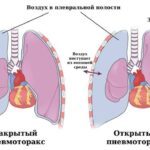
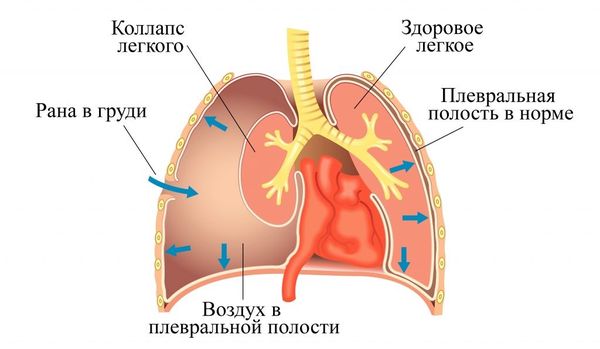
Открытый пневмоторакс (Open pneumothorax) — это скопление в плевральной полости воздуха, который поступает туда из окружающей среды через раневое отверстие в грудной клетке. Плевральной называют полость между двумя листками плевры (серозной оболочки вокруг лёгких), один из которых выстилает грудную клетку изнутри, а второй покрывает лёгкие снаружи.
При попадании воздуха давление в плевральной полости достигает атмосферного, что приводит к частичному или полному коллапсу («спадению») лёгкого — оно сдувается, как воздушный шарик. Коллапс лёгкого приводит к гипоксии (недостатку кислорода в тканях), что проявляется нарушением дыхания, например одышкой и чувством удушья. Это крайне опасное состояние, которое требует экстренной помощи.
Открытый пневмоторакс
Достоверных данных по статистике открытого пневмоторакса в России или мире нет, но считается, что он встречается довольно редко (во всякому случае реже остальных видов пневмоторакса) .
Причины открытого пневмоторакса
Самой частой причиной является травма:
- проникающие ранения грудной клетки: колото-резаные, например при ударе ножом или при ДТП, огнестрельные и др.;
- открытые переломы рёбер, когда ребро ломается и осколки повреждают как стенки грудной клетки, так и плевру, а в некоторых случаях и само лёгкое.
Причиной также могут стать медицинские вмешательства: биопсия, пункция, блокада, катетеризация крупных сосудов или иглотерапия . Иногда открытый пневмоторакс создаётся специально (например, при лечении некоторых видов туберкулёза). Крайне редко он может быть следствием медицинской ошибки .
Если причиной пневмоторакса стала травма, его называют травматическим, если медицинское вмешательство — ятрогенным.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы открытого пневмоторакса
К симптомам относят:
- Боль на стороне поражения. Чаще всего она очень сильная (острая), не даёт нормально дышать и ограничивает движение грудной клетки на стороне поражения. Само лёгкое не может болеть, так как у него нет нервных окончаний, а вот листки плевры ими очень богаты, и любое патологическое растяжение этих листков (в данном случае воздухом) вызывает боль. Болевой синдром обычно не проходит после приёма нестероидных противовоспалительных препаратов (НПВП), но несколько уменьшается при сдавлении поражённой стороны, так как при этом плевра уже не так сильно растягивается.
- Учащённое, поверхностное дыхание (тахипноэ). Человеку не хватает воздуха, но вдохнуть полной грудью он не может, в первую очередь из-за болевого синдрома.
- Одышка (чувство нехватки воздуха). Лёгкое спадается, следовательно, организм получает меньше кислорода и хуже выводится углекислый газ.
- Учащённое сердцебиение (тахикардия). При стрессовой ситуации (гипоксии, панике) вырабатываются гормоны надпочечников (адреналин и др.). Они заставляют сердце биться чаще, чтобы восполнить недостаток кислорода.
- Бледность, а иногда даже синюшность кожных покровов.
- Чувство страха, паника.
- Всасывающий звук на вдохе из-за движения воздуха через раневой канал.
- Вспененная кровь в раневом канале (как морская пена).
- Небольшая асимметрия грудной клетки из-за того, что одна половина отстаёт от другой во время дыхания.
- Сухой кашель (возникает редко).
- Характерное положение пострадавшего — лёжа на стороне поражения или сильно прижимая руку к месту травмы, чтобы уменьшить боль.
- Вздутие и хруст кожи в области поражения. Это признак подкожной эмфиземы (скопления воздуха под кожей). Когда воздух попадает под кожу, он как бы расслаивает ткани, из-за этого кожа вздувается и хрустит. Эмфизема возникает над местом поражения и распространяется дальше, куда дошёл воздух: бывают случаи, когда хрустит вся передняя поверхность грудной клетки или только область плеча с переходом на шею (при поражении в верхней части).
- Может быть снижение артериального давления, что проявляется слабостью, сонливостью, апатией, как правило, с тахикардией, головной болью, головокружением, тошнотой, иногда с рвотой, может быть зябкость, похолодание рук и ног.
- Гипоксемия (сниженное содержание кислорода в крови). В норме сатурация (насыщение крови кислородом) должна быть от 95 до 100 %. При недостатке кислорода может беспокоить головокружение, общая слабость, учащённое дыхание и сердцебиение, сонливость, быстрая утомляемость. Если травма произошла дома и есть пульсоксиметр, сатурацию можно измерить самостоятельно. В других случаях оценить этот показатель сможет только медицинский работник (врач, фельдшер или медсестра) .
Патогенез открытого пневмоторакса
Важным условием нормальной работы лёгких является отрицательное давление (отсутствие воздуха) внутри плевральной полости, благодаря чему лёгкое может расправляться и выполнять свои функции.
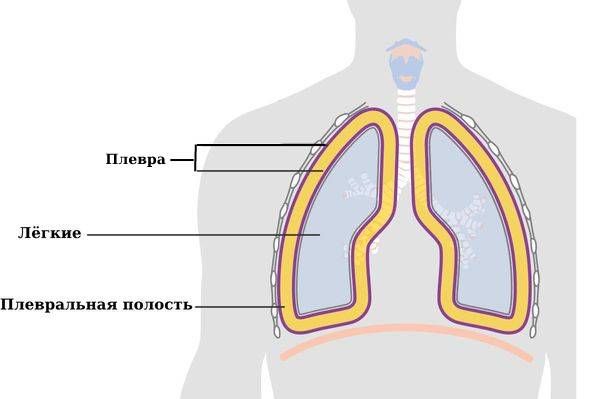
Плевра и плевральная полость
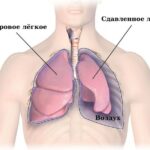
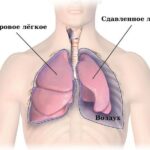
При открытом пневмотораксе воздух попадает в плевральную полость через раневой канал. Из-за этого давление внутри плевральной полости становится равным атмосферному, поэтому лёгкое спадается и нарушается газообмен: в кровь поступает меньше кислорода, выводится меньше углекислого газа.
Воздух не накапливается в плевральной полости, как при других видах пневмоторакса, но лёгкое все равно не может нормально работать. В здоровое лёгкое на вдохе поступает воздух через дыхательные пути, а из спавшегося лёгкого поступает углекислый газ. При выдохе маленький объём воздуха попадает в спавшееся лёгкое, и оно частично расправляется. Развивается парадоксальное дыхание — сдувшееся лёгкое совершает движения обратные здоровому. Всё это ведёт к ещё большему нарушению газообмена и развитию дыхательной, а затем и сердечно-сосудистой недостаточности. Так как спавшееся лёгкое выключается из работы, нарастает кислородное голодание и увеличивается количество углекислого газа в крови.
Большой объём воздуха в плевральной полости может смещать сердце и аорту, сдавливать крупные сосуды и бронхи. Всё это грозит развитием кардиопульмонального шока, при котором сердце и лёгкие перестают работать.
Кроме этого, попавший в плевральную полость воздух пересушивает плевру. В норме между её листками содержится небольшое количество жидкости, благодаря чему листки легко скользят во время дыхания. Сухой воздух раздражает рецепторный аппарат плевры. В результате усиливается болевой синдром и может появиться сухой кашель .
Классификация и стадии развития открытого пневмоторакса
Кроме открытого пневмоторакса, выделяют:
- закрытый — воздух поступает не из открытой раны, а из лёгких при их повреждении, например при разрыве эмфизематозных булл (воздушных кист на лёгких), которые есть у некоторых людей;
- напряжённый (клапанный) — воздух поступает в плевральную полость из открытой раны или из лёгких, но не выходит из неё из-за клапанного механизма.
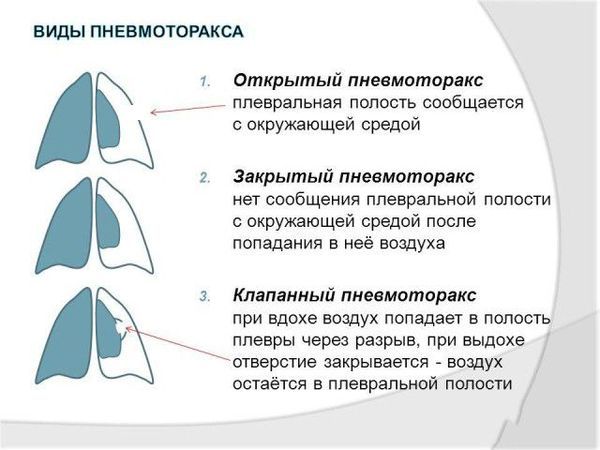
Виды пневмоторакса
Некоторые авторы различают:
- вторичный открытый пневмоторакс — является осложнением какой-то патологии, например перелома рёбер при ДТП;
- искусственный — создаётся специально для проведения различных манипуляций, например при комплексном лечении туберкулёза, при проведении биопсии плевры и т. д.
В зависимости от количества воздуха, попавшего между листками плевры, и степени спадения лёгочной ткани различают:
- частичный пневмоторакс (малый и средний) — лёгкое спадается на несколько сегментов, на одну долю слева или несколько долей справа (левое лёгкое имеет 2 доли, правое — 3);
- полный пневмоторакс — лёгкое полностью спадается и вообще не может функционировать.
По стороне поражения открытый пневмоторакс может быть:
- односторонним;
- двусторонним .
Осложнения открытого пневмоторакса
Осложнения развиваются у каждого второго пациента с открытым пневмотораксом, и чем позднее оказывается помощь, тем больше их будет, причём частота осложнений при различных видах пневмотораксов примерно одинаковая .
Среди них:
- Дыхательная недостаточность. Проявляется такими симптомами, как учащённое дыхание (тахипноэ), чувство нехватки воздуха и удушья. Из-за нехватки кислорода кожа синеет, сердце бьётся чаще, чтобы перекачивать больше крови и обеспечивать ткани кислородом. Может быть возбудимость и помутнение сознания.
- Сердечно-сосудистая недостаточность. Симптомы включают обморок (потерю сознания), различные нарушения ритма сердца (аритмии): сначала возникает тахикардия, но при плохом течении она сменяется брадикардией (сердце начинает биться реже). Также возникает слабость, головокружение, шум в ушах, боли в области сердца, дискомфорт в грудной клетке и кашель. Давление постепенно снижается, кожа становится бледной, часто выступает холодный пот, могут быть слышны влажные, «хлюпающие» хрипы.
- Подкожная эмфизема.
- Гемопневмоторакс — попадание в плевральную полость не только воздуха, но и крови.
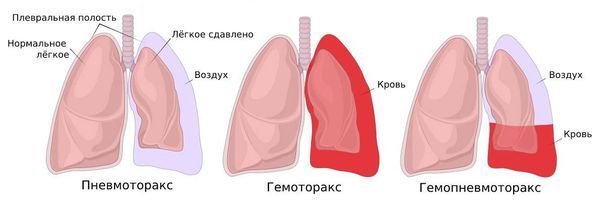
Гемопневмоторакс
- Экссудативный плеврит — скопление в плевральной полости патологической жидкости, которая возникает из-за развивающегося воспаления.
- Серозно-фибринозный плеврит с формированием «ригидного» (почти полностью неподвижного) лёгкого.
- Спайки (перемычки). Из-за них лёгкое не сможет полностью расправляться, особенно когда возрастёт потребность в кислороде. При образовании единичных спаек движения лёгкого ограничиваются частично.
- Эмпиема плевры (пиоторакс) — гнойное воспаление в плевральной полости.
- Гиповолемический шок. Это состояние появляется из-за уменьшения объёма циркулирующей жидкости, т. е. количества крови в сосудах. Проявляется тахикардией, слабым пульсом и учащённым дыханием. Кожа становится бледной, покрывается холодным потом. Может быть шум в ушах, головокружение, спутанность сознания или его отсутствие, повышенная возбудимость, выраженная слабость, тошнота, иногда и рвота. Из-за нарушения работы почек уменьшается или вообще прекращается отхождение мочи, затем без своевременного оказания помощи человек переходит в коматозное состояние и может умереть.
- Смещения и перегиб аорты и других крупных сосудов, что приводит к недостаточному кровоснабжению органов и тканей.
- Остановка сердца. Причиной может стать как сердечная недостаточность и гипоксия, так и то, что сердце сильно сдавлено и не может выполнять свою функцию .
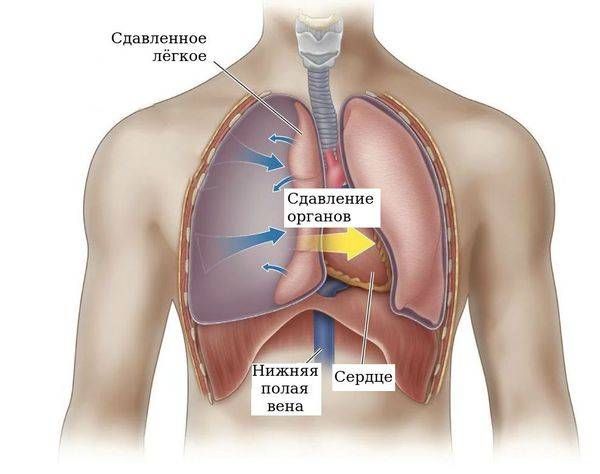
Сдавление сердца и сосудов
Осложнения при открытом пневмотораксе развиваются довольно быстро, особенно дыхательная недостаточность, поэтому при любой травме грудной стенки нужно сразу вызывать скорую помощь или по возможности самостоятельно обратиться в любой приёмный покой стационара.
Диагностика открытого пневмоторакса
Сбор жалоб, анамнеза и осмотр
Диагностика начинается с опроса пациента, если он в сознании. Врач спросит, какие есть жалобы, как и когда произошла травма.
При осмотре в первую очередь обратит внимание на раневое отверстие, через которое со звуком всасывается и выходит воздух. На открытый пневмоторакс также может указывать частое, поверхностное дыхание, вынужденное положение пациента (лёжа на повреждённой стороне, прижимая эту область телом или рукой) и асимметрия грудной клетки (одна сторона отстаёт от другой при дыхании). Может быть бледность или синюшность кожных покровов. Артериальное давление сначала бывает повышенным, но по мере развития сердечно-сосудистой недостаточности давление снижается — развивается гипотония, которая может привести к шоковому состоянию.
При аускультации (выслушивании) дыхание ослаблено в области повреждённой половины грудной клетки, при перкуссии (простукивании) слышен коробочный звук, он похож на звук стука по пустой коробке.
Лабораторная диагностика
Если нет осложнений, то в лабораторных исследованиях (общем и биохимическом анализе крови, общем анализе мочи) отклонений, как правило, нет.
Инструментальная диагностика
Рентгенография органов грудной клетки является основным способом диагностики открытого пневмоторакса. На снимке будет видно скопление воздуха и отсутствие рисунка лёгкого между спавшимся лёгким и плеврой. Часто можно увидеть смещение тени средостения и отклонение трахеи.
Мультиспиральная компьютерная томография (МСКТ) органов грудной клетки более информативный метод исследования, но проводить его необязательно, так как рентгенография позволяет быстро поставить диагноз.
Ультразвуковое исследование (УЗИ) плевральной полости помогает определить характер жидкости и отследить динамику без рентгеновского облучения. Его могут проводить вместо рентгена только для оценки состояния в динамике, но для первичной диагностики всё равно требуется рентгенография.
Диагностический торакоцентез (пунктирование плевральной полости) могут провести, если непонятен характер жидкости в плевральной полости (гной, кровь, невоспалительная жидкость). Это процедура, при которой прокалывают грудную стенку иглой и берут жидкость, скопившуюся между листками плевры. Полученную жидкость затем исследуют .
Электрокардиография (ЭКГ) выполняется, чтобы оценить работу сердца. При малом пневмотораксе и быстром оказании помощи результаты могут быть в норме. В других случаях может быть смещение электрической оси сердца в правую или левую сторону, а также уменьшение высоты (вольтажа) зубцов.
Лечение открытого пневмоторакса
Первая помощь и догоспитальный этап лечения
На этом этапе важно закрыть рану окклюзионной повязкой, чтобы прекратить сообщение плевральной полости с окружающей средой. В качестве такой повязки можно использовать материалы, не пропускающие воздух, например целлофан, большой кусок ваты или марлю, сложенную в несколько слоёв. Повязка должна быть прямоугольной или квадратной формы, размером больше раневой поверхности. Её нужно надёжно закрепить пластырем или другими подручными средствами. Один край повязки важно не заклеивать, чтобы через него выходил воздух, который скопился в грудной клетке.
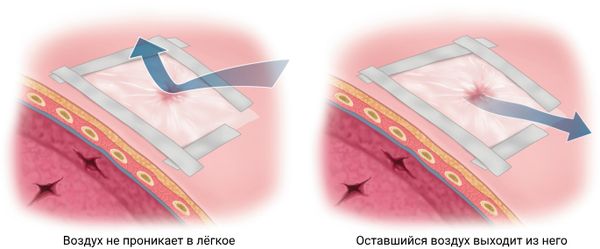
Окклюзионная повязка
Затем проводят:
- Обезболивание — с помощью внутримышечных или внутривенных инъекций сильных нестероидных противовоспалительных препаратов или наркотических обезболивающих (при наличии показаний).
- Медикаментозную поддержку сердечно-сосудистой и дыхательной систем — с помощью лекарств, которые помогают снять нагрузку с этих систем, регулируют пульс и артериальное давление. При бронхоспазме (сужении просвета бронхов) проводятся ингаляции бронхорасширяющих препаратов.
- Восстановление проходимости дыхательных путей, т. е. их очистка. Проводится при наличии в дыхательных путях патологического содержимого, например слизи, рвотных масс или пищи. При необходимости используются надгортанные воздуховоды.
- Терапию увлажнённым кислородом. Пациенту надевают маску, через которую из специального баллона поступает концентрированный кислород с определённой скоростью подачи (3, 5 или 7 литров в минуту). Используется именно увлажнённый кислород, так как он менее токсичен для тканей и не пересушивает плевру, что снижает риск воспаления. Эта терапия проводится, если есть признаки гипоксии организма.
Госпитальный этап лечения
Когда пациента доставляют в хирургический стационар, проводится первичная хирургическая обработка раневой поверхности и дренирование плевральной полости, в ходе которого из неё удаляется воздух.
Если повреждено само лёгкое, то проводят операцию: ушивают дефект или удаляют поражённую часть лёгкого.
Чем раньше устранить открытый пневмоторакс, тем раньше лёгкое расправится и восстановится его функция, следовательно, будет меньше осложнений и выше шанс выздороветь .
После выписки
Чтобы лёгочная ткань быстрее восстановилась и не возникло других видов пневмоторакса, после выписки нужно придерживаться рекомендаций:
- На 3 месяца свести к минимуму физическую активность. Если через 3 месяца состояние стабильное и нет осложнений, физическую активность можно постепенно увеличивать, далее всё зависит от наличия факторов риска. Например, при наличии эмфизематозных булл придерживаться ограничений нужно будет всю жизнь.
- Не менее чем на год ограничить всё занятия, связанные с изменением атмосферного давления: длительные авиаперелёты, подъём в горы и плавание с аквалангом.
- Избегать переохлаждения, так как оно ослабляет иммунитет и повышает риск заболеть. Если у человека есть эмфизематозные буллы, сильный приступообразный кашель может привести к закрытому пневмотораксу. С другой стороны, кашель — это защитный механизм, поэтому вместо того, чтобы сдерживать кашель или подавлять его противокашлевыми препаратами, важно вовремя лечить заболевание, вызвавшее кашель, и помнить о возможных рисках.
Прогноз. Профилактика
Открытый пневмоторакс — это тяжёлое острое состояние, поэтому его прогноз всегда крайне серьёзный, а при поздно начатом лечении или при двустороннем характере пневмоторакса — неблагоприятный.
Прогноз улучшается, если оказана своевременная и правильная медицинская помощь. Для этого медикам необходимо перевести открытый пневмоторакс в закрытый, дренировать плевральную полость, остановить кровотечение при его наличии, провести противошоковую терапию и восполнить дефицит кислорода.
Однако даже это не всегда гарантирует хороший исход, так как нужно учитывать и другие факторы: степень повреждения, наличие и скорость кровотечения, степень спадения лёгочной ткани и т. д. Например, при полном пневмотораксе, когда лёгкое полностью спадается, риск плохого прогноза увеличивается, так как велика вероятность, что лёгкое не расправится полностью.
Профилактика открытого пневмоторакса
Чтобы избежать этого состояния, рекомендуется:
- вести здоровый образ жизни;
- не допускать травм грудной клетки, например избегать столкновений и драк.
Для профилактики ятрогенного пневмоторакса медицинским работникам важно соблюдать технические правила вмешательств в области грудной клетки .
Список литературы
- Пульмонология: клинические рекомендации / под ред. А. Г. Чучалина. — 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2011. — С. 201–336.
- Респираторная медицина: руководство в 3 т. Том 1 и 3 / под ред. А. Г. Чучалина. — 2-е изд. — М.: ГЭОТАР-Медиа, 2017.
- Карманова Т. Т., Лычев В. Г. Основы поликлинической пульмонологии. — Ростов н/Д: Феникс, 2007. — 362 c.
- Головко К. П., Носов А. М., Жирнова Н. А. и др. Проблема устранения открытого и напряжённого пневмоторакса на догоспитальном этапе скорой медицинской помощи и перспективы её решения // Скорая медицинская помощь. — 2023. — Т. 24, № 1. — С. 19–29.
- Дундаров З. А., Угольник Д. В., Зыблев С. Л. и др. Травмы груди. — Гомель: Гомельский государственный медицинский университет, 2018. — 36 с.
- Бойко В. В., Замятин П. Н., Лыхман В. Н. и др. Видеоторакоскопические методики в лечении пострадавших с посттравматическим пневмотораксом // Проблеми військової охорони здоров’я. — 2010. — Вип. 28. — С. 183–188.
- Саввин Ю. Н., Краснов С. А., Поярков А. М. Клинические рекомендации по оказанию медицинской помощи пострадавшим с повреждениями груди в чрезвычайных ситуациях. — М., 2015. — 33 с.
- Трефилова Ю. В. Оптимизация диагностики и лечения малого и среднего гемоторакса и пневмоторакса у пострадавших с проникающими ранениями и закрытой травмой груди: автореф. дис. … канд. мед. наук: 14.00.27. — Пермь, 2006. — 20 с.
- Измайлов Е. П., Труханова И. Г. Результаты лечения больных с травмой груди, осложнённой пневмо- или гемотораксом // Врач скорой помощи. — 2012. — № 12. — С. 39–42.
- Weiser T. G. Пневмоторакс (открытый) // Справочник MSD. — 2022.
- Tokuda R., Okada Y., Nagashima F. et al. Open pneumothorax with extensive thoracic defects sustained in a fall: a case report // Surg Case Rep. — 2022. — № 8. — Р. 204.ссылка
- Вертий А. Б. Разработка и экспериментальная оценка эффективности перспективных средств для оказания медицинской помощи раненным в грудь в остром периоде травматической болезни: автореф. дис. … канд. мед. наук: 3.1.9. — СПб., 2021. — 22 с.
- Волков В. Е., Волков С. В. Неотложная помощь при спонтанном пневмотораксе // Медицинская сестра. — 2018. — Т. 20, № 7. — С. 39–45.