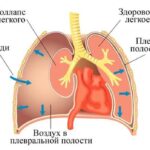
Плеврит (Pleurisy) — это воспаление плевры, которое проявляется болью в грудной клетке, слабостью, повышенной температурой, головной болью, сухим кашлем и одышкой.
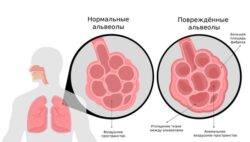
Плевра состоит из двух листков: висцерального и париетального. Висцеральный листок покрывает лёгкие, а париетальный — внутреннюю стенку грудной клетки. При плеврите между этими листками скапливается жидкость и/или откладывается фибрин.
Плеврит
Пространство между листками плевры называют плевральной полостью. В ней всегда содержится небольшое количество плевральной жидкости — смазки, по составу похожей на сыворотку крови. Благодаря этой смазке листки плевры легче скользят относительно друг друга при вдохе и выдохе. Плевральная жидкость поступает через систему капилляров париетальной плевры, а оттекает по устьям и лимфатическим сосудам.
При повышенной выработке или замедленном оттоке плевральная жидкость может скапливаться в плевральной полости. Избыток жидкости называют плевральным выпотом.
Выпот бывает двух видов:
- транссудат — это невоспалительный выпот в плевральной полости, который появляется при заболеваниях почек, сердца и печени (циррозе);
- экссудат — это выпот воспалительного происхождения (собственно плевриты, выпот при гнойных процессах в лёгких и заболеваниях соединительной ткани) .
Транссудат появляется, когда жидкость в плевральной полости скапливается быстрее, чем выводится по сосудам. В результате плевральная жидкость накапливается, но проницаемость сосудов плевры для белка при этом не меняется. А экссудат, наоборот, появляется при повреждении плевры и/или нарушении проницаемости её капилляров для белка.
Плевритом чаще болеют пожилые мужчины, но заболевание встречается и у женщин, и даже у детей.
Причины плеврита
Как правило, плеврит — это не самостоятельная патология, а проявление или осложнение каких-либо других болезней, например инфекции, рака и ревматологических заболеваний . Чаще всего плеврит появляется из-за острых или хронических заболеваний органов грудной клетки.
Причины плеврита делятся на инфекционные и неинфекционные.
К инфекционным относят:
- Специфические — поражение микобактерией туберкулёза.
- Неспецифические:
- бактериальные инфекции (стафилококковые, пневмококковые, протейные);
- вирусные (ВИЧ, герпес и грипп);
- грибковые инфекции;
- паразитарные заболевания (эхинококкоз, амёбиаз, парагонимоз, филяриоз).
К неинфекционным причинам относят:
- злокачественные опухоли органов грудной клетки, в том числе метастазы в полость плевры;
- ТЭЛА — перекрытие просвета лёгочных артерий тромбом с развитием инфаркт-пневмонии;
- ревматологические заболевания (системная склеродермия, системная красная волчанка, ревматизм, ревматоидный артрит);
- аутоиммунные заболевания (васкулит);
- постинфарктный синдром (синдром Дресслера);
- заболевания желудочно-кишечного тракта (обострение панкреатита, абсцессы печени, поддиафрагмальный абсцесс, разрыв пищевода);
- ожог и механическая травма, например при ДТП и ножевых ранениях;
- осложнения лучевой и системной противовоспалительной терапии;
- фиброз лёгких, который развивается при воздействии асбеста (асбестоз);
- перитонеальный диализ — поражение токсинами, невыведенными почками;
- гипоальбуминемия — снижение белка в крови при различных состояниях (более характерно для плеврального выпота);
- констриктивный перикардит;
- выпот в плевре при опухоли матки или яичников (синдром Мейгса);
- попадание мочи в плевральную полость (уриноторакс);
- синдром жёлтых ногтей — заболевание, которое возникает у пожилых людей и проявляется поражением ногтей, лёгких и появлением плеврального выпота; плеврит при этом синдроме возникает не всегда, может развиваться бронхит и пневмония;
- приём лекарств — Амиодарона, Нитрофурана, Карбамазепина, Метотрексата (не всегда приводит к плевриту, скорее к появлению плеврального выпота, чаще невоспалительного происхождения);
- ятрогенный плевральный выпот — при врачебных манипуляциях, например при смещении пищевого зонда или перфорации верхней полой вены венозным катетером, из-за чего пища или раствор могут попасть в полость плевры;
- лимфангиолейомиоматоз;
- аневризма грудного отдела аорты (чаще вызывает развитие плеврального выпота, а не плеврита) .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы плеврита
- Острые, колющие или тупые боли — могут возникать в боковых, передних частях грудной клетки и под лопатками, а также отдавать в плечо и живот. Боли усиливаются во время приступов кашля, при смехе или наклонах в здоровую сторону. Чтобы уменьшить боль, пациент поверхностно дышит и ложится на бок с поражённой стороны.
- Слабость, быстрая утомляемость, головная боль, учащённое сердцебиение.
- Повышенная температура — чаще 37,1–38,0 °C, но может быть и нормальной. При гнойном плеврите температура может повыситься до 40 °C.
- Сухой, зачастую мучительный кашель, который вызван раздражением плевры.
- Повышенное потоотделение (иногда особенно выражено по ночам).
- Поверхностное дыхание — пациент не может глубоко вдохнуть из-за боли в грудной клетке.
- Одышка, особенно при большом объёме жидкости между листками плевры. Может нарастать быстро или постепенно, сначала появляется при нагрузке, а затем и в покое.
- Икота, иногда неукротимая, снижение аппетита, тошнота и рвота как после еды, так и независимо от приёма пищи.
- Метеоризм, чувство тяжести в боках.
- Кровохарканье — чаще всего возникает при тромбоэмболии лёгочной артерии или онкологических заболеваниях.
- Цианоз — слизистые оболочки и кожа становятся синюшного цвета. В тяжёлых случаях из-за нехватки кислорода появляется акроцианоз — синюшность носогубного треугольника и пальцев.
- При одностороннем плеврите грудная клетка движется неравномерно — одна из сторон запаздывает на вдохе.
- Заметное сглаживание и выбухание межрёберных промежутков .
Патогенез плеврита
Патогенез плеврита зависит от вида заболевания.
Стадии развития инфекционного плеврита:
- Возбудитель проникает в организм и плевральную полость несколькими путями: через кровь и по лимфатическим сосудам из очага воспаления при пневмонии, абсцессе, туберкулёзе лёгких и лимфоузлов. Также инфекция может попасть извне, например при проникающих ранениях грудной клетки: ножевых ранах, автотравме или во время операции на грудной клетке.
- Возбудитель вызывает воспаление в плевральной полости, из-за чего расширяются сосуды, повышается их проницаемость, плевра отекает и появляется выпот.
- Если выпота немного и лимфатическая система хорошо работает, жидкая часть всасывается и выводится из плевральной полости, но на внутренней поверхности листков остаётся фибрин (фибринозный плеврит).
- При выраженном воспалении образуется много экссудата, который может быть серозно-фибринозным, гнойным или даже гнилостным.
- Увеличивается онкотическое давление, которое чаще всего создаётся белками альбуминами и глобулинами. Если в крови по какой-либо причине уменьшается количество белка, жидкость устремляется туда, где его больше, т. е. в ткани. Из-за наличия белка в жидкости лимфатические капилляры в плевральной полости сдавливаются и покрываются плёночкой из фибрина. В результате нарушается механизм всасывания жидкости — она скапливается быстрее, чем откачивается сосудами.
- Воспаление уменьшается, жидкость быстрее всасывается и медленнее поступает в плевральную полость. Экссудат рассасывается, а плёночка из фибрина на поверхности плевры рубцуется — образуются спайки, из-за чего плевральная область может зарасти рубцовой тканью, как после операции. Если этой ткани не много, то она не влияет на работу лёгких, но в других случаях может ограничивать их движение. Это особенно заметно при физических нагрузках, когда требуется много кислорода, а пространство для движения лёгких, т. е. глубокого вдоха, ограничено.
Неинфекционные плевриты развиваются, как правило, из-за реакции плевры на определённые раздражители. При травме плевры без разрыва, например при ушибе, могут разорваться сосуды, и кровь попадает в плевральную полость, что приводит к развитию экссудативного плеврита.
При панкреатите и почечной недостаточности выпот появляется из-за того, что плевру раздражают панкреатические ферменты или уремические токсины, поступающие с кровью и лимфой . При онкологических заболеваниях опухоль или метастазы блокируют отток лимфы, что также приводит к появлению экссудативного выпота.
В зависимости от свойств накопившейся жидкости выделяют:
- Гидроторакс — накапливается невоспалительная жидкость.
- Экссудативный плеврит — накапливается воспалительная жидкость.
- Эмпиема плевры (пиоторакс) — в плевральной полости скапливается гной.
- Хилоторакс — в плевральной полости накапливается лимфа. Развивается при опухоли средостения или повреждении грудного лимфатического протока .
- Панцирное лёгкое — фиброзная капсула покрывает лёгкое, оно не расправляется, в нём снижается давление, и из капилляров париетальной плевры проникает плазма крови. По составу такой выпот представляет собой нечто среднее между транссудатом и экссудатом. Панцирное лёгкое может развиться при опухоли или эмпиеме плевры .
Классификация и стадии развития плеврита
В зависимости от характера и наличия выпота плеврит подразделяют на два вида:
- мокрый (экссудативный);
- сухой (фибринозный).
Мокрый и сухой плеврит
Экссудативный плеврит подразделяют на гнойный, серозно-гнойный, серозный, серозно-фибринозный, гнилостный, геморрагический и смешанный.
По расположению выделяют:
- диффузный плеврит (генерализованный);
- ограниченный плеврит — может располагаться над диафрагмой, в области верхушки лёгких, между долями лёгкого.
Также по расположению плевриты можно разделить на односторонние и двусторонние. Односторонние плевриты чаще возникают при пневмонии и травме.
Виды течения плеврита:
- острое течение — болезнь длится меньше 2–4 недель;
- подострое — начинается спустя четыре недели от начала болезни;
- хроническое — через шесть месяцев болезни, но может развиться и раньше.
По причине развития плевриты делятся на три группы:
- инфекционные;
- неинфекционные;
- идиопатические (причина болезни не выявлена).
Стадии плеврита:
- Экссудативная — сосуды расширяются, в плевральную полость выделяется избыточный объём жидкости, но лимфатическая система своевременно выводит её из плевры.
- Фибринозно-гнойная — выпадает фибрин, образуются гнойные карманы, размножаются бактерии и накапливается молочая кислота. Отток жидкости нарушается, лимфатическая система не справляется, в результате чего жидкость накапливается в плевральной полости. Формируются спайки — перемычки между листками плевры, а иногда и лёгочной тканью. Если пациент не лечится или лечится неправильно, жидкость может приобретать гнойный характер. При гнойном плеврите, как правило, симптомы очень яркие: появляются признаки интоксикации и чаще всего, но не всегда, поднимается температура.
- Организующая — активируются фибробласты, образуется рубец, плеврит отграничивается. На этой стадии либо очаги воспаления рассасываются и пациент выздоравливает, либо плеврит становится хроническим. Хроническая форма развивается, когда вокруг зоны воспаления формируется фиброзная ткань, отграничивающая здоровую ткань от воспалённой .
Осложнения плеврита
Плеврит далеко не всегда протекает с осложнениями. Их развитие зависит от причины болезни, точности и своевременности диагностики, адекватности лечения и соблюдения пациентом рекомендаций врача.
Чаще всего осложнения развиваются у пациентов с заболеваниями лёгких, сахарным диабетом и ВИЧ-инфекцией (особенно если они не получают противовирусную терапию), а также после пересадки лёгких .
К осложнениям плеврита относят:
- Спайки и массивные шварты в плевральной полости (фиброзные перемычки между листками плевры) — ограничивают подвижность листков плевры, что может проявляться тянущими болями при физической нагрузке, когда требуется много кислорода, например при беге.
- Полное заращение плевральной полости и междолевых пространств — ограничивает подвижность лёгкого и купола диафрагмы, разделяющей грудную и брюшную полость, с поражённой стороны. Симптомы такие же, как и при спайках, но более выраженные, так как плевральная щель ограничена сильнее.
- Кальциноз серозной оболочки — соли кальция откладываются на плевральном листке, из-за чего он становится очень плотным и малоподвижным. При незначительном объёме кальциноза симптомов может не быть совсем, при выраженном — движение лёгких сильно ограничено, что приводит к дыхательной недостаточности (развитию панцирного лёгкого).
- Утолщение плевральных листков за счёт плевросклероза — чаще всего пациента ничего не беспокоит и патология выявляется при проведении рентгенографии.
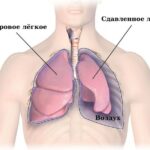
- Нарастание дыхательной недостаточности — жидкость поджимает лёгкое, оно спадается и не может нормально двигаться, в результате уменьшается объём кислорода. Из-за его дефицита нарастает одышка, слабость и утомляемость. Иногда видны расширенные межрёберные промежутки и набухшие шейные вены.
- Развитие эмпиемы плевры — гнойный плеврит, при котором могут формироваться свищи. Как правило, проявляется лихорадкой, одышкой, кашлем, слабостью, потливостью и болями в грудной клетке.
Эмпиема плевры
- Прорыв гноя в полость бронха с разрывом тканей — гнойная мокрота отходит, температура на фоне прорыва может оставаться высокой или снизиться.
- Ателектаз лёгкого (спадение) — спавшееся лёгкое не обеспечивает организм достаточным количеством кислорода, поэтому внезапно появляется или усиливается одышка. При небольшой зоне ателектаза, например при спадении одного сегмента, жалоб может не быть.
- Нарушение сердечной деятельности — возникает при сдавлении сердца жидкостью или смещении органов средостения влево при правостороннем плеврите. Может проявляться ощущением неправильного ритма и давящими болями в области сердца.
- Плевропульмональный шок — грозное осложнение при кровотечении. Развивается, как правило, при травме: ДТП, проникающем ранении или во время операций. Дыхание затруднено, появляется выраженная одышка, бледнеет кожа, губы становятся синюшными, руки и ноги холодными. Может появиться мучительный кашель, почти не прощупывается пульс, и падает артериальное давление.
- Острое лёгочное сердце — учащается сердцебиение и дыхание, снижается артериальное давление, появляется выраженная слабость и чувство нехватки воздуха. Могут набухать шейные вены, кожа становится синюшной, возникают сильные боли в области сердца, усиливается эмоциональное возбуждение.
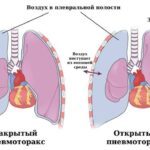
- Пневмоторакс — возникают боли на стороне поражения, которые не уменьшаются при приёме обезболивающих препаратов. Внезапно появляется и усиливается одышка, может развиться острое лёгочное сердце.
- Диафрагмальная грыжа — проявляется изжогой, икотой, отрыжкой, болями за грудиной и в верхней части живота, становится трудно глотать крупные куски пищи.
- Внелёгочные осложнения — амилоидоз почек и токсический нефрозонефрит . Как правило, появляются отёки ног и лица (особенно под глазами), боли в области почек, повышается артериальное давление. Амилоидоз и нефрит могут быть осложнением инфекционного системного заболевания, а не плеврита, который в данном случае также является осложнением основного заболевания.
Диагностика плеврита
Диагностика плеврита включает сбор анамнеза, осмотр, лабораторные, инструментальные и инвазивные исследования.
Сбор анамнеза
Пациенту следует рассказать врачу:
- какие симптомы его беспокоят, в какое время и при каких действиях они появляются, когда впервые возникли и с чем могут быть связаны;
- какими лекарствами и в каких дозировках лечился;
- какими хроническими заболеваниями болеет или может болеть, какие препараты от них принимает.
Если пациент сдавал анализы, нужно предоставить их в бумажном или электронном виде, например открыть доктору доступ к своей электронной медицинской карте.
Осмотр
При осмотре врач может обратить внимание, что одна из половин грудной клетки отстаёт при дыхании и отсутствует голосовое дрожание.
Также осмотр включает:
- Перкуссию (простукивание) — выявляется тупой звук, очерченный дугообразной линией Дамуазо.
Линия Дамуазо
- Аускультацию (прослушивание) — дыхание в области скопления жидкости ослаблено, а при большом объёме не выслушивается совсем. При прослушивании лёгких можно обнаружить шум от трения листков плевры.
- Пальпацию мускулатуры грудной клетки (прощупывание) — пациент может чувствовать боль, локализация которой зависит от стороны поражения; боль возникает не постоянно, а в начале накопления и по мере рассасывания жидкости .
Лабораторные исследования
- Общий анализ крови с лейкоцитарной формулой — присутствуют признаки воспаления, как правило повышен уровень лейкоцитов, палочкоядерных нейтрофилов, могут выявляться миелоциты и метамиелоциты, повышена скорость оседания эритроцитов (СОЭ). При длительном воспалении или травме может развиться анемия, при которой снижен уровень гемоглобина и эритроцитов.
- Биохимический анализ крови — может повышаться уровень воспалительных маркеров: СРБ, ферритина и лактатдегидрогеназы. При почечной патологии растёт уровень креатинина и мочевины, при панкреатите — панкреатической альфа-амилазы. При онкологических заболеваниях можно выявить специфические маркеры, например повышенный СА-125 при раке яичников и ПСА при раке предстательной железы. При ревматоидном артрите и системной красной волчанке присутствуют специфические ревматологические маркеры. Важно исследовать уровни белковых фракций крови: белки плазмы удерживают жидкость в сосудах и не дают ей избыточно уходить в ткани, поэтому исследование поможет уточнить причину заболевания. При подозрении на ТЭЛА исследуют гемостаз: уровень Д-димера, АЧТВ, ПТВ, протромбина и фибриногена.
- Общий анализ мокроты (при её наличии) — при пневмонии или сопутствующем бронхите может повышаться уровень лейкоцитов, эритроцитов и альвеолярных макрофагов, мокрота становится гнойной.
- Бактериологическое исследование плевральной жидкости — при посеве жидкости выявляют возбудителя болезни, при необходимости исследуют его чувствительность к антибиотикам. При онкологических заболеваниях можно выявить атипичные клетки.
- Исследование клеточного и биохимического состава плевральной жидкости — чтобы уточнить причину заболевания и отличить экссудат от транссудата, исследуют ЛДГ, глюкозу и белок. Также для различных заболеваний характерен определённый состав плевральной жидкости, например при туберкулёзе и злокачественных опухолях часто повышен уровень лимфоцитов. При синдроме Черджа — Стросса и лекарственных плевритах увеличено число эозинофилов, но при этом нельзя исключать и онкологическое заболевание .
Инструментальные исследования
- Рентгенография органов грудной клетки — затемнена область скопления жидкости. Если выпота мало, то затемнение можно не заметить. При большом объёме жидкости органы средостения смещаются в здоровую сторону.
- Ультразвуковое исследование плевральной полости — определяется даже маленькое количество жидкости (от 10 мл), что особенно важно для диагностики осумкованных плевритов. Такие плевриты ограничены в пространстве, т. е. вокруг патологической жидкости образуется полость, или сумка. Осумкованные плевриты сложно лечить: в полость плохо проникают лекарственные препараты, трудно сделать прокол и удалить жидкость или взять её на исследование, не повредив при этом органы, сосуды и нервы. УЗИ проводится, если не доступно МСКТ.
- Мультиспиральная компьютерная томография (МСКТ) — информативный метод диагностики плеврита, который позволяет точно различать виды плевритов и не пропустить междолевые формы. При проведении исследования с контрастом можно подтвердить или опровергнуть тромбоэмболию лёгочной артерии и опухоли грудной клетки.
Инвазивные методы исследования
- Фибробронхоскопия — не является методом диагностики плеврита, но необходима при подозрении на онкологические заболевания лёгких. Проводится при наличии кровохарканья.
Фибробронхоскопия
- Плевральная пункция (торакоцентез) — диагностический и лечебный метод. При заборе содержимого плевры можно оценить цвет, характер, состав жидкости и выявить возбудителя. Также во время процедуры удаляют избыток экссудата.
- Биопсия плевры — особенно важна при подозрении на опухоль плевры. Биопсия бывает пункционная (через кожу), торакоскопическая (через прокол стенки грудной клетки) и открытая (во время операции). Биопсия плевры позволяет подтвердить злокачественную опухоль и туберкулёз. Иногда её выполняют вместе с первой плевральной пункцией. Биопсия может проводиться под контролем УЗИ или КТ (эксцизионная биопсия) . При такой биопсии опухоль иссекается полностью, а не частично. Эксцизионная биопсия может быть как открытой, так и торакоскопической — выбор метода зависит от расположения, размеров опухоли и возможности удалить её через прокол стенки грудной клетки.
Лечение плеврита
Лечение плеврита разделяют на симптоматическое и этиологическое.
К симптоматическому лечению относится приём обезболивающих и жаропонижающих препаратов, которые облегчают самочувствие пациента. Уменьшить боль при сухом плеврите поможет тугое бинтование грудной клетки эластичным бинтом (можно делать самостоятельно, но сначала нужно подтвердить диагноз у врача).
Этиологическое лечение позволяет устранить причину заболевания:
- при бактериальном поражении назначают антибиотики, их выбор зависит от предполагаемого или подтверждённого возбудителя;
- при туберкулёзе показан длительный приём противотуберкулёзных препаратов;
- при гнойных плевритах в плевральную полость вводят антибиотики и обрабатывают её антисептиками;
- при сухом плеврите может применяться физиолечение, но при экссудативном плеврите физиопроцедуры противопоказаны до стихания острого периода; также может назначаться электрофорез с хлористым кальцием, магнитотерапия и вибрационный массаж грудной клетки, но эффективность этих методов до конца не доказана, поэтому они применяются только в комплексе с основным лечением;
- для рассасывания спаек в плевральную полость могут быть введены фибринолитики.
Плевродез — операция, во время которой устанавливают трубку, после чего плевру либо механически удаляют, либо вводят специальные химиопрепараты или тальк, благодаря которым её листки спаиваются. Процедура показана при рецидивирующем скоплении большого количества жидкости. Решение о том, проводить плевродез при первом рецидиве или при последующих, принимает комиссия врачей индивидуально для каждого пациента. При наличии больших воздушных полостей в лёгких и высокой вероятности их разрыва (развития пневмоторакса) плевродез может быть проведён при первом рецидиве .
Плевродез
При хроническом гнойном плеврите и неэффективности терапии используется плеврэктомия — хирургическое вмешательство, во время которого удаляют листки плевры, отграничивающие гнойную полость .
Также при плеврите проводится:
- Лечение основных заболеваний: диуретическая терапия при заболеваниях сердечно-сосудистой системы, базисное лечение при заболеваниях соединительной ткани, которое может включать системную противовоспалительную терапию (глюкокортикоиды, цитостатики), микроциркулянты и противофиброзные препараты.
- Назначение гипосенсибилизирующих препаратов, малых доз кортикостероидов, иммуностимулирующей терапии. Кортикостероиды уменьшают системное воспаление, иммуностимуляторы позволяют ускорить выздоровление при различных иммунодефицитах.
- Раннее дренирование и полное удаление плевры, пока не нарушилось дыхание. Такие процедуры показаны при панцирном лёгком и раке плевры.
Прогноз. Профилактика
При небольшом количестве экссудата прогноз благоприятный: жидкость быстро рассасывается и работа лёгких нормализуется в среднем за 3–4 недели. При гнойных плевритах восстановление длится дольше — от одного месяца до года, нередки рецидивы и осложнения. При онкологической этиологии плеврита часто встречается прогрессирующее течение и частые рецидивы.
Профилактика плеврита
Чтобы предотвратить развитие плеврита, необходимо своевременно удалить жидкость из плевральной полости при наличии показаний. Поэтому при появлении первых признаков плеврита нужно срочно обратиться к пульмонологу или хотя бы к участковому терапевту.
Лучше всего предотвратить развитие плеврита поможет первичная профилактика: укрепление иммунитета, предотвращение туберкулёза, пневмонии и прогрессирования системных воспалительных и онкологических заболеваний. Для этого нужно вести здоровый образ жизни, делать противотуберкулёзные прививки, соблюдать правила гигиены, чётко следовать назначенному курсу лечения при хронических заболеваниях и проходить онкоскрининг, особенно если у родственников были онкозаболевания.
После выздоровления в период восстановления показано санаторно-курортное лечение, если нет противопоказаний, например онкологических и гнойных заболеваний.
В течение двух лет после выздоровления проводится диспансерное наблюдение . Как часто нужно посещать врача и какие обследования делать, зависит от тяжести перенесённого плеврита, наличия рецидивов и осложнений. В зависимости от конкретной ситуации врача нужно посещать от одного раза в 3–6 месяцев до раза в год.
Перечень обследований зависит от причины, вызвавшей плеврит, и наличия осложнений. Минимальный объём диагностики включает общий анализ крови с формулой и биохимический анализ крови (СРБ и фибриноген для оценки воспалительного процесса), рентгенографию грудной клетки или лучше мультиспиральную компьютерную томографию. Также врач может назначить расширенный биохимический анализ крови, спирографию с бронхолитиком, УЗИ плевральной полости, сердца и органов брюшной полости или малого таза.
Список литературы
- Лайт Р. У. Болезни плевры. — М.: Медицина, 2016. — 376 c.
- Плаксин С. А., Фаршатова Л. И. Диагностические и лечебные возможности видеоторакоскопии при плевральных выпотах различной этиологии // Пермский медицинский журнал. — 2017. — № 2. — С. 20–25.
- Ильницкий Р. И., Сахарчук И. И., Дудка П. Ф. Синдром плеврального выпота: дифференциальная диагностика и лечебная тактика // Украинский пульмонологический журнал. — 2004. — № 3. — С. 64–68.
- Чучалин А. Г., Шойхет Я. Н., Абакумов М. М. Болезни плевры: монография. — М.: Атмосфера, 2018. — 276 с.
- Маскелл Н., Бутланд Р. Рекомендации Британского торакального общества (BTS) по обследованию взрослых больных с односторонним плевральным выпотом // Пульмонология. — 2006. — № 2. — С. 13–26.
- Карпина Н. Л., Васильева И. А., Скорняков С. Н., Краснов В. А. и др. Федеральные клинические рекомендации по диагностике и лечению туберкулёзного плеврита. плеврита. — М., 2014. — 33 с.
- Корымасов Е. А., Яблонский П. К., Соколович Е. Г. и др. Эмпиема плевры: национальные клинические рекомендации. — 2015. — 33 с.
- Гнойные заболевания лёгких и плевры / под ред. П. А. Куприянова. — Л.: Медгиз, 1955. — 507 с.
- Пульмонология. Национальное руководство. Краткое издание / под ред. А. Г. Чучалина. — М.: ГЭОТАР-Медиа, 2013. — 768 с.
- Хирургия лёгких и плевры: руководство для врачей / под ред. И. С. Колесникова, М. И. Лыткина. — Л.: Медицина, 1988. — 384 с.
- Минеев В. Н. Выпот в плевральную полость. Учебно-методическое пособие к практическим занятий и самостоятельной подготовке по внутренним болезням. — СПб., 2007. — 27 с.
- Light R. W. Pleural Effusion // MSD Manual. — 2021.
- Пачерских Ф. И. Актуальные вопросы пульмонологии. Учебное пособие для студентов. — Иркутск, 2017. — 92 с.
- Соколович А. Г., Жестовская С. И., Хорошилов И. А., Арутюнян А. В. Современные аспекты диагностики плевритов неясной этиологии // Сибирское медицинское обозрение. — 2007. — № 4. — С. 10–13.
- Варин A.A. Поражения плевры: клиника, диагностика, врачебная тактика: автореф. дис. … канд. мед. наук: 14.00.43, 14.00.26. — Томск, 2002. — 30 с.