Раневая инфекция (Wound infections) — это осложнение, которое возникает при развитии в ране патогенных, реже условно-патогенных микробов . Проявляется как местными симптомами, такими как покраснение, отёк и боль, так и общими реакциями — воспалением в организме в целом. При этом возникают признаки интоксикации: недомогание, слабость, апатия, тошнота и ломота.
Если не развились осложнения, эти симптомы проходят через 4–5 дней. В тяжёлых случаях без своевременной медицинской помощи инфекция может распространиться по организму и привести к сепсису.
Раневая инфекция
Раной называют повреждение всей толщи кожи или слизистой, а также глубжележащих тканей и органов . В зависимости от повреждающего предмета и характера поражения тканей, выделяют следующие виды ран:
- резаная — наносится режущим предметом (ножом, стеклом, бритвой);
- колотая — наносится узким и острым предметом (шилом, штыком, иглой);
- рубленая — массивным и достаточно острым предметом (саблей, топором);
- ушибленная — тупым предметом;
- рваная — тоже тупым предметом, но под более острым углом;
- размозжённая — также наносится тупым предметом, но степень повреждения при этом максимальна: раздавливаются мышцы и другие мягкие ткани, иногда ломаются кости;
- укушенная — возникает при укусе животного или человека;
- огнестрельная — при повреждении снарядами, выпущенными из огнестрельного оружия;
- смешанная — сочетает особенности двух и более видов ран.
Практически все раны загрязнены микробами, стерильными могут быть только операционные раны. Они нагнаиваются в 5 % случаев, а инфицированные — в 25–30 % . Наиболее инфицирована укушенная рана, поскольку в ротовой полости содержится много микробов. Заражение таких ран происходит практически всегда, даже несмотря на небольшую площадь повреждения. При укусе собаки или змеи требуются специальные профилактические меры: уколы для профилактики бешенства и введение сыворотки против яда.
Ушибленные, рваные и размозжённые раны редко бывают проникающими, поэтому в основном не сопровождаются разрывом крупных сосудов и нервов. Однако вокруг таких ран повреждается большая область ткани, поэтому они медленно заживают и чаще осложняются инфекцией.
Факторы риска раневой инфекции
Раневая инфекция чаще возникает у людей с ослабленным иммунитетом, например с ВИЧ-инфекцией и туберкулёзом, и хроническими заболеваниями: лейкемией, анемией, сахарным диабетом, ожирением и циррозом печени. Также ей подвержены пациенты с боевой травмой.
Чаще всего раневая инфекция развивается:
- при массовом заражении микробами, особенно устойчивыми к антибиотикам;
- сгустках или инородном теле в ране;
- отсутствии ухода или неправильном уходе за раной;
- прохождении лучевой терапии;
- приёме иммунодепрессантов, стероидов и больших доз антибиотиков (при злоупотреблении последними может присоединиться грибковая инфекция);
- неправильной транспортировке пострадавшего, когда нарушается фиксация повреждённого участка;
- нарушении оттока отделяемого и плохом кровообращении вблизи очага поражения.
Кроме того, на развитие раневой инфекции влияют свойства возбудителя, такие как патогенность, вирулентность, инвазивность и токсичность, т. е. способность преодолевать защитные барьеры организма, подавлять иммунные механизмы, проникать в органы, быстро размножаться, вызывать заболевания и образовывать опасные токсины .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы раневой инфекции
Инфекция обычно развивается в первую неделю после ранения. Обычно сперва повышается температура, учащается сердцебиение и возникает озноб .
Классические признаки воспаления, которые возникают и при раневой инфекции, описал древнеримский учёный Авл Корнелий Цельс примерно 2000 лет назад.
К ним относятся:
- покраснение кожи или слизистой вокруг раны;
- отёк, припухлость;
- повышение местной и общей температуры;
- распирающая и пульсирующая боль, болезненность при надавливании на края раны и окружающие ткани.
При распространении инфекции может возникать головная боль, тошнота и слабость.
Римский врач и естествоиспытатель К. Гален к четырём признакам воспаления, выделенным А. К. Цельсом, добавил пятый — нарушение функции поражённого участка. Но оно возникает не при всех видах раневой инфекции, поэтому его не включают в классическую четвёрку симптомов. Чаще нарушается работа того органа, где развилось воспаление, но если поражены мозг, сердце, печень, почки или железы внутренней секреции, то нарушается работа всего организма.
Поверхностные раны обычно заживают без рубцов. При более глубоких ранах кожи или повреждении внутренних органов заживление происходит под струпом — сухой корочкой, образующейся на заживающей ране. В таких случаях всегда образуется рубец.
Патогенез раневой инфекции
Раневая инфекция развивается в несколько этапов:
- Внедрение и размножение возбудителя.
- Выработка и попадание токсинов в кровоток.
- Нарастание симптомов интоксикации, появление лихорадки.
- Воздействие токсинов на органы и системы организма.
- Развитие сепсиса и полиорганной недостаточности, при которой нарушается работа нескольких органов.
Развитие сепсиса
При ранении повреждается кожа, которая защищает организм от инфекции. Микробы проникают в рану и начинают размножаться, при этом запускаются защитные механизмы общего и местного иммунитета. Клеточный иммунитет отвечает за очищение раны — это происходит благодаря разложению микробов и омертвевших тканей. Кроме того, всасывание в кровоток токсинов и продуктов распада тканей стимулирует иммунные клетки — лейкоциты, что приводит к выбросу в кровоток цитокинов, которые создают условия для развития воспалительной реакции. При этом появляются симптомы интоксикации.
В то же время по краям раны формируется зона грануляции — молодая соединительная ткань, которая не даёт микробам проникнуть в окружающие ткани. При ослабленном иммунитете надёжно отграничить инфекцию не удаётся, и она может быстро распространиться по организму.
Классификация и стадии развития раневой инфекции
Выделяют два источника раневой инфекции:
- Первичное микробное загрязнение:
- экзогенное — инфекция попадает в рану извне, например с инородным телом;
- эндогенное — в организме присутствует вялотекущее воспаление, при ослабленном иммунном ответе инфекция с лимфой или кровью попадает в рану.
- Вторичное загрязнение (внутрибольничное) — инфекция проникает в рану через время после травмы, например при операции.
Раневую инфекцию в основном вызывают золотистый стафилококк, стрептококк, кишечная палочка и протей. Причиной внутрибольничных инфекций часто становится синегнойная палочка .
Хирургические раневые инфекции, как, впрочем, и другие, делят на три типа:
1. Поверхностная инфекция — поражается только кожа и подкожные ткани.
2. Глубокие инфекции — поражение достигает мышц и фасций.
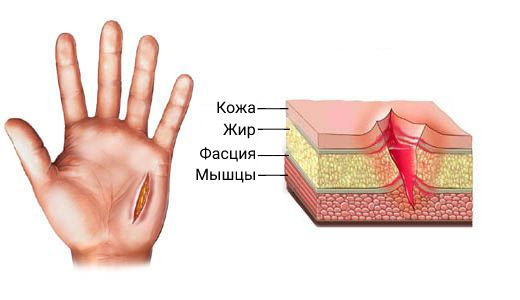
Мышцы и фасция
3. Инфекция органа/пространства — поражение любого органа. При этом хирургическую раневую инфекцию классифицируют по трём признакам:
- возникает в течение месяца после операции, а при имплантации искусственных материалов — в течение года;
- поражает только кожу, подкожные ткани, глубокие слои или отдалённые органы;
- в ране есть гнойные выделения или патогенные микроорганизмы .
По характеру микробного загрязнения выделяют:
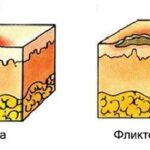
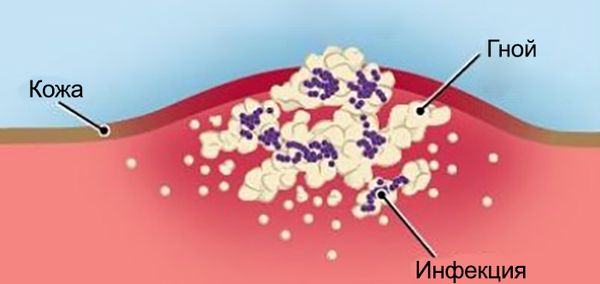
- Гнойную инфекцию: местную и общую (раневой сепсис) — ткани расплавляются, в месте заражения появляется белый, желтоватый или зелёный гной. Могут вовлекаться соседние ткани и образовываться свищи, язвы или гнойные полости.
- Гнилостную — развивается при заражении анаэробной инфекцией, т. е. бактериями, которые могут жить без кислорода, например синегнойной палочкой. Поражённая ткань разрушается с образованием зловонной биомассы тёмно-зелёного или коричневого цвета. Гнилостный процесс, как правило, сопровождается тяжёлой интоксикацией.
- Особые формы специфической инфекции — дифтерия, скарлатина, актиномикоз, столбняк и бешенство.
Фазы раневого процесса
- Фаза воспаления. Возникает спазм сосудов, затем их просвет расширяется, и к очагу воспаления мигрируют плазменные белки и клетки крови. Образуется фибрин, ограничивающий зону повреждения, возникает отёк и инфильтрация близлежащих тканей, т. е. скопление в них крови и лимфы. В дальнейшем фибрин распадается, рана очищается от микробов и отмерших тканей. Эта фаза начинается с момента травмы и длится до 4–5 суток.
- Фаза регенерации и пролиферации. Из фибробластов образуется коллаген, формируются новые сосуды, и тканевый дефект преобразуется в грануляционную ткань. Постепенно уменьшается отёк, жидкая часть крови перестаёт выходить через сосудистую стенку в воспалённую ткань. Постепенно грануляционная ткань заполняет всю рану. Эта фаза начинается с первых суток после травмы (т. е. идёт параллельно с фазой воспаления) и продолжается до 2–4 недель. Её длительность зависит от свойств повреждённых тканей и величины раны.
- Фаза реорганизации рубца и эпителизации. Эта фаза чётко не отделена по времени от 2-й фазы. Эпителий образуется, начиная от краёв раны, одновременно формируется грануляционная ткань. Затем появляется рубец и начинается его перестройка: образуются эластические волокна и новая фиброзная сеть, в рубце становится меньше тканевой жидкости. В зависимости от свойств тканей эпителизация может продолжаться от нескольких месяцев до года.
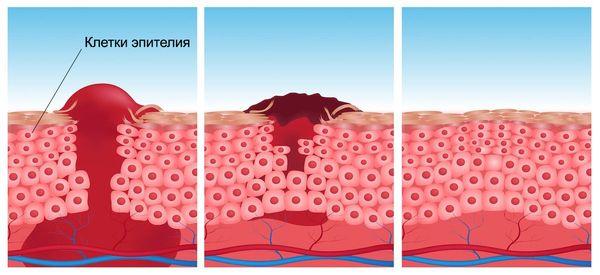
Эпителизация
Осложнения раневой инфекции
К частым осложнениям раневой инфекции относят околораневой абсцесс и флегмону, гнойный затёк, свищ, тромбофлебит, лимфангит и лимфаденит, сепсис и синдром системного воспалительного ответа (ССВО).
Околораневой абсцесс — это образование капсулы из соединительной ткани вокруг очага воспаления. При абсцессе боль вокруг раны усиливается, её края резко краснеют, из полости отделяется меньше жидкости и нарастает отёк. Температура поднимается до 38 °C и выше, учащается сердцебиение и снижается аппетит, что свидетельствует об усилении интоксикации.
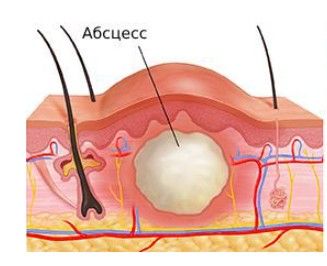
Абсцесс
Околораневая флегмона — это воспаление тканей вблизи раны. Над очагом инфекции резко повышается температура и возникает покраснение, которое постепенно переходит и на здоровые ткани. В отличие от абсцесса, флегмона не отграничена капсулой, но эти два осложнения могут переходить друг в друга: при прорыве абсцесса внутрь развивается флегмона, а когда участок флегмонозного воспаления отграничиваться капсулой, возникает абсцесс.
Гнойный затёк развивается при недостаточном оттоке гноя из-за неадекватного дренирования или зашивания раны наглухо без дренажа. В таких случаях гной не может выйти наружу и распространяется в ткани, образуя полости между мышцами, фасциями и костями, вокруг сосудов и нервов.
Свищ — это канал, соединяющий полости тела или полые органы с внешней средой или между собой. Образуется на поздних стадиях, когда сверху рана покрыта грануляциями, а в глубине сохраняется очаг инфекции. Проявляется ознобом, повышенной температурой, слабостью и снижением аппетита. Свищи лечат только с помощью операции, при которой очаг инфекции очищают, а свищевой ход закрывают.
Тромбофлебит — это воспаление венозной стенки с образованием сгустков крови (тромбов), которые частично или полностью закупоривают кровеносные сосуды. Заболевание возникает из-за заражения тромба, после чего инфекция распространяется по стенке вены. Развивается через 1–2 месяца после травмы, в основном при ранах в области средних и крупных вен, например вен рук и ног. Обычно тромбофлебит проявляется высокой температурой тела, ознобом, отёком руки или ноги, иногда с ограничением движений, покраснением и уплотнением по ходу вены, повышением температуры над ней, чувством распирания и болью.
Лимфангит и лимфаденит — это распространение инфекции по лимфатическим сосудам и узлам. Проявляется отёком мягких тканей, покраснением и болезненностью кожи по ходу лимфатических сосудов или в проекции лимфоузлов. После очищения основного очага раневой инфекции признаки воспаления уменьшаются.
Без обработки раны и адекватного лечения микробы распространяются по организму и может развиться сепсис.
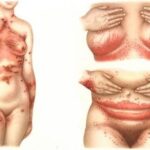
Основные симптомы этого осложнения: высокая температура, озноб, учащённое сердцебиение и пониженное давление, тошнота и рвота, прерывистое дыхание, повышенное потоотделение, геморрагическая сыпь, судороги.
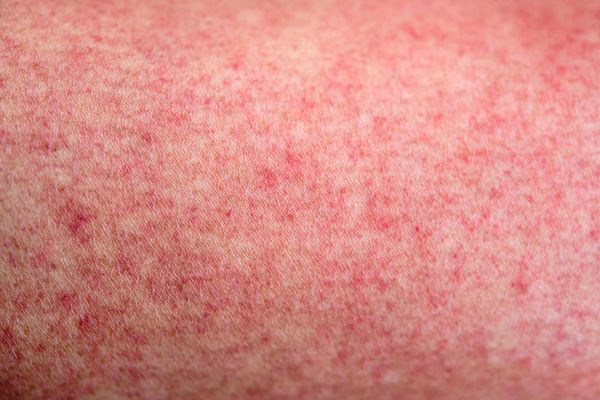
Геморрагическая сыпь [14]
Синдром системного воспалительного ответа — это общая воспалительная реакция организма в ответ на тяжёлое поражение. Такой диагноз ставят при наличии хотя бы двух симптомов из приведённых ниже:
- температура тела выше 38 °C или ниже 35 °C;
- учащённое сердцебиение (больше 90 ударов в минуту);
- учащённое дыхание (от 20 дыхательных движений в минуту);
- уровень лейкоцитов выше 12 × 10 или ниже 4 × 10.
Диагностика раневой инфекции
При подозрении на раневую инфекцию необходимо как можно быстрее обратиться к хирургу. В зависимости от характера раны он подберёт правильную тактику лечения и нужные препараты.
Опрос и осмотр
Чтобы понять характер инфекции, врач выясняет, когда, где и при каких обстоятельствах произошла травма. При осмотре он обращает внимание на первичные признаки раневой инфекции: покраснение, отёк, боль, повышенную температуру. Также доктор ощупывает ткани около раны, чтобы определить глубину поражения, наличие и характер отделяемого из раны: серозного, геморрагического, гнойного или гнилостного .
Инструментальная диагностика
Наиболее информативные методы:
- УЗИ мягких тканей (при поверхностных ранах) и органов брюшной полости, забрюшинного пространства (при ранениях внутренних органов);
- рентгенологические методы обследования — рентген, мультиспиральная и конусно-лучевая компьютерная томография (МСКТ и КЛКТ);
- магнитно-резонансная томография (МРТ).
Рентген, МСКТ и КЛКТ применяют при возможном поражении костей (например, при остеомиелите), а МРТ — если поражены только внутренние органы и мягкие ткани.
МСКТ
Лабораторная диагностика
При раневой инфекции проводится общий и биохимический анализ крови . Основные признаки бактериальной инфекции в острую фазу: повышение СОЭ (РОЭ) и лейкоцитов со сдвигом лейкоцитарной формулы влево (повышенный уровень палочкоядерных и сегментоядерных нейтрофилов). При хроническом воспалении растёт уровень лимфоцитов (сдвиг лейкоцитарной формулы вправо).
Если есть признаки гнойного воспаления, то показана микробиологическая диагностика. Основные материалы для исследований: мазок и биопсийный материал (кусочки ткани из раны), отделяемое дренажей, отпечаток с поверхности ран.
Дифференциальная диагностика
Чаще всего дифференциальная диагностика проводится между разновидностями раневых инфекций, которые описаны в разделе с классификацией. Вид инфекции влияет на тактику лечения.
Лечение раневой инфекции
При всех инфицированных ранах, за исключением небольших поверхностных повреждений, проводится первичная хирургическая обработка (ПХО) .
Она включает:
- ревизию раны и раневой полости — врач открывает рану и расширяет её;
- санацию — очистку раны;
- при необходимости дренирование — непрерывное удаление жидкости из ран с помощью специальных дренажных инструментов (резиновых трубок, марлевых тампонов и т. п.).
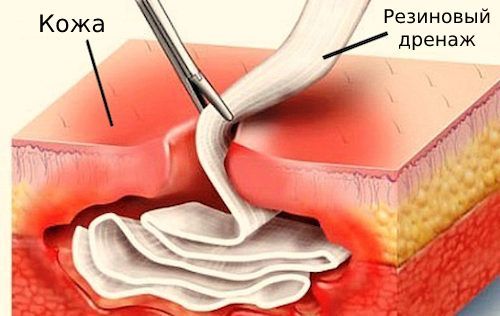
Дренаж раны
Первичная хирургическая обработка бывает ранней (первые 24 часа), отсроченной (24–48 часов) и поздней (свыше 48 часов).
Также при лечении обязательно проводится антисептикопрофилактика. Антисептики применяют на всех этапах лечения: во время операции и при уходе как за чистой, так и за инфекцированной раной.
Вторичная хирургическая обработка (ВХО) — это оперативное лечение осложнений, возникших в ране. Проводится при всех инфицированных ранах, за исключением случаев, когда операция может сильно ухудшить внешний вид и нарушить работу организма, а также если пациент находится в тяжёлом состоянии. В таких ситуациях ограничиваются вскрытием, очищением и дренированием очага инфекции.
ВХО заключается в эвакуации гнойного содержимого, иссечении омертвевших тканей и обязательном дренировании. Швы при инфекцированных ранах не накладывают, так как до полного заживления их нужно постоянно очищать.
Антибактериальная терапия — это один из ключевых аспектов лечения раневой инфекции. Антибиотик назначают с учётом чувствительности к нему микрофлоры раны. Чтобы определить её, проводится бактериологический посев, но результат будет готов через трое суток или даже позже. В это время назначают антибиотики широкого спектра действия.
Также могут применяться бактериофаги. Их назначают при заражении раны золотистым стафилококком, синегнойной палочкой, стрептококком, сальмонеллой, патогенными формами кишечной палочки. Бактериофаги могут быть альтернативой антибиотикам при лечении беременных женщин, маленьких детей и пожилых пациентов, а также при устойчивости микробов к антибактериальным препаратам.
Бактериофаг
При выраженной интоксикации необходима дезинтоксикационная терапия. Она заключается во введении в кровоток солевых растворов и форсированном диурезе (одновременном введении в организм жидкости и мочегонных средств).
Для уменьшения боли врач может назначить обезболивающие.
Чтобы повысить защитные силы организма, проводится иммунотерапия. Она включает средства активной, пассивной иммунизации и иммуномодуляторы. При активной иммунизации вводят вакцину или анатоксин (обезвреженный бактериальный токсин, способный вызывать реакцию иммунной системы). Искусственная пассивная иммунизация — это введение антител (иммуноглобулинов) к каким-либо антигенам (дифтерийной палочке, вирусу бешенства, яду змей). В результате искусственной иммунизации вырабатывается иммунитет именно к данной инфекции. Вакцины и анатоксины защищают организм длительно, а готовые антитела — лишь на время .
При раневой инфекции состояние больного контролируют на всех этапах лечения. Для этого проводятся общеклинические, биохимические и микробиологические исследования, в том числе с помощью экспресс-методов . В амбулаторных условиях раневую инфекцию можно лечить только при поверхностных и небольших ранах. В таких случаях по назначению врача принимают антибиотики, ежедневно меняют повязки и следят за их чистотой.
Прогноз. Профилактика
Прогноз зависит от тяжести инфекции и своевременности лечения. Чем раньше оказана медицинская помощь, тем он благоприятнее.
При обширных глубоких ранах и развитии осложнений может потребоваться длительное лечение.
Для профилактики раневой инфекции нужно соблюдать правила асептики и как можно быстрее наложить стерильную повязку .
Как наложить повязку:
- Вымыть руки с мылом или обработать антисептиком. Если есть стерильные медицинские перчатки — надеть их.
- Очистить и обработать поверхность раны антисептиком (3%-й перекисью водорода и водным раствором Хлоргексидина).
- Снять упаковку с марлевой повязки, стараясь не касаться руками внутренней поверхности, с которой будет соприкасаться рана.
- Разместить повязку на поверхности раны, не касаясь её руками. Повязка должна быть больше раны и захватывать её края.
- Плотно, но не туго зафиксировать повязку марлевым или эластичным бинтом или лейкопластырем.
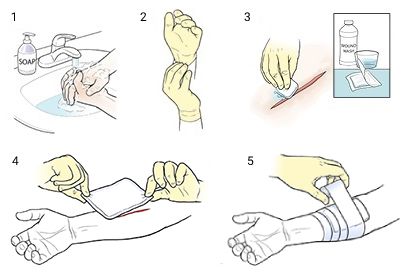
Наложение асептической повязки
Список литературы
- Абаев Ю. К. Справочник хирурга. Раны и раневая инфекция. — Ростов н/Д: Феникс, 2006. — 427 с.
- Раневая инфекция: диагностика, лечение. — Майкоп: Издательствово МГТУ, 2014. — С. 6–15.
- Кузин М. И., Костюченок Б. М. Раны и раневая инфекция. — М.: Медицина, 1990. — 592 с.
- Гостищев В. К. Инфекции в хирургии. — М.: ГЭОТАР-Медиа, 2007. — 761 с.
- Маракулин И. В. Медицинская микробиология: курс лекций. — Киров: ФГБОУ ВПО ВятГУ, 2011. — С. 9.
- Минченко А. Н. Раны. Лечение и профилактика осложнений. — СПб.: СпецЛит, 2003. — 16 с.
- Российское общество хирургов. Хирургические инфекции кожи и мягких тканей: российские национальные рекомендации. — 2-ое издание, переработанное и дополненное. — М., 2015. — С. 18.
- ГОСТ Р 53079.4-2008 Технологии лабораторные клинические. Обеспечение качества клинических лабораторных исследований. Часть 4. Правила ведения преаналитического этапа. — М., 2009. — С. 7–9.
- Клиническая хирургия. Национальное руководство в 3 томах. Том 1 / под ред. В. С. Савельева. — М.: ГЭОТАР-Медиа, 2010. — 864 c.
- Zabaglo M., Sharman Т. Postoperative Wound Infection // StatPearls Publishing. — 2022. ссылка
- Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Ямало-Ненецкому автономному округу // Иммунизация и вакцинация. [Электронный ресурс]. Дата обращения: 02.12.2022.
- Новиков Г. А., Сергеев П. С., Закирова А. М. и др. Профилактика трофических нарушений кожи и лечение ран с целью улучшения качества жизни пациентов при оказании паллиативной медицинской помощи: методические рекомендации. — М.: МГМСУ, 2021. — 60 с.
- Мусалатов Х. А. Хирургия катастроф. — М.: Медицина, 1998. — 364 с.
- Duff A. Deadly symptoms. What does a sepsis rash look like and can mottled skin be a sign of septicaemia? // The Sun. — 2022.