Сомнамбули́зм (Sleepwalking; от лат. somnus — сон и ambulo — ходить) — расстройство, при котором человек выполняет во сне сложные действия и полностью забывает происходящее после пробуждения.
Приступ сомнамбулизма обычно возникает через 1–2 часа после засыпания. Глаза при этом открыты, человек обходит препятствия, может бормотать и совершать хорошо координированные движения, например идёт на кухню, берёт хлеб, достаёт масло из холодильника и делает бутерброд. Описаны случаи, когда люди садились в машину и уезжали в другой город.
Устаревшие названия: ноктамбулизм (от лат. nox, noctis — ночь и ambulo — ходить), снохождение и лунатизм .

Сомнамбулизм
Зачастую сомнамбулы повторяют привычные для них движения. Илья Мечников в «Этюдах оптимизма» описывал это состояние так: мастеровые делают ручную работу, швеи шьют, прислуга чистит обувь, одежду и накрывает на стол, духовные лица сочиняют проповеди, перечитывают их и поправляют ошибки слога и правописания .
В редких случаях при сомнамбулизме человек может нанести вред себе или окружающим. Наиболее известный доказанный случай произошёл в 1987 году с американцем К. Парксом, который во сне сел за руль, проехал 20 километров до дома родителей жены, где избил тестя и убил тёщу .
Распространённость сомнамбулизма
Сомнамбулизм встречается у 17 % детей и менее чем у 4 % взрослых. В основном расстройство возникает в возрасте 5–12 лет, немного чаще у мальчиков, чем у девочек. Пик проявлений приходится на 11–12 лет. Чем раньше начались приступы, тем вероятнее, что они повторятся во взрослом возрасте .
Причины сомнамбулизма
К развитию расстройства приводят генетические факторы и нарушение активации центральной нервной системы .
Эпизоды сомнамбулизма могут возникать под влиянием:
- лихорадки при сопутствующих заболеваниях;
- недостатка сна;
- употребления перед сном алкоголя;
- приёма некоторых медикаментов (например, Тиоридазина, Хлоралгидрата, Перфеназина, Дезипрамина и препаратов лития) или отмены психотропных средств .
Вероятно, холерики и меланхолики, обладающие неуравновешенной нервной системой, наиболее подвержены сомнамбулизму, но научные исследования на эту тему не проводились.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы сомнамбулизма
Зачастую приступ возникает в первой половине ночи. Человек при этом встаёт и с открытыми глазами совершает привычные действия: идёт в туалет, играет, занимается повседневными делами. Иногда люди делают то, что им не свойственно, например лазают по деревьям и ходят по карнизам. Человек в сомнамбулическом состоянии отлично ориентируется в пространстве. От него можно получить ответ на вопрос и заставить выполнить приказ . Другие люди, особенно посторонние, могут не понять, что в этот момент их собеседник спит.
Приступ возникает не более одного раза за ночь и длится в среднем 40 минут . Затем человек засыпает нормальным сном, а когда просыпается, не помнит произошедшего. Заподозрить сомнамбулизм можно при пробуждении сидя на кровати или в неожиданном месте, переставленных предметах домашнего обихода, выполненных бытовых делах и обнаружении порезов на теле.
Патогенез сомнамбулизма
Сомнамбулизм относится к расстройствам парасомнического спектра — нарушениям, возникающим только во время сна.
Согласно теории А. Борбели, вероятность наступления сна зависит от двух процессов:
- Гомеостатического (процесс S, sleep — сон) — накопление усталости, при которой повышается уровень аденозина. Его концентрация растёт при бодрствовании и уменьшается во время сна. Интенсивность этого процесса Борбели назвал «давлением сна».
- Хронобиологического (процесс C, circadian — циркадный) — волнообразное повышение и снижение мозговой активности в течение суток.
Расхождение между этими процессами называют «воротами сна». Чем больше разрыв, т. е. чем сильнее усталость и ниже мозговая активность, тем быстрее человек засыпает . Во время сна концентрация аденозина снижается, а мозговая активность, наоборот, растёт. В результате «ворота сна» сужаются, и человек просыпается.
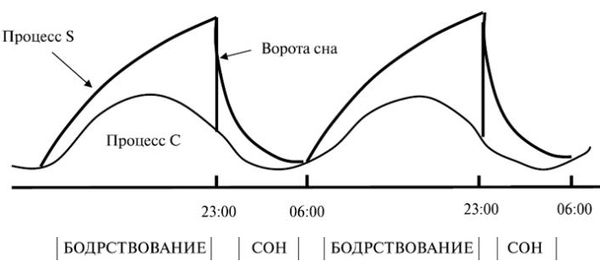
Модель регуляции сна А. Борбели
Сон состоит из циклов, которые длятся 90 минут и последовательно сменяют друг друга не менее 4–5 раз за ночь. Каждый цикл включает фазы медленного и быстрого сна. Приступы сомнамбулизма возникают во время медленного сна, когда «давление сна» самое сильное. При этом должна быть нарушена согласованность отдельных участков коры больших полушарий: активируется двигательная зона, но одновременно в лобно-теменных зонах сохраняются дельта-волны — признаки медленного сна. Такое явление называют «локальным сном» или «локальным пробуждением» . Таким образом, сомнамбулизм — это расстройство регуляции сна, при котором двигательная система пробуждается, а сознание нет.
Периодическая активация двигательных зон коры больших полушарий во время медленного сна — это эволюционное приобретение, которое позволяет спящему моментально отреагировать на опасность.
Сомнамбулизм чаще возникает у детей, что связано с незрелостью центральной нервной системы. Однако механизмы развития расстройства пока недостаточно изучены.
Важнейшую роль в развитии сомнамбулизма играют физиологические особенности организации цикла «сон-бодрствование». Это подтверждено тем, что людям, страдающим сомнамбулизмом, во время бодрствования трудно поддерживать высокий уровень активности восходящих активирующих систем мозга, что было выявлено тестом Бурдона на внимание .
Раньше считалось, что приступы сомнамбулизма вызваны эпилептическими припадками. Сейчас доказано, что это не так, но у сомнамбул в ряде случаев снижен порог судорожной активности, т. е. для возникновения судорог достаточно слабого раздражителя .
Классификация и стадии развития сомнамбулизма
В Международной классификации болезней 10-го пересмотра (МКБ-10) сомнамбулизм кодируется как F51.3 и входит в группу неорганических расстройств сна . В МКБ-11 он имеет код 7В01.0, относится к нарушениям возбуждения при не-REM-сне и включён в класс расстройств цикла «сон-бодрствование», подкласс паросомнии .
По Международной классификации расстройств сна (МКРС-2), сомнамбулизм относится к парасомниям — расстройствам сна во время засыпания, медленного и быстрого сна, а также пробуждения.
Выделяют три группы парасомний:
- расстройства пробуждения из медленного сна;
- парасомнии в быстром сне;
- другие парасомнии.
Сомнамбулизм относится к расстройствам пробуждения из медленного сна .
Выделяют два вида сомнамбулизма:
- Типичный — проявляется снохождением и разговорами во сне, движения хорошо скоординированы. Только при таком виде расстройства возникает бормотание (часто встречающееся говорение во сне относится к другому виду расстройств сна).
- Абортивный — человек только меняет место сна, может просто сидеть на кровати .
Осложнения сомнамбулизма
Находясь в состоянии частичного пробуждения и передвигаясь по помещению, иногда по улице и реже по крышам и карнизам, человек может получить ушибы и травмы .
Внезапное пробуждение в неожиданном месте может напугать и привести к развитию невроза. Прерывание сна на самочувствие почти не влияет, так как компенсируется последующими циклами сна, но при частых приступах восстановительный эффект медленной фазы сна может уменьшиться. Также при частых эпизодах может развиться страх повторения приступа, стыдливость и застенчивость.
Диагностика сомнамбулизма
Основное проявление сомнамбулизма — это снохождение, или лунатизм. При появлении этого симптома можно обратиться к врачу-сомнологу, психотерапевту или к психологу.
При сборе анамнеза врач оценивает:
- возраст проявления расстройства;
- наличие неврологических и психических заболеваний;
- семейную историю нарушений сна;
- приём лекарств и психотропных средств;
- частоту, длительность и время наступления приступов;
- воспоминания о прошедших эпизодах .
Диагностические критерии сомнамбулизма по МКБ и МКРС — хождение во время первой трети ночного сна и отсутствие воспоминаний о случившемся после пробуждения .
Физикальное обследование (осмотр, прощупывание, прослушивание) не требуется для диагностики сомнамбулизма, но позволяет выявить сопутствующие заболевания.
Полисомнография — это основной научный метод изучения сна. Во время процедуры делают электроэнцефалограмму, электроокулографию и электромиографию (ЭЭГ, ЭОГ и ЭМГ). Эти методы позволяют оценить электрическую активность головного мозга, получить информацию о движении глазных яблок и функциональном состоянии скелетных мышц .
Полисомнография редко используется при диагностике сомнамбулизма, так как в лабораторных условиях расстройство проявляется реже и слабее, чем дома .
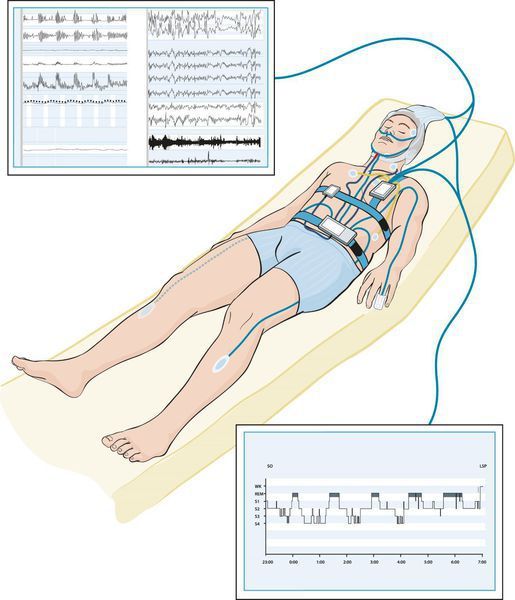
Полисомнография
Дифференциальная диагностика. На основе симптомов и течения расстройства врач определяет, является ли сомнамбулизм самостоятельным состоянием или проявлением другой болезни (алкоголизма, токсикомании, шизофрении и пр.) .
Лечение сомнамбулизма
Детей с сомнамбулизмом обычно не лечат, так как расстройство чаще всего самостоятельно проходит к подростковому возрасту . Кроме того, отсутствуют клинические исследования, доказывающие эффективность медикаментозного лечения, психотерапии и физиотерапии для предотвращения приступов .
Медикаментозное лечение сомнамбулизма
Лекарства применяют лишь при частых приступах, опасных для пациента или окружающих. В этих случаях врач может назначить снотворные препараты (бензодиазепины) и антидепрессанты. Бензодиазепины тормозят частичное пробуждение в фазе медленного сна и позволяют перейти в фазу быстрого сна.
Антидепрессанты (Амитриптилин) обладают снотворным, седативным и противотревожным эффектами. Точный механизм их действия при сомнамбулизме неизвестен .
Cнотворные и антидепрессанты при приёме более месяца могут вызвать привыкание, аллергию и расстройства желудочно-кишечного тракта, например диарею, запор и метеоризм.
Психотерапия при сомнамбулизме
Психотерапия — это основной немедикаментозный метод коррекции сомнамбулизма. Чаще всего применяют поведенческую и когнитивную терапию.
Методы когнитивной терапии позволяют сформировать правильное отношение к расстройству, скорректировать страхи и иррациональные мысли .
Поведенческая терапия включает создание ритуалов сна и запланированные пробуждения. Ритуалы сна — это набор последовательных и неизменных действий, которые пациент выполняет ежедневно перед сном в определённое время. К ним относятся пожелание близким спокойной ночи, вечерняя прогулка, водные процедуры, молитва, чтение детям сказок на ночь и т. п. Эти ритуалы позволяют успокоиться и делают переход ко сну более плавным, что благотворно влияет на его глубину, структуру и уменьшает вероятность снохождения.
При запланированных пробуждениях человека будят за 10–15 минут до предполагаемого начала приступа. При повторном засыпании сон не достигает глубины, необходимой для сомнамбулизма.
Физиотерапия при сомнамбулизме
Физиотерапия положительно воздействует на режим сна и бодрствования, что снижает частоту сомнамбулических приступов .
При лечении расстройств сна применяют:
- Фототерапию — воздействие специальными лампами. В основе этого метода лежит влияние света на работу шишковидной железы, которая в тёмное время суток вырабатывает «гормон сна» — мелатонин. Под действием яркого света секреция этого гормона прекращается, повышается уровень бодрствования и улучшается эмоциональное состояние, что благотворно влияет на ночной сон.
- Водные процедуры — перед сном принимают ванны с добавками, обладающими успокаивающим эффектом, например с экстрактом хвои и морской солью. Воздействие водных процедур основано на изменении температуры тела: повышение с последующим снижением нормализует циклы сна и бодрствования.
- Физиотерапию звуком — воспроизведение аудиозаписей с белым шумом. Белый шум — это естественное, природное шуршание: шум дождя, морского прибоя, ветра, треск горящих поленьев. Он заглушает посторонние звуки, что снижает вероятность случайного пробуждения .
Прогноз. Профилактика
Прогноз при сомнамбулизме благоприятный. У детей расстройство, как правило, самостоятельно проходит после 12 лет .
Для профилактики сомнамбулизма следует соблюдать гигиену сна — спать на широкой, твёрдой и удобной кровати, надевать комфортную ночную одежду, использовать постельное бельё тёмных тонов, поддерживать нормальную температуру и влажность в спальне. Чтобы легче засыпать и нормализовать глубину сна, важно соблюдать световой режим. Днём нужно больше времени проводить при ярком свете, а ночью использовать плотные шторы или маски для сна. Яркий свет днём и избегание его в тёмное время суток стимулирует выработку мелатонина, который регулирует ритмы сна и бодрствования .
Чтобы предотвратить травмы во время эпизода сомнамбулизма, можно установить сигнализацию на входную дверь, а в частном доме разместить спальни на первом этаже .
Для создания психологически комфортной обстановки рекомендована семейная, групповая, индивидуальная психотерапия или психологическое консультирование пациента и членов его семьи. Во время таких сеансов можно освоить навыки правильного поведения в моменты приступов, а также научиться адекватно относиться к расстройству. Это снимет излишнюю тревожность и поможет не преувеличивать тяжесть ситуации. Важно помнить, что сомнамбулизм — не заболевание, а расстройство. Одиночные приступы, особенно когда спящий просто садится на кровати или переходит в другое место, хотя бы раз в жизни возникают у всех людей.
Список литературы
- Лунатизм. Энциклопедический словарь Брокгауза и Ефрона. Том 18. Лопари — Малолетние преступники. — СПб., 1896. — 480 с.
- International Statistical Classification of Diseases and Related Health Problems (ICD-10). Chapter V Mental and behavioural disorders (F00-F99). [Электронный ресурс]. Дата обращения: 19.07.2022.
- Terzaghi M., Sartori I., Tassi L. et al. Evidence of dissociated arousal states during NREM parasomnia from an intracerebral neurophysiological study // Sleep. — 2009. — № 3. — Р. 409–412.ссылка
- Schwab R. S. Parasomnias // MSD Manual. — 2022.
- Сомнология и медицина сна: избранные лекции / под ред. Я. И. Левина, М. Г. Полуэктова. — М.: Медфорум, 2013. — 431 с.
- Borbely A. A., Achermann Р. Concepts and models of sleep regulation:an overview // J Sleep Res. — 1992. — № 2. — Р. 63–79. ссылка
- Terzaghi M., Sartori I., Tassi L. et al. Evidence of dissociated arousal states during NREM parasomnia from an intracerebral neurophysiological study // Sleep. — 2009. — № 3. — Р. 409–412. ссылка
- Dubessy A. L., Leu-Semenescu S., Attali V. et al. Sexsomnia: A Specialized Non-REM Parasomnia? // Sleep. — 2017. — № 2. ссылка
- Sutcliffe J. G., de Lecea L. Novel neurotransmitters for sleep and energy homeostasis // Results Probl Cell Differ. — 1999. — № 26. — Р. 239–255. ссылка
- Полуэктов М. Загадки сна. От бессонницы до летаргии. — М.: Альпина нон-фикшн, 2019. — 292 с.
- Вейн А. М. Сон-тайны и парадоксы. — М.: Эйдос Медиа, 2003. — 200 с.
- Ковальзон В. М. Основы сомнологии: физиология и нейрохимия цикла «бодрствование-сон». — М.: БИНОМ, Лаборатория знаний, 2016. — 239 с.
- Элис Р. Зачем мы видим сны: преобразующая сила осознанных сновидений. — М.: Азбука-Аттикус, 2020. — 304 с.
- Мечников И. И. Этюды оптимизма. — М.: Юрайт, 2019. — 252 с.
- Пигарев И. Н., Пигарева М. Л. Сон и контроль висцеральных функций // Российский физиологический журнал им. И. М. Сеченова. — 2011. — № 4. — С. 374–387.
- Schenck С. Sleep: the mysteries, the problems, and the solutions. — New York: Avery, 2007. — 294 p.
- Zhang G. Q., Cui L., Mueller R. et al. The National Sleep Research Resource: towards a sleep data commons // J Am Med Inform Assoc. — 2018. — № 10. — Р. 1351–1358.
- Stallman H. M., Kohler M. A systematic review of treatments for sleepwalking: 100 years of case studies // Sleep and Hypnosis: A Journal of Clinical Neuroscience and Psychopathology. — 2017. — № 2. — Р. 21–29.
- American Academy of Sleep Medicine. The international classification of sleep disorders: diagnostic & coding manual. — 2nd edition. — Westchester, 2005.
- Blatt I., Peled R., Gadoth N., Lavie P. The value of sleep recording in evaluating somnambulism in young adults // Electroencephalogr Clin Neurophysiol. — 1991. — № 6. — Р. 407–412. ссылка
- Kales A., Soldatos C. R., Caldwell A. B. et al. Somnambulism. Clinical characteristics and personality patterns // Arch Gen Psychiatry. — 1980. — № 12. — Р. 1406–1410. ссылка
- Cappuccio F. P., Cooper D., D’Elia L. et al. Sleep duration predicts cardiovascular outcomes: a systematic review and meta-analysis of prospective studies // Eur Heart J. — 2011. — № 12. — Р. 1484–1492. ссылка
- Международная классификация болезней 11-го пересмотра (МКБ-11). Парасомния. [Электронный ресурс]. Дата обращения: 01.06.2022.