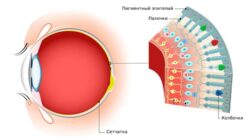
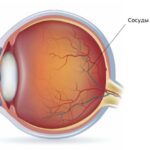
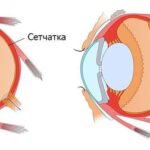
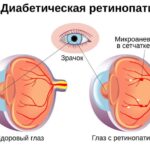
Ангиопатия сетчатки (Retinal angiopathy) — это патология сосудов сетчатки. Отдельного диагноза «ангиопатия» не существует, она развивается на фоне общего заболевания организма, например сахарного диабета, гипертонии или других болезней. Самостоятельно её можно заподозрить при снижении зрения и кровоизлиянии в глазное яблоко, однако на ранних стадиях ангиопатия обычно протекает бессимптомно.
Ангиопатия [16]
Ангиопатия почти неотделима от ретинопатии. Но в отличие от этой болезни ангиопатия — это поражение стенок сосудов, которое вызвано различными системными заболеваниями. Ретинопатия же представляет собой изменения сосудов глаза невоспалительного характера, которые приводят к нарушению кровоснабжения, развитию дистрофических процессов и атрофии зрительного нерва. Ангиопатия сетчатки включает различные изменения и заболевания сосудов сетчатки, например диабетическая ретинопатия, гипертоническая, юношеская и травматическая — это всё виды ангиопатии.
Распространённость ангиопатии сетчатки
Гипертоническая ангиопатия возникает у 67 % пациентов с артериальной гипертензией .
Среди людей с сахарным диабетом 1 и 2-го типа ретинопатией страдают 35 % и 16 % пациентов соответственно. Всего в России выявлено 630 000 больных с разными стадиями диабетической ретинопатии .
Точных данных о распространённости юношеской и травматической ангиопатии в РФ нет.
Причины ангиопатии сетчатки
Заболевание может развиться из-за повышенного или пониженного артериального давления, продолжительного сахарного диабета и ревматологических болезней .
Факторы риска: пожилой возраст, беременность, склонность к образованию тромбов, неправильное питание, злоупотребление алкоголем, курение, высокий уровень холестерина .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ангиопатии сетчатки
Ангиопатия часто сначала протекает без симптомов, затем снижается острота зрения и появляются другие признаки болезни.
Различные виды ангиопатии проявляются следующими симптомами:
- Диабетическая ретинопатия. На ранних стадиях протекает бессимптомно, позже могут появиться плавающие круги и тёмные нити в поле зрения, искажения, нечёткость и прогрессирующее снижение остроты зрения .
- Гипертоническая ангиопатия. Вначале гипертония тоже не вызывает каких-либо симптомов со стороны зрения, но со временем оно ухдшается . Некоторые люди отмечают это через несколько лет, другие не замечают его вовсе. При острой злокачественной гипертонии, помимо снижения зрения, появляется боль в глазах и головные боли.
- Гипотоническая ангиопатия. Также на начальных стадиях не вызывает каких-либо симптомов . Иногда пациенты жалуются на пульсацию сосудов — «пульсирует глаз».
- Травматическая ангиопатия. Появляется после травм глаз, головы и шейного отдела позвоночника. Такие травмы могут привести к повышению внутричерепного давления, разрывам сосудов и кровоизлиянию в сетчатке. Заболевание проявляется прогрессирующим снижением зрения .
- Юношеская ангиопатия сетчатки, или болезнь Илса. Чаще встречается у мужчин в 20–30 лет. Пациенты могут жаловаться на снижение зрения и плавающие «мушки» перед глазами.
- Ретинопатия недоношенных. При болезни нарушается образование сосудов сетчатки — появляются бессосудистые зоны на периферии, что говорит о недоразвитии сетчатки и возможности развития ретинопатии. Обычно родители ребёнка не замечают нарушений, заболевание выявляют при скрининге с помощью непрямой бинокулярной офтальмоскопии или при обследовании на ретинальной камере.
Патогенез ангиопатии сетчатки
Самым злокачественным фактором для развития ангиопатии являются скачки артериального давления и глюкозы в крови.
Диабетическая ангиопатия. Сначала развивается фоновая, или непролиферативная, ретинопатия, которая приводит:
- к повышению проницаемости капилляров и кровоизлияниям;
- образованию микроаневризм — расширению мелких артерий сетчатки (артериол);
- появлению твёрдых экссудатов — отложений липидов в сосудах сетчатки;
- ишемии — недостатку кровоснабжения;
- отёку макулы — утолщению сетчатки в результате протекания жидкости из капилляров.
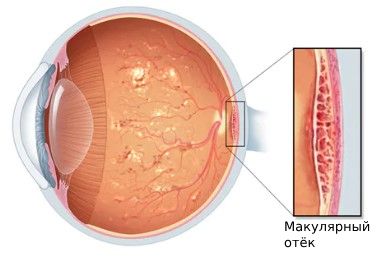
Макулярный отёк
Затем развивается пролиферативная ретинопатия, которая может привести к кровоизлиянию в стекловидное тело и тракционной отслойке сетчатки. В сетчатке происходит неоваскуляризация — образуются новые кровеносные сосуды, которые могут проникать внутрь стекловидного тела и вызывать кровоизлияния. Образование сосудов — это отличительная черта пролиферативной ангиопатии. На этой стадии заметно снижается зрение .
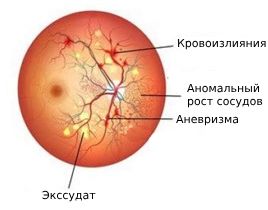
Диабетическая ангиопатия
Неоваскуляризация может проявляться не только на сетчатке, но и на радужке и привести к развитию неоваскулярной глаукомы.
Гипертоническая ангиопатия. Повышенное давление вызывает обратимое сужение артериол сетчатки и спазм сосудов с уменьшением кровотока. При длительно повышенном давлении утолщаются стенки артериол (симптом «серебряной проволоки»), изменяются их пересечения. При этом нарушается целостность стенок сосудов, в результате чего может появиться кровоизлияние в виде пламени (в поверхностном слое сетчатки) и точечное кровоизлияние (в глубоких слоях).
Микроинфаркты в слое нервных волокон приводят к появлению ватообразных очагов на сетчатке, из-за чего она мутнеет. В результате накопления липидов образуются экссудаты — жёлтые включения в сетчатке, окружающие область кровоизлияния. Кроме того, возникает ишемия, которая может привести к отёку диска зрительного нерва .
Гипотоническая ангиопатия. Заболевание развивается при снижении артериального давления, что ведёт к недостаточному кровоснабжению сетчатки. При продолжительном пониженном давлении в неё поступает мало кислорода и питательных веществ, что может привести к повреждению клеток. Кроме того, из-за снижения давления жидкость может просачиваться из сосудов и образовывать экссудаты в сетчатке.
Юношеская ангиопатия. Механизм развития болезни Илса связан с нарушением кровообращения в капиллярах сетчатки и изменением их функции. Заболевание обычно начинается с поражения периферии сетчатки и характеризуется рядом изменений различной степени выраженности: венозным воспалением, ишемией и неоваскуляризацией. Эти проявления часто приводят к осложнениям: рецидивирующим кровоизлияниям в сетчатку и стекловидное тело, отслойке сетчатки, неоваскуляризации радужки и вторичной глаукоме. В некоторых случаях болезнь затрагивает центральную зону с дальнейшим развитием макулярного отёка .
Травматическая ангиопатия. При заболевании повреждаются сосуды сетчатки. Это может произойти напрямую, т. е. при ударе, травме и инфекции, или косвенно — при остром нарушении кровотока (гипоксии).
При прямом повреждении может произойти субретинальное кровоизлияние, при котором кровь скапливается между сетчаткой и сосудистой оболочкой глаза. Травмы могут вызывать резкое изменение давления в сосудах сетчатки, что может привести к повреждению их стенок, деформации, появлению склеротических изменений.
Большую роль играют процессы воспаления, которые могут усилить повреждение сосудов сетчатки. При воспалении кровь с трудом приникает сквозь внутреннюю стенку сосудов, в результате чего появляются микроаневризмы и вышеописанные симптомы травматической ангиопатии.
Классификация и стадии развития ангиопатии сетчатки
Выделяют следующие виды ангиопатии:
- диабетическую;
- гипертоническую;
- гипотоническую;
- травматическую;
- юношескую (болезнь Илса);
- ретинопатию недоношенных.
Существует множество классификаций гипертонической ангиопатии.
Согласно одной из них, выделяют:
- Умеренную ангиопатию. Для неё характерно очаговое или генерализованное сужение артериол, утолщение и уплотнение их стенок, артериовенозные перекрёсты.
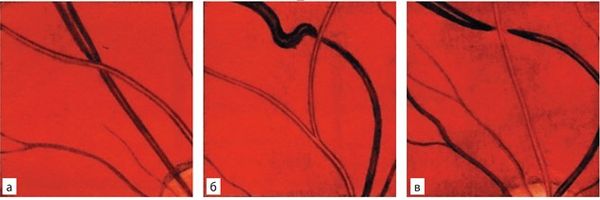
Артериовенозные перекрёсты (симптом Салюса — Гунна 1 (а), 2 (б) и 3-й (в) степени)
- Ангиопатию средней выраженности. На сетчатке появляются кровоизлияния, микроаневризмы, ватоподобные пятна и твёрдые экссудаты.
- Злокачественную ангиопатию. Артериальное давление сильно повышено, развивается отёк диска зрительного нерва .
Степени гипертонической ретинопатии по виду глазного дна:
- I — генерализованное сужение артериол, утолщение и уплотнение их стенок;
- II — к нарушениям I степени добавляются артериовенозные перекрёсты;
- III — появляются ватоподобные пятна и кровоизлияния в виде язычков пламени в поверхностных слоях сетчатки;
- IV — помимо нарушений I–III степени, появляется отёк диска зрительного нерва .
Обычно заболевание долгое время протекает без симптомов. Пациенты со II степенью гипертонической ангиопатии жалуются на снижение зрения, головную боль, повышенную усталость при работе вблизи, например за компьютером. При III–IV степени перед глазами могут появляться «плавающие мушки», на IV — сужаются поля зрения и существенно снижается зрение. При резком повышении артериального давления могут появляться вспышки света или искры (фотопсии).
Выделяют два типа диабетической ретинопатии:
- Непролиферативная. На сетчатке появляются ватоподобные очаги и кровоизлияния в виде точек и пятен. Может возникать задняя субкапсулярная катаракта (т. е. расположенная под капсулой хрусталика), близорукость и дальнозоркость. При тяжёлой ретинопатии может развиться макулярный отёк, аневризмы и другие нарушения. Обычно диабетическая ретинопатия проявляется сразу на двух глазах.
- Пролиферативная. К признакам непролиферативной ретинопатии присоединяется неоваскуляризация, кровоизлияния под сетчатку и в стекловидное тело, отслойка сетчатки. Возможна неоваскуляризация радужной оболочки с развитием глаукомы. Вначале процесс затрагивает один глаз, затем становится двусторонним .
Осложнения ангиопатии сетчатки
Диабетическая ретинопатия часто вызывает заднюю субкапсулярную катаракту и неоваскулярную глаукому (возникает из-за образования патологических сосудов в передней камере глаза) . Также осложнением может стать макулярный отёк, чаще он встречается при диабете 2-го типа. Пациенты жалуются на повышенную чувствительность к свету, нечёткость в центральном поле зрения, искажение изображения — прямые линии кажутся изогнутыми. Осложнение может приводить к слепоте . Течение диабетической ретинопатии утяжеляется, если пациент страдает гипертонией .
Гипертоническая ангиопатия может осложняться другими сосудистыми заболеваниями сетчатки, например макроаневризмами, окклюзией (закупоркой) центральной вены и артерии сетчатки. Может возникнуть кровоизлияние в стекловидное тело, тракционная отслойка сетчатки, хронический отёк диска зрительного нерва, который приводит к его атрофии и потере зрения.
Гипотоническая ангиопатия является фактором риска развития глаукомы.
Травматическая ангиопатия может вызывать атрофию зрительного нерва с полной потерей зрения .
Юношеская ангиопатия в тяжёлой степени может стать причиной катаракты, глаукомы, отслойки сетчатки и потери зрения .
Диагностика ангиопатии сетчатки
При диагностике ангиопатии врач проводит офтальмологическое обследование, также могут применяться инструментальные и лабораторные методы.
Диагностика диабетической ретинопатии
При инсулинзависимом сахарном диабете 1-го типа необходимо пройти обследование через пять лет после постановки диагноза, затем посещать врача нужно ежегодно. При инсулиннезависимом сахарном диабете 2-го типа обследование проводится сразу после постановки диагноза, затем тоже ежегодно. Если ретинопатия уже развилась, посещать доктора придётся чаще.
При диабете у женщины, планирующей беременность, необходим предварительный осмотр у офтальмолога, затем посещать врача нужно раз в триместр и в течение 3–6 месяцев после родов.
Диагностика диабетической ретинопатии включает:
- Полное офтальмологическое обследование и осмотр глазного дна на широкий зрачок (с закапыванием мидриатиков). Врач обращает внимание на радужку (неоваскуляризацию радужной оболочки) и хрусталики, измеряет внутриглазное давление, проводит гониоскопию (осмотр передней камеры глаза; так как может быть неоваскулярная глаукома).
Гониоскопия [19]
- Офтальмоскопия. Проводится осмотр глазного дна с помощью специальных инструментов: офтальмоскопа или фундус-линзы. При этом обследовании врач может увидеть микроаневризмы — маленькие красные точки в поверхностных слоях сетчатки. Их разрыв приводит к кровоизлияниям в виде пятен или пламени. Также могут наблюдаться ватоподобные пятна и твёрдые экссудаты. Это исследование помогает выявить макулярный отёк, отслойку сетчатки, преретинальные кровоизлияния в форме лодочек и другие характерные изменения.
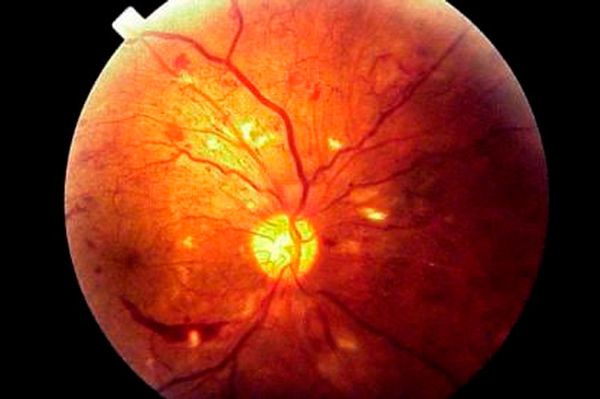
Преретинальное кровоизлияние в форме лодочки [12]
- Ангиография с флуоресцеином натрия. Проводится следующим образом: пациенту закапывают лекарство, расширяющее зрачок, а в локтевую вену вводят контраст — флуоресцеин натрия. Затем глазное дно исследуют с помощью фундус-камеры, процедура длится 10 минут. При заболевании наблюдается следующая картина: недостаточный кровоток в капиллярах, микроаневризмы, макулярный отёк, неоваскуляризация сетчатки и диска зрительного нерва.
- Ангиография-ОКТ. Нетравматичный метод, который не требует внутривенного введения красителя и не вызывает осложнений и побочных эффектов. Позволяет определить состояние микроциркуляторного русла и даёт возможность часто проверять здоровье пациентов с сосудистыми патологиями глаз, в том числе с диабетической ретинопатией.
- Оптическая когерентная томография (ОКТ). Пациент, сидя на стуле, фиксирует голову на специальном аппарате и смотрит на мигающую точку экрана. В это время аппарат делает несколько сканирований среза сетчатки. В результате врач получает изображения поперечного сечения сетчатки. Этот метод позволяет определить толщину сетчатки, наличие отёка внутри неё, кисты, жидкость под сетчаткой, заднюю отслойку стекловидного тела.
- Ультразвуковое сканирование в В-режиме. Необходимо для исключения отслойки сетчатки в тех случаях, когда плотное кровоизлияние в стекловидное тело закрывает обзор глазного дна. Исследование проводится так: пациент сидит или лежит с закрытыми глазами, врач наносит на веки гипоаллергенный гель, размещает датчик и перемещает его по поверхности века, говоря при этом как двигать глазом.
- Лабораторные тесты. Определяют уровень уровня глюкозы натощак и гемоглобина А1с. Анализ на гемоглобин А1с позволяет контролировать динамику и диабета, и ретинопатии. Чтобы развитие ретинопатии остановилось, его уровень должен быть 6–7 %.
Диабетическую ретинопатию необходимо отличать от окклюзии центральной вены и макроаневризмы сетчатки, глазного ишемического синдрома, макулярного отёка, серповидно-клеточной анемии, синдрома Терсона и ретинопатии Вальсальвы .
Диагностика гипертонической ретинопатии
При обследовании важно сообщить врачу о частом повышении артериального давления.
Физикальная диагностика включает исследование лёгких и сердечно-сосудистой системы (могут быть выявлены признаки сердечной недостаточности), консультацию невролога и осмотр глазного дна с закапыванием мидриатиков. Для обследования сердечно-сосудистой системы и лёгких необходима консультация кардиолога: нужно исключить инфаркт миокарда, инсульт или почечную недостаточность, к которым может приводить гипертония.
Диагностика гипертонической ангиопатии включает:
- Офтальмоскопию. При ангиопатии наблюдаются суженные и извитые артерии, кровоизлияние в сетчатку, твёрдые экссудаты в виде колец или звёзд, ватоподобные пятна, отёк сетчатки и диска зрительного нерва.
- Оптическую когерентную томографию (ОКТ). Позволяет оценить состояние сетчатки как в центральных зонах, так и в периферических, а также детально осмотреть диск зрительного нерва.
- Ангиографию ОКТ (ОКТ-А). Позволяет определить точную локализацию и особенности патологического процесса. При хронической гипертонии появляются артериовезные перекрёсты и уплотнение стенок сосудов. Кроме того, злокачественная гипертензия может вызвать хориоидопатию, что проявляется чёткими множественными бело-жёлтыми поражениями. Также могут образовываться пятна Эльшинга — избыточно пигментированные участки в сосудистой оболочке, окружённые кольцом гипопигментации; полосы Зигриста — линейные гиперпигментированные области над сосудистой оболочкой глаза. Гипертоническая хориоидопатия может приводить к экссудативной отслойке сетчатки, при которой под ней накапливается жидкость.
- Ангиографию с флуоресцеином натрия. Позволяет выявить сужение или выпрямление артериол сетчатки, микроаневризмы, макулярный отёк, нарушение кровоснабжения в капиллярах.
Гипертоническую ретинопатию следует отличать от диабетической и лучевой формы болезни, анемии, окклюзии вен сетчатки, нейроретинита и передней ишемической оптической нейропатии .
Диагностика гипотонической ангиопатии
Для диагностики этой формы достаточно сбора анамнеза и офтальмоскопии. Заболевание часто протекает бессимптомно, иногда пациенты жалуются на пульсацию в глазах. Из анамнеза (истории болезни) можно узнать, что у пациента часто понижено артериальное давление. С помощью офтальмоскопии можно увидеть снижение тонуса сосудов сетчатки, их ветвистость и расширение .
Диагностика травматической и юношеской ангиопатии
При подозрении на эти формы ангиопатии показаны следующие обследования:
- Тонометрия (измерение внутриглазного давления контактным и бесконтактным способом). Контактная тонометрия не проводится при инфекционном воспалении глаз, патологии роговицы и нарушении целостности глазного яблока. Перед измерением внутриглазного давления закапывают обезболивающие капли (Инокаин), затем пациент ложится на спину, поднимает вверх руку и фиксирует на ней взгляд. Врач поднимает веки больного и ставит цилиндр с красящим веществом на глазное яблоко, а затем переводит отпечаток на бумагу. При бесконтактной тонометрии пациент ставит голову на подставку аппарата и фиксирует взгляд на светящейся точке прибора, откуда выходит прерывистый поток воздуха.
- Офтальмоскопия. Проводится осмотр глазного дна с линзой.
- Визометрия. Определяют остроту зрения по таблице Сивцева.

Таблица Сивцева
- Компьютерная периметрия. Метод позволяет определить поля зрения и выявить место поражения диска зрительного нерва, его размеры и глубину.
- Оптическая когерентная томография.
- УЗИ, КТ или МРТ глаза.
К дополнительным обследованиям при юношеской ангиопатии относится метод зрительных вызванных потенциалов (ЗВП), позволяющий выявить поражение зрительных путей от периферических до центральных отделов. Для регистрации ЗВП на глаз воздействуют вспышками света. Значимыми отклонениями являются отсутствие или снижение ответа и значительная разница при стимуляции правого и левого глаза.
Лечение ангиопатии сетчатки
При ангиопатии в первую очередь нужно строго контролировать уровень глюкозы в крови и артериальное давление и принимать препараты, назначенные врачом.
Лечение диабетической ретинопатии
Для уменьшения макулярного отёка, улучшения остроты зрения и уменьшения тяжести ретинопатии интравитреально, т. е. непосредственно в глаз, вводят антагонисты фактора роста эндотелия сосудов: Ранибизумаб (Луцентис), Афлиберцепт (Эйлеа) или Бевацизумаб (Авастин). Вторая линия терапии — это интравитреальная инъекция стероидов Триамцинолона (Кеналога) и Озурдекса.
Интравитреальная инъекция проводится в операционной под местным обезболиванием каплями. Область инъекции обрабатывается стерильным раствором. Затем врач устанавливает векорасширитель и отмечает точку, куда будет вводить лекарство. Укол делают в стекловидное тело, препарат вводят медленно. Чтобы не было повреждений, доктор контролирует процесс с помощью специального оборудования .
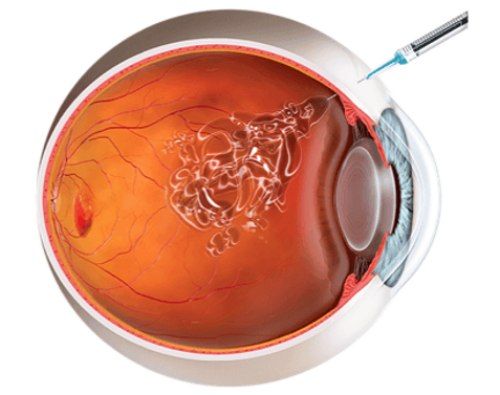
Интравитреальное введение антагонистов фактора роста эндотелия сосудов
После проведения интравитреальных инъекций нужно выполнять рекомендации врача:
- нельзя тереть глаза, летом необходимо защищать их солнцезащитными очками;
- ограничить контакт с животными;
- не поднимать тяжести более 5 кг, не наклонять туловище, не работать в условиях вибрации один месяц;
- в течение года не заниматься контактными видами спорта (например, борьбой или боксом) и не поднимать вес более 30 кг;
- в течение месяца есть меньше сладостей, избегать кофе и спиртных напитков;
- на две недели ограничить зрительные нагрузки;
- в течение месяца не посещать бани, сауны и пляжи, постараться защищать кожу от солнечных ожогов;
- не переохлаждаться;
- своевременно посещать доктора: на следующий день после операции, затем через неделю и через месяц.
Лазерная фотокоагуляция проводится при клинически значимом макулярном отёке. Если на ангиографии с флуоресцеином натрия выявлена макулярная ишемия, возможно лечение лазером в комплексе с применением антагонистов фактора роста эндотелия сосудов. Также лазерную фотокоагуляцию можно начать через четыре месяца после введения этих препаратов.
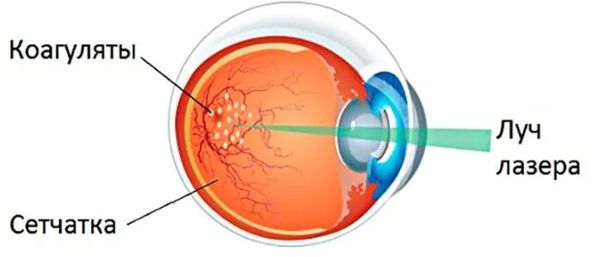
Лазерная фотокоагуляция
Для лечения пролиферативной диабетической ретинопатии применяют панретинальную фотокоагуляцию.
Процедуру проводят с мидриатиками для расширения зрачка. Затем пациент фиксирует взгляд, и врач наносит микро-коагуляты лучом лазера по всей поверхности сетчатки, за исключением центральной макулярной области.
Панретинальная фотокоагуляция проводится за 2–3 сеанса. После окончания процедуры доктор закапает противовоспалительный препарат и назначит антибактериальные капли.
После панретинальной фотокоагуляции в течение пяти дней рекомендуется пить меньше жидкости и сократить потребление соли. Также следует на месяц исключить физическую активность и контактные виды спорта.
Витрэктомия (удаление стекловидного тела). Проводится по показаниям: при длительном кровоизлиянии в стекловидное тело — в течение шести месяцев (при сахарном диабете — менее месяца), только одном видящем глазе у пациента с кровоизлиянием в стекловидное тело, тракционной отслойке сетчатки, недостаточной прозрачности сред глаза для полноценного осмотра глазного дна и проведения фотокоагуляции. Операция обеспечивает доступ к поражённой области сетчатки и позволяет провести лечение для восстановления зрения.
Витрэктомию выполняют под общей анестезией, обезболивающие капли не требуются. В глаз помещают векорасширитель, затем врач делает маленькие проколы в стенке глазного яблока для доступа в полость стекловидного тела. С помощью специального инструмента стекловидное тело частично или полностью удаляется, вместо него помещается наполнитель — силиконовое масло, в некоторых случаях это может быть газ. Затем на глаз накладывают повязку, которую нельзя снимать в течение суток .
Лечение гипертонической ангиопатии
В первую очередь нужно лечить основное заболевание — гипертонию, т. е. снижать артериальное давление.
Лечение гипертонической ретинопатии средней и тяжёлой степени требует снижения давления на 10–15 % в течение первого часа, но не более чем на 25 % от исходных значений, чтобы не возникло ишемического повреждения органов. В результате лечения систолическое артериальное давление в течение 2–3 месяцев должно быть снижено до < 130 мм рт. ст., а диастолическое до < 80 мм рт. ст. Для этого врач может назначить ингибиторы ангиотензинпревращающего фермента (АПФ), блокаторы кальциевых каналов и диуретики, реже — α-адреноблокаторы, прямые вазодилататоры и центральные α2-адренергические агонисты .
В тяжёлых случаях при прогрессирующей потере зрения может быть эффективным введение в глаз кортикостероидов или анти-VEGF препаратов, таких как Ранибизумаб (Луцентис) и Бевацизумаб (Авастин).
Лечение травматической ангиопатии и болезни Илса
При травматической ретинопатии лечат причину заболевания совместно с врачами других специальностей . Могут использоваться антикоагулянты и дренажные средства для улучшения кровотока, в тяжёлых случаях и при наличии тромбов может потребоваться хирургическое вмешательство.
При болезни Илса на области сетчатки с нормальным кровотоком проводится рассеянная лазерная фотокоагуляция.
Лечение гипотонической ангиопатии
При лечении гипотонической ретинопатии тоже важно устранить причину заболевания. Терапия направлена на коррекцию артериального давления, улучшение кровотока и защиту капилляров. В зависимости от степени гипотонии назначают препараты, например β-адреноблокаторы, ингибиторы АПФ, α-адреномиметики. Для улучшения кровообращения могут применяться ангиопротекторы, антиагреганты и вазодилататоры.
Лечение ангиопатии недоношенных
Детям, рождённым до 35-й недели беременности с массой менее 2 кг, необходимы регулярные осмотры офтальмолога. При наличии ретинопатии проводят коагуляцию сетчатки.
Прогноз. Профилактика
Прогноз при своевременном лечении диабетической ретинопатии хороший, особенно если нет макулярного отёка. Без лечения развивается катаракта и неоваскулярная глаукома.
Прогноз гипертонической ангиопатии зависит от выраженности гипертонии. Если она не злокачественная, то после контроля артериального давления лекарственными препаратами состояние сетчатки улучшается. При повреждении жёлтого пятна и диска зрительного нерва возможно долгосрочное снижение остроты зрения, а при атеросклеротических изменениях повышается риск инсульта, ишемической болезни сердца и заболеваний периферических сосудов. Атеросклеротические изменения на сетчатке не исчезают, поэтому у таких пациентов высокий риск окклюзии артерий и вен сетчатки, т. е. закупорки сосудов, снабжающих её кровью.
Прогноз гипотонической ангиопатии зависит от степени развития болезни и своевременности лечения. При правильной терапии прогноз благоприятный, при её отсутствии может развиться катаракта и глаукома.
Прогноз при болезни Илса благоприятный, если заболевание выявлено на ранних стадиях и начато своевременное лечение. Если терапия проводится с опозданием, может произойти кровоизлияние в глаз. Также при болезни Илса может ухудшиться кровообращения в почках, что приводит к нарушению их функций. Кроме того, при ангиопатии сетчатки может повышаться артериальное давление, что тоже негативно отражается на работе почек.
Прогноз травматической ангиопатии зависит от тяжести повреждения сосудов. Иногда она может приводить к развитию осложнений — инфаркту и инсульту. При своевременном лечении прогноз бывает благоприятным.
Профилактика ангиопатии
Для профилактики гипертонической и диабетической ретинопатии важно контролировать артериальное давление и уровень глюкозы в крови .
Чтобы предотвратить ухудшение зрения при травматической, гипотонической ангиопатии и болезни Илса, необходимо соблюдать все рекомендации доктора:
- принимать назначенные лекарства;
- контролировать уровень артериального давления;
- избегать травм, в том числе исключить контактные виды спорта;
- не тереть глаза;
- делать перерывы при работе вблизи, например за компьютером;
- ограничить употребление алкоголя и бросить курить.
Список литературы
- Tsukikawa M., Stacey A. W. A Review of Hypertensive Retinopathy and Chorioretinopathy // Clinical optometry. — 2020. — № 12. — Р. 67–73. ссылка
- Cai X., McGinnis J. F. Diabetic Retinopathy: Animal Models, Therapies, and Perspectives // J Diabetes Res. — 2016. ссылка
- Aiello L. M., Cavallerano J. D., Bursell S. E. et al. Diabetic retinopathy // Retina Vitreous Macula. — 1999. — P. 316–344.
- Melamud A., Kaiser P. K. Retinal Imaging. Hypertensive Retinopathy. — Philadelphia: Mosby, 2006. — 614 p.
- Nwankwo T., Yoon S. S., Burt V., Gu Q. Hypertension among adults in the United States: National Health and Nutrition Examination Survey, 2011–2012 // NCHS Data Brief. — 2013. — № 133. — Р. 1–8. ссылка
- Mehta S. Hypertensive Retinopathy // MSD Manual. — 2022.
- Lang G. K. Ophthalmology: A Pocket Textbook Atlas. — George Thieme Verlag, 2007. — 656 p.
- Bhavsar A. R., Emerson G. G., Emerson M. V., Browning D. J. Diabetic Retinopathy. Epidemiology of Diabetic Retinopathy. — New York: Springer, 2010.
- Кайзер К., Фридмэн Н. Д., Пинеда Р. Офтальмология: иллюстрированное руководство. — М.: ГЭОТАР-Медиа, 2019. — 784 с.
- Klim J. E. Hypertensive Retinopathy // EyeWiki. — 2023.
- Diabetic retinopathy // Mayo Clinic. — 2023.
- Bhavsar A. Diabetic Retinopathy // Medscape. — 2022.
- Diabetic retinopathy // National Health Service. — 2021.
- Дгебуадзе А. Мониторинг гипертонической ангиоретинопатии у пациентов со стентированием коронарных артерий: автореферат дис. … д-ра мед. наук: 3.1.5. — М., 2021.
- Черных Д. В., Черных В. В., Трунов А. Н. Цитокины и факторы роста в патогенезе пролиферативной диабетической ретинопатии: монография. — М., 2017.
- Patil N. S., Iqbal M. M., Bursztyn L. Conjunctival lymphangiectasia and retinal angiopathy in hereditary transthyretin amyloidosis // International Journal of Retina and Vitreous. — 2022. — № 4. ссылка
- Тахчиди Х. П., Тахчиди Е. Х., Касмынина Т. А. и др. Применение лазерной коагуляции сетчатки при болезни Илза // Вестник РГМУ. — 2020. — № 5. — С. 96.
- Зайнуллина С. Р., Файзрахманов Р. Р., Ярмухаметова А. Л. Диабетический макулярный отёк, клиника, диагностика (обзор литературы) // Восток — Запад 2012. Сборник научных трудов научно-практической конференции по офтальмохирургии с международным участием. — 2012.
- Barden A. What is gonioscopy? // All About Vision. — 2021.