Антракоз (Anthracosis) — это поражение лёгких, связанное с длительным вдыханием угольной пыли. Особенностью антракоза является окрашивание лёгкого в чёрный цвет из-за накопления пыли.

Антракоз
Это одна из наиболее часто встречающихся разновидностей пневмокониоза, при котором из-за вдыхания и накопления различных частиц в лёгких развивается воспаление, что в итоге приводит к формированию фиброза, т. е. замещению лёгочной ткани на рубцовую, соединительную. Другие частые формы пневмокониоза — силикоз (развивается при вдыхании пыли, содержащей свободный диоксид кремния) и асбестоз (развивается при вдыхании асбестовой пыли).
Также антракоз можно отнести к карбокониозам — хроническим профессиональным болезням, вызванным вдыханием пыли, содержащей свободный углерод.
Причины и факторы риска
Причиной развития этого заболевания является вдыхание пыли каменного угля (антрацита, бурого или мягкого коксующегося угля). Поэтому антракоз ещё называют пневмокониозом угольщика.
Это заболевание в основном встречается у работников угледобывающих предприятий, на производстве графита, коксохимических заводах, производстве угольных электродов. Но также болезнь стала возникать у фермеров и сельских жителей из-за воздействия дыма от сжигания деревьев, листьев или навоза .
К факторам риска относят:
- высокую концентрацию пыли, её интенсивное выделения и поступление в воздух;
- загрязнённость воздуха в городах, где добывают уголь;
- длительный контакт с пылью: обычно заболевание выявляется через 10–12 лет работы с угольной пылью ;
- индивидуальную чувствительность;
- наличие сопутствующих заболеваний, особенно бронхолёгочной системы, таких как бронхиальная астма, хроническая обструктивная болезнь лёгких (ХОБЛ), эмфизема лёгких, бронхоэктатическая болезнь;
- курение, особенно на рабочем месте, так как во время «затяжки» человек вдыхает больше пылевых частиц, чем при обычном дыхании, кроме того, чтобы покурить, человек снимает средство защиты органов дыхания (респиратор) .
Распространённость антракоза
Средняя частота встречаемости антракоза у шахтёров около 12 %, но чем дольше человек контактирует с угольной пылью, тем выше будет этот процент. Например, среди людей, которые работают в этой области более 20 лет, болезнь встречается примерно у половины работников .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы антракоза
Антракоз длительное время может никак не проявляться, поэтому его относят к относительно благоприятным видам пневмокониозов. Со временем воспаление усиливается и развивается хронический пылевой бронхит. Он проявляется кашлем. Сначала кашель обычно сухой, со временем становится влажным, отходит тёмная, а иногда и чёрная мокрота (меланофтиз) с вкраплениями угольной пыли. Если развивается фиброз, присоединяется одышка, которая со временем усиливается из-за распространения фиброза.
Крайне редко могут быть приступы нехватки воздуха из-за бронхообструкции (сужения бронхов). Это происходит, так как бронх пытается предотвратить попадание пыли внутрь. Также бронхи могут сужаться при недостаточном выведении мокроты.
Бронхоспазм
Если присоединяется аллергия или инфекции, возникает свистящее дыхание. Иногда появляются боли в грудной клетке, обычно колющего характера, что чаще всего связано с межрёберной невралгией на фоне кашля, но также боли могут быть вызваны и поражением плевры (серозной оболочки вокруг лёгких), которая богата нервными окончаниями.
Из-за воспалительной реакции может беспокоить головная боль, снижение аппетита и потливость. Также возникают жалобы на слабость и быструю утомляемость. При развитии туберкулёза бывает повышение температуры и потеря веса .
В тяжёлых случаях, если развивается хроническая дыхательная недостаточность, фаланги пальцев изменяются по типу барабанных палочек (пальцы Гиппократа), а ногтевые пластины — по типу часовых стекол.
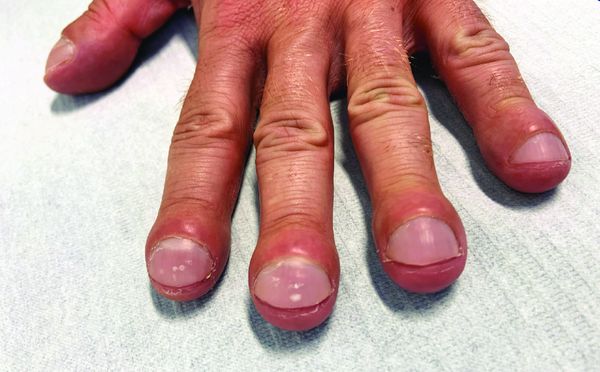
Пальцы Гиппократа [12]
Патогенез антракоза
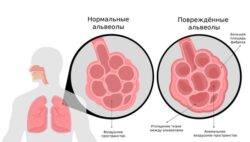
Воздух в лёгкие попадает через нос горло, гортань и трахею. Трахея разделяется на два главных бронха – правый и левый. Главные бронхи делятся на более мелкие и образуют бронхиальное дерево. Самые мелкие веточки бронхов называются бронхиолами, они переходят в альвеолы (лёгочные пузырьки), в которых происходит обмен кислорода и углекислого газа: кислород из альвеол поступает в кровь, а углекислый газ из крови — в альвеолы, а затем выводится из организма.
Дыхательная система: бронхиолы и альвеолы
Когда угольная пыль попадает в дыхательные пути, в этих местах локально скапливаются макрофаги, которые поглощают эту пыль и выделяют провоспалительные медиаторы — цитокины. Это белки, которые передают информацию организму об угрожающем агенте и способствуют скоплению воспалительных клеток в этой области, запуская таким образом воспалительную реакцию.
Макрофаги располагаются вокруг бронхиол и альвеол, они формируют так называемые угольные макулы (пятна). В этих участках откладывается коллаген и образуются угольные узелки, стенки бронхиол расслабляются и расширяются, в результате развивается эмфизема.
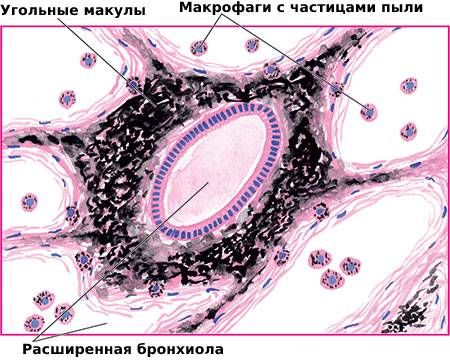
Угольные макулы
В развитии фиброза важное место занимают ферменты лизосом. Они вызывают трансформацию фактора роста-бета (TGF-β), который в свою очередь стимулирует активное деление фибробластов, продукцию коллагена и фибронектина, что приводит к образованию фиброза. При фиброзе стенки лёгочных альвеол утолщаются из-за отложения соединительной (рубцовой) ткани, из-за этого нарушается газообмен: кислород хуже поступает в сосуды.
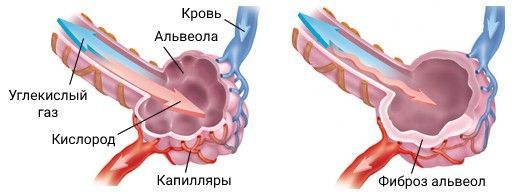
Газообмен в норме и при фиброзе
Очаги воспаления могут быть маленькими, а могут сливаться. В таких очагах иногда возникает некроз (гибель клеток) и формируются полости распада, так называемые антракотические каверны.
Фиброз может прогрессировать даже после прекращения контакта с угольной пылью. Это связано с тем, что иногда организм продолжает вырабатывать цитокины, которые начинают воспринимать собственные клетки как чужеродные, и реакция продолжается.
Фиброз прогрессирует быстрее, если человеку приходится вдыхать не только угольную пыль, но и свободный диоксид кремния (кремнезём), который содержится в угольной породе. Чем больше кремнезёма, тем быстрее будет развиваться фиброз .
Классификация и стадии развития антракоза
Выделяют две формы антракоза:
- Простая (доброкачественная, или пятнистый антракоз) — морфологически определяются только отдельные угольные макулы.
- Осложнённая — макулы сливаются и развивается прогрессирующий фиброз лёгких.
Формы антракоза в зависимости от пути, по которому идёт воспаление:
- Интерстициальная — поражается интерстиций (соединительная ткань между бронхами, альвеолами и кровеносными сосудами) по типу пневмонии, после прекращения воздействия угольной пыли ткань может полностью восстановиться или частично замениться фиброзной.
- Интерстициально-гранулематозная — формируются гранулёмы, которые представляют собой скопления изменённых макрофагов, сливающихся в гигантские клетки. Прогноз при такой форме менее благоприятный.
Стадии воспаления при антракозе:
- Альвеолярный липротеиноз — скопление в альвеолах воспалительных белков и липидов.
- Серозно-десквамативный альвеолит в сочетании с пылевым эндобронхитом — воспаление в альвеолах и слизистой бронха.
- Лимфангиит (воспаление лимфатических сосудов лёгких) с возможным форсированием гранулём.
- Формирование фиброза .
Осложнения антракоза
К осложнениям можно отнести:
- атрофический или субатрофический ларингит и фарингит, они проявляются охриплостью или потерей голоса, изменением его тембра (голос становится более грубым), першением и болью в горле;
- паралич голосовых связок ;
- хронический пылевой бронхит;
- сотовое лёгкое (формируется редко);
- дыхательную недостаточность;
- лёгочную гипертензию с формированием правожелудочковой недостаточности;
- кровохарканье;
- сердечно-лёгочную недостаточность;
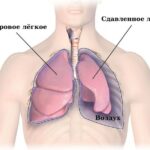
- пневмоторакс (при антракозе возникает редко) — это скопление воздуха в плевральной полости, из-за которого лёгкое спадается и развивается острая дыхательная недостаточность.
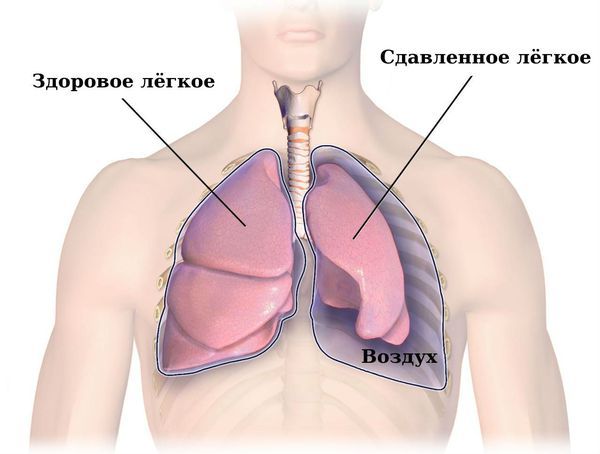
Пневмоторакс
У пациентов с антракозом более высокий риск развития туберкулёза и нетуберкулёзного микобактериоза, также есть взаимосвязь с развитием ревматоидного артрита . Повышен риск возникновения ХОБЛ, особенно если пациент — заядлый курильщик .
В редких случаях может развиться рак лёгких, но его связь с антракозом ещё не доказана .
Диагностика антракоза
Сбор жалоб, анамнеза и осмотр
Врач может заподозрить антракоз на основании жалоб и данных анамнеза (истории) жизни и болезни. На эту болезнь может указывать кашель, иногда одышка, а также сведения о том, что пациент длительное время работал на предприятиях, связанных с добычей, обработкой или использованием угля.
При аускультации (выслушивании) выявляется жёсткое дыхание, хрипы могут быть сухими, а при обострении или присоединении инфекции — влажными. У некоторых пациентов можно услышать крепитацию (потрескивание, хруст). Перкуторно (при простукивании) отмечается коробочный звук, он похож на звук пустой картонной коробки, если по ней постучать пальцем. При развитии эмфиземы (расширении альвеол) и прогрессировании фиброза грудная клетка может приобрести бочкообразную форму.
Лабораторная диагностика
Общий и биохимический анализ крови, как правило, в норме. Но при дыхательной недостаточности и гипоксемии (низком уровне кислорода в крови) может быть повышено количество эритроцитов, гемоглобина и гематокрита.
В общем анализе мокроты можно подтвердить цвет мокроты и оценить активность бронхита: при высокой активности будет повышено число лейкоцитов, альвеолярных макрофагов, реже эозинофилов.
Инструментальная диагностика
Рентгенография или компьютерная томография (мультиспиральная — МСКТ или высокоразрещающая — ВРКТ). Это основные методы исследования. МСКТ и ВРКТ предпочтительнее, так как они более информативные: позволяют просканировать организм послойно и более чётко показывают поражения. Пропустить болезнь при таком сканировании намного сложнее, чем на рентгенограмме.
На ранних стадиях на снимках отмечается сетчатая перестройка лёгочного рисунка. Затем появляются очаговые тени 1–5 мм. При узловом антракозе очаги крупные от 1 см и могут занимать всю долю лёгкого, что может приводить к снижению диффузионной способности лёгких, так как большая область лёгкого выпадает из газообмена. Однако узловая форма антракоза встречается крайне редко (в 5–15 % случаев) . Поражение лёгких двустороннее, особенно в нижних отделах. Корни лёгких могут быть увеличены за счёт увеличения лимфоузлов.
На ВРКТ выявляют множество макул в лёгких, при этом особенностью очагов является их расположение внутри лёгочной дольки или вокруг сосудов, проходящих вдоль бронхов, а также вдоль листков плевры. На срезах нет очагов по типу матового стекла, благодаря этому можно исключить вирусные пневмонии. При этом хорошо видны ретикулярные (сетчатые) изменения из-за утолщения междольковых и внутридольковых перегородок и утолщения стенок бронхов. В запущенной стадии при неблагоприятном течении определяются тракционные бронхоэктазы (т. е. протяжённые участки расширения бронхов) и сотовое лёгкое — это признаки формирующегося фиброза лёгких. Также с использованием определённых режимов и реконструкций можно выявить снижение объёма лёгких и высокое стояние купола диафрагмы (смещение диафрагмы в грудную полость).
Спирография. Это исследование функции дыхания, которое позволяет оценить объёмы лёгких и провести пробу на бронхообструктивные заболевания. В большей части случаев показатели в пределах нормы, но при значительном фиброзе и снижении диффузионной способности лёгких показатели могут быть снижены.
Спирография
Эхокардиография (ЭхоКГ, или УЗИ сердца). Позволяет измерить давление в лёгочной артерии и выявить лёгочную гипертензию, а также признаки сердечной недостаточности .
Дополнительные исследования:
- Исследование газового состава крови. Не позволяет подтвердить диагноз антракоза, но помогает определить степень дыхательной недостаточности.
- Исследование диффузионной способности легких. При фиброзе будут наблюдаться нарушения газообмена.
- Фибробронхоскопия. Это эндоскопическое исследование бронхов позволяет оценить степень бронхита. Также это исследование можно использовать в качестве одного из этапов лечения, а точнее для санации бронхов. При этом вводится физиологический раствор для промывания бронхов, а затем откачивается вместе с мокротой и частицами пыли. При необходимости с помощью фибробронхоскопии можно провести биопсию, т. е. взять для анализа фрагмент лёгочной ткани (биоптат).
Фибробронхоскопия
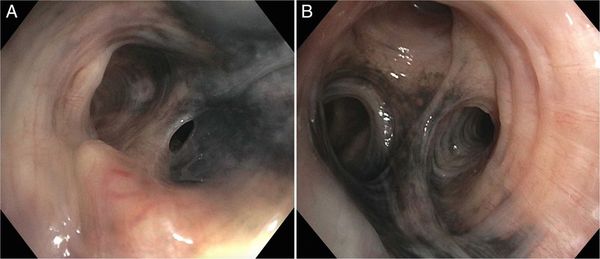
Чёрный оттенок бронхов при фибробронхоскопии [13]
- Биопсия. Проводится крайне редко, например чтобы исключить онкологию, если есть подозрительные участки, а также чтобы точно установить профессиональное заболевание в спорных ситуациях. При антракозе в биоптате выявляются отложения угольной пыли в виде чёрных очагов как в самом интерстиции, так и в сосудах лёгких и вокруг них. Биопсия может быть трансбронхиальной (проводится через прокол бронха во время бронхоскопии), видеоторакоскопической (через проколы в грудной клетке с введением эндоскопа с видеокамерой), открытой (выполняется при вскрытии грудной клетки во время операции).
Таким образом, при подозрении на антракоз врач в обязательном порядке собирает анамнез с уточнением профессионального маршрута, назначает клинический анализ крови, исследование мокроты, рентгенографию или МСКТ (предпочтительнее), спирографию и ЭхоКГ.
Лечение антракоза
Специфической терапии при антракозе не существует. Основная цель лечения — снизить воспаление в лёгочной ткани и улучшить отхождение мокроты с пылевыми частицами. Для этого важнее всего перестать контактировать с угольной пылью.
При бронхообструкции используются бронходилятаторы — препараты, расширяющие бронхи. Они позволяют уменьшить одышку, повысить выносливость (переносимость физических нагрузок). Кроме этого, за счёт расширения бронхов улучшается отхождение секрета.
Используются М-холинолитики, бета-2 агонисты, а также метилксантины. М-холинолитики блокируют мускариновые рецепторы гладкой мускулатуры, за счёт этого она расслабляется и бронх расширяется. Бета-2 агонисты используются для быстрого устранения бронхоспазма, но к этим препаратам может развиться резистентность. Это значит, что препараты перестанут действовать, при этом увеличится риск побочных эффектов (особенно негативно они влияют на сердце). Поэтому важно соблюдать рекомендации врача.
Препараты из группы метилксантинов уменьшают системную лёгочную гипертензию и улучшают работу дыхательных мышц, но из-за побочных эффектов, в первую очередь со стороны сердечно-сосудистой системы, их используют крайне редко. Они могут быть дополнением к терапии, если другие методы оказались неэффективны.
Также показаны муколитики и мукорегуляторы, которые разжижают мокроту и улучшают её отведение.
При присоединении бактериальной инфекции по показаниям назначаются антибиотики.
При выраженной дыхательной недостаточности проводится кислородотерапия с использованием концентраторов кислорода с потоком 5 л/минуту или неинвазивная вентиляция лёгких с отрицательным и положительным давлением на вдохе и выдохе.
При развитии тяжёлой дыхательной недостаточности могут по показаниям применяться гелиево-кислородные смеси. Некоторым пациентам может потребоваться трансплантация лёгких.
При сердечной недостаточности лечение проводится совместно с кардиологом. Врач может назначить препараты, улучшающие питание миокарда (сердечной мышцы) и снижающие нагрузку на сердце.
При развитии пневмоторакса плевральную полость дренируют и выводят из неё скопившийся воздух. В тяжёлых случаях может понадобиться оперативное вмешательство — плевродез (спаивание листков плевры между собой).
На любой стадии заболевания всем пациентам рекомендуется рациональное полноценное питание, сбалансированное по белкам, жирам и углеводам, насыщенное витаминами и микроминералами. При развитии сердечной патологии нужно ограничить потребление соли до 5 г в сутки и жидкости до 1,5–2 л в сутки .
Также рекомендуется заниматься ЛФК. Врач подбирает программы тренировок, которые позволяют повысить выносливость, тем самым снизить одышку и утомляемость. Важна в этом плане и дыхательная гимнастика, которая разрабатывается с учётом состояния пациента и сопутствующих заболеваний.
По показаниям врач может назначить физиолечение (УВЧ, вибромассаж и др.), но достаточной доказательной базы об эффективности этих методов пока нет.
Прогноз. Профилактика
Антракоз чаще всего медленно прогрессирует, поэтому если его вовремя выявить и прекратить контакт с угольной пылью, то прогноз будет благоприятным.
Если развился массивный лёгочный фиброз и появились осложнения, прогноз неблагоприятный, вплоть до того, что человек может стать инвалидом или умереть.
Профилактика
Выделяют первичную профилактику, направленную на предотвращение заболевания, и вторичную, задача которой избежать осложнений.
Первичная профилактика. Чтобы не допустить развития антракоза, необходимо:
- На предприятиях, где добывают или обрабатывают уголь, снизить концентрацию пыли. Для этого может использоваться нагнетание воды в угольные пласты и различные системы орошения при работе угольных комбайнов. Также очень важна правильно работающая приточно-вытяжная вентиляция и увлажнение перерабатываемой породы. Может быть полезна разработка новых методов разрушения угольной породы, при которой будет меньше пыли.
- Рабочим использовать индивидуальные средства защиты: респираторы, защитные очки, противопылевую одежду. Вовремя менять респираторы.
- Проходить первичные медицинские осмотры при трудоустройстве, так как у людей с бронхолёгочными заболеваниями риск развития антракоза будет выше.
К мерам вторичной профилактики относятся периодические медицинские осмотры, которые позволяют как можно раньше выявить заболевание, уменьшить риск осложнений и при необходимости перевести пациента на другую работу вне действия угольной пыли . Медицинские осмотры у людей из групп риска должны проводиться ежегодно. Они включают сбор жалоб и анамнеза, все клинические анализы, ЭКГ, флюорографию или рентгенографию органов грудной клетки и осмотр терапевта, у некоторых категорий работников также проводится спирография.
Список литературы
- Лара Э. Р. Пневмокониоз рабочих угольной промышленности (Антракоз, болезнь чёрных лёгких, пневмокониоз шахтёра) // Справочник MSD. — 2020.
- Бабанов С. А., Аверина О. М. Пылевые заболевания лёгких: особенности диагностики и лечения // Фарматека. — 2011. — № 18. — С. 21–27.
- Пневмокониозы: клинические рекомендации. — 2021. — 80 с.
- Косарев В. В., Бабанов С. А. Профессиональные болезни: учебное пособие. — М.: Вузовский учебник; ИНФРА-М. — 2011. — 252 с.
- Бабанов С. А., Аверина О. М. Пылевые заболевания лёгких в практике врача-терапевта и пульмонолога // Эффективная фармакотерапия. — 2014. — № 59. — С. 12–18.
- Профессиональная патология. Национальное руководство / под ред. Н. Ф. Измерова. — М.: ГЭОТАР-Медиа, 2011. — 784 с.
- Королюк И. П., Косарев В. В., Капишников А. В. Лучевая диагностика пылевых заболеваний лёгких. — Самара, 2004. — 196 с.
- Полякова И. А. Пневмокониозы. Респираторная медицина. Руководство / под ред. А. Г. Чучалина. Т. 2. — М.: ГЭОТАР-Медиа, 2007. — С. 335–351.
- Mirsadraee M. Anthracosis of the Lungs: Etiology, Clinical Manifestations and Diagnosis: A Review // Tanaffos. — 2014. — № 4. — Р. 1–13.ссылка
- Kazemi M. A., Shamshiri M., Kiani A. et al. Anthracosis, a Distinct Cause of Vocal Fold Paralysis: Case Series // J Voice. — 2021.ссылка
- Singh V., Meena H., Bairwa R. et al. Clinico-radiological profile and risk factors in patients with anthracosis // Lung India. — 2015. — № 2. — Р. 102–106. ссылка
- Brazаo C., Queirоs C., Pimenta R. et al. Cutaneous Markers of Cardiovascular Diseases // Acta Medica Portuguesa. — 2022. — № 13. — Р. 899–907.
- Tunsupon P., Picone A., Bower J., Alraiyes A. H. Endobronchial anthracosis with concurrent primary lung cancer // Case Reports. — 2016. ссылка