Блефарохалазис (от греч. blepharochalasis — провисание век) — это повторяющиеся отёки век, которые приводят к опущению их верхнего края . Кожа при этом становится морщинистой, обесцвеченной, истончённой и пронизанной извилистыми сосудами.
Автор термина «blepharochalasis», австрийский офтальмолог Эрнст Фукс, описывая в 1896 году симптомы запущенной формы заболевания, сравнивал кожу пациентов с парафинированной бумагой.
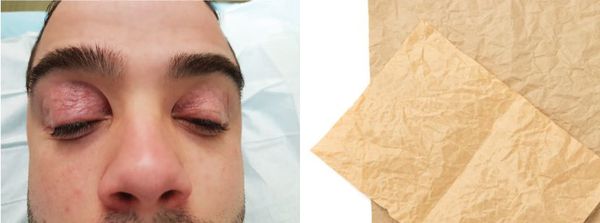
Блефарохалазис и парфинированная бумага
Распространённость
Блефарохалазис — это редкое заболевание. Среди мужчин и женщин оно встречается одинаково часто. Начинается, как правило, в детстве или юности, средний возраст пациентов — 11 лет .
Причины
Точные причины блефарохалазиса неизвестны. Считается, что это состояние может быть частью сложного системного заболевания .
Предполагалось, что в основе развития болезни лежат гормональные и аллергические причины, однако эти гипотезы не подтвердились. Возможные провоцирующие факторы, такие как стресс, лихорадка и инфекции верхних дыхательных путей укусы насекомых, плач, физическая активность и воздействие ветра зафиксированы лишь у нескольких пациентов .
Также предполагается, что заболевание может возникать на фоне полового созревания .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы блефарохалазиса
Проявления блефарохалазиса схожи с приступами ангионевротического отёка — острой воспалительной реакции в коже и подкожной клетчатке. Развитию блефарохалазиса предшествуют частые отёки век, возникающие спонтанно и без видимых причин. Как правило, они проявляются в период полового созревания, что может свидетельствовать об эндокринном дисбалансе.
Другие проявления блефарохалазиса:
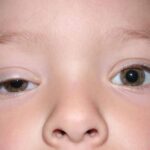
- птоз — опущение верхнего века;
- блефарофимоз — опущение обоих век с уменьшением их размера по вертикали и горизонтали;
- проптоз — выпячивание глазного яблока;
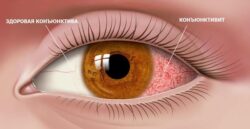
- покраснение кожи и конъюнктивы .
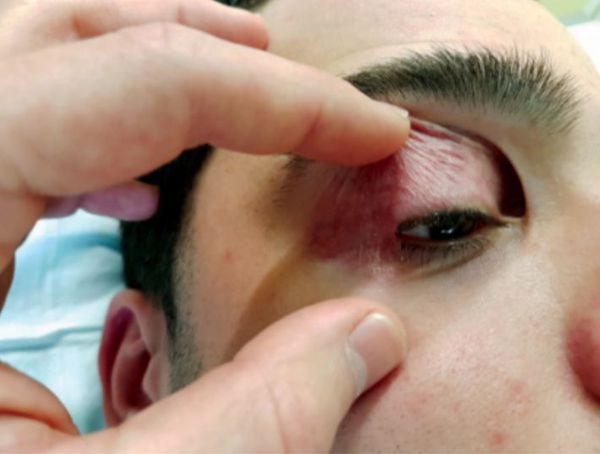
Симптомы блефарохалазиса
Эпизоды блефарохалазиса обычно длятся от пары часов до нескольких дней и повторяются каждые 3–4 месяца в течение нескольких лет. С взрослением пациента они возникают всё реже, после чего начинается стадия покоя . Однако описан случай, когда отёки век продолжались 40 лет .
Заболевание может быть как одно-, так и двусторонним. Чаще всего оно поражает лишь верхние веки, но встречаются случаи блефарохалазиса обоих век.
Птоз при блефарохалазисе выявляется более чем в 75 % случаев . При этом растягивается апоневроз леватора (пластинка из соединительной ткани), но не меняется функция леватора — мышцы, поднимающей верхнее веко.
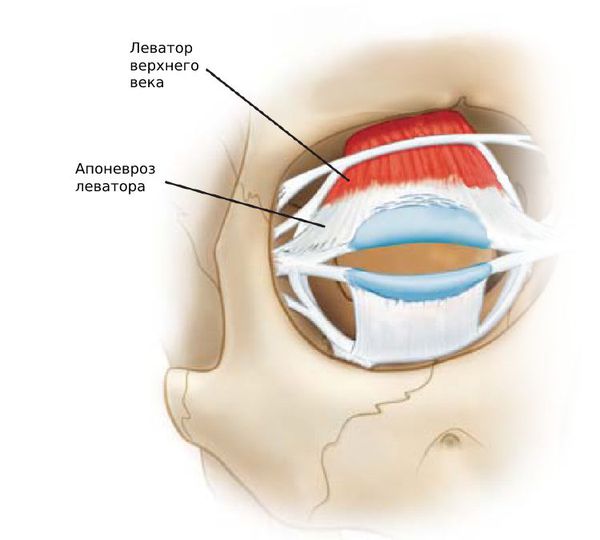
Апоневроз леватора
Патогенез блефарохалазиса
При блефарохалазисе основные изменения происходят в кровеносных сосудах — они расширяются. Это сопровождается потерей эластичности ткани, эпителий истончается и атрофируется. Точные причины таких изменений неясны.
Предположительно, на развитие заболевания влияют иммуноглобулины A (IgA), атакующие эластические волокна . Это может говорить о сопутствующем воспалении .
Также возможен более специфический иммунологический механизм — разрушение эластина и коллагена матриксными металлопротеиназами (ММП) . В работе австралийского офтальмолога Tanya Karaconji описаны случаи блефарохалазиса, для лечения которого использовался доксициклин — препарат, подавляющий действие ММП. Лекарство помогло устранить отёки век .
Классификация и стадии развития блефарохалазиса
Выделяют три стадии заболевания: раннюю, острую и позднюю.
Активная, или ранняя стадия. Ткани и кожа век увеличиваются в объёме, и развивается отёк. Затем кожа истончается, веко опускается и его ткани атрофируются.
Острая стадия длится от пары часов до нескольких дней, в среднем двое суток. Возникает безболезненный отёк и покраснение кожи, пациент может жаловаться на слезоточивость и покраснение глаз. Этот процесс сопровождается птозом верхнего века. Кожа становится морщинистой, обесцвеченной и истончённой, под ней виднеются расширенные сосуды.
Спокойная, или поздняя стадия. Приступы не возникают минимум два года, но могут повреждаться связки внешнего уголка глаза. Это приводит к приобретённому блефарофимозу — укорочению глазной щели.
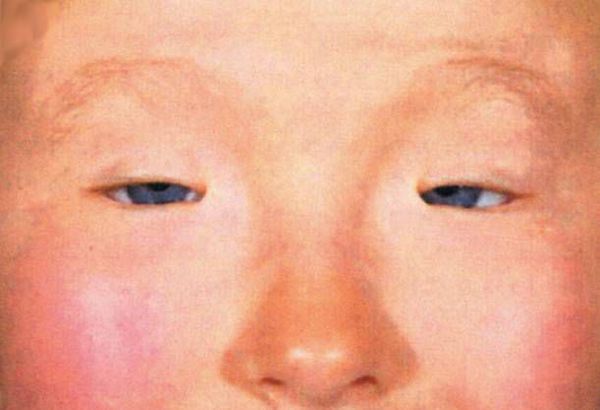
Блефарофимоз
С расслоением апоневроза леватора верхнее веко всё более опускается. Ослабляется орбитальная перегородка, что у некоторых пациентов способствует выпадению орбитального жира (т. е. образованию грыжи века) и слёзной железы. Также встречаются случаи развития проптоза, при котором выпячивается глазное яблоко .
Виды блефарохалазиса
Поздние стадии блефарохалазиса можно разделить на два вида:
- гипертрофический — слабость орбитальной перегородки, приводящая к выраженному смещению или выпадению глазного яблока;
- атрофический — глазное яблоко полой и впалой формы; может появиться вертикальная складка кожи, идущая от корня носа по направлению к внутренней части верхнего века (псевдоэпикантальная складка).
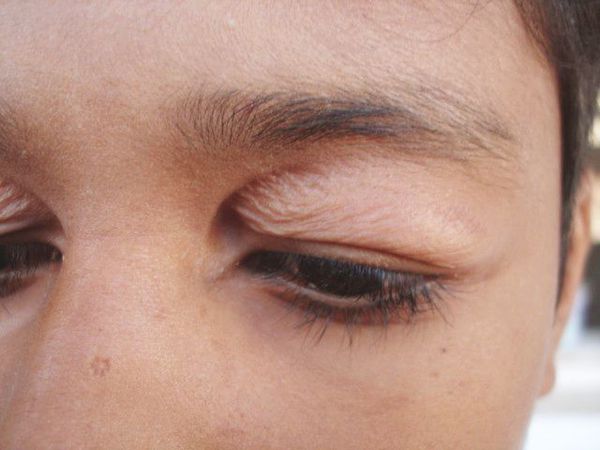
Складка псевдоэпикантальная
Осложнения блефарохалазиса
Блефарохалазис не опасен для зрения, т. к. его осложнения зачастую затрагивают только область вокруг глаза.
Последствия повторяющихся отёков век:
- истончённая, морщинистая и обесцвеченная кожа в мелких складках — иногда её сравнивают с папиросной бумагой;
- избыток кожи (дерматохалазис) с выпадением жира (образованием грыжи) или без него;
- псевдоэпикантальная складка;
- выпадение слёзной железы;
- дряблость и неправильное расположение нижнего века;
- вторичное раздражение глаза;
- провисающая кожа век, затрудняющая зрение;
- выворот и заворот век;
- расширение сосудов кожи — проявляется мелкой сеточкой на веках, отчего они кажутся фиолетовыми или синеватыми;
- гиперпигментация.
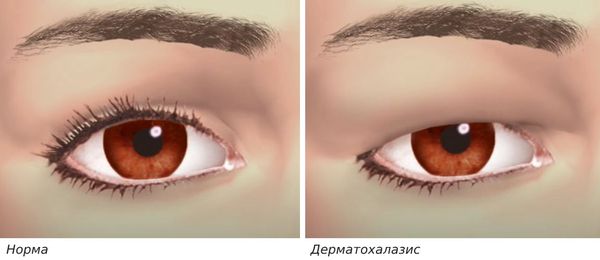
Дерматохалазис
Диагностика блефарохалазиса
Чтобы поставить диагноз, врач собирает анамнез и обследует пациента в остром и спокойном периодах. Лабораторные тесты для выявления блефарохалазиса не разработаны .
Люди с блефарохалазисом часто жалуются на эпизодический безболезненный отёк век. Иногда присутствует покраснение кожи. Обострения, как правило, продолжаются 2–3 дня и могут возникать несколько раз в год.
Частота приступов обычно снижается с возрастом, пик активности заболевания приходится на подростковые годы. Кожа со временем растягивается, поэтому молодые пациенты могут выглядеть намного старше своего возраста.
Проявления блефарохалазиса в фазе покоя:
- дерматохалазис;
- синдром дряблых век;
- птоз верхнего века;
- приобретённый эластолизис — рыхлая отвисшая кожа без предшествующих приступов отёка век.
Дифференциальная диагностика
При симптомах блефарохалазиса важно провести дифференциальную диагностику, чтобы исключить другие заболевания. В некоторых случаях для этого потребуются анализы крови и методы визуализации. Биопсия кожи обычно не нужна, хотя она может выявить характерную для заболевания потерю эластических волокон дермы.
Дифференциальная диагностика проводится с этими заболеваниями:
- аллергия;
- местная инфекция или воспаление век, например халязион;
- воспаление орбиты;
- заболевания кожи;
- ангионевротический отёк;
- синдром Мелькерсона — Розенталя (редкое заболевание, проявляется отёком лица и губ, параличом лицевого нерва, трещинами языка);
- заболевания щитовидной железы, синдром висячих век, орбитальный целлюлит, саркоидоз, дакриоаденит, опухоль слёзной железы.
Блефарохалазис может быть частью системного заболевания. Чаще всего он связан:
- с синдромом Ашера — проявляется отёком века, утолщением верхней губы и увеличением щитовидной железы;
- приобретённым эластолизисом — характеризуется обвисшей, рыхлой, морщинистой и неэластичной кожей, скелетными аномалиями и нарушениями в работе нескольких систем организма .
При гистологическом исследовании (изучении образцов повреждённых тканей) при блефорарохалазисе часто выявляется потеря эластичных волокон дермы, коллагена и расширение капилляров .
Лечение блефарохалазиса
Лечение блефарохалазиса направлено на уменьшение отёка при острых эпизодах и коррекцию последствий заболевания в стадии покоя.
Медикаментозная терапия
Однозначных протоколов лечения блефарохалазиса не существует. В нескольких исследованиях использовались местные и системные стероиды, однако результат их применения спорный. Также экспериментально проводилось лечение доксициклином и мочегонными средствами, но доказательств их эффективности при блефорохалазисе недостаточно .
В течение трёх месяцев пациент принимал таблетки доксициклина и наносил гель с такролимусом — иммуносупрессивным препаратом .
Хирургическое лечение
Хирургическое лечение — основной метод лечения блефарохалазиса. Его назначают пациентам в фазе покоя, которая длится от 6–12 месяцев.
Лечение включает:
- блефаропластику — иссечение избытков кожного покрова и жировых образований;
- резекцию леватора — операцию по укорочению мышцы, поднимающей верхнее веко;
- боковую кантопластику — изменению формы и разреза глаз путём подтягивания их уголков .
При хирургическом лечении лишняя кожа удаляется. Выпавшую слёзную железу можно фиксировать обратно в нужное положение. Минимальный птоз успешно лечится с помощью операции Фазанелла — Серват.
Пластическая операция на веках обычно выполняется под местной анестезией и продолжается 1–3 часа.
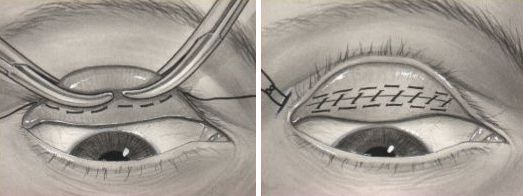
Операция Фазанелла — Серват
При значительном птозе необходимо серьёзное хирургическое вмешательство, но повторные приступы отёка век могут потребовать дополнительной операции. Поскольку частота приступов уменьшается с возрастом, её желательно проводить, когда болезнь утихнет.
Реабилитация после операции
Хирург снимает швы на 3-5-е сутки после пластики. Чтобы предотвратить расхождение шва, на место разреза наклеивается пластырь.
Реабилитация длится месяц, в это время пациенту следует избегать тяжёлых физических нагрузок, в том числе на глаза: длительной непрерывной работы за компьютером или продолжительного чтения.
Чтобы уменьшить давление на глаза, первое время рекомендуется спать на высокой подушке. После операции у пациента могут появиться синяки и отёки, которые проходят самостоятельно через две недели. В этот период пациентам не следует носить мягкие контактные линзы и делать макияж глаз.
Осложнения блефаропластики
К возможным осложнениям операции относятся:
- Синяки. Чтобы предотвратить их появление, пациенту нельзя принимать антикоагулянты, нужно контролировать гипертонию, если она есть, и избегать напряжения глаз и травм. Уменьшить синяки помогут компрессы с ледяной водой в течение трёх дней после операции. Однако не следует применять пакеты со льдом или замороженные маски: они слишком тяжёлые и могут повредить ткани век или вскрыть раны. Во время сна и отдыха голова пациента должна находиться под углом на 45-60°.
- Припухлость и нарушение моргания — частое явление после блефаропластики. Улучшить состояние помогут холодные компрессы и офтальмологическая мазь, которую назначает врач.
- Расхождение швов, приводящее к проникновению в неё инфекции. При незначительном расхождении применяют местные и пероральные антибиотики. Полное расхождение требует немедленной обработки и восстановления швов.
- Рубцы в виде плотных тяжей красного цвета, стягивающих тонкие ткани век. Для их устранения эффективна гимнастика в виде неполного зажмуривания век, пальцевый массаж и мазь с витамином Е.
- Асимметрия, опущение века и избыточная коррекция. Уменьшить риск этих осложнений поможет тщательная предоперационная подготовка и высокая квалификация хирурга, но даже при этом может потребоваться повторная операция. Факторы риска чрезмерной коррекции: предыдущая травма век, дерматологические состояния, приводящие к стянутой коже, и болезнь Грейвса — аутоиммунное заболевание, вызванное избытком тиреоидных гормонов щитовидной железы.
- Разрушение роговицы, сухость глаз и отёк. Смазка глаз и ран офтальмологической мазью с антибиотиком поможет предотвратить эти осложнения .
Противопоказания к хирургическому лечению
Блефаропластику не рекомендуется проводить во время беременности. Если пациент болен воспалительными и инфекционными болезнями, то ему следует сперва полностью вылечиться от них. Только после этого можно выполнять операцию.
Прогноз. Профилактика
Причина заболевания неизвестна, поэтому опущение века может повториться после хирургической коррекции .
Меры профилактики блефарохалазиса не разработаны. Пациентам следует соблюдать правила гигиены, отказаться от макияжа глаз, избегать стресса и переохлаждения. У детей с блефарохалазисом нужно постараться сократить эпизоды плача.
Список литературы
- J. R. Collin, C. Beard, W. H. Stern, D. Schoengarth. Blepharochalasis // Br J Ophthalmol. — 1979; 63 (8): 542-546.ссылка
- Sei-ichiro Motegi, et al. Blepharochalasis: Possibly associated with matrix metalloproteinases // Journal of Dermatology. — 2014; 41: 536–538.ссылка
- George B. Bartley, Lawrence E. Gibson. Blepharochalasis associated with dermatomyositis and acute lymphocytic leukemia // American Journal of Ophthalmology. — 1992, 113 (6): 727-728.ссылка
- Santiago Ortiz-Perez, Bhupendra C. Patel. Blepharochalasis Syndrome // StatPearls, 2020. ссылка
- Alvaro Machado, et al. Blepharochalasis // Revista Cientifica da Ordem dos Medicos. — 2019.ссылка
- Koursh D. M., et al. The blepharochalasis syndrome. // Surv Ophthalmol. — 2009; 54: 235-244.ссылка
- Custer P. L., Tenzel R. R., Kowalczyk A. P. Blepharochalasis syndrome. Am J Ophthalmol . — 1985; 99: 424-428.ссылка
- Goldberg R., et al. Floppy eyelid syndrome and blepharochalasis. // Am J Ophthalmol. — 1986; 102: 376-381.ссылка
- Grassegger A., et al. Immunoglobulin A (IgA) deposits in lesional skin of a patient with blepharochalasis. //Br J Dermatol . — 1996; 135: 791-795.ссылка
- Lovieno A., et al. In vivo characterization of doxycycline effects on tear metalloproteinases in patients with chronic blepharitis. // Eur J Ophthalmol. — 2009; 19: 708-716. ссылка
- Karaconji T., et al. Doxycycline for Treatment of Blepharochalasis via Inhibition of Matrix Metalloproteinases. // Ophthal Plast Reconstr Surg. — 2012.ссылка
- Douglas P. Dworak, Shyam A. Patel, Lisa S. Thompson. An Unusual Case of Blepharochalasis // J Ophthalmic Vis Res. — 2017; 12 (3): 342-344. ссылка
- M. Paul, L. Geller, A. Nowak-Węgrzyn. Blepharochalasis: A rare cause of eye swelling // Ann Allergy Asthma Immunol. — 2017; 119 (5): 402-407.ссылка
- Daphna Mezad Koursh, Sara P. Modjtahedi, Dinesh Selva, IgalLeibovitch/ The blepharochalasis syndrome // Surv Ophthalmol. — 2009; 54 (2): 235-244. ссылка
- Richard J. Browning, April T. Sanchez, Stephen Mullins, Daniel J. Sheehan, Loretta S. Davis. Blepharochalasis: something to cry about // J Cutan Pathol. — 2017; 44 (3): 279-282. ссылка
- Muhammed Razmi T ., Aastha Takkar, Debajyoti Chatterjee, Dipankar De. Blepharochalasis: ‘drooping eyelids that raised our eyebrows’. // Postgrad Med J. — 2018; 94 (1117): 666-667.ссылка
- Huemer G. M., et al. Unilateral blepharochalasis. // Plast Surg. — 2003; 56 (3): 293-295. ссылка
- Katie Marie Hallahan, Apra Sood, Arun D. Singh. Acute episode of eyelid oedema. Blepharochalasis // Br J Ophthalmol. — 2012; 96 (6): 909, 913. ссылка
- Кански Дж. Клиническая офтальмология. — Издательство: Reed Elsevier Нидерланды, 2009. — С. 133-140 с.
- Santiago Ortiz-Perez, Bhupendra C. Patel. Blepharochalasis Syndrome // StatPearls, 2020. ссылка
- Meron Haile, Rona Z. Silkiss. Blepharochalasis Syndrome // OPHTHALMIC PEARLS, 2016.
- Haile M., Silkiss R. Z. Blepharochalasis Syndrome // American Academy of Ophthalmology. — 2016.
- Кардаш О. Н. , Имшенецкая Т. А., Семак Г. Р., Игумнова И. И., Сивашко А. С. Осложнения после лечения блефарохалазиса методом блефаропластики // Медицинские новости, 2014 — № 5.
- Oestreicher J., Mehta S. Complications of Blepharoplasty: Prevention and Management // Plast Surg Int. — 2012: 252368.ссылка