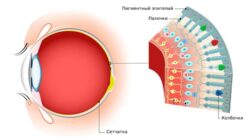
Болезнь Гиппеля — Линдау (англ. Von Hippel — Lindau disease) — это врождённое сосудистое заболевание, при котором в сетчатке, центральной нервной системе, а также в некоторых внутренних органах и железах внутренней секреции появляются сосудистые образования (ангиомы).
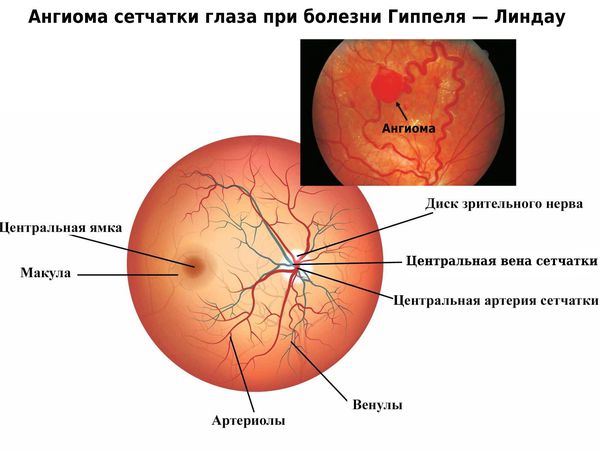
Ангиома сетчатки глаза при болезни Гиппеля — Линдау
Синонимы заболевания: ангиоматоз сетчатки, церебральный ангиоматоз.
Болезнь Гиппеля — Линдау входит в группу наследственных нейрокожных патологий (факоматозов). Для болезней этой группы характерно поражение кожи, нервной системы, сетчатки и внутренних органов.
Самые распространённые нейрокожные заболевания:
- нейрофиброматоз Реклингхаузена;
- туберозный склероз;
- болезнь Гиппеля — Линдау;
- болезнь Стёрджа — Вебера.
Причиной болезни Гиппеля — Линдау является мутация в противоопухолевом гене VHL.
Патология названа в честь двух врачей: офтальмолог Ойген фон Гиппель первым описал эти опухоли в глазу, а Арвид Линдау — в головном мозге и позвоночнике . Сейчас мы понимаем, что эти проявления — результат одной и той же генетической поломки в организме.
Распространённость
Болезнь Гиппеля — Линдау встречается редко: 1 случай на 32-36 тысяч живорождённых младенцев в мире . Церебральным ангиоматозом страдают как мужчины, так и женщины всех этнических групп.
У многих людей с этим заболеванием есть родственники, которые тоже им больны. Это объясняется аутосомно-доминантным типом наследования болезни, при котором дети наследуют патологию с вероятностью 50 %, если болен один из родителей. Все кровные родственники потенциально рискуют заболеть. Однако степень проявлений самой болезни варьируется, её нельзя предсказать для каждого заболевшего члена семьи, так как гены могут проявляться по-разному.
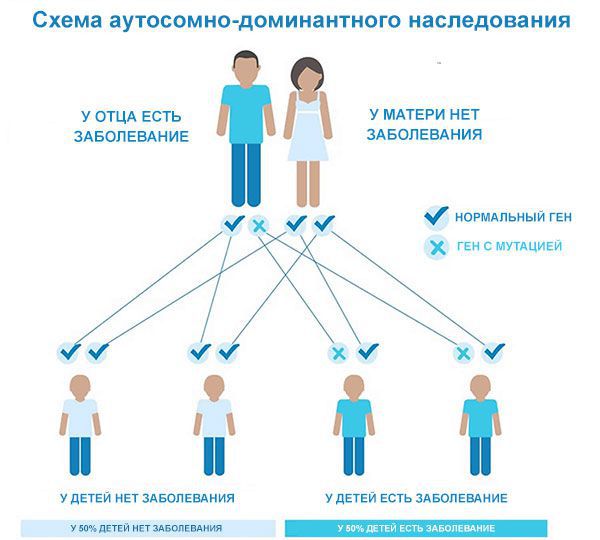
Аутосомно-доминантный тип наследования
Как и в случае с другими аутосомно-доминантными поломками, есть вероятность того, что новые мутации впервые возникнут у человека не из группы риска. Это значит, что у здоровых родителей может родиться ребёнок с такой патологией. Впервые выявленные случаи встречаются реже и составляют около 20 % от всех зарегистрированных случаев в мировой статистике .
Болезнь Гиппеля — Линдау может проявиться в любом возрасте, но чаще всего выявляется с 15 до 35 лет . До 10-летнего возраста ангиоматоз сетчатки диагностируют лишь в 5 % случаев, а после 60 лет болезнь встречается ещё реже .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы болезни Гиппеля — Линдау
Болезнь Гиппеля — Линдау часто вызывает поражения глаз. Это поражение связано с ростом гемангиобластом сетчатки — доброкачественных сосудистых новообразований, которые выявляются в 85 % случаев болезни. Гемангиобластомы бывают одиночными и множественными, они развиваются на одном или обоих глазах . При болезни Гиппеля — Линдау в 33 % случаев гемангиобластомы являются множественными, а в 50 % поражают оба глаза .
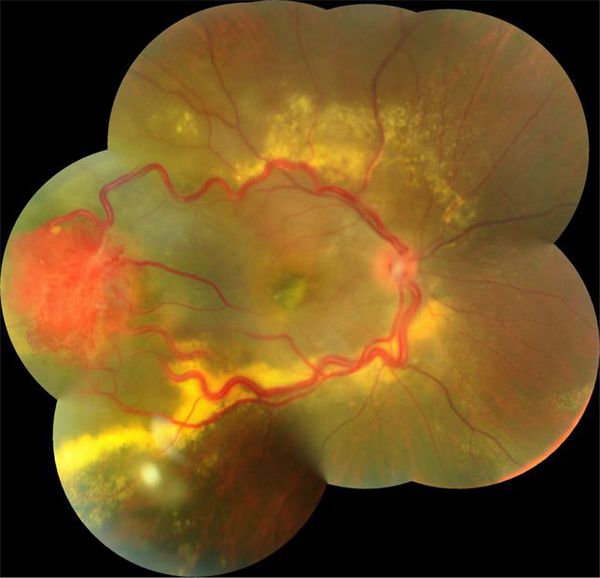
Гемангиобластома сетчатки при болезни Гиппеля — Линдау
Поражение сетчатки обычно выявляется у людей в возрасте 29 лет. Специфических жалоб при этом не возникает. Видимых внешних признаков у заболевания нет, поэтому человек не может сам его обнаружить. Если опухоль не занимает центральную область зрения, она часто протекает бессимптомно и выявляется врачом при осмотре глазного дна «случайно».
При центральном расположении опухоли у пациентов могут возникать жалобы на снижение зрения: двоение и рябь в глазах, искажения предметов. Это происходит за счёт поражения области наилучшего видения (макулы) либо выпадения поля зрения. Иногда случаются гемофтальмы (кровоизлияния внутрь глаза), что также резко снижает зрение и заставляет человека обратиться к врачу.
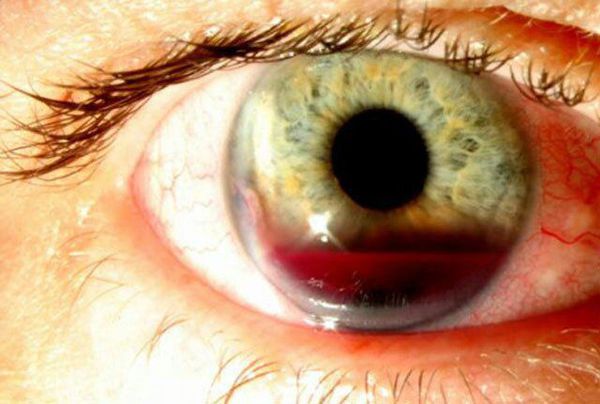
Гемофтальм
Поражение глаз тесно связано с поражением центральной нервной системы и внутренних органов. Поэтому наряду со снижением зрения отмечаются неврологические жалобы: головные боли по типу мигрени, головокружения, шум в голове, эпилептические приступы, рвота, подъёмы артериального давления.
Иногда заболевание может начинаться агрессивно, например с кровоизлияния в оболочки мозга либо с развития выраженной очаговой симптоматики. Типичными симптомами для очагового поражения головного мозга являются центральный парез левой руки и ноги (снижение силы их мышц), нарушение речи и др. Это происходит, когда пострадавший участок мозга теряет свою функцию.
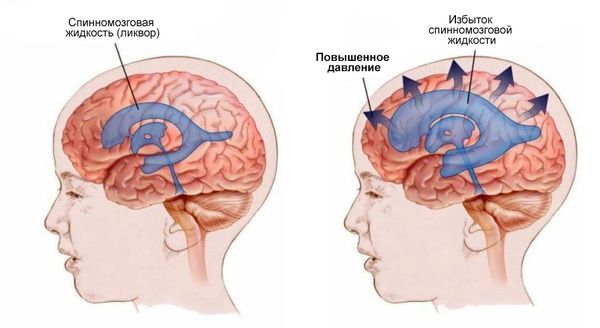
Спонтанные кровоизлияния могут быть как в головном мозге, так и в спинном. Симптоматика будет зависеть от того, куда выльется кровь. В головном мозге состояние будет протекать по типу субарахноидального кровоизлияния, т. е. кровь попадёт в полость между паутинной и мягкой мозговыми оболочками. В этом случае характерна общемозговая симптоматика (кинжальная головная боль, тошнота, головокружение), появление менингеальных знаков (например, скованность мышц затылка) и повышение температуры тела. Однако риск кровоизлияния низкий, а при опухолях меньше 1,5 см его практически нет .
Патогенез болезни Гиппеля — Линдау
Гемангиобластомы, которые образуются при болезни Гиппеля — Линдау, представляют собой доброкачественные опухоли, возникающие из гемангиобластов. Гемангиобласты — это эмбриональные клетки, которые в дальнейшем могут стать предшественниками клеток крови и клеток внутренней оболочки сосудов.
Гемангиобластомы глаза растут из компонентов нейросенсорной сетчатки и диска зрительного нерва. Причиной аномального роста является мутация в противоопухолевом гене VHL, который находится в коротком плече хромосомы 3 (локус 3p25-26). Так как процесс идёт на уровне генетического материала, заболевание влияет на весь организм.
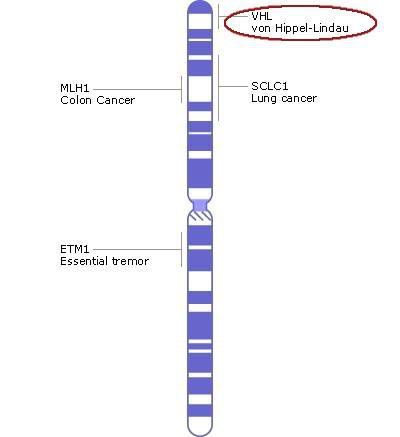
Хромосома 3, ген VHL
Мутация гена VHL блокирует выработку противоопухолевого белка pVHL или нарушает его производство, в результате чего образуется дефектный белок . Белок pVHL выполняет множество функций: регулирует старение клеток, толерантность к кислороду, передаёт сигналы цитокинов, регулирует сборку нормального фиброкинетического матрикса (каркаса для клеток). При поломке гена эти процессы нарушаются.
Клетки с дефектным белком pVHL не могут подавлять свой рост, у них снижена способность дифференцироваться, т. е. приобретать определённые свойства и превращаться в другие типы клеток.
Одной из функций белка pVHL является разрушение факторов транскрипции HIF1a и HIF2a. Эти факторы вырабатываются в условиях кислородного голодания (гипоксии), а при повышенной активности участвуют в развитии онкологических заболеваний.
Без белка pVHL клетки не могут расщеплять HIF1a и HIF2a. В результате их уровень увеличивается как при гипоксии, и запускается гипоксический ответ: клетки начинают усиленно вырабатывать специфические вещества для устранения кислородного голодания: эритропоэтин, фактор роста эндотелия сосудов, фактор роста тромбоцитов . Эти вещества отвечают за новообразование сосудов, а при избыточной активности провоцируют опухолевый рост. Именно из-за аномального образования новых сосудов гемангиобластомы являются высоковаскулярными опухолями, т. е. хорошо кровоснабжаемыми.
Новообразованные сосуды отличаются высокой проницаемостью. Это приводит к утечке ультрафильтрата плазмы в окружающие ткани, что вызывает отёк и развитие кисты.
Гистологически гемангиобластома сетчатки состоит из крупных капилляров с нормальным эндотелием, базальной мембраны и перицитов (клеток сосудистых мембран) с астроцитами, содержащими большие, заполненные липидами, вакуоли, разделяющие сосудистые каналы .
Классификация и стадии развития болезни Гиппеля — Линдау
Выделяют 5 стадий ангиоматоза сетчатки на основе данных флюоресцентной ангиографии — исследования, при котором выполняется контрастирование сосудов сетчатки и оценка микроциркуляции в них.
- Стадия 1 — опухоль в виде красного пятна без активных и питающих сосудов, контрастное вещество остаётся внутри сосудов, не вытекает.
- Стадия 2 — слегка выступающий красный узел с активными и минимальными питающими сосудами, в определённую фазу контрастное вещество выходит за пределы сосудистого русла (ликедж) или «подтекает».
- Стадия 3 — выступающий округлый узел, экссудат (воспалительная жидкость) на ангиоме и в макуле, кровотечение из сосудов, полное просачивание контрастного вещества из сосудистого русла, выражены питающие сосуды, имеются микроаневризмы (местное расширение сосудов) в окружающей сетчатке.
- Стадия 4 — ангиома с экссудативной отслойкой сетчатки.
- Стадия 5 (терминальная) — тотальная экссудативная отслойка сетчатки, существенная потеря зрения .
Осложнения болезни Гиппеля — Линдау
Осложнения при болезни Гиппеля — Линдау можно разделить на офтальмологические (глазные) и общие (системные).
Офтальмологические осложнения
Считается, что гемангиобластомы могут не меняться в размерах на протяжении многих лет, но в большинстве случаев они медленно и устойчиво увеличиваются . Рост опухоли представляет опасность, так как может привести к ряду проблем:
- поражению в центре сетчатки (макуле);
- гемофтальму;
- развитию катаракты (помутнению хрусталика);
- повреждениям зрительного нерва;
- отслойке сетчатки;
- вторичной неоваскулярной глаукоме (за счёт роста сосудов);
- субатрофии глазного яблока.
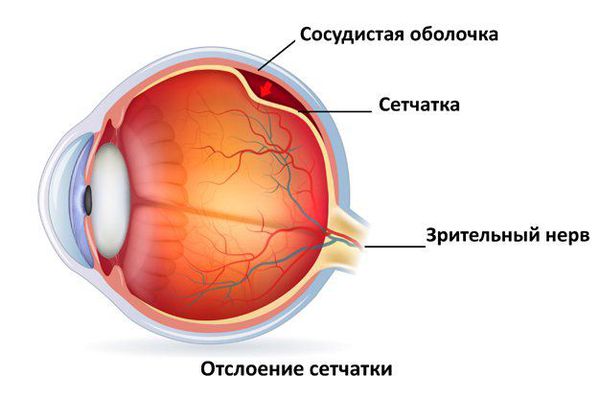
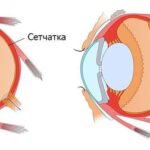
Отслоение сетчатки
В 9 % случаев болезни наблюдается ангиома-ассоциированная эпиретинальная мембрана — рост специфической плёнки по области центрального зрения.
Общие осложнения
Если говорить об общих осложнениях, то их достаточно много. Это связано с тем, что гемангиобластомы имеют тенденцию становиться злокачественными. Как правило, опухоли сетчатки редко озлокачествляются, однако образования почек часто изначально злокачественные. Опухоли головного мозга любой природы считают злокачественными, так как они замещают объём в черепе.
Почечно-клеточная карцинома (RCC) входит в 10 самых распространённых злокачественных заболеваний. Именно RCC чаще всего становится причиной смерти пациентов с болезнью Гиппеля — Линдау. Поражение почек встречается примерно в 60 % случаев . В среднем это осложнение развивается у людей в возрасте 44 лет, что примерно на 20 лет раньше, чем у населения в целом.
Риск развития RCC увеличивается с возрастом, поэтому к 60 годам он составляет уже примерно 70 %. Эти факты подтверждают необходимость проведения стандартных визуализирующих исследований почек: ежегодного УЗИ, радиологической визуализации почек (по показаниям), компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).
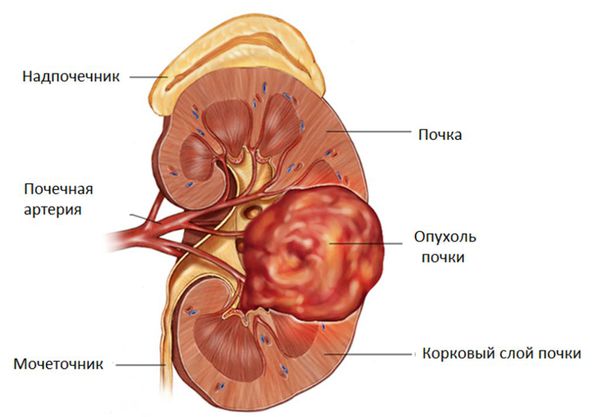
Опухоль почки
При болезни Гиппеля — Линдау новообразования чаще всего развиваются в мозжечке и спинной мозге. Около 70 % пациентов имеют одну или несколько мозжечковых гемангиобластом. Как и все опухоли мозжечка, гемангиобластомы могут вызвать отрывистую слоговую речью, укрупнение почерка, нистагм, тремор, нарушение статики и координации и т. д. .
В отличие от случайных одиночных опухолей без генетических аномалий, в случае болезни Гиппеля — Линдау часто встречаются множественные гемангиобластомы вдоль позвоночника . Обычно они возникают в шейном и грудном отделе спинного мозга и растут интрамедулярно (внутри). Проявления зависят от поражённого участка.
Около 10-20 % пациентов с болезнью Гиппеля — Линдау имеют феохромоцитомы . Эти нейроэндокринные опухоли надпочечников обычно доброкачественные. Они могут протекать бессимптомно или вызывать эпизодическую или стойкую артериальную гипертензию, причём до аномально высоких цифр. Часто феохромоцитомы наблюдаются у более молодых пациентов (средний возраст 30 лет). Скрининг пациентов и членов семей из группы риска на наличие феохромоцитом проводится стандартными биохимическими методами и с помощью УЗИ.
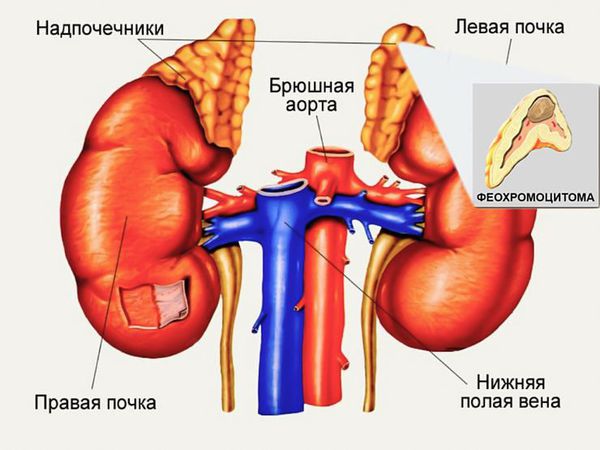
Феохромоцитома
Поражения поджелудочной железы встречаются у пациентов в 35-70 % случаев . Зачастую это кисты. Иногда развиваются нейроэндокринные опухоли поджелудочной железы. Они обладают злокачественным потенциалом с риском метастазирования в печень.
Папиллярные цистаденомы придатка яичка встречаются примерно у 50 % мужчин с болезнью Гиппеля — Линдау. Эти доброкачественные кисты обычно протекают бессимптомно и не требуют лечения.
Диагностика болезни Гиппеля — Линдау
Множественные гемангиобластомы обоих глаз позволяют заподозрить у пациента болезнь Гиппеля — Линдау. Офтальмологическое обследование включает стандартный осмотр окулиста, а также дополнительные методы исследования:
- УЗИ глаза с режимом допплерографии — оценка сосудистого рисунка;
- флуоресцентную ангиографию сетчатки — контрастирование сосудов сетчатки;
- оптическую когерентную ангиографию (OКT-ангиографию) для исследования особенностей микроциркуляции и объёма опухоли .
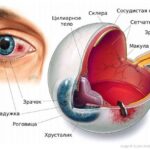
Во время осмотра при ангиоматозе сетчатки врач видит своеобразную картину глазного дна: в периферической части сетчатки, часто в нижнем сегменте, имеются шаровидные красноватые возвышения. Это и есть описанные выше капиллярные гемангиобластомы. От диска зрительного нерва к ним подходит несколько крупных петлистых питающих сосудов.
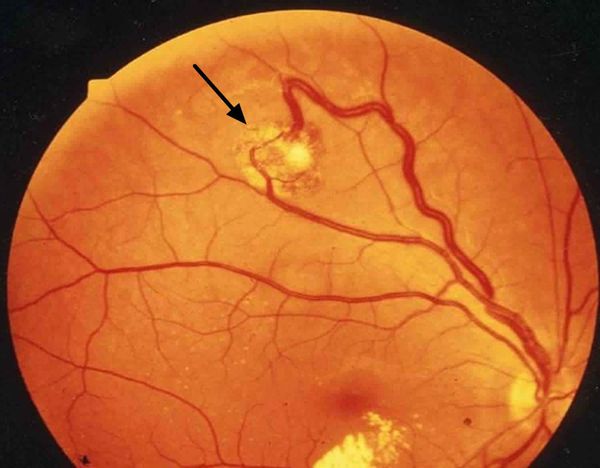
Гемангиобластома сетчатки во время осмотра глазного дна
Ангиоматоз диска зрительного нерва проявляется расширенными капиллярами на поверхности диска. При прогрессировании гемангиобластома занимает всю поверхность диска зрительного нерва и определяется в виде выступающего розоватого плотного узелка, состоящего из множества сосудов.
Наиболее информативным методом диагностики ранних поражений сетчатки при болезни Гиппеля — Линдау является флуоресцентная ангиография, которая хорошо визуализирует питающий и отводящий сосуды новообразования. Однако контрастирующий препарат пока не зарегистрирован в РФ, поэтому существенную роль играет ОКТ-ангиография, позволяющая визуализировать микрососудистую сеть без введения контраста.
При подозрении на рост опухолей за пределы глаза показано выполнение дополнительных исследований: КТ и МРТ в различных режимах.
При установке диагноза «болезнь Гиппеля — Линдау» необходима консультация генетика. Генетическое тестирование на мутации в гене требует полного выделения кодирующих областей, чувствительность метода составляет примерно 80 %.
Возможно использование анализа саузерн-блоттинга. Этот метод применяется в молекулярной биологии для выявления конкретной последовательности ДНК в образцах. В этом случае обнаруживаются практически все возможные виды мутаций.
Лечение болезни Гиппеля — Линдау
Наследственные заболевания практически не поддаются полному излечению, но благодаря соблюдению следующих рекомендаций пациенты могут улучшить качество своей жизни:
- Заниматься физической активностью, кроме контактных единоборств в связи с риском травм поджелудочной железы и надпочечников.
- Избегать работы на химических предприятиях.
- Соблюдать специальную диету для людей с болезнью Гиппеля — Линдау, которая была разработана сообществом пациентов VHL Family Alliance. Диетические рекомендации больше полагаются на здравый смысл и личный опыт пациентов, чем на клинические исследования. Например, рекомендуется увеличить потребление злаков, различных видов капусты, свежих овощей и фруктов, при этом снизить потребление животного белка (рыбы, птицы), ограничить употребление алкоголя и табачных изделий из-за риска, связанного с раком почек. Такая диета приводит к увеличению естественных антиоксидантов и уменьшает белковую нагрузку на организм.
Болезнь Гиппеля — Линдау обычно прогрессирует, поэтому, чтобы сохранить зрение, нужно начинать офтальмологическое лечение сразу после установки диагноза. Лечение может состоять из динамического наблюдения, а при необходимости применяются и хирургические методы:
- Фотокоагуляция границ опухоли (лазерная коагуляция) — прижигание участков сетчатки лазером определённой мощности.
- Брахитерапия — прицельное облучение опухоли глаза.
- Криотерапия опухоли — уничтожение опухоли с помощью холода.
- Пломбирование склеры в случае отслойки — операция, которая обеспечивает прилегание сетчатки к сосудистой оболочке в зоне отслойки за счёт установки на склеру фиксирующих пломб.
- Фотодинамическая терапия — лечение опухолей, при котором специальные препараты (фотосенсибилизаторы) накапливаются в патологических клетках, а направленный пучок света затем разрушает эти клетки.
- Хирургия стекловидного тела (витреоретинальная хирургия).
Базисной терапией при небольших периферических гемангиобластомах сетчатки является лазерная фотокоагуляция. Эффективность лазерной коагуляции опухоли зависит от её размеров и места расположения. Лучше поддаются лечению маленькие гемангиобластомы (до 3 мм) в центральных отделах и на средней периферии. Опухоли большого размера или расположенные на крайней периферии, наоборот, хуже лечатся с помощью лазера.
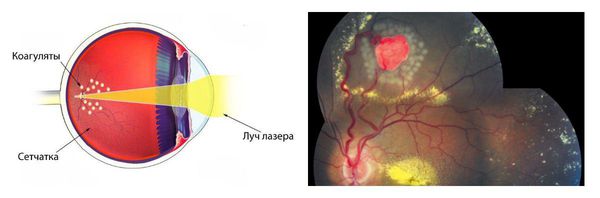
Фотокоагуляция границ опухоли
Более крупные поражения лечат криотерапией или лучевой терапией с использованием рутениевых бляшек или протонного пучка . При ангиомах больших размеров, расположенных вне диска зрительного нерва, возможно применение брахитерапии.
В запущенных случаях может быть показана витреоретинальная хирургия — хирургическое вмешательство на сетчатке и стекловидном теле. Этот метод используется для лечения осложнений, таких как эпиретинальная мембрана (образование плёнки на сетчатке глаза) или отслойка сетчатки. А также для эндолазерной коагуляции или первичной резекции (удаления) гемангиобластом сетчатки .
Лечение гемангиобластомы сетчатки, расположенной близко к области выхода зрительного нерва (юкстапапиллярная гемангиобластома), сложнее, поскольку разрушение нервных волокон может привести к выпадению полей зрения.
Если опухоль протекает бессимптомно, то показано только динамическое наблюдение. При симптоматической юкстапапиллярной гемангиобластоме применяют лазерную коагуляцию, внешнее лучевое облучение с использованием фотонов или протонов, витрэктомию (удаление стекловидного тела) с применением фотокоагуляции или криокоагуляции, а также стандартную фотодинамическую терапию.
В последние годы предлагается терапия ингибиторами ангиогенеза, т. е. препаратами, которые подавляют рост новых кровеносных сосудов. Такое лечение подразумевает использование системной антиангиогенной терапии, а также её сочетание с интравитреальной терапией (введением препарата в стекловидное тело), которая облегчает доступ лекарств к опухоли. Ингибиторы ангиогенеза уменьшают макулярный отёк без влияния на размеры опухоли .
Многоликая природа этого заболевания требует привлечения нейрохирурга, уролога, хирурга, эндокринолога и других специалистов. Некоторым пациентам необходимо хирургическое лечение опухолей почек и мозга.
Консультирование врача-генетика имеет решающее значение, так как затрагивает всех членов семьи и играет весомую роль при планировании беременности.
Прогноз. Профилактика
Средняя продолжительность жизни пациентов с болезнью Гиппеля — Линдау составляет 49 лет . Однако в последние годы благодаря ранней диагностике и тщательным наблюдениям появилась возможность увеличить продолжительность и качество жизни больного.
Раннее обнаружение опухолей сетчатки при своевременной медицинской помощи может предотвратить значительную потерю зрения. Людям с болезнью Гиппеля — Линдау необходимо тщательно следить за состоянием своего здоровья: измерять артериальное давление, контролировать функции почек, обязательно проходить осмотр у офтальмолога, ежегодно выполнять УЗИ органов брюшной полости и каждые 2-3 года по показаниям — МРТ головного мозга.
Профилактики у заболевания не существует. Важную роль играет медико-генетическое консультирование перед планированием беременности, если у кого-то из членов семьи диагностирована патология. В редких случаях, когда у заболевшего не обнаруживается причинная мутация, все его ближайшие родственники должны проходить ежегодное медицинское обследование и соответствующий скрининг до достижения возраста 60 лет. В этот скрининг входят рутинные методы исследования крови и мочи, УЗИ органов брюшной полости, почек, осмотры врачей и т. д.
Список литературы
- Белый Ю. А., Терещенко А. В., Володин П. Л. Фотодинамическая терапия ангиоматоза сетчатки (болезни Гиппеля) с препаратами хлоринового ряда (пилотное исследование) // Рефракционная хирургия и офтальмология. — 2007. — Т. 4. — С. 16-21.
- Detection of retinal microvascular changes in von Hippel-Lindau disease using optical coherence tomography angiography / Yifan Lu, Jay C Wang, Rebecca Zeng, Tatsuo Nagata, Raviv Katz, Shizuo Mukai, John B Miller // PLoS One. — 2020; 15 (2): e0229213.ссылка
- ОКТ-ангиография: клинический атлас / Бруно Лумбросо; пер. с англ. К. С. Турко. — М.: Изд-во Панфилова, 2017. — 188 с.
- Лазерная хирургия сосудистой патологии глазного дна / А. Г. Щуко и др. ; под ред. А. Г. Щуко. — М.: Офтальмология, 2014. — 250 с.
- Retinal Tumors in Adults: Diagnosis and Management: Retinal Vascular Tumors / Nikolaos E. Bechrakis, Klaus-Martin Kreusel // Expert Review of Ophthalmology. — 2011; 6(3): 1-15.
- Aiello L. P., George D. J., Cahil M. T. et al. Rapid and durable Recovery of Visual Function in a Patient with von Hippel-Lindau Syndrome after Systemic Therapy with Vascular Endothelial Growth Factor Receptor Inhibitor SU 5416 // Ophthalmology. — 2002; 109(9): 1745-1751. ссылка
- Management of von Hippel-Lindau Disease-Associated CNS Lesions / Joshua J. Wind, Russell R. Lonser // Expert Rev Neurother. — 2011; 11(10): 1433-1441.ссылка
- Maher E. R., Iselius L., Yates J. R. et al. von Hippel–Lindau disease: a genetic study // J Med Genet. — 1991; 28 (7): 443-447.ссылка
- Ammerman J. M., Lonser R. R., Dambrosia J., Butman J. A., Oldfield E. H. Long-term natural history of hemangioblastomas in patients with von Hippel–Lindau disease: implications for treatment // J. Neurosurg. — 2006; 105 (2): 248-255.ссылка
- Retinal Tumors in Adults: Diagnosis and Management / Nikolaos E. Bechrakis, Klaus-Martin Kreusel // Expert Review of Ophthalmology. — 2011; 6(3): 347-361.
- Gläsker S., Van Velthoven V. Risk of hemorrhage in hemangioblastomas of the central nervous system. // Neurosurgery. — 2005; 57(1): 71-76; discussion 71-76. ссылка