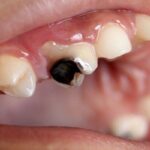
В стоматологическую клинику обратилась 35-летняя женщина, у которой болел правый нижний моляр (зуб 4.6) и десна рядом с ним.
Жалобы
Пациентка рассказала, что сильная пульсирующая боль отдавала в ухо и мешала спать.
Болезненные ощущения резко усиливались не только при накусывании, но и при лёгком прикосновении к зубу. Обезболивающие препараты облегчали состояние на несколько часов, но полностью боль не устраняли.
Анамнез
Ранее женщина уже лечила этот моляр по поводу неосложнённого кариеса. Пломба сохранилась.
Когда появилась боль, пациентка обращалась к нескольким стоматологам, которые предлагали ей удалить зуб, но она отказалась.
Аллергии нет. ВИЧ, гепатит, туберкулёз и венерические заболевания женщина отрицала.
Обследование
На осмотре лицо было пропорциональным, кожа нормального цвета, рот открывался свободно. Подчелюстные лимфатические узлы справа увеличенные и болезненные.
Зуб 4.6 потемнел. Края пломбы на жевательной поверхности зуба прилегали неправильно. Под пломбой обнаружили глубокую кариозную полость, заполненную размягчённым дентином. Полость зуба, где находится сосудисто-нервный пучок (пульпа), не вскрыта.
Слизистая оболочка переходной складки и десны в области корня зуба отекла и покраснела, прощупывание вызывало боль.
Простукивание зуба резко болезненное. Зондирование и тест на холодное не вызвали реакции. Чувствительность пульпы при электроодонтодиагностике (ЭОД) — более 100 мкА. Такие значения говорят о полной гибели пульпы, что характерно для периодонтита.
Внутриротовая рентгенограмма зуба обнаружила:
- очаг затемнения с ровными контурами (тень пломбы) на жевательной поверхности зуба;
- уменьшение полости зуба;
- прямые корни;
- свободные корневые каналы;
- снижение плотности кости вокруг верхушек медиальных (ближних) корней зуба — округлый очаг с нечёткими границами размером 1,5×3 мм;
- очаг снижения плотности кости округлой формы с чёткими границами вдоль всей длины дистального (дальнего) корня — апико-латеральная киста размером примерно 14×7 мм;
- снижение плотности кости в месте расхождения корней;
- нечёткий костный рисунок альвеолы (зубной лунки).
Диагноз
Обострение хронического гранулематозного периодонтита. Радикулярная киста.
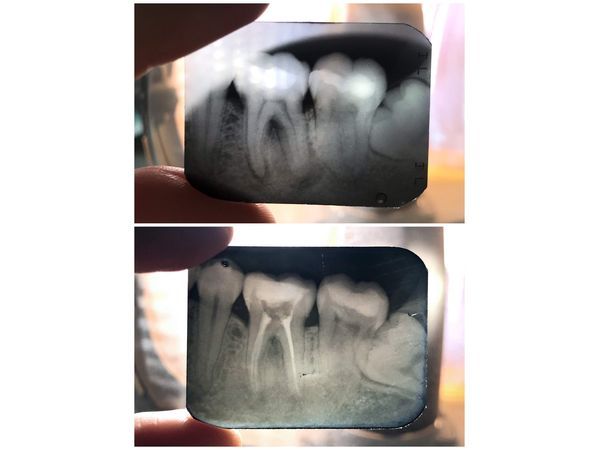
До и после лечения
Лечение
Лечение проходило в три этапа.
При первом посещении:
- сняли пломбу, вскрыли и раскрыли полость зуба, чтобы найти и расширить устья корневых каналов;
- обработали каналы с активацией ультразвуком;
- высушили и временно запломбировали каналы препаратом, содержащим кальций;
- наложили повязку из дентин-пасты.
Пациентке назначили антибиотики и противовоспалительные препараты.
При втором посещении через 10 дней женщина отметила улучшение состояния. Боль её почти не беспокоила, сохранялась слабая болезненность при простукивании. Пациентке сняли временную повязку, сменили кальций-содержащий препарат на свежий и снова наложили повязку на 10 суток.
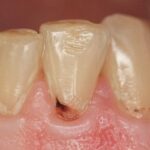
В третье посещение через 10 дней женщину ничего не беспокоило. Десна была бледно-розовой, при пальпации безболезненной. Ей сняли временную повязку, удалили из каналов кальций-содержащий препарат, провели медикаментозную обработку, высушили и запломбировали каналы до самой верхушки с помощью латеральной конденсации гуттаперчи. Поставили постоянную пломбу.
Пациентке рекомендовали пройти осмотр и сделать рентген зуба через 6 и 12 месяцев.
Спустя полгода она не предъявляла никаких жалоб. По результатам рентгенологического контроля, костные ткани начали восстанавливаться, просветления исчезли.
Заключение
Этот клинический случай показывает, что не всегда удаление зуба — единственное решение. Если есть шанс сохранить зуб, необходимо им воспользоваться. Чтобы облегчить состояние пациента и ускорить процесс лечения, помимо стоматологических манипуляций необходимо назначить антибактериальные и противовоспалительные препараты.