13 марта 2022 года в частый медицинский центр обратилась 32-летняя женщина с жалобами на зуд и жжение во влагалище.
Жалобы
Пациентку беспокоили обильные творожистые выделения из половых путей, а также отёк половых губ. Женщина плохо спала, была раздражительна и эмоционально подавлена.
Появление симптомов ни с чем не связывала, зуд беспокоил почти постоянно, из-за чего пациентка не могла нормально работать и жить полноценной половой жизнью, что стало причиной расставания с мужчиной.
Анамнез
Впервые жалобы появились примерно за 3 года до обращения. Пациентка неоднократно обращалась в женскую консультацию, где ей назначали свечи с противогрибковой активностью. Лечение помогало в течение 7–10 дней, затем симптомы возвращались.
Менструации пошли с 14 лет, длятся по 5–6 дней, регулярные, не обильные, безболезненные. Половую жизнь начала с 18 лет. Контрацепция: прерванный половой акт. В течение последнего года отношений с мужчиной не было.
Пациентка была беременна три раза, сделала один медикаментозный аборт на 5–6-й неделе.
Хронических гинекологических заболеваний нет. В семье ни у кого подобных симптомов не было.
Обследование
Внешне женщина выглядела нормально.
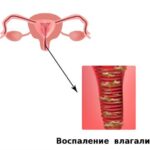
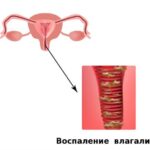
При осмотре преддверие и слизистая влагалища были выраженного красного цвета, большие половые губы отекли, из половых путей выделялась скудная творожистая масса.
У пациентки взяли мазок на флору, подтипы грибка Candida и их чувствительность к препаратам. Он показал повышенный уровень лейкоцитов (30–40 в поле зрения) и нити мицелия (вегетативное тело грибов).
По результатам УЗИ органов малого таза, матка и придатки не изменены.
Диагноз
Рецидивирующий вульвовагинальный кандидоз.
Лечение
До того как стали известны результаты анализа, женщине назначили:
- Флуконазол — по 150 мг на 1-й, 3-й и 7-й день после приёма;
- Эльжина — по вагинальной таблетке на ночь на протяжении 6 дней.
Анализ выявил Candida albicans. Этот тип грибка чувствителен к Флуконазолу, поэтому пациентка продолжила его принимать раз в неделю в течение ещё 6 месяцев.
Через неделю при повторном осмотре творожистые выделения, зуд и жжение во влагалище не беспокоили. Преддверие и слизистая влагалища бледно-розового цвета, отёка половых губ не было, нормальные выделения слизистого характера.
Спустя месяц женщина также не предъявляла никаких жалоб. Дополнительно ей рекомендовали проконсультироваться с гастроэнтерологом, чтобы исключить очаг кандидоза в кишечнике, и обратиться к психотерапевту по поводу тревожного расстройства, связанного с длительным течением заболевания. В течение полугода, пока длится лечение, пациентке советовали отказаться от ежедневных прокладок и не использовать мыло при интимной гигиене.
Заключение
Грибы рода Candida входят в состав нормальной микрофлоры влагалища, но под воздействием неблагоприятных факторов (например, антибактериальных препаратов, снижения иммунитета, сахарного диабета, туберкулёза, нарушения работы щитовидной железы) они начинают активно размножаться, что сопровождается появлением клинических симптомов. При длительном неэффективном лечении, а также при сохраняющихся факторах риска болезнь переходит в рецидивирующую форму и требует подавляющей терапии.
Провоцирующими факторами для развития рецидивирующей формы могут служить: тесное бельё, ежедневные прокладки, интенсивное подмывание мылом или гелем для душа.