В московскую Клинику урологии имени Р. М. Фронштейна обратился 53-летний мужчина с жалобами на острую задержку мочи.
Жалобы
Пациента беспокоило учащённое мочеиспускание вялой струёй, в том числе и по ночам.
Ситуацию усугубляло то, что в моче пациент замечал примесь крови.
Анамнез
Впервые острая задержка мочи произошла в 2014 году. В связи с этим мужчина обратился в больницу по месту жительства. Там ему дренировали мочевой пузырь — вывели скопившуюся мочу с помощью уретрального катетера.
Чтобы выяснить, чем была вызвана задержка, в Ангарске мужчине провели цистоскопию, которая обнаружила новообразование. В связи с этим сделали биопсию опухоли. По результатам гистологического исследования, рак не обнаружили. Пациенту временно установили цистостому, так как он не мог ходить в туалет и отправили в Институт урологии Сеченовского университета для консультации.
В 2017 симптомы возникли снова, поэтому мужчину обследовали, обнаружили опухоль мочевого пузыря, свищ из-за прорвавшегося гноя и аденому простаты, в связи с чем сделали ему сразу две операции:
- лазерную энуклеацию гиперплазии простаты — послойно лазером выжгли ткани доброкачественной опухоли, сместили их в мочевой пузырь, измельчили и удалили;
- трансуретральную резекцию единым блоком (en bloc) — удалили опухоль мочевого пузыря с частью его стенки и установили нефростомический дренаж, который выводит мочу в мочеприёмник.
Гистологическое исследование удалённого образования подтвердило, что это рак мочевого пузыря.
После хирургического вмешательства провели УЗИ:
- правая почка: размер — 88,3 × 37,5 мм с чёткими ровными контурами, паренхима (внутренняя ткань) однородная, толщина — 12 мм, чашечно-лоханочная система не расширена, в её проекции — двухконтурная тень от дренажа, подвижность почки в пределах нормы;
- левая почка: размер — 105 × 55 мм с чёткими ровными контурами, паренхима однородная, толщина — до 17 мм, чашечно-лоханочная система не расширена, подвижность не нарушена;
- мочевой пузырь с чётким неровными контурами, содержимое однородное;
- предстательная железа: размер — 31 × 27 × 28 мм, объём — 120 мм, с чёткими ровными контурами, неоднородной эхоструктуры со светлыми (гиперэхогенными) включениями вблизи уретры, вдаётся в просвет мочевого пузыря;
- семенные пузырьки однородные, не расширены.
Через время дренаж убрали, свищ закрылся.
Последняя цистоскопия в 2018 году не выявила рецидива опухоли. Но через несколько лет мужчине стало хуже и он снова обратился к врачу.
Пациент рос и развивался соответственно возрасту, от сверстников не отставал. Социально-бытовые условия хорошие. Среди хронических заболеваний отмечал:
- артериальную гипертензию II степени с III (высоким) риском;
- гиперхолестеринемию (повышенный уровень холестерина);
- хроническую почечную недостаточность IIIа (умеренной) степени;
- восходящий тромбофлебит притока большой подкожной вены слева;
- варикозное расширение вен ног;
- хроническую венозную недостаточность С2-С3 (варикоз и отёк ног) по классификации СЕАР.
Обследование
При осмотре поясница выглядела нормально, поколачивание с обеих сторон безболезненно. Почки не прощупывались. В правой поясничной области свищ, дренаж работал нормально, моча без примеси крови.
При прощупывании и простукивании мочевой пузырь не определялся. Наружные половые органы сформированы правильно. Мочеиспускание болезненное и частое, объём мочи достаточный.
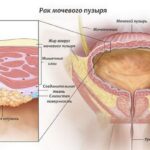
МСКТ органов брюшной полости и малого таза с внутривенным контрастированием от 23 ноября 2022 года показала образования мочевого пузыря: по передней стенке справа и в устье правого мочеточника с правосторонним уретерогидронефрозом (расширением чашечно-лоханочной системы и мочеточника).
Диагноз
C67.0 Злокачественное новообразование треугольника мочевого пузыря.
Лечение
Под эндотрахеальным наркозом мужчине над пупком сделали трёхсантиметровый надрез и ввели порт длиной 8 мм вместе с оптикой. Под визуальным контролем ввели ещё 5 портов по 5 мм с помощью троакаров, после чего положили мужчину таким образом, чтобы таз оказался выше головы.
В 4 порта установили роботические манипуляторы. По верхней полуокружности от левого до правого семявыносящего протока рассекли внешний слой брюшины.Послойно добрались до предстательной железы. Очистили мочевой пузырь по уретре через катетер Foley № 18 Ch. Выделили простату по передней поверхности до пубопростатических связок, прошили её венозное сплетение и остановили кровотечение за счёт прижигания и клипирования кровоточащих сосудов.
Отделили простату от мочевого пузыря. Выделили заднюю поверхность простаты по направлению к семенным пузырькам. Перерезали семявыносящие протоки и уретру, отделили прямую кишку. Простату поместили в контейнер.
Сформировали анастомоз — соединили уретру и шейку мочевого пузыря непрерывным швом. Провели силиконовый катетер Foley 20 Ch по уретре в мочевой пузырь. Через дополнительный операционный разрез ввели хлорвиниловую трубку, чтобы очистить рану, и через увеличенный разрез извлекли контейнер с удалённой простатой. Восстановили апоневроз (ткань, соединяющая мышцы пресса) в зоне проведения первого порта и зоне удаления контейнера. На кожу наложили швы и асептическую повязку.
Операция прошла успешно. Реабилитационный период протекал без осложнений.
Окончательный диагноз: рецидив рака мочевого пузыря, сморщенная правая почка, уретерогидронефроз и нефростома справа, хроническая почечная недостаточность 3а (умеренной) степени.
Ближайший прогноз благоприятный, отдалённый зависит от дальнейшего течения опухолевого процесса и лечения. Далее пациенту показано удаление левой почки и стенки мочевого пузыря, а также последующая терапия по результатам морфологического исследования.
Заключение
Этот случай показывает, как важно вовремя обращаться к врачу при любых симптомах нарушения работы мочевого пузыря, даже при незначительных проблемах с мочеиспусканием. Многие пациенты какое-то время терпят эти проявления или занимаются самолечением, а к специалисту обращаются в самых крайних случаях, например когда в моче появляется примесь крови или гноя. В итоге в профильный центр больной попадает уже на поздней стадии рака, которая сопровождается различными осложнениями.
Чтобы избежать этого, нужно сразу обратиться к врачу, сделать УЗИ простаты и органов малого таза. При необходимости пациента перенаправят к более узкому специалисту или в профильную клинику.