3 сентября 2022 года в клинический госпиталь «ИДК» в Самаре обратилась 33-летняя женщина с болью в левом подреберье.
Жалобы
Пациентка отметила, что периодические боли сопровождались тяжестью.
Болевой синдром уменьшался после приёма анальгетиков.
Анамнез
Впервые боль в верхних отделах живота появилась 25 августа. Спустя 4 дня её в экстренном порядке госпитализировали в хирургическое отделение стационара по месту жительства. Там провели консервативную терапию, после чего женщине стало лучше.
2 сентября она сделала КТ брюшной полости, которая показала увеличенную селезёнку с крупным кистозным образованием размером 123 × 101 мм. Внутри опухоли жидкостное однородное содержимое, без уплотнений. На периферии отмечались единичные тонкие перегородки. Контуры образования неровные и чёткие. За пределы селезёнки процесс не распространялся.
Пациентке предложили удалить селезёнку, но она отказалась. После выписки женщина решила обратиться к хирургу в клинический госпиталь ИДК.
Ни у кого из родственников такой патологии не было.
Обследование
При осмотре язык влажный и чистый. Живот не вздут, мягкий, умеренно болезненный в верхней и средней части слева. Начиная от уровня левого подреберья до уровня пупка, прощупывалось округлое, плотное и малоподвижное образование.
Симптомов раздражения брюшины не было. Выслушивалось сокращение кишечника. Стул самостоятельный, оформленный. Мочеиспускание достаточное.
По данным серологического исследования Анти-Эхинококк-IgG, который позволяет определить наличие антител к личинкам ленточного червя, дал отрицательный результат.
Диагноз
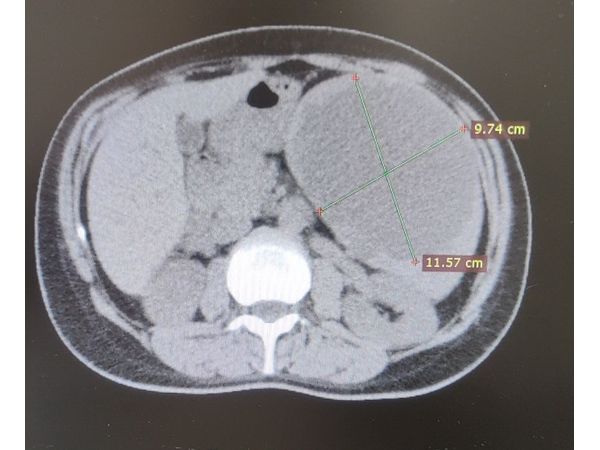
Компьютерная томография брюшной полости
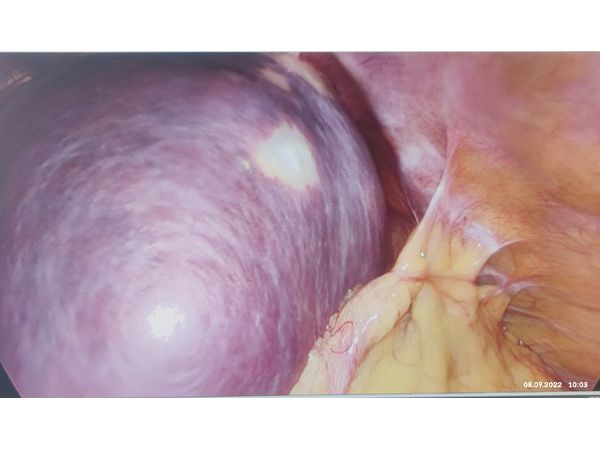
Лапароскопия: киста селезёнки
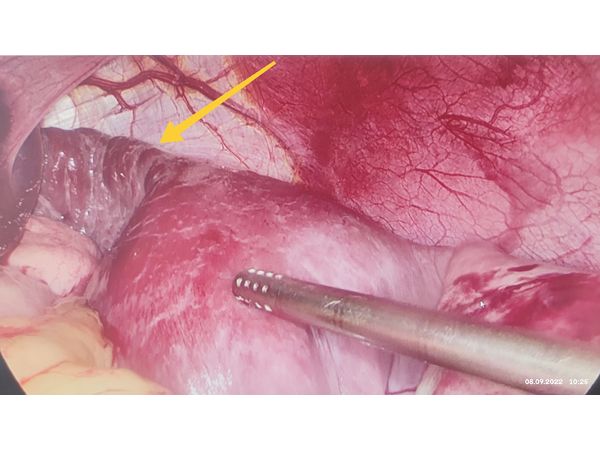
Лапароскопия: киста селезёнки (стрелкой обозначена селезёнка)
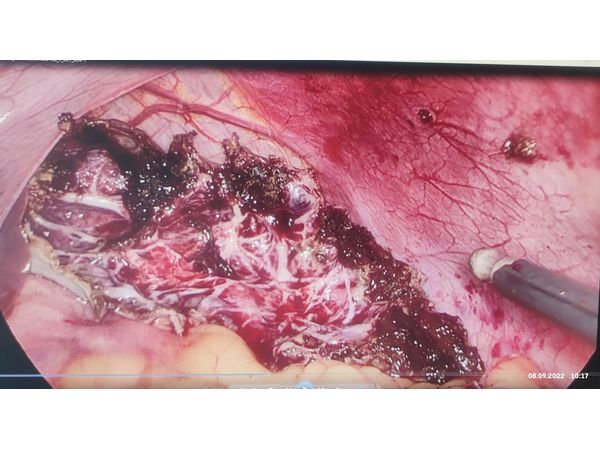
Лапароскопия: вид после иссечения кисты
1 / 4
Лечение
7 сентября женщине провели предоперационное дообследование, госпитализировали в хирургическое отделение и иссекли кисту селезёнки.
Во время операции взяли посев на флору, который не обнаружил рост микроорганизмов. Стенки кисты также отправлены на гистологическое исследование.
Послеоперационный период протекал без осложнений. Пациентка принимала:
- антибиотики — внутривенно;
- анальгетики — в первые 2 дня после операции из-за незначительной боли;
- Омез — по 20 мг 2 раза в день;
- Клексан — по 0,4 мл раз в день, чтобы не допустить развитие тромбоэмболических осложнений;
- эластичное бинтование ног;
- перевязки — ежедневно.
На фоне лечения женщине стало намного лучше. На вторые сутки она уже полноценно передвигалась по палате. Температура тела не превышала отметку 36,6 °С.
На четвёртый день после операции пациентку в удовлетворительном состоянии выписали под наблюдение амбулаторного хирурга. Контрольное УЗИ органов брюшной полости показало положительную динамику. Через 2 недели швы рассосались полностью.
Гистологическое исследование обнаружило в стенках кисты неравномерную гиалинизированную соединительную ткань и уплощённый мезотелиоподобный эпителий на некоторых участках. В ткани селезёнки также отмечались признаки ишемии.
На контрольных анализах через 3 месяца после операции все показатели были в пределах нормы, в том числе тромбоциты.
Заключение
Лапароскопия — это современный способ доступа к органам брюшной полости, малого таза и забрюшинного пространства, который предполагает минимальное вмешательство в организм, т. е. врач не делает разрезов. Это позволяет пациенту быстрее восстановиться после операции и вернуться к привычной жизни.
Киста органов брюшной полости и забрюшинного пространства не является показанием для удаления органа. Наоборот, органосохраняющие операции наиболее предпочтительны в современной хирургии, особенно если пациент ещё молод.