8 апреля 2018 года в реанимационное отделение ОГБУЗ «Детская областная клиническая больница» поступила пациентка А. в возрасте двух месяцев с диагнозом: неонатальная желтуха. Перинатальное поражение ЦНС. Синдром тонусных нарушений, судорожный синдром, правосторонний гемипарез.
Жалобы
Выраженное беспокойство ребёнка, крик, желтушность кожных покровов, многократная рвота, судороги, правосторонний гемипарез. Отказ от еды и потеря массы тела.
Состояние ребёнка тяжёлое. Требовалось экстренное оперативное лечение.
Анамнез
Ребёнок болен с рождения. На 15-й день жизни усилилось желтушное окрашивание кожных покровов. Девочка стала вялой, наросла мышечная гипотония, гипорефлексия. Начала отказываться от еды.
Ребёнок от третьей беременности, первых родов. Предыдущие закончились медицинским абортом без осложнений. Во время беременности на ранних сроках мать перенесла ОРВИ. Отмечалось нарастание титра Rh – антител до 1:16. Ребёнок родился в срок. Масса тела при рождении 3340 г. Закричал после санации верхних дыхательных путей. Переведён в детское отделение через два часа. Выписан на пятые сутки в удовлетворительном состоянии. Находится на грудном вскармливании. До момента поступления ребёнка, мать за медицинской помощью не обращалась, на учёте ребёнок не состоял. По указанному адресу не проживал.
Обследование
Кожные покровы выраженного желтушного цвета, пастозные. Слизистые бледные, без особенностей. Мышечный тонус снижен, подкожно жировой слой истончён, тургор тканей понижен. Крик вялый. Дыхание через нос свободное. Аускультативно дыхание пуэрильное. Частота дыхания 55 в минуту. Пальпаторно: нижний край печени на 2,5-3 см ниже рёберной дуги, нижний полюс селезёнки на 1,5 см ниже рёберной дуги. Общий билирубин пуповинной крови — 46 мкмоль/л. Концентрация общего билирубина в крови — 230 мкмоль/л. Концентрация гемоглобина — 160 г/л.Неврологический статус:Большой родничок 1,5х1,5 см, напряжён. Ригидность мышц затылка. Зрачки D > S, фотореакции живые. Корнеальные рефлексы не снижены. Лицо симметричное. Нарушений глотания нет. Мышечный тонус в правых конечностях снижен. Сухожильные рефлексы справа оживлены. Отмечаются клонико-тонические судороги.
При проведении ультразвукового исследования головного мозга выявлено очаговое паренхиматозное образование в височной доле правого полушария с чёткими неровными контурами, повышенной эхогенности, однородное по эхоструктуре. Размеры образования 29х22х30 мм. При ЦДК кровоток в структуре не определялся. Учитывая клинические и лабораторные данные, а также неврологический статус, данное образование было дифференцировано как паренхиматозное кровоизлияние в височной доле правого полушария с незначительным смещением срединных структур в противоположную сторону.При проведении МРТ было выявлено арахноидальное кровоизлияние небольших размеров — признаки внутримозгового субарахноидального кровоизлияния в проекции правой гемисферы.
Диагноз
Субарахноидальное кровоизлияние височной доли правого полушария. Неонатальная желтуха. Перинатальное поражение ЦНС. Синдром тонусных нарушений, судорожный синдром, правосторонний гемипарез.
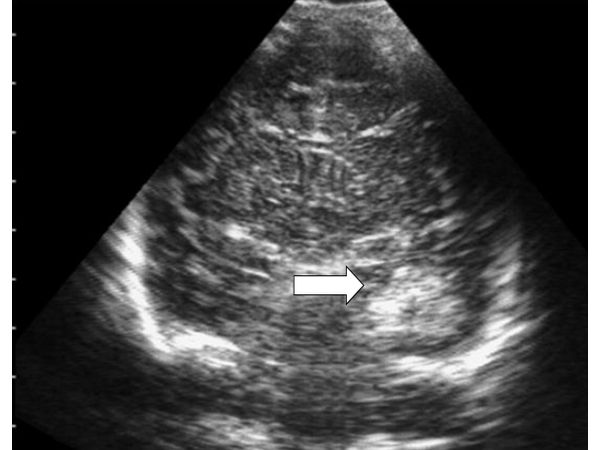
Очаговое паренхиматозное кровоизлияние в височной доле правого полушария (коронарное сечение на уровне отверстия Монро и III желудочка)
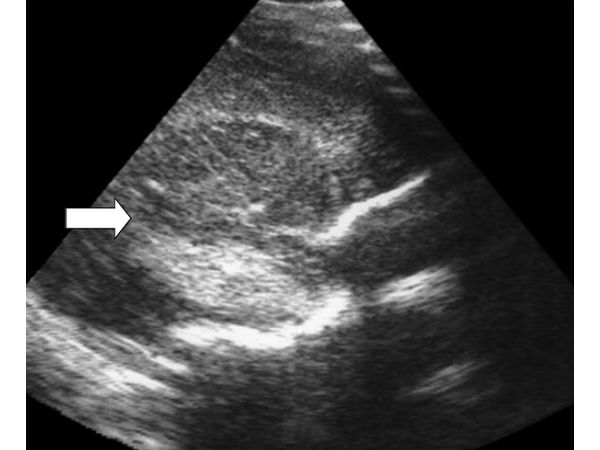
Парасагиттальное сечение через перивентрикулярные отделы правого полушария. В височной доле определяется очаг повышенной эхогенности
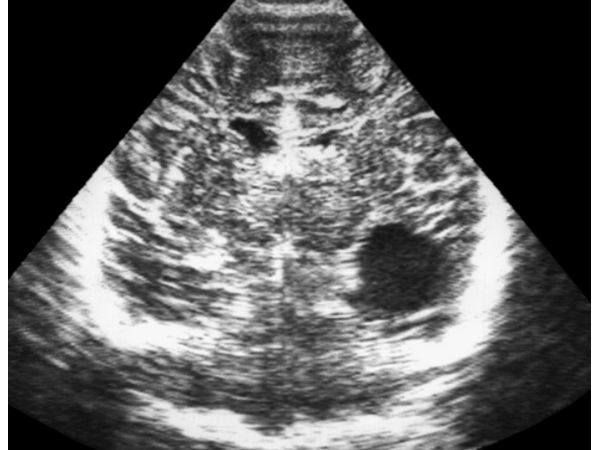
Сформированная внутримозговая киста в височной доле правого полушария
1 / 3
Лечение
В связи с выраженной неврологической симптоматикой было проведено оперативное лечение под ультразвуковым контролем (пункционное удаление внутримозговой гематомы).
При динамическом ультразвуковом исследовании размеры гематомы уменьшились до 21х17х25 мм. Эхоструктура кровоизлияния приобрела неоднородный характер с появлением мелких кист (1-2 мм) с более размытым контуром.
На фоне проведённого оперативного и медикаментозного лечения неврологическая симптоматика регрессировала, судорожные приступы купированы. При контрольном осмотре пациентки через четыре недели после операции была выявлена сформированная внутримозговая киста в височной доле правого полушария размерами 23х20х25мм с чётким контуром и однородным содержимым.
Заключение
В приведённом наблюдении имеются все признаки внутричерепного паренхиматозного кровоизлияния (наличие в паренхиме очага повышенной эхогенности с чётким полициклическим контуром, с последующим формированием порэнцефалической кисты). Данное наблюдение показывает, что нейросонография является методом выбора для первоначальной оценки внутричерепного паренхиматозного кровоизлияния (ВПК), как наиболее портативный и требующий меньших материальных затрат в выявлении ВПК. В то же время необходимо подчеркнуть, что метод ультразвукового исследования неспецифичен и требует дополнительных методов исследования для подтверждения и уточнения диагноза.Исходы в плане развития нервной системы при ВПК зависят от тяжести или распространённости области внутрипаренхиматозного эхо-уплотнения. У новорождённых с распространённым ВПК с вовлечением лобной, височной и затылочной долей значимый неврологический дефицит возникает в 85-100% случаев, в то время как у новорождённых с локализованным ВПК — в 50-80% случаев.В нашем наблюдении ВПК сочеталось с субарахноидальным кровоизлиянием и развивалось на фоне коагулопатии пациентки. Данные кровоизлияния у новорождённых развиваются в результате гипоксического и травматического повреждения нервной системы.