В августе 2017 года в стоматологическую клинику г. Калининград обратилась женщина с жалобами на нарушение функции жевания, боли при приёме пищи и при глотании.
Жалобы
Боли локализовались преимущественно в области языка (макроглоссия), подъязычной области слева и частично справа, а также на слизистой оболочке губ и щёк.
Усиление болей отмечалось при приёме пищи, в частности при употреблении острых и горячих блюд.
Анамнез
Со слов пациентки, она около трёх недель назад перенесла ОРВИ и высыпания на коже губ — Herpis labialis. Со стороны желудочно-кишечного тракта отмечаются диспепсические расстройства. Общее состояние и температура в норме. При внешнем осмотре изменения кожи лица и шеи не обнаружены. Регионарные лимфоузлы пальпируются, болезненны и спаянны.
По материнской линии имелись аллергические реакции.
Обследование
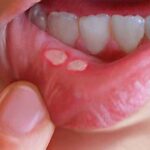
При осмотре полости рта: на слизистой оболочке ретромолярной области нижней челюсти, прикреплённой десне альвеолярного отростка верхней челюсти с обеих сторон, подъязычной области и слизистой оболочке языка имеются афтозные элементы размером от 1,5 см и более округло-овального очертания, покрытые фибринозным сероватым налётом, окружённые ограниченным гиперемированным ободком; в основании имеется инфильтрат, отёк и гиперемия окружающих тканей, при снятии некротизированного налёта обнажается кровоточащая поверхность. Помимо прочего выявлены множественные высыпания.
Проведена дифференциальная диагностика с гингивостоматитом Венсана и красным плоским лишаем (эрозивно-язвенной формой). Также применены другие методы диагностики: общий анализ крови (ОАК), анализ вируса простого герпеса и цитомегаловирус, анализ слюны на вирус простого герпеса и цитомегаловирус, стрептококк двух типов, анализ на микоз. Результаты ОАК — эозинофилия и лимфоцитоз; антитела к вирусу простого герпеса и цитомегаловируса в крови не обнаружены.
Диагноз
Хронический рецидивирующий афтозный стоматит некротической формы тяжёлого течения.
Лечение
Общее лечение: рекомендована противоаллергическая, богатая витаминами диета, противопоказано употребление острой, пряной, грубой пищи и спиртных напитков; назначен курс десенсибилизирующей терапии (приём супрастина по 1 таблетке 2 раза в утки на протяжении месяца и внутривенное медленное введение 30% раствора тиосульфата натрия по 10 мл через день — всего 10 инъекций); назначен приём иммуностимулирующих средств (ежедневное введение Т-активина подкожно по 1 мл 0,01% раствора на ночь — всего 10 инъекций); показано применение кортикостероидных препаратов, в частности введение 15-20 мг преднизолона (преимущественно колется в 6-8 часов утра, дозу необходимо снижать по 5 мг в неделю с момента эпителизации эрозий и язв). Местная терапия: назначены антисептические обработки раствором фурацилин и перекисью водорода, аппликации с солкосерил адгезивной пастой и метилурацил, применение мундизал геля в виде аппликаций на слизистую оболочку ротовой полости по 20 мин 3—4 раза в сутки сроком от 5 до 10 дней. Проведена лазеротерапия.
Во время лечения ремиссии чередовались с обострениями воспалительного процесса. В связи с этим возникла необходимость подключить к лечению заболевания смежных специалистов (дерматолога, аллерголога-иммунолога и гастроэнтеролога) и проведение ряда диагностических мероприятий, таких как гастродуоденоскопия, колоноскопия, проведение и расшифровка иммунограммы, дополнительное взятие мазков-отпечатков.
В итоге проведённая терапия поспособствовала переходу болезни в стадию стойкой ремиссии.
Заключение
Так как данное заболевание обычно сопровождается нарушениями местного и общего иммунологического статуса, излечение таких пациентов полностью не наступает. Поэтому терапия направлена на достижение длительной ремиссии, чего удалось добиться в данном клиническом случае. Во избежание обострения рекомендовано проходить плановые диспансерные осмотры (не менее трёх раз в год) у врача стоматолога-терапевта и углублённые обследования при возникновении жалоб и симптомов заболевания, а также осуществлять плановую санацию полости рта не менее двух раз в год.